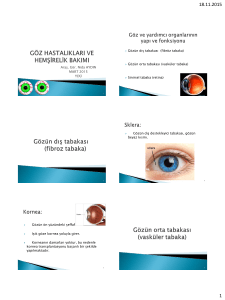
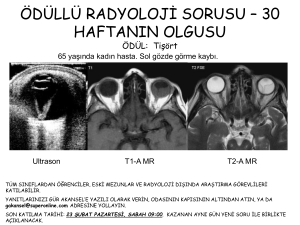
Untitled - UniFlip.com
advertisement

Bölüm Lakrimal Drenaj Sistemi 2 Anatomi 66 Fizyoloji 66 Sulanma Nedenleri 67 Değerlendirme 67 Edinsel Tıkanıklık 70 Doğumsal tıkanıklık 72 Lakrimal Cerrahi 74 Kronik Kanalikülit 75 Dakriyosistit 77 66 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Anatomi Lakrimal drenaj sistemini oluşturan yapılar (Şekil 2.1): 1. Punktumlar kapak kenarının arka sınırında, lateralden 5/6lık kirpikli kenar ile, medialden 1/6lık kirpiksiz kenarın birleşim noktasında yerleşimlidir. Normal yerleşimi hafifçe arkaya doğrudur ve kapak medyal kısmının dışarıya döndürülmesi ile görülebilir. Punktal stenoz ya da malpozisyonuna bağlı sulanmanın tedavisi nispeten kolaydır. 2. Kanaliküller kapak kenarında vertikal olarak 2 mm (ampulla) boyunca ilerler. Sonra medyale yönlenir ve horizontal olarak 8 mm ilerledikten sonra lakrimal keseye ulaşır. Üst ve alt kanalikül ortak kanalikülü oluşturarak lakrimal kesenin lateral duvarına açılır. Bazılarında her kanalikül ayrı açılır. Ortak kanalikül ile lakrimal kese birleşimindeki mukoza katlantısı (Rosenmüller Valvi), gözyaşının kanaliküllere geri kaçışını önler. Kanalikül tıkanıklığının tedavisi çoğunlukla komplikedir. 3. Lakrimal Kese, 10-12mm uzunluğundadır ve ön ve arka lakrimal kristalar arasındaki lakrimal fossada yerleşimlidir. Lakrimal kemik ve maksillanın frontal çıkıntısı, nazal kavitenin orta meatusu ile lakrimal keseyi birbirinden ayırır. Dakriyosistorinostomi’de (DSR) nazolakrimal kanal tıkanıklığını açmak için kese ve nazal mukoza arasında anastomoz oluşturulmaktadır. 4. Nazolakrimal Kanal, 12-18mm uzunluğunda ve lakrimal kesenin inferiora uzantısı konumundadır. Burun içinde alt meatus’a açılmak üzere aşağı, hafifçe lateral ve arkaya doğru açılanarak, alt konkanın lateral ve aşağı kısmına açılır. Kanalın alt ucu kısmi olarak bir mukoza katlantısı ile örtülüdür (Hasner valvi). Kanalın tıkanıklığı kesenin sekonder genişlemesine yol açar. Fizyoloji Gözyaşı, ana ve yardımcı lakrimal bezlerden salgılanır ve göz yüzeyine yayılır. Gözyaşı filminin değişken miktarlarda aköz komponenti buharlaşarak kaybolur. Buharlaşan gözyaşı miktarı kapak aralığı, göz kırpma hızı, dış ortam nem ve sıcaklığı ile ilişkilidir. Kalan gözyaşı ise lakrimal sistemden drene olur (Şekil 2.2): Canaliculus (8 mm) Lakrimal kese (10mm) Ampulla (2mm) Nazolakrimal kanal (12mm) Ortak kanalikül Hasner valvi a. Gözyaşı, üst ve alt kapak kenarında (Şekil 2.2 A) şerit halinde akım gösterir, kapiller akım ve kapak hareketinin oluşturduğu vakum etkisi ile üst ve alt kanaliküllere geçer. b. Her bir göz kırpma ile pretarsal orbiküler kas ampullayı sıkıştırır, kanalikülleri horizontal olarak sıkıştırır ve kısaltır, punktumu mediale kaydırır. Eş zamanlı olarak, orbiküler kasın, lakrimal kesenin fasyasına tutunmuş olan parçası lakrimal keseyi sıkıştırır. Böylece pozitif basınç oluşturarak gözyaşının nazolakrimal kanaldan buruna akımını sağlamış olur. (Şekil 2.2B ve C) c. Gözler açıkken kaslar gevşer, kanaliküller ve kese genişler ve negatif basınç oluşur. Kapiller çekim ve negatif basınç birleşerek gözyaşının boş lakrimal keseye dolması sağlanır. Şekil 2.1 Lakrimal drenaj sisteminin anatomisi A Şekil 2.2 Lakrimal drenaj sisteminin fizyolojisi B C BÖLÜM Lakrimal Drenaj Sistemi 2 Gözde Sulanma Nedenleri saptanırsa lakrimal drenajın yetersiz olduğunun göstergesidir ve grade 1-4 arasında değerlendirilir. Epifora, gözyaşının taşmasına verilen addır ve olası sebepleri; Sondalama ve İrrigasyon 1. Hipersekresyon, oküler inflamasyon veya yüzey hastalığına sekonderdir. Bu vakalarda sulanma, altta yatan durumun semptomları ile ilişkilidir ve tedavisi genellikle medikaldir. 2. Drenajdaki aksaklık, lakrimal drenaj sistemindeki bozukluğa bağlıdır. Rüzgar ve soğuk hava ile sulanmada artış izlenir. Ilık ve kuru bir odada semptom en azdır. Olası sebepleri; a. Malpozisyon: ektropiyona sekonder lakrimal punktumun malpozisyonu b. Tıkanıklık : lakrimal drenaj sistem boyunca punktumdan nazolakrimal kanala kadar olan tıkanıklık c. Lakrimal pompa yetersizliği, alt kapak gevşekliği ya da orbiküler kas zayıflığına sekonder görülebilir. (ör.fasiyal sinir paralizisi) Değerlendirme Eksternal Muayene 1. Punktum ve göz kapaklarının biyomikroskobik muayenesi ile saptanabilecek bulgular; • Punktum stenozu • Ektropiyona bağlı punktum malpozisyonu sıklıkla sekonder stenozla birliktedir (Şekil 2.3 A) • Punktumun kirpik (Şekil 2.3 B) veya konjonktiva katlantısı (konjonktivoşalazis) ile tıkanması (Şekil 2.3 C) • Büyük karünkül punktumun göz küresinden uzaklaşmasına neden olur (Şekil 2.3 D) • Punktumların şişmesi kanalikülitte tipiktir.(Şekil 2.3 E) • “Centurion Sendromu” belirgin nazal köprü nedeniyle göz kapağının medyalinin öne malpozisyonu ile punktumun gözyaşı göletinden ayrılması sözkonusudur. (Şekil 2.3 F) 2. Lakrimal kese palpe edilmelidir, bası yapıldığında (Şekil 2.22 B) mukopürülan materyalin punktumdan reflüsü, mukosel varlığını ve kanalikülerin açık olduğunu, kese distalinde tıkanıklık olduğunu gösterir. Akut dakriyosistitte, hasta palpasyon ile aşırı bir ağrı hisseder. Baskıdan kaçınılmalıdır. Kesenin palpasyonu ile nadiren taş ya da tümör açısından fikir verebilir. Sondalama ve irrigasyon ancak punktum açıksa yapılabilen işlemlerdir. a. Konjonktival keseye lokal anestezik damlatılır. b. Alt punktum dilate edilir. (Şekil 2.5A) c Nazikçe dışarıya çevirilir, 26 gauge lakrimal kanül ile 2ml serum fizyolojik dolu enjektor alt punktuma yerleştirilir. Gözkapağı hafifçe laterale gerilir, kanül kanalikülde birkaç mm ilerletilir (Şekil 2.5 B). Kanülün punktumdan girememesi tıkanıklık olduğuna işaret eder ve daha fazla punktum dilatasyonuna ihtiyaç olabilir. d İrrigasyon lakrimal stenoz olduğunu doğrularsa, kanülün ucu lakrimal fossadaki lakrimal kesenin medial duvarına doğru ilerletilir. e Kanül ilerletilirken medial duvarda sert ya da yumuşak bir şekilde durabilir. 1. Sert duruş(hard stop) Kanül lakrimal kese içerisine ilerlemişse kanülün medial duvardaki kemiğe dokunması (Şekil 2.6 A) ile sert duruş hissedilir ve kanaliküler tam tıkanıklık ekarte edilmiş olur. Serumun buruna geçmesiyle hasta bunu hissederse lakrimal pasajın açık olduğu düşünülür ancak yine de daralma olabilir, altta yatan bir lakrimal pompa yetmezliği mevcut olabilir. Serumun buruna geçmemesi nazolakrimal kanalın tam tıkalı olduğunu gösterir. Bu durumda lavaj ile kese şişer, üst punktumdan reflü meydana gelir.Reflü olan materyal, lakrimal kesenin içeriğine bağlı olarak berrak, mukopürülan, mukoid ve pürülan olabilir. 2. Yumuşak duruş(soft stop) Kanül ortak kanalikül ve lakrimal kesenin lateral duvarının proksimaline kadar ilerler ve durursa yumuşak duruş hissedilir. Keseye girilmeden, ortak kanaliküle baskı yapılması ile süngere benzer bir his alınır.(Şekil 2.6B) İrrigasyon keseyi şişirmez. Alt kanaliküler tıkanıklık olması durumunda, yumuşak duruş salinin alt punktumdan çıkışı ile birliktedir. Üst punktumdan reflü olması üst ve alt punktum açıklığının yanında ortak kanalikülün tıkanıklığını gösterir. Floressein Kaybolma Testi Jones Boya Testi Herhangi bir damla damlatılmadan veya gözkapaklarına müdahale edilmeden önce biyomikroskopi ile kapak kenarındaki gözyaşı şeridi incelenmelidir. Sulanması olan hastaların çoğunda, taşma şeklinde sulanma yerine kapak kenarındaki gözyaşı şeridinde artış mevcuttur (Şekil 2.4). Floressein kaybolma testi her iki konjonktival fornikse %2’lik floressein damla damlatılarak yapılır. Normal olarak 5 dakika sonra boya hiç kalmaz ya da çok az kalır. Daha uzun sürede boya hala Boya testi ancak drenaj sisteminde parsiyel tıkanıklık olduğu düşünülen hastalarda yapılır. Hastaların başvurudaki bulgusu epiforadır ancak lakrimal sisteme irrigasyon yapılabilir.Boya testi yüksek yanlış pozitif ve yanlış negatif değerler verebilir. 1. Primer test: (Şekil 2.7 A) Aşırı gözyaşı üretimi ile parsiyel tıkanıklığı ayırt etmeyi sağlar. %2 floressein damla konjonktival keseye damlatılır. 5 dakika sonra, lokal anestezik damlatılmış pamuklu çubuk nazolakrimal kanalın açıldığı, alt 67 68 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A B C D E F Şekil 2.3 (A) Punktal ektropiyon; (B) Kirpik ile punktal tıkanıklık; (C) Konjonktivoşalazis; (D) Büyük Karünkül; (E) şişkin punktum; (F) Centurion Sendromu (S Tuft – Şekil C izni ile) Bölüm Orbita GİRİŞ 80 Anatomi 80 Klinik Bulgular 80 Özel araştırmalar 84 TİROİD GÖZ HASTALIĞI 84 Giriş 84 Yumuşak doku tutulumu 85 Kapak retraksiyonu 86 Proptozis 87 Kısıtlayıcı miyopati 88 Optik nöropati 89 İNFEKSİYONLAR 89 Akut dakryoadenit 93 Tolosa-Hunt sendromu 94 Wegener granülomatozu 94 VASKÜLER MALFORMASYONLAR 94 Varisler 94 Lenfanjioma 95 KAROTİD-KAVERNÖZ FİSTÜL 95 Direkt karotid-kavernöz fistül 95 İndirekt karotid-kavernöz fistül 98 KİSTİK LEZYONLAR 99 Preseptal selülit 89 Bakteriyel orbital selülit 90 Rhino-orbital mukormikozis 91 Dakryops 99 Dermoid kist 100 Sinüs mukosel 101 Ensefalosel 101 İNFEKTİF OLMAYAN İNFLAMATUVAR HASTALIK 91 TÜMÖRLER 103 İdiyopatik orbital inflamatuvar hastalık 91 Orbital miyozit 93 Kapiller hemanjiom 103 Kavernöz hemanjiom 105 Pleomorfik lakrimal bez adenomu 106 3 Lakrimal bez karsinomu 106 Optik sinir gliomu 107 Optik sinir kılıf menenjiomu 108 Pleksiform nörofibroma 108 İzole nörofibroma 111 Lenfoma 111 Embriyonel sarkoma 111 Erişkin metastatik tümörleri 112 Çocukluk metastatik tümörleri 113 Komşu yapılardan orbital invazyon 114 Göz kapağı, konjunktival veya intraoküler tümörlerden orbital invazyon 114 ANOFTALMİK SOKET 115 Cerrahi girişimler 115 Rehabilitasyon 117 KRANYOSİNOSTOZLAR 117 Crouzon sendromu 118 Apert sendromu 119 Pfeiffer sendromu 120 80 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Anatomi Orbita, optik kanalın sap kısmını oluşturduğu armut şekilli bir boşluktur (Şekil 3.1). Optik sinirin orbita-içi kısmı (25 mm), globun arkası ile optik kanal arası mesafeden (18 mm) daha uzundur. Bu durum, sinirde aşırı gerilme olmaksızın globun belirgin biçimde öne doğru yer değiştirmesine (proptozis) izin verir. 1. Çatı iki kemikten oluşur: sfenoidin küçük kanadı ve frontal kemiğin orbital plakası. Anterior kranial fossa ve frontal sinüsün aşağı komşuluğunda yerleşiktir. Orbita çatısındaki bir hasar, orbitaya serebrospinal sıvı pulsasyonunu aktararak pulsatil proptozise yol açabilir. 2. Lateral duvar da iki kemikten oluşur: sfenoidin büyük kanadı ve zigomatik. Lateral orbita kenarından daha dışarıda yerleşmesi nedeniyle, globun anterior yarısı, lateral travmaya müsaittir. 3. Taban 3 kemikten oluşur: zigomatik, maksiller ve palatin. Maksiller kemiğin posteromedial kısmı nispeten zayıftır ve patlama ‘blowout’ kırığında tutulabilir. Orbital taban aynı zamanda maksiller sinüsün çatısını oluşturur, böylece orbitayı invaze eden maksiller karsinoma globu yukarı doğru itebilmektedir. 4. Medial duvar dört kemikten oluşur: maksiller, lakrimal, etmoid ve sfenoid. Medial duvarın bir parçasını oluşturan lamina papyracea, kağıt inceliğindedir ve sinirler ve kan damarları için sayısız foramina tarafından perfore edilmiştir. Bu nedenle orbital selülit sıklıkla etmoidal selülite ikincildir. Optik foramen 5. Superior orbital fissür, içerisinden aşağıdaki önemli yapılar geçen, sfenoidin büyük ve küçük kanatları arasında kranium ve orbitayı birbirine bağlayan bir yarıktır. • Superior kısmı lakrimal, frontal ve trohlear sinirler ve superior oftalmik veni içerir. • İnferior kısmı okülomotor sinirin superior ve inferior kısmını, abdusens ve nazosiliyer sinirleri ve kavernöz pleksustan gelen sempatik sinirleri içerir. • Dolayısıyla, superior orbital fissür ve apeksin inflamasyonu (Tolosa-Hunt sendromu), oftalmopleji ve venöz akım tıkanıklığı dahil olmak üzere pek çok bulguya neden olabilir. 6. İnferior orbital fissür, orbitayı pterygopalatin ve infratemporal fossaya bağlayacak şekilde sfenoidin büyük kanadı ve maksilla arasında yer alır. Buradan maksiller sinir, zigomatik sinir ve pterygopalatin gangliyon dalları yan ısıra inferior oftalmik ven geçmektedir. Klinik bulgular Yumuşak doku tutulumu 1. Belirtiler kapak ve periorbital ödem, deride renk değişikliği, ptozis, kemozis (konjunktiva ve karankül ödemi) ve epibulber enjeksiyonu içerir. 2. Nedenler tiroid göz hastalığı, orbital inflamatuvar hastalık ve venöz drenaj tıkanıklığını içerir. Proptozis Proptozis, retrobulber lezyonlar veya daha nadiren de dar orbita nedeniyle, globun anormal protrüzyonu tanımlar. Asimetrik proptozis en iyi şeklide hastanın arkasından ve üstünden aşağıya Supraarbital çentik Frontal Troklear çentik Etmoid Sfenoidin büyük ve küçük kanatları Anterior lakrimal krest Lakrimal Palatin Superior ve inferior orbital fissürler Infraorbital foramen Zigomatik İnfraorbital oyuk Zigomatik-maksiller sutür Maksiller BÖLÜM Orbita A B C D 3 Şekil 3.2 Orbital hastalığın genel bulguları. (A) Yumuşak doku tutulumu; (B) Sol proptozis; (C) Sag inferior distropi; (D) Sağ yukarı bakış oftalmoplejisi. doğru bakarak tespit edilebilir (Şekil 3.2B). Aşağıdaki özellikler uygundur. 1. Proptozisin yönü olası patolojiyi aydınlatabilir. Örneğin, kavernöz hemanjiomlar ve optik sinir tümörleri gibi kas konusu içerisinde yer işgal edici lezyonlar, aksiyel proptozise neden olurken, ekstrakonal lezyonlar genellikle, yönü kitlenin yeri tarafından belirlenen, eksantrik proptozise yol açarlar. 2. Proptozisin şiddeti lateral orbital kenara yerleştirilen plastik cetvel ile (Şekil 3.3A) veya korneal apekslerin aynalarda görüntülenerek, oküler protrüzyon derecesinin skaladan okunduğu ekzoftalmometre ile (Şekil 3.3B) ölçülebilir. Ölçümler hem normal pozisyonda hem de Valsalva manevrası esnasında yapılabilir. Yirmi mm üzerindeki ölçümler proptozis göstergesidir ve iki göz arasındaki 2 mm fark, mutlak değerden bağımsız biçimde şüphe uyandırıcıdır. Proptozis hafif (21-23 mm), orta (24-27 mm) ve ciddi (28 mm ve üstü) olarak derecelendirilir. Palpebral apertür boyutları ve lagoftalmus varlığı ayrıca not edilmelidir. 3. Psödoproptozis (hatalı proptozis algısı) fasiyel asimetri, globun ipsilateral aşırı büyüklüğü (yüksek miyopi, buftalmus), ipsilateral kapak retraksiyonu veya kontralateral enoftalmustan kaynaklanabilir. Enoftalmus Enoftalmus, globun orbita içerisindeki çökmesini ifade eder. Genellikle hafif olmakla beraber, aşağıdaki mekanizmalar nedeniyle ortaya çıkabilir: • • Orbita tabanı patlama kırıkları gibi post-travmatik veya konjenital nedenlere bağlı olabilen yapısal anomaliler. Radyoterapi, skleroderma veya görmeyen yeni doğanlardaki göz parmaklamaya (okülodijital belirti) ikincil olabilen orbital atrofi. 81 82 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM lakrimal bez tümörleri) lezyonlarına bağlı oküler motor sinir tutulumu. 4. Patlayıcı kırıktaki ekstraoküler kas veya fasyanın sıkışması. 5. Optik sinir kılıf menenjioması tarafından optik sinirin hareketsizleştirilmesi. Aşağıdaki testler kısıtlayıcı hasarları nörolojik hareket bozukluklarından ayırt etmekte kullanılabilir: A B Şekil 3.3 Proptozisin (A) Plastik cetvel ile; (B) Egzoflatmometre ile • • Metastatik skirröz karsinoma ve kronik sklerozan inflamatuvar orbital hastalık benzeri sklerozan orbital lezyonlar. Psödoenoftalmus, mikroftalmus veya fitizis bulbiden kaynaklanabilir. Distopi Distopi, genellikle lakrimal bez tümörü gibi ekstrakonal bir orbital kitleye bağlı olarak globun koronal düzlemde yer değiştirmesini ifade eder (Şekil 3.2C). Proptozis veya enoftalmus ile beraber görülebilir. Horizontal yer değiştirme, orta hattan (burun) pupilla merkezine doğru ölçülürken, vertikal yer değiştirme burun kökünün üzerine yerleştirilen horizontal cetvele dikine vertikal skaladan okunur. Eşlik eden strabismus varlığında, gerekirse diğer gözü kapatmak suretiyle, gözün fikse ettiğinin değerlendirilmesi şarttır. Oftalmopleji Bozulmuş oküler motilite aşağıdaki bir veya daha fazla sebepten kaynaklanabilir: 1. Orbital kitle. 2. Tiroid göz hastalığı veya orbital myozittekine benzer kısıtlayıcı miyopati (Şekil 3.2D). 3. Kavernöz sinüs, orbital fissürler veya posterior orbit (karotid-kavernöz fistül, Tolosa-Hunt sendromu ve habis 1. Zorlu düksiyon testi. a. Topikal anestetik damlatılır. b. Anestetik solüsyona batırılmış sünger her iki gözde test edilecek kasların üzerine yerleştirilir ve 5 dakika bırakılır. c. Tutulan gözdeki kas insersiyosundan forseps ile yakalanır ve glob kısıtlı hareket yönüne doğru çevrilir. d. Test tutulum olmayan gözde tekrarlanır. • Pozitif sonuç: globu hareket ettirmekteki güçlük veya imkansızlık, tiroid miyopati veya orbital taban kırıklarındaki kas sıkışmasında olduğu gibi kısıtlayıcı problem ifade eder. Patoloji bilateral değilse, diğer gözde böyle bir dirençle karşılaşılmayacaktır. • Negatif sonuç: Kas nörolojik bir lezyon nedeniyle paretik ise, hiçbir gözde dirençle karşılaşılmayacaktır. 2. İntraoküler basınç farklılığı testi. Primer bakış pozisyonunda ve ardından hasta hareket kısıtlılığı olan tarafa bakmaya çalışırken intraoküler basınç ölçülür. • Pozitif sonuç: Altı mmHg ve üstü artış kastaki kısıtlılığa bağlı globa aktarılan dirence işaret eder (Barley bulgusu) • Negatif sonuç: Altı mm Hg altındaki artış nörolojik lezyon varlığını düşündürür. Bu testin zorlu düksiyon testine üstünlüğü, daha az rahatsızlık hissi vermesi ve sonucun subjektif değil de objektif oluşudur. 3. Sakkadik göz hareketleri nörolojik lezyonlarda yavaşlamaktayken, kısıtlayıcı hasarlar oküler hareketin aniden durduğu normal sakkadik hız ortaya çıkarırlar. Dinamik özellikler Aşağıdaki dinamik özellikler olası patolojiye yönelik ipuçları verebilirler: 1. Baş pozisyonu, Valsalva manevrası veya juguler kompresyon ile artan venöz basınç orbital venöz anomalili hasta veya orbital kapiller hemanjioması olan yeni doğanda proptozis ortaya çıkartabilir veya arttırabilir. 2. Pulsasyon arteriovenöz irtibat veya orbita tavanındaki hasardan kaynaklanabilir. • İlkinde irtibatın boyutunda bağlı olarak üfürüm olabilir. • İkincisinde pulsasyon beyinden serebrospinal sıvı ile iletilmektedir ve üfürüm yoktur. • Hafif pulsasyon en iyi yarıklı-lambada, özellikle aplanasyon tonometrisi esnasında tespit edilir. BÖLÜM Kuru Göz Hastalıkları 4 Tanımlar 122 Fizyoloji 122 Sınıflandırma 123 Sjögren sendromu 124 Klinik özellikler 124 Özel Tetkikler 125 Tedavi 128 Klinik Oftalmoloji 122 SİSTEMATİK YAKLAŞIM Dış Lipid Tabaka Tanımlar Kuru göz, gözyaşı hacminin veya fonksiyonunun yetersiz olması durumunda görülmektedir ve gözyaşı film instabilitesi ve oküler yüzey hastalığı ile sonuçlanmaktadır. 1. Keratokonjonktivitis sikka (KKS) kuruluk olan herhangi bir gözü tanımlamaktadır. 2. Kseroftalmi vitamin A eksikliği ile birliktelik gösteren kuru gözü tanımlamaktadır. 3. Kserozis, ağır konjonktival sikatrizasyonlu gözlerde görülen aşırı derece oküler kuruluk ve keratinizasyonu tanımlamaktadır. 4. Sjögren sendromu, kuru gözün tipik bulgusu olduğu otoimmün inflamatuar bir hastalıktır. Fizyoloji Gözyaşı Film Bileşenleri Gözyaşı film tabakasının 3 tabakası vardır (Şekil 4.1): 1. Lipid tabaka meibomian bezler tarafından salgılanmaktadır. 2. Aköz tabaka lakrimal bezler tarafından salgılanmaktadır. 3. Muköz tabaka temel olarak konjonktival goblet hücreleri tarafından salgılanmaktadır. Gözyaşı Filminin Dağılımı Gözyaşı filmi oküler yüzey üzerinde nöronal olarak kontrol edilen göz kırpma mekanizması ile yayılmaktadır. Gözyaşı filminin etkili olarak tekrar yüzeye yayılması için 3 faktöre ihtiyaç vardır: • • • Normal göz kırpma refleksi Eksternal oküler yüzey ve kapaklar arasında temas Normal kornea epiteli 1. İçerik • Dış lipid tabaka aköz-musin faz komşuluğunda fosfolipidlerden oluşan bir polar faz ve mum, kolesterol ester ve trigliseridlerden oluşan bir non-polar fazdan oluşmaktadır. • Polar lipidler aköz tabaka içindeki lipokaline bağlanırlar. Lipokalinler hidrofobik moleküllere bağlanma yeteneği olan küçük proteinlerdir ve gözyaşının viskositesine de katkıda bulunurlar. • Göz kırpma esnasındaki kapak hareketi bezlerden yağ salgılanmasında son derece önemlidir. Bu tabakanın kalınlığı kuvvetli göz kırpma ile artarken, yetersiz göz kırpma ile ters olarak azalmaktadır. 2. Fonksiyon • Aköz tabakanın buharlaşmasını engellemek ve gözyaşı film kalınlığını korumak • Gözyaşı filminin dağılmasında surfaktan rolü oynamak • Eksikliği evaporatif kuru göze neden olur. Orta Aköz Tabaka 1. Salgılanma • Ana lakrimal bezler gözyaşının aköz bileşeninin %95’ini üretmektedir ve Krause ve Wolfring aksesuar gözyaşı bezleri geri kalanı üretmektedir. • Gözyaşı salgılanmasının temel (dinlenme) ve daha fazla miktarda refleks komponentleri mevcuttur. Refleks salgı, kornea ve konjonktiva duyusal uyarım, gözyaşı parçalanma ve oküler inflamasyona cevap olarak yapılır ve 5. kraniyel sinir tarafından kontrol edilir. Topikal anestezi ve uyku esnasında azalır. Travma sonrası yapım %500 kat artar. 1. İçerik • Su, elektrolitler, çözünmüş musin ve proteinler Şekil 4.1 Gözyaşı filminin 3 tabakası Lipid tabaka 0.1 μm Meibomian bezleri Lakrimal bez Aköz tabaka 7.0 μm Goblet hücreleri Muköz tabaka 0.2 μm BÖLÜM Kuru Göz Hastalıkları • Lakrimal bez kökenli büyüme faktörleri (Travma esnasında yapımları artar) • Proinflamatuar interlökin sitokinler (Uyku esnasında gözyaşı yapımının azalmasıyla beraber birikirler) 3. Fonksiyonlar • Kornea epiteline atmosferik oksijen sağlamak • IgA, lizozim ve laktoferrin gibi proteinler sayesinde antibakteriyel aktivite • Debri ve zararlı uyaranı yıkamak ve hasar sonrası sonrası lökosit geçişine izin vermek • Küçük düzensizlikleri gidererek kornea üzerinde pürüzsüz bir optik yüzey sağlamak İç Muköz Tabaka 1. İçerik • Musinler yüksek moleküler ağırlıklı glikoproteinlerdir ve transmembran veya sekretuar yapıdadırlar • Sekretuar musinler jel-oluşturan veya çözünür olarak sınıflandırılırlar. Temel olarak konjonktival goblet hücreler tarafından, ayrıca lakrimal bezlerden üretilirler. • Korneanın ve konjonktivanın yüzeyel epitel hücreleri transmembran musinleri salgılar ve bu musinler glikokaliksi oluşturur (Hücre dışı kaplama). • Epitel hücrelerinin rose bengal boyası ile boyanması transmembran ve jel mukus tabakalarının olmadığı anlamına gelir ve hücre yüzeyi açıkta kalmıştır. Epitel hücre hasarı olduğunda normal gözyaşı filmi tutunamaz. 1. Fonksiyonlar • Kornea epitelini hidrofobik yapıdan hidrofilik yüzeye çevirerek ıslanmayı sağlar • Lubrikasyon Muköz tabaka eksikliği hem aköz yetmezlik hem evaporatif durumların bir bulgusu olabilir. Goblet hücre yetmezliği sikatrizan konjonktivit, vitamin A eksikliği, kimyasal yanıklar ve ilaç toksisitesinde görülür. Gözyaşı Film Bileşenlerinin Düzenlenmesi 1. Hormonal • Androjenler lipid yapımını düzenleyen primer hormonlardır. • Konjonktiva ve lakrimal bezde bulunan östrojen ve progesteron reseptörleri bu dokuların normal işlevini görmesi için gereklidir. 2. Nöral Lakrimal bez ve goblet hücrelerinin etrafındaki sinirler aköz ve mukus sekresyonunu sağlarlar Hastalığın Mekanizması KKS hastalarının %80’inde konjonktiva ve aksesuar bezlerde inflamasyon mevcuttur ve inflamasyonun kuru göz hastalığına neden olduğu, şiddetlendirdiği ve idame ettirdiği düşünülmektedir. Steroid tedavisinin temeli inflamasyonun mevcudiyetidir. Gözyaşının hiperozmolaritesi de hastalığın 4 anahtar mekanizmalarındandır ve epitel hücre hasarında önemli bir yolak olabilir. Sınıflandırma Aşağıdaki sınıflandırma sıklıkla kullanılmakla beraber birçok hastada mekanizmalar arasında belirgin örtüşme bulunmaktadır (Tablo 4.1). Sebepler Tablo 4.2 ve Tablo 4.3’te verilmiştir. Tablo 4.1 KKS Sınıflandırılması 1. Aköz tabaka yetmezliği • Sjögren sendromu • Non-Sjögren 2. Evaporatif • Meibomian bez hastalığı • Açıkta kalma • Eksik göz kırpma • Kontakt lense bağlı • Çevresel faktörler Tablo 4.2 Non-Sjögren KKS Nedenleri 1. Primer yaşa bağlı hiposekresyon en sık nedendir 2. Lakrimal doku hasarı • Tümör • İnflamasyon (örn. psödotümör veya sarkoidoz) 3. Lakrimal bez dokusunun olmaması veya azalması • Cerrahi olarak alınmış • Nadiren konjenital 4. Lakrimal bez kanallarının tıkanıklığına yol açan konjonktiva skatrizasyonu • Kimyasal yanıklar • Sikatrisyel pemŞekiloid • Stevens-Johnson Sendromu • Uzun süreli trahom 5. Duyusal ve Motor refleks kaybıyla seyreden nörolojik lezyonlar • Ailesel disotonomi (Riley-Day Sendromu) • Parkinson hastalığı • Refraktif cerrahi veya kontakt lens kullanımı sonrası hassasiyette azalmar 6. Vitamin A eksikliği Tablo 4.3 Evaporatif KKS Nedenleri 1. Meibomian bez disfonksiyonu • Arka blefarits • Rozasea • Atopik keratokonjonktivit • Konjenital meibomian bez yokluğu 2. Lagoftalmus • Ağır proptozis • Fasiyel sinir paralizi • Kapakta skatrizasyon • Blefaroplasti 3. Muhtelif • Kontakt lens kullanımı • Klima gibi çevresel faktörler 123 124 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A B C D Şekil 4.2 Sjögren sendromu (A) Lakrimal bez histolojisinde lenfositik infiltrasyon görülmektedir; (B) Parotis bezinde büyüme; (C) kuru yarık dil; (D) Ciddi diş çürükleri s (MA Mir, from Atlas of Clinical Diagnosis, Saunders – şekiller B ve D izni ile). Sjögren Sendromu Sjögren sendromu lakrimal ve tükrük bezlerinin otoimmün inflamasyon ve hasarı ile karakterizedir (Şekil 4.2A). Tek başına bulunduğunda primer, romatoid artrit, SLE, sistemik sklerozis, mikst konnektif doku hastalığı, primer biliyer siroz, kronik aktif hepatit ve myasteni gravis gibi hastalıklarla bulunduğunda sekonder olarak sınıflandırılmaktadır. Primer Sjögren sendromu kadınları daha fazla etkilemektedir ve aşağıdakilerle karakterizedir: 1. Semptomlar erişkin hayatta gözlerde kumlanma ve ağızda kuruluktur. 2. Bulgular • Tükrük bezlerine büyüme (Şekil 4.2B) ve bazen lakrimal bezde büyüme, tükrük salınım hızında azalma ve kuru yarık dil (Şekil 4.2C). • Kuru burun pasajları, azalmış vajinal sekresyon, ağrılı cinsel ilişki • Raynaud fenomeni ve kutanöz vaskülit • Artalji, miyalji ve halsizlik olabilir. 3. Komplikasyonlar • Ağır, tedavi edilmeyen olgularda diş çürükleri (Şekil 4.2D), • Reflü ösofajiti ve gastriti • Pankreas yetmezliğine bağlı emilim bozukluğu • Pulmoner hastalık, böbrek hastalığı, polinöropati • Lenfoma 4. Tanısal Testler: Serum otoantikorları, Schirmer testi, minör tükrük bez biyopsisi 5. Tedavi Seçenekleri: Semptomatik tedaviler, tükrük ve gözyaşı salgısını uyaranlar, sistemik steroid ve sitotoksik ajanlarla immünsupresyon Klinik Özellikler Semptomlar En sık görülen göz semptomları gün içinde artan kuruluk, kumlanma ve yanma hissidir. İplik gibi sekresyon, geçici görme Bölüm Konjonktiva GİRİŞ 132 Anatomi 132 Histoloji 132 Konjonktival inflamasyonun klinik özellikleri 132 BAKTERİYEL KONJONKTİVİT 135 Akut bakteriyel konjonktivit 135 Erişkin klamidyal konjonktivit 137 Trahom 139 Yenidoğan konjonktiviti 139 VİRAL KONJONKTİVİT 142 Adenoviral konjonktivit 142 Molluskum kontagiosum konjonktiviti 143 ALLERJİK KONJONKTİVİT 144 Akut allerjik konjonktivit 144 Mevsimsel ve perenial (yıllık) alerjik konjonktivit 144 Vernal konjonktivit 145 Atopik konjonktivit 147 VKK ve AKK tedavisi 150 Dev (mekanik yolla artan) papiller konjonktivit 151 VEZİKÜLER MUKOKÜTANÖZ HASTALIKTA KONJONKTİVİT 152 Muköz membran pemfigoidi 152 Steven-Johnson Sendromu/toksik epidermal nekroliz (Lyell sendromu) 154 5 ÇEŞİTLİ KONJONKTİVİTLER 158 Superior limbik konjonktivit 158 Lignöz konjonktivit 160 Parinaud okuloglandüler sendromu 162 Factitious (yapay?) konjoktivit 162 DEJENERASYONLAR 162 Pingekula 162 Pterjium 163 Concretions (katılaşmalar?) 165 Konjonktivaşalazis 165 Retansiyon (epitelyal inklüzyon) kisti 165 132 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Anatomi Konjonktiva, göz kapaklarının iç yüzeyini ve limbusa kadara olan glob yüzeyini kaplayan yarı saydam müköz bir membrandır. Ön siliyer arter ve palpebral arterler tarafından beslenen konjonktiva, damarsal yapılar yönünden zengindir. Göz kapaklarının da drene olduğu preauriküler ve submandibular lenf nodlarına drene olan yoğun bir lenfatik ağa sahiptir. Konjonktiva, hem pasif hem de aktif immüniteye aracılık eden anahtar koruyucu bir role sahiptir. Anatomik olarak şu alt gruplara ayrılır: 1. Palpebral konjonktiva göz kapaklarının kenarındaki mukokütanoz bileşkeden başlar ve arka tarsal plaklara uzanarak buraya yapışır. Altta yatan tarsal kan damarlarının kapak kenarından ve forniksten vertikal yönde geçtiği gözlenir. 2. Forniks konjonktivası gevşek ve fazla bir yapı olup, katlantılar yapabilir. 3. Bulbar konjonktiva ön sklerayı kaplar ve limbusta kornea epiteli ile devamlılık gösterir. Limbusta bulunan radyal kabarıklıklar Vogt palisadlarını oluşturmaktadır. Konjonktiva stroması altta yatan Tenon kapsülüne gevşek bir şekilde bağlanır, sadece limbusta bu iki yapı birbiri ile kaynaşır. Bir semilunar katlantı nazalde bulunmaktadır ve kıl folikülleri, aksesuar lakrimal bezler, ter bezleri ve sebase bezler içeren bir modifiye kutanöz doku olan etli bir nodülün (karünkül) medialinde yer alır. Histoloji 1. Epitel nonkeratinizedir ve yaklaşık beş hücre tabakası kalınlığındadır (Şekil 5.1). Bazal küboid hücreler yüzeye çıkmadan önce yassılaşarak düzleşir. Goblet hücreleri epitel tabakası içinde yer almaktadır, en yoğun alt nazal bölgede ve fornikslerde bulunur. 2. Stroma (substansia propria) damarlardan zengin, gevşek bir bağ dokusudur. Adenoid yüzeysel tabaka doğumdan yaklaşık 3 ay sonrasına kadar oluşmaz; bu yüzden yenidoğanlarda konjonktivada foliküler reaksiyon görülmez. Derin fibröz Şekil 5.1 Konjonktivanın histolojisi (J Harry izni ile) tabaka, tarsal plaklar ile birleşir. Aksesuar lakrimal bezler olan Krause ve Wolfring bezleri, stromanın derinliklerinde bulunur. Goblet hücrelerinden salgılanan mukus ve aksesuar lakrimal bezlerin salgıları, göz yaşı film tabakasının esansiyel bileşenleridir. 3. Konjonktiva ile ilişkili lenfoid doku (CALT) oküler yüzeyin immun yanıtınının başlaması ve düzenlenmesinde önemlidir. Epitel tabakası içindeki lenfositler, lenfatikler ve bunlar ile ilişkili kan damarları ile lenfositlerin ve plazma hücrelerinin foliküler kümeler içeren yaygın stromal bileşenlerini içermektedir. Konjonktival inflamasyonun klinik özellikleri Semptomlar Sulanma, kum hissi, batma ve yanma spesifik olmayan semptomlardır. Blefarit ve kuru göz hastalarında da daha az oranda görülebilmesine rağmen, kaşıntı, alerjik reaksiyonların ayırt edici özelliğidir. Önemli bir oranda ağrı, fotofobi olması veya belirgin bir yabancı cisim hissi bulunması korneal tutulumun olduğunu göstermektedir. Akıntı/sekresyon 1. Sulu akıntı seröz bir eksudadan ve göz yaşından oluşur ve akut viral konjonktivitte veya akut alerjik konjonktivitte oluşur. 2. Mukoid akıntı tipik olarak kronik alerjik konjonktivitte ve kuru gözde meydan gelir. 3. Mukopürülan akıntı tipik olarak klamidyal veya akut bakteriyel enfeksiyonda ortaya çıkmaktadır (Şekil 5.4C’ye bakınız). 4. Hafif pürülan akıntı akut bakteriyel konjonktivitte ortaya çıkmaktadır. 5. Şiddetli pürülan akıntı gonokoksal enfeksiyonlar için tipiktir(şekil 5.4D’ye bakınız). Konjonktival reaksiyon 1. Hiperemi (injeksiyon) bakteriyel enfeksiyon için tipik bir bulgu olup yaygın(difüz), et kırmızısı renginde ve limbustan uzaktaki bölgelerde daha yoğun vasıftadır (Şekil 5.2A). 2. Hemorajiler(şekil 5.2B) viral enfeksiyonlarda, bazen bakteriyel konjonktivitlerde meydana gelmektedir. 3. Kemozis (konjonktival ödem) ciddi inflamasyon durumunda yarı saydam bir şişlik oluştuğu zaman ortaya çıkar (Şekil 5.2 ve Şekil 5.11’ye bakınız). Bu yarı saydam kabarıklık çok şiddetli ise kapalı kapaklar arasından dışarı çıkabilir. Akut kemozis genellikle bir hipersensitivite cevabının belirtisi iken kronik ödem olması orbital dışa akımda bir azalma olduğunun göstergesidir. 4. Membranlar a. Psödomembranlar inflame konjonktiva epiteline yapışmış koyulaşmış eksudadan oluşmaktadır(şekil 5.2D). Alttaki epitelin bütünlüğünü bozmadan kolayca soyulabilmektedirler (Şekil 5.23’ye bakınız). b. Gerçek membranlar konjonktiva epitelinin yüzey tabakalarını içermektedir; bu yüzden kaldırılmaya çalışıldığında yırtılmaya neden olur. BÖLÜM Konjonktiva A B C D E F 5 Şekil 5.2 Konjonktival inflamasyonun belirtileri. (A) Enjeksiyon; (B) hemorajiler; (C) kemozis; (D) psödomembran; (E) infiltrasyon; (F) subkonjonktival skarlaşma (P Saine – Şekil A; S Tuft – Şekil B; M Jager – Şekil F izni ile) 133 134 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM c. Nedenleri • Şiddetli adenoviral konjonktivit • Gonokoksal konjontivit • Lignöz konjonktivit • Akut Steven-Johnson Sendromu • Bakteriyel enfeksiyon (Streptococcus spp., Corynebacterium diphtheriae) Gerçek membran ile psödomembranın ayrımının yapılması klinikte nadiren faydalıdır ve her ikisi de skar dokusu bırakarak iyileşebilmektedir. 5. İnfiltrasyon kronik inflamasyon bölgesine hücrelerin toplandığı anlamına gelmektedir ve tipik olarak papiller yanıt (papiller reaksiyon) eşlik etmektedir. Özellikle üst kapaktaki normal tars konjonktivasında damar detaylarının izlenememesi ile tanınmaktadır (Şkil 5.2E). 6. Subkonjonktival skarlaşma (Şekil 5.2F) trahomda ve diğer skatrizan konjonktivit tiplerinde oluşabilmektedir. Şiddetli skarlaşma, goblet hücrelerinin ve aksesuar lakrimal bezlerin kaybı ile ilişkilidir ve skatrisyel entropiyon oluşumuna neden olabilmektedir. 7. Foliküller a. Belirtiler. Çok sayıda, birbirinden ayrık, hafif kabarık lezyonlar yarı saydam pirinç tanelerine benzemektedirler ve fornikslerde daha çok belirginlerdir (Şekil 5.3A). Kan damarları bu foliküllerin içinden değil; etrafından veya üzerinden dolanırlar. b. Histolojisinde merkezinde immatür (olgunlaşmamış) lenfositlerin, periferinde olgun hücrelerin bulunduğu bir subepitelyal lenfoid germinal merkez olduğu görülür (Şekil 5.3B). c. Nedenleri arasında viral ve klamidyal konjonktivitler, Perinaud oküloglandüler sendromu ve topikal ilaçlara karşı hipersensivite reaksiyonuyer alır. Küçük foliküllerin çocuklukta görülmesi normal bir bulgu (folikülozis) olup, erişkinde de fornikslerde ve üst tarsal plak kenarında görülmesi normal bir bulgudur. 8. Papillalar sadece palpebral konjonktivada ve derin fibröz tabaka ile yapışık bulunan limbal bulbar konjonktivada oluşmaktadır. a. Belirtileri • Foliküllerin aksine, merkezinde bir damar bulunmaktadır. • Santral vasküler kanal yapılarından dolayı mikropapillalar, eleve kırmızı noktalardan oluşan mozaik benzeri bir yapı oluştururlar (Şekil 5.12A’ya bakınız). • Makropapillalar (<1 mm- (Şekil 5.3C) ve dev papillalar (>1 mm) uzun süren inflamasyonda gelişmektedirler. • apikal bölgenin flöresein ile boyanması veya dev papillalar arasında mukus bulunması (Şekil 5.12C) aktif bir hastalık olduğunu göstermektedir. • Limbal papillaların jelatinimsi bir görünümü vardır (Şekil 5.13’e bakınız). b Histolojisinde fibrovasküler bir çekirdek bulunan hiperplastik konjonktival epitel katlantılar ile inflamatuvar hücrelerin bulunduğu subepitelyal stromal infiltrasyon görülmektedir. Geç dönemde görülen değişiklikler yüzeyel stromal hyalinizasyon, skarlaşma ve goblet hücrelerini içeren kript oluşumlarını içermektedir. c. Nedenleri arasında bakteriyel konjonktivit, alerjik konjonktivit, kronik marjinal blefarit, kontakt lens kullanımı, üst limbik keratokonjonktivit ve gevşek göz kapağı sendromu yer almaktadır. Lenfadenopati Konjonktivit ile ilişkili lenfadenopatinin en sık nedeni viral enfeksiyondur. Aynı zamanda Klamidyal ve şiddetli bakteriyel A B C D Şekil 5.3 (A) Konjontival foliküller; (B) bir folikülün histolojisi, merkezinde olgunlaşmamış lenfositlerin ve periferinde olgun hücrelerin olduğu iki tane subepitelyal germinal merkezi göstermektedir; (C) konjonktival makropapilla; (D) bir papillanın histolojisi, bir fibröz vasküler çekirdek ve inflamatuvar hücrelerin olduğu subepitelyal stromal infiltrasyon bulunduran hiperplastik konjonktival epitel katlantılarını göstermektedir (S Tuft’un izni ile- şekil A ve C; J Harry’nin izni- şekil B ve D) Bölüm Kornea GİRİŞ 168 PROTOZOAL KERATİT 194 Anatomi ve Fizyoloji 168 Kornea inflamasyonu bulguları 168 Klinik bulguların dokümantasyonu 172 Speküler mikroskopi 172 Tedavi prensipleri 173 Akantamoeba 194 Onkoserkiyazis 196 BAKTERİYEL KERATİT 173 Patogenez 173 Klinik özellikler 175 İncelemeler 175 Tedavi 178 FUNGAL KERATİT 180 Giriş 180 Kandida keratiti ve filamenter keratit 180 Mikrosporidial keratit 182 HERPES SİMPLEKS KERATİTİ 183 Giriş 183 Epitelyal keratit 183 Diskiform keratit 185 Nekrotizan stromal keratit 185 Nörotrofik ülserasyon 185 Diğer noktalar 186 HERPES ZOSTER OFTALMİKUS 187 Giriş 187 Akut zona hastalığı 188 Göz tutulumu 188 Post-herpetik nevralji 190 İNTERSTİSYEL KERATİT 191 Patogenez 191 Sifilitik İK 192 Kogan sendromu 193 BAKTERİYEL HİPERSENSİTİVİTE İLİŞKİLİ KORNEAL HASTALIK 196 Marjinal keratit 196 Fliktenülozis 197 ROZASEA 197 CİDDİ PERİFERİK KORNEAL ÜLSERASYON 199 6 Stromal distrofiler 218 Endotelyal distrofiler 222 KORNEA DEJENERASYONLARI 224 Yaşa bağlı dejenerasyonlar 224 Lipid keratopati 224 Band keratopati 227 Sferoidal dejenerasyon 228 Salzmann nodüler dejenerasyonu 228 METABOLİK KERATOPATİLER 228 EKSPOJUR KERATOPATİ 204 Sistinozis 228 Mukopolisakkaridozlar 229 Wilson hastalığı 230 Lesitin-kolesterol-açil transferaz eksikliği (Norum hastalığı) 230 İmmun protein depozitler 230 Fabri hastalığı (anjiokeratoma korporis diffuzum) 232 Tirozinemi tip 2 (Richner-Hanhart sendromu) 232 DİĞER KERATOPATİLER 206 KONTAKT LENSLER 232 Mooren ülseri 199 Sistemik otoimmün hastalık ile ilişkili periferik ülseratif keratit 202 Terrien marjinal dejenerasyonu 203 NÖROTROFİK KERATOPATİ 203 İnfeksiyöz kristalin keratopati 206 Thygeson’un yüzeyel punktat keratiti 206 Filamenter keratopati 207 Rekürren korneal epitelyal erozyonlar 208 Xeroftalmi 209 KORNEAL EKTAZİLER 210 Keratokonus 210 Pellusid marjinal dejenerasyon 210 Keratoglobus 212 KORNEA DİSTROFİLERİ 212 Epitelyal distrofiler 212 Bowman tabakası/anterior stromal distrofiler 216 Terapötik kullanımları 232 Komplikasyonlar 233 KORNEA VE GLOBUN KONJENİTAL ANOMALİLERİ 235 Mikrokornea 235 Megalokornea 235 Sklerokornea 235 Kornea plana 235 Keratektazi 237 Posterior keratokonus 237 Mikroftalmi 237 Anoftalmi 238 168 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Gözyaşı tabakası Anatomi ve fizyoloji Yüzey hücreleri Genel bakış Kornea, koruyucu rolünün yanı sıra, gözün optik gücünün ortalama dörtte üçünden sorumlu olan, karmaşık bir yapıdır. Normal kornea, kan damarlarından yoksundur; besinlerin sağlanması ve metabolik ürünlerin uzaklaştırılması esas olarak, arka yüzde aköz hümör ve ön yüzde gözyaşı film tabakası tarafından, azalan ön-arka oksijen gradienti vasıtasıyla sağlanır. Kornea, her ikisi de trigeminal sinirin birinci dalı ile beslenen subepitelyal ve daha derinde yer alan stromal sinir ağları (pleksus) ile, vücuttaki en yoğun inervasyona sahip olan dokudur. Bu nedenle, korneal abrazyonlar ve büllöz keratopati gibi hastalıklar, ağrı, fotofobi ve refleks lakrimasyon ile kendini gösterir. Kanat hücreleri Bazal hücreler Bazal membran Epitel Bazal membran Bowman tabakası Boyutlar Ortalama kornea çapı vertikal olarak 11.5 mm, horizontal olarak ise 12 mm’dir. Merkezde ortalama 540 μm kalınlığındadır ve perifere doğru kalınlığı artar. Merkezi kornea kalınlığı bireyler arasında değişkendir ve geleneksel yollarla ölçülen göz içi basıncının gerçek değerinin belirlenmesinde önemli bir rol oynar. Tabakalar Kornea, her biri normal fonksiyonu için kritik öneme sahip olan, aşağıda sıralanmış tabakalardan meydana gelir (Şekil 6.1). 1. Epitel; stratifiye skuamöz non-keratinize yapıdadır ve aşağıdaki tabakalardan oluşur. • Altta yer alan bazal mambrana hemidezmozomlar ile bağlı olan, tek sıralı kolumnar bazal hücreler. • İki veya üç sıra ‘kanat’ hücreleri. • İki sıra squamöz yüzey hücreleri. • En dış tabakadaki hücrelerin yüzey alanı, gözyaşı film tabakası ve müsinin tutunmasını kolaylaştıran, mikroplika ve mikrovilluslar ile genişletilmiştir. Yüzeyel hücreler, birkaç gün süren ömürleri tamamlandığında, gözyaşı film tabakasına dökülürler. • Sağlıklı bir kornea yüzeyi için vazgeçilmez olan epitelyal kök hücreler, esas olarak üst ve alt limbusta, muhtemelen Vogt pallisadlarının içerisinde, yer alırlar. Bunlar, aynı zamanda, konjonktival dokunun kornea üzerine ilerlemesine de engel olarak birleşim yerinde bariyer görevi görürler. Limbal kök hücre disfonksiyonu veya yetmezliği; kronik epitel defektleri, konjonktiva epitelinin kornea üzerine ilerleyecek şekilde aşırı büyümesi (‘konjonktivalizasyon’) ve vaskülarizasyona neden olur. 2. Bowman tabakası; stromanın, kollajen liflerinden oluşan, hücreden yoksun, yüzeysel tabakasıdır. 3. Stroma; kornea kalınlığının %90 kadarını oluşturur. Muntazam dizilim gösteren kollajen lifi tabakalarından oluşur. Kollajen lifleri arasındaki boşluk ise proteoglikan zemin maddesi (kondroitin sulfat ve keratan sulfat) ile aralara dağılmış modifiye fibroblastlar (keratositler) tarafından doldurulur. Kollajenin muntazam ve aralıklı diziliminin idamesi Stroma Dezme membranı Endotel Şekil 6.1 Kornea anatomisi optik saydamlık açısından kritik önem taşır. Stromanın hasarlanma sonrası rejenerasyon kabiliyeti yoktur. 4. Desme membranı; stromal kollajenden ayrık yapıda, ince, kafes işi (latticework) yerleşimli kollajen liflerinden oluşan, özel bir tabakadır. Bu membran, in utero birikerek oluşan anterior bantlı bir bölge ve yaşam boyunca endotel tarafından oluşturulan posterior bantsız bir bölgeden oluşmaktadır. Endotel için modifiye bir bazal membran olarak görev yapar ve rejenerasyon kapasitesi mevcuttur. 5. Endotel; tek sıralı poligonal hücrelerden oluşur. Endotel hücreleri, fazla sıvıyı stroma dışına pompalayarak, yaşam boyunca korneanın saydamlığını sağlarlar. Erişkin hücre yoğunluğu 2500 hücre/mm2 civarındadır. Hücre sayısı yılda ortalama %0.6 düşüş gösterir ve komşu hüreler boşluğu kapatmak amacıyla genişler; hücrelerin rejenerasyon kapasitesi yoktur. Ortalama 500 hücre/mm2 hücre yoğunluğunda kornea ödemi gelişir ve saydamlık bozulur. Kornea inflamasyonu bulguları Yüzeyel lezyonlar 1. Punktat epitelyal erozyonlar (PEE) genellikle epitelyal hastalığın erken bulgularıdır. BÖLÜM Kornea 2. 3. 5. 6. 7. 8. a. Bulgular. Floresein (Şekil 6.2A)ve rose bengal ile boyanan küçük epitel defektleri. b. Nedenleri arasında değişik etkenler sayılabilir; lezyonların yerleşimi etyoloji konusunda, aşağıda sıralanan şekilde, yol gösterici olabilir. • Superior - vernal hastalık, klamidya konjonktiviti, superior limbik keratokonjonktivit, gevşek kapak sendromu ve mekanik nedenlerle oluşan keratokonjonktivit. • İnterpalpebral - kuru göz (inferior yerleşimli de olabilir), azalmış kornea hissi ve ultraviyole keratopati. • İnferior - kronik blefarit, lagoftalmos, topikal ilaç toksisitesi, kişinin kendisi tarafından kasıtlı oluşturulmuş, anormal kirpikler ve entropiyon. • Diffüz – bazı viral ve bakteriyel konjonktivit türleri ve topikal ilaç toksisitesi • Santral – uzamış kontakt lens kullanımı. Punktat epitelyal keratit (PEK) a. Bulgular. Fokal intraepitelyal infiltratlar ile birlikte granüler, opalesan, şişmiş epitel hücreleri (Şekil 6.2B). Boyasız olarak da görülebilmelerine karşın rose bengal ile ve değişken olarak floresein ile boyanırlar. b. Nedenleri • Adenoviral, klamidyal, molluskum kontagiozum, erken herpes simpleks ve herpes zoster gibi infeksiyonlar ve sistemik viral infeksiyonlar (ör. kızamık, suçiçeği, kızamıkçık). • Thygeson’un yüzeyel punktat keratiti ve topikal ilaç toksisitesi gibi diğer nedenler. Subepitelyal infiltratlar a. Bulgular. Yüzey altında, ince, boya tutmayan inflamatuar infiltrat odakları. b. Nedenleri arasında ciddi veya uzamış adenoviral keratokonjonktivit, herpes zoster keratiti, erişkin inklüzyon konjonktiviti, marjinal keratit, rozasea ve Thygeson’un yüzeyel punktat keratiti sayılabilir. Yüzeyel punktat keratit, nokta şeklinde morfolojiye sahip herhangi bir kornea epitel bozukluğunu tarif etmek için kullanılan, nonspesifik bir terimdir. Filamanlar a. Bulgular. Bir ucundan kornea yüzeyine yapışık, rose bengal ile boyanan, epitel ile karışık mukus iplikçikleri (Şekil 6.2C). Serbest ucu her göz kırpma ile hareket eder. Yapışma yerinde gri sub-epitelyal opasiteler görülebilir. b. Nedenleri. Kuru göz, açık ara en sık nedeni olmakla birlikte, diğerleri arasında superior limbik keratokonjonktivit, nörotrofik keratit, uzun dönem kapama tedavisi ve esansiyel blefarospazm sayılabilir. Epitel ödemi a. Bulgular. Hafif olgular, normal kornea parlaklığının azalması şeklinde kendini gösterebilir, ancak orta – ciddi olgularda daha sıklıkla çok sayıda küçük epitelyal veziküller ve büller (Şekil 6.2D) görülür. b. Nedenleri. Ciddi akut göz içi basıncı yükselmesi dahil olmak üzere, endotel dekompensasyonu nedenleri. Yüzeyel neovaskülarizasyon, kontakt lens kullanımında olduğu gibi, kronik oküler yüzey irritasyonu veya hipoksisi için tipik bir bulgudur (Şekil 6.2E). 6 9. Pannus, limbustan merkeze doğru uzanan dejeneratif subepitelyal değişikliklerin eşlik ettiği, yüzeyel neovaskülarizasyonu tarif eder (Şekil 6.2F). Derin lezyonlar 1. İnfiltratlar, inflamatuar hücreler ile nekrozun da eşlik ettiği, hücresel ve hücre dışı yıkım ürünlerinden oluşan, fokal, akut stromal inflamasyon alanlarıdır. Klinik öneme sahip olan en önemli nokta, steril ile infektif lezyonların birbirinden ayırd edilmesidir (Tablo 6.1); ‘PEDAL’ anımsatıcısı ile akılda tutulabilir: Ağrı (Pain), Epitel defekti (Epithelial defects), Sekresyon (Discharge), Ön kamara reaksiyonu (Anterior chamber reaction), Yerleşim (Location). a. Bulgular. Limbal veya konjonktival hiperemi ile birlikte, başlangıçta ön stromada yer alan sarı veya gri-beyaz opasiteler (Şekil 6.3A). b. Nedenleri • Suppuratif keratit; bakteri, virüs, mantar veya protozoanlar ile meydana gelen aktif infeksiyon sonucu oluşur. • Non-infeksiyöz ‘steril keratit’; marjinal keratit ve kontakt lens kullanımında olduğu gibi, antijenlere karşı gelişen bir immünolojik hipersensitivite reaksiyonu sonucu meydana gelir. 2. Ülserasyon, epitel defekti ile ilşkili olan bir doku çukurlaşmasıdır (Şekil 6.3B). Bağ dokusu ‘erimesi’, periferik ülseratif keratitte olduğu gibi, enzimatik bir faaliyete cevap olarak meydana gelir. 3. Vaskülarizasyon, birçok farklı uyarıya cevap olarak gelişebilir. Venöz yapılar kolaylıkla seçilebilirken, arteriyel besleyici damarlar daha incedir ve görülebilmesi için daha büyük büyütmede inceleme gerektirir. Kanlanma olmayan derin damarlar ‘hayalet damarlar’ şeklinde görülür ve en iyi retroillüminasyon tekniği ile saptanabilir (Şekil 6.3C). Tablo 6.1 İnfektif ve Steril korneal infiltratların karakteristik özelliklerinin karşılaştırılması İnfektif Steril Boyut Daha büyük olma eğiliminde Daha küçük olma eğiliminde Progresyon Hızlı Yavaş Epitel defekti Sık ve mevcut olduğunda daha geniş Daha nadir ve mevcut olduğunda daha küçük olma eğiliminde Ağrı Orta-ciddi Hafif Akıntı Purülan Mukopurülan Sayı Tipik olarak tek Sıklıkla birden fazla Lateralite Tek taraflı Sıklıla çift taraflı Ön kamara reaksiyonu Ağır Hafif Yerleşim Sıklıkla santral Tipik olarak periferik Komşu korneada reaksiyon Yaygın Sınırlı 169 170 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A B C D E F Şekil 6.2 Yüzeyel korneal lezyonlar. (A) Floresein ile boyanan yaygın punktat epitelyal erozyonlar; (B) punktat epitelyal keratit; (C) rose bengal ile boyanan filamanlar; (D) büller ile kornea ödemi; (E) yüzeyel vaskülarizasyon; (F) pannus Bölüm Kornea ve Refraktif Cerrahi 7 KERATOPLASTİ 240 Giriş 240 Penetran keratoplasti 241 Yüzeyel lamellar keratoplasti 244 Derin ön lameller keratoplasti 244 Descement soyulması endotelyal keratoplasti 244 KERATOPROTEZ 245 REFRAKTİF CERRAHİ 245 Giriş 245 Lazer refraktif cerrahi 247 240 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM KERATOPLASTİ Giriş Kornea nakli veya greftlemesi anormal kornea alıcı dokunun sağlıklı verici korneası ile değiştirilmesini içeren ameliyattır. Kornea grefti (a) kısmi-kalınlıkta (ön ve arka lameller) veya (b) tam kat (penetran) keratoplasti (PKP) şeklinde olabilir. 2. Tektonik greftleme desmatoselde olduğu gibi ciddi incelme gibi durumlarda kornea bütünlüğünü sağlamak veya korumak amacıyla yapılır (Şekil 7.1B) 3. Terapötik kornea nakli antimikrobiyal tedaviye yanıt vermeyen gözlerde infekte kornea dokusunu uzaklaştırmak amacıyla yapılır. 4. Kozmetik greftleme gözün görünümünü iyileştirmek amacıyla yapılır ancak nadir bir endikasyondur. Genel Endikasyonlar Verici Kornea 1. Optik keratoplasti görme keskinliğini arttırmak amacıyla yapılır. Önemli endikasyonlar psödofakik büllöz keratopati, keratokonus, distrofiler (Şekil 7.1A), dejenerasyonlar ve skar olarak sıralanabilir. Verici doku ölümden sonra 12-24 saat içinde alınmalıdır. İnfantlardan (3 yaş altı) kornea cerrahi, refraktif ve red sorunları olan pediatrik nakiller için çok nadir durumlarda alınır. Verici ve alıcı arasında yaş uyumuna dikkat edilmelidir. Korneaların çoğu transplantasyon öncesi ‘düzenleyici’ kornea bankalarında saklanır. Bu bankalarda kontraindikasyonlarını ekarte etmek için donörün madikal hikayesi araştırılır ve kan tahlilleri yapılır. Bunun yanında endotel hücre sayısını belirlemeyi de içeren korneanın mikroskopik incelemesi yapılır. Kornealar hipotermik koşullarda (7-10 güne kadar) veya organ kültür ortamlarında (4 hafta) ihtiyaç oluncaya kadar saklanır, kültürler infektif kontaminasyon için daha ayrıntılı testler yapmayı gerektirir. Oküler doku bağışı için kontraendikasyonlar aşağıda listelenmiştir, ancak uluslararası değişiklikler olabilir ve bu liste tam ayrıntılı değildir: • • • • A • • • • • Bilinmeyen nedenli ölüm. HIV, viral hepatit, sifiliz, konjenital rubella, tüberküloz, septisemi ve aktif malarya gibi sistemik infeksiyonlar. HIV pozitif bir kişiyle ilişkiye girme, erkek erkeğe ilişkiye girme, intravenöz ilaç kulanımı ve fuhuş gibi HIV ve hepatit için yüksek riskli davranış hikayesi. Creutzfeldt-Jacob hastalığı, sistemik sklerozan panensefalit, progresif multifokal lökoensefalopati, ensefalit, Alzheimer hastalığı ve diğer demanslar, Parkinson hastalığı, multipl skleroz ve motor nöron hastalıkları gibi enfeksiyöz ve olası enfeksiyöz hastalıklar. Daha önce herhangi bir organ nakli alıcısı olmak. Human hipofiz-kaynaklı büyüme hormonu almış olmak. 1992 yılından önce beyin ve spinal ameliyat geçirmek. Hematolojik maligniteler. İnflamasyon gibi oküler hastalıklar ve greft başarısını etkileyecek bazı malign oküler tümörler (örn.retinoblastoma) ve kornea refraktif ameliyat geçirmiş olmak. Alıcı prognostik faktörler Aşağıdaki alıcıya bağlı faktörler kornea greftinin prognozunu kötü etkileyebilir ve cerrahiden önce dikkat edilmelidir. Genel olarak prognozu en iyi olgular keratokonus, lokalize skarlar ve distrofilerdir. B Şekil 7.1 (A) Maküler distrofi için yapılan optik penetran keratoplasti; (B) desmatosel için yapılan tektonik yama grefti. (S Tuft – şekil B izni ile) • Ciddi stromal vaskülarizasyon, kornea duyarlılığının azalması, hazırlanan alıcı-greft bileşkesinin aşırı ince olması ve aktif kornea inflamasyonu, blefrait, ektropiyon, entropiyon BÖLÜM Kornea ve Refraktif Cerrahi • • • • • ve trikiyazis gibi kapak anormalikleri; bu anormallikler cerrahi öncesi düzeltilmelidir. Atopik konjonktivit, ve oküler skatrisyel pemfigoid gibi tekrarlayıcı veya progresif konjonktival inflamasyon. Göz yaşı disfonksiyonu. Ön sineşi. Kontrol altına alınamamış glokom. Üveit. Penetran keratoplasti Korneanın katmanları da greft olarak transplante edilse de PKP en sık yapılan kornea transplantasyon yöntemidir, lameller cerrahiler zordur ve daha uzun sürer, ara yüzey bozuklukları görme sonuçlarını kısıtlayabilir. Endikasyonlar: • Korneanın tüm katmanlarını tutan hastalıklar. • Keratokonus, psödofakik büllöz keratopati, Fuchs endotelyal ve diğer distrofiler gibi özel endikasyonlar. Teknik 1. Greft boyutu preoperatif biyomikroskopik muayenede, cerrahi sırasında değişik çaptaki trepanları deneyerek veya pergelle ölçülerek saptanabilir. 8.5mm ve üzerindeki greftler postoperatif ön sineşi oluşumuna, vaskülarizasyona ve intraoküler basınç artışına neden olabilir. İdeal boyut 7,5 mm’dir; daha küçük boyutlar yüksek astigmatizmaya neden olabilir. 2. Verici korneanın eksize edilmesi her zaman alıcı korneanın eksize edilmesinden önce olmalıdır. Verici doku genellikle konkav Teflon bloğu içinde endotel yüzü yukarı bakacak şekilde yerleştirilen kornea-skleral dokunun trefinize edilmesi ile hazırlanır. Donör doku genellikle planlanan alıcı açıklığından 0.25 mm daha fazla olacak şekilde ayarlanır, böylece sıkı kapama kolaylaşır, postoperatif düzleşmeyi en aza indirir ve postoperatif glokom olasılığını azaltır. Bazı cerrahlar yeni lazer tekniklerini daha pürüzsüz ve tercih edilebilir bulsa da mekanik trafinizasyon standarttır. 3. Hastalıklı alıcı dokusu eksize edilir, iris ve lense zarar vermemeye dikkat edilmelidir (Şekil 7.2.A-F). Alıcı trefinizasyonu serbest el ile yapılabilir veya Hessburg-Barron gibi globu vakumlayarak stabilize eden ve trefinizasyon açısının yüzeye dik olmasını sağlayan trepan sistemleri ile yapılabilir. Motorize ve lazer sistemleri mevcuttur. 4. Verici dokusu 10-0 monofilaman nylon ile yerleştirilir (Şekil 7.3.A-F). 7 A B C D E F Şekil 7.2 Alıcı dokunun çıkarılması. (A) Kısmi-kat trefinizasyon; (B) bıçakla ön kamaraya girilmesi; (C,D ve E) makasla eksizyon tamamlanır; (F) viskoelastik injeksiyonu (R Fogla izni ile) A B C D E F Şekil 7.3 Verici dokunun sabitlenmesi. (A ve B) Verici doku viskoelastik dokunun üzerine yerleştirilir; (C) başlangıç kardinal sütur saat 12’ye yerleştirilir; (D) dört tek tek kardinal sütur yerleştirlir; (E) ek radiyal süturler; (F) devamlı süturler (R Fogla izni ile) 2. 3. 4. 5. Postoperatif tedavi 6. 1. Topikal steroidler immünolojik greft red riskini azaltmak için kullanılır. Başlangıçta 2 saatte bir uygulamadan sonra günde 4 kereye düşürülür. Gözün durumuna göre daha sonra doz kadameli olarak azaltılabilir. Steroidler genellikle 7. bir yıl veya daha uzun süre günde bir kez gibi, uzun süreli kullanılırlar. Oral azatiopürin ve topikal ve sistemik siklosporin gibi immünsüpresifler reddi önlemek için kullanılabilirler, ancak genelde yüksek riskli hastalarda kullanılır. Midriyatikler günde iki defa iki hafta süre ile üveit devam ediyorsa daha uzun süre kullanılırlar. Oral asiklovir nakil öncesi herpes simpleks keratiti olan hastalarda nüksü önlemek için kullanılabilir. Göz içi basıncı takibi erken postoperatif dönemde TonoPen® ile yapılır çünkü Goldmann aplanasyon tonometri bu dönemde güvenilir değildir. Süturlerin alınması greft-alıcı birleşimi iyileşince olmalıdır. Genellikle 12-18 ay geçtikten sonra süturler alınır ancak yaşlı hastalarda bu süre uzayabilir. Kopmuş veya gevşemiş süturler reddi önlemek için fark edilince alınmalıdır. Sert kontakt lensler astigmatlı gözlerde görme keskinliğini arttırmak için gerekli olabilir. 241 242 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A A B B Şekil 7.4 (A) Gevşek sütur; (B) Dev papiller konjonktivit Postoperatif komplikasyonlar 1. Erken komplikasyonlar persistan epitel defektleri, gevşek süturlerin irritasyonunun neden olabileceği (Şekil 7.4A) papiller hipertrofi (Şekil 7.4B), yara sızdırması, dar ön kamara, iris prolapsusu, üveit, göz içi basıncının artması, travmatik greft rüptürü (nadir-Şekil 7.5A), mikrobiyal keratit (Şekil 7.5B) ve endoftalmiyi (Şekil 7.5C) içerir. Nadir bir komplikasyon da fiks dilate pupildir (Urrets-Zavalia sendromu). 2. Geç komplikasyonlar astigmatizma, başlangıç hastalığın tekrarlaması, geç yara ayrılması, retrokorneal membran oluşumu, glokom ve kistoid maküler ödemdir. Kornea greft reddi Allogreft reddi penetran keratoplasti sonrası daha nadir olarak da lameller greftleme sonrası oluşabilir. Korneanın herhangi bir tabakasının reddi oluşabilir. Endotelyal red en sık ve en ciddi C Şekil 7.5 Erken postoperatif komplikasyonlar. (A) Travmatik greft rüptürü ve göz içi lensin dışarı çıkması; (B) mikrobiyal keratit; (C) endoftalmi (R Bates – şekil A; S Tuft – şekil C izni ile) Bölüm Episklera ve Sklera ANATOMİ 252 Basit episklerit 252 Nodüler episklerit 252 Skleromalasi perforans 257 Arka sklerit 258 Önemli sistemik durumlar ile ilişkili sklerit 259 İmmün skleritlerin tedavisi 261 İMMÜN SKLERİT 253 İNFEKSİYÖZ SKLERİT 261 EPİSKLERİT 252 Ön nekrotizan olmayan sklerit 254 Ön inflamasyonlu nekrotizan sklerit 255 SKLERAL BOYANMA 261 Alkaptanüri 261 Hemakromotozis 261 8 MAVİ SKLERA 262 Osteogenezis imperfekta 262 Ehlers-Danlos sendromu tip VI 262 Diğer sistemik durumlar 263 DİĞER DURUMLAR 263 Konjenital oküler melonositozis 263 İdyopatik sklerokoroidal kalsifikasyon 264 Skleral hiyalin plak 267 252 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM ANATOMİ Sklera stromasını oluşturan değişik boydaki ve şekildeki kollajen lifleri korneada olduğu gibi düzenli değildir. Skleranın iç tabakası (lamina fuska) üveanın suprakoroidal ve suprasiliyer lamellalarıyla iç içe geçmiştir. Önde episklera yoğun, vasküler bağ dokusu içerir, yüzeyel skleral stroma ve tenon kapsülü arasında bulunur. Üç vasküler tabaka ön sklerayı örter, bunlar: 1. Konjonktival damarlar en üstte bulunur; arterler tortuöz, venler düzdür. 2. Yüzeyel episkleral pleksus damarları düzdür radiyal yapılanmaları vardır. • Episkleritte, en çok konjesyon bu vasküler pleksusda meydana gelir (Şekil 8.1A). Tenon kapsülü ve episklera inflamatuar hücre ile infiltre olmuştur ancak skleranın kendisinde şişme yoktur. • Topikal fenilefrin uygulamak konjonktival ve yüzeyel episkleral damarların beyazlamasına neden olur, altta skleranın daha görünür hale gelmesini sağlar. A 3. Derin vasküler pleksus skleranın yüzeyel bölümünü örter ve skleritte maksimum konjesyon sergiler (Şekil 8.1B). Bu durumda yüzeyel damarlarda da genişleme kaçınılmazdır, ancak bu göz ardı edilebilir. Maksimum injeksiyonun seviyesini belirlemek için gün ışığında muayene önemlidir, skleritte morumsu bir renk vardır. EPİSKLERİT Episklerit sık görülen, benign, genelde idyopatik, rekürren ve sıklıkla bilateral durumdur. Genellikle kendi kendini sınırlar ve ataklar tipik olarak birkaç gün sürer. Basit episklerit Basit episklerit tüm olguların dörtte üçünü oluşturur ve kadınları daha çok etkiler. Aynı gözde tekrarlama eğilimindedir veya bazen iki gözde birlikte de olabilir. Ataklar zamanla daha az görülmeye başlar ve yıllar sonra tamamen kaybolur. 1. Semptom. Kırmızılık ve hafif rahatsızlık. 2. Bulgular. • Kırmızılık sektöriyel (Şekil 8.2A) veya diffüz olabilir (Şekil 8.2B). Genellikle kapak aralığında bulunma eğilimindedir, skleral hastalıklar üst temporal kadranda başlarlar. • Ataklar 12 saat içinde pik değerine ulaşır, daha sonra da dereceli olarak birkaç gün içinde solar. • Episklerit bir gözden diğer göze geçebilir ya da bilateral olabilir. 3. Tedavi • Hafif olgularda tedavi gerekmez. • Bazı olgularda soğuk suni gözyaşı gerekli olabilir. • Genellikle başlangıçta daha yoğun uygulamak gerektiği düşünülse de hafif topikal steroidler günde 4 kez 1-2 hafta genellikle yeterlidir. • Florbiprofen gibi oral NSAİD’ler 100mg günde 3 kez 10 gün gibi uygulanabilir. Nodüler episklerit Nodüler episklerit genç bayanlarda görülme eğilimindedir, basit tipe göre daha az akut başlangıçlıdır ve daha uzun sürme eğilimindedir. B Şekil 8.1 (A) Yüzeyel episkleral pleksusun maksimum vasküler konjesyonunun eşlik ettiği episklerit; (B) derin vasküler pleksusun maksimal vasküler konjesyonunun ve skleral kalınlaşmanın eşlik ettiği sklerit. . 1. Semptom. Sabah uyanma sırasında fark edilen kırmızı göz. Takip eden 2-3 günde kızarıklık bölgesi boyut olarak büyür, daha rahatsız hale gelir, ancak aynı pozisyonda kalır. 2. Bulgular. • Her zaman interpalpebral aralıkta bulunan bir veya daha fazla hassas nodül (Şekil 8.3A) • İnce slit ışığı ön skleral yüzeyin ince olduğunu gösterir, skleral tutulum olmadığının bir göstergesidir (Şekil 8.3B). BÖLÜM Episklera ve Sklera 8 A A B Şekil 8.2 Basit episklerit, (A) Sektoral; (B) Diffüz (JH Krachmer, MJ Mannis and EJ Holland, from Cornea, Mosby 2005 – Şekil B izni ile) • %2.5 fenilefrin damla uygulamak konjonktival ve episkleral damarların dekonjeste olmasını ve alttaki skleranın daha iyi görülmesini sağlar. • Her atak kendini sınırlar ve genelde tedavisiz düzelir, ancak basit episkleritten daha uzun sürme eğilimindedir. • Birçok kez geçirilen ataktan sonra inflame bölgeyi çevreleyen damarlar kalıcı olarak dilate kalabilirler. • Episkleral nodüle neden olabilecek yabancı cisim veya granülom gibi lokal bir nedeni ayırdetmek önemlidir. 3. Tedavi basit episklerit ile aynıdır. İMMÜN SKLERİT Sklerit skleranın tüm kat kalınlığı boyunca ödem ve hücresel infiltrasyonla karakterize nadir bir durumdur. Episkleritten daha nadir görülür ve ciddiyeti hafif kendi kendini sınırlayan B Şekil 8.3 (A) Nodüler episklerit; (B) slit lamba muayenesi derin ışık huzmesinin skleral yüzey üzerinde yer değiştirmediğini gösteriyor ataktan komşu dokulara yayılan ve görmeyi tehdit eden nekrotizan hastalığa kadar değişebilir. Tablo 8.1’de sınıflama gösterilmiştir. Sınıflama sadece klinik duruma göre iletişimi sağlamakla kalmaz prognostik değeri de vardır. Çünkü hastalarda hangi tip sklerit geliştiyse hep o tipin atakları olmaktadır, sadece %10 hastada daha agresif hastalığa ilerleyiş olmaktadır. Ön nekrotizan olmayan sklerit Diffüz Diffüz hastalık kadınlarda biraz daha sık görülme eğilimindedir ve genelde beşinci dekatta ortaya çıkar. 253 254 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Tablo 8.1 İmmün-mediated skleritlerin sınıflaması Ön 1. Nekrotizan olmayan • Difüz • Nodüler 2. İnflamasyonun eşlik ettiği nekrotizan • Vazooklüziv • Granülomatöz • Cerrahi-kaynaklı 3. Skleromalasiya perforans 4. Arka 1. Semptomlar. Hastalık genelde oküler kırmızılık ile başlar, birkaç gün sonra ağrı eklenir, yüz ve şakaklara yayılabilir. Tipik olarak ağrı sabahın erken saatlerinde hastayı uykusundan uyandırır ve günün geç saatlerinde azalır, genel analjeziklere iyi yanıt vermez. 2. Bulgular • Vasküler konjesyon ve dilatasyona ödem eşlik eder. Eğer tedavi erken dönemde başlanırsa ki genelde çok nadirdir, hastalık tümüyle baskılanabilir. Kırmızılık yaygın (Şekil 8.4A) veya bir kadrana sınırlanmış olabilir. Eğer üst kapak altında olursa da kapak kaldırılmazsa hastalık atlanabilir. • Ödem gerilerken etkilenen bölge artmış skleral geçirgenliğin artmasından dolayı hafif gri/mavi görünüm alabilir. Bu görünümün nedeni skleral kalınlığın azalmasından çok skleral liflerin yeniden düzenlenmesine bağlıdır (Şekil 8.4B). • Altta yatan hastalık tedavi edilmedikçe aynı bölgede rekürrensler sıktır. • Hastalığın süresi yaklaşık 6 yıldır ve ilk 18 aydan sonra rekürrenslerin sıklığı azalır. Uzun dönem görme prognozu çok iyidir. Nodüler Nodüler ve diffüz ön skleritlerin insidansı aynıdır ama orantısız olarak nodüler hastalığın büyük bölümünde önceden geçirilmiş herpes zoster oftalmikus atağı hikayesi vardır. Diffüz sklerit ile başlangıç yaşı benzerdir. 1. Semptomlar. Ani başlayan ağrıya eklenen gittikçe artan kırmızılık, glob hassasiyeti ve skleral nodül görüntüsü. 2. Bulgular • Skleral nodül tek (Şekil 8.5A) veya multipl olabilir, genellikle interpalpebral aralıkta limbustan 3-4 mm uzaklıktadır. Episkleral nodüle göre daha koyu mavikırmızı görüntüsü vardır ve hareketsizdir. • Slit-lamp muayenesinde slit ışığı skleral nodül tarafından yer değiştirir (Şekil 8.5B). • %2.5 fenilefrin damlası uygulamak konjonktival ve yüzeyel episkleral damarları konsitrükte edecek ama nodül üstündeki derin pleksusu etkilemeyecektir. A B Şekil 8.4 (A) Diffüz nekrotizan olmayan ön sklerit; (B) skleral tekrarlayan hastalıklar sonrası skleral geçirgenlik (M Jager – Şekil B izni ile) • • • • Multipl nodül birleşebilir, tedavi gecikirse çok genişleyip dev büyüklüğe ulaşabilir. Eğer nodül içinde inflamasyon tabana yakınsa, sklara saydamlığı artıp görünür hale gelebilir. Hastalığın süresi diffüz sklerit ile benzerdir. Nodüler skleritli hastaların %10’unda nekrotizan hastalık gelişir ama eğer tedavi erken dönemde başlanırsa gelişmez ve nodül merkezden başlayarak iyileşir ve küçük atrofik skar bırakır. Bölüm Üveit GİRİŞ 402 KLİNİK BULGULAR 402 Akut ön üveit 402 Kronik ön üveit 404 Arka üveit 406 ÖZEL TETKİKLER 406 Endikasyonlar 406 Deri Testleri 407 Sifiliz 407 Enzim analizi 408 HLA tissue typing 409 Görüntüleme 409 Radyoloji 410 Biyopsi 410 TEDAVİ PRENSİPLERİ 410 Genel Prensipler 410 Midriyatikler 410 Topikal steroidler 411 Perioküler steroid enjeksiyonu 411 İntraoküler steroid 411 Sistemik steroid 412 Antimetabolitler 412 Kalsinörin inhibitörleri 413 Biyolojik blokerler 413 SPONDİLARTROPATİLERDE ÜVEİT 413 UVEITIS IN SPONDYLOARTHROPATHIES 415 HLA-B27 ve spondilartropati415 Anklilozan spodilit 416 Reiter sendromu 416 Psöriatik artrit 416 JUVENİL ARTRİTTE ÜVEİT 416 Juvenil idiyopatik artrit 416 Familyal Juvenil Sistemik Granülomatöz Sendrom 420 BAĞIRSAK HASTALIĞINDA ÜVEİT 420 11 Ülseratif Kolit 420 Crohn hastalığı 420 Whipple hastalığı 422 Sifiliz 451 Lyme hastalığı 452 Bruselloz 454 Endojen bakteriyel endoftalmi 454 Kedi tırmığı hastalığı 456 Lepra 456 RENAL HASTALIKLARDA ÜVEİT 422 BEYAZ NOKTA SENDROMLARI 457 Tubulointerstisyal nefrit ve üveit (TİNÜ) 422 IgA glomerülonefriti 422 SARKOİDOZ 422 BEHÇET HASTALIĞI 426 TOKSOPLAZMOZİS 429 Giriş 429 Toksoplazma retiniti 430 TOKSOKARİAZİS 433 DİĞER PARAZİTİK ÜVEİTLER 436 Onkoserkiyazis 436 Sistiserkozis 438 Diffüz ünilateral subakut nöroretinit 439 Koroidal Pnömositozis 440 AİDS’TE ÜVEİTE 441 Giriş 441 HİV mikroanjiopatisi 442 Sitomegalovirüs retiniti 442 Progresif retinal nekroz 444 DİĞER VİRAL ÜVEİTLER 445 Akut retinal nekroz 445 Herpes simpleks ön üveiti 445 Varisella zoster ön üveiti 445 Konjenital rubella 445 Subakut sklerozan panensefalit 447 FUNGAL ÜVEİT 447 Olası oküler histoplazmozis sendromu 447 Patogenez 449 Endojen fungal endoftalmi 449 Koksidiomikozis 450 BAKTERİYEL ÜVEİT 450 Tüberküloz 450 Multipl geçici beyaz nokta sendromu 457 Akut idiyopatik kör nokta genişlemesi sendromu 458 Akut posterior multifokal plakoid pigment epitelyopati 458 Multifokal koroidit ve panüveit 459 Punktat iç koroidopati 460 Serpijinöz koroidopati 461 Progresif subretinal fiboz ve üveit sendromu 461 Akut maküler nöroretinopati 462 Akut zonal gizli dış retinopati 463 PRİMER STROMAL KOROİDİT 464 Vogt-Koyanagi-Harada sendromu Sempatik oftalmi 469 Birdshot retinokoroidopati 467 DİĞER ÖN ÜVEİTLER 469 Fuchs üveiti sendromu 469 Lense bağlı üveit 469 DİĞER ARKA ÜVEİTLER 471 Akut retina pigment epiteliti 471 Akut idiyopatik makulopati 472 Akut multifokal retinit 743 Soliter idiyopatik koroidit 473 Buzlanmış dal anjiti 473 İdiyopatik retinal vaskülit, anevrizma ve nöroretinit sendromu 473 402 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Tanım GİRİŞ Anatomik Sınıflandırma Uvea gözün vasküler tabakasıdır ve iris, siliyer cisim ve koroidden oluşmaktadır (Şekil 11.1). 1. Üveit teriminin tam karşılığı uveal bölgenin inflamasyonu anlamına gelmektedir. Ancak bu terim sıklıkla sadece uveayı değil aynı zamanda retina ve damarlarını da içeren birçok intraoküler inflamasyon şeklini tanımlamak için kullanılmaktadır. 2. Ön üveit şu alt gruplara ayrılır: • İritis: İnflamasyon primer olarak iristedir. • İridosiklit: İris ve siliyer cismin pars plika bölümü tutulmuştur. 3. İntermediyer uveit; özellikle pars plana, periferik retina ve vitreusu içeren inflamasyon olarak tanımlanmaktadır. 4. Arka üveit, vitreus tabanının arka tarafında kalan fundus bölgesini içermektedir. • Retinit; primer odak retinadadır. • Koroidit; primer odak koroiddedir. • Vaskülit; ven, arter ya da her ikisi birden tutulabilir. 5. Panüveit, baskın bir inflamasyon abölgesi olmadan tüm üveal sistemin tutulumu anlamına gelmektedir. 6. Endoftalmi, sklera dışında kalan tüm intraoküler dokuları tutan, sıklıkla pürülan karakterde olan inflamasyon anlamına gelmektedir. 7. Panoftalmi sıklıkla orbital yayılımla beraber tüm globu kapsar. Ön üveit en sık görülendir, sonrasında sırasıyla arka, intermediyer ve panüveit gelir. Intermediate Anterior Posterior Şekil 11.1 Üveitin anatomik sınıflandırması 1. Başlangıç ani veya sinsi olabilir. 2. Süresi: 3 ay veya daha kısa süreyle limitli olabilir ya da daha uzun sürerse devamlı olabilir. 3. Akut üveit ani başlangıç ve limitli süreyle karakterize spesifik üveit sendromu seyrini tanımlar. 4. Kronik üveit, tedavi kesildikten sonra (3 aydan daha kısa süre içerisinde) ani nüks ile karakterize devamlılık gösteren inflamasyonu tanımlar. 5. Rekürren üveit, tedavi olmadan en az 3 ay süren inaktivite dönemleleri ile ayrılmış tekrar eden üveit atakları ile karakterizedir. 6. Remisyon, tedavi kesildikten sonra en az 3 ay süren inaktif hastalığa işaret eder. 7. Dirençli • Streroide dirençli, 2 hafta boyunca maksimum doz ile tedaviye rağmen klinik düzelme yoksa. • İmmunsupresife dirençli, 3 ay tedaviye rağmen klinik düzelme yoksa. KLİNİK BULGULAR Akut ön üveit En sık görülen üveit şeklidir. Akut ön üveit (AÖÜ), en sık görülen ön üveit formudur, olguların dörtte üçünü oluşturur. Ani başlangıç ve 3 aydan daha kısa süre ile karakterizedir. Hastayı tıbbi yardım almaya zorlayacak derecede ciddi semptomları olduğu için kolayca tanınır. 1. Başvuru şekli tipiktir; ani başlayan tek taraflı ağrı, fotofobi ve kızarıklık; lakrimasyon da bu bulgulara eşlik edebilir. Bazen akut ataktan birkaç gün önce, daha klinik bulgular ortaya çıkmadan, hastalar hafif oküler rahatsızlık hissedebilir. 2. Görme keskinliği; ağır tutulumlu hipopyonlu gözler dışında sıklıkla başvuru esnasında iyidir. 3. Eksternal muayenede kornea çevresini saran morumsu renkli siliyer enjeksiyon görülür (Şekil 11.2A). 4. Miyozis, sfinkter spazmı (11.2B) nedeniyle olur ve pupil farmakolojik olarak dilate edimezse posterior sineşi oluşumuna ilerleyebilir. 5. Endotelial tozlanma başlangıçta çok sayıda hücre nedeniyle mevcuttur ve ‘kirli’ görünüme neden olur (Şekil 11.2C). Gerçek keratik presipitatlar (KP) sıklıkla birkaç gün sonra ortaya çıkar ve sıklıkla nongranülomatözdür (aşağı bakınız). 6. Aköz hücresi hastalığın aktivitesini gösterir ve sayısı hastalığın ciddiyetinin göstergesidir (Şekil 11.2D). Hücrelerin derecelendirilmesi; 2mm uzunluğunda ve 1mm genişliğinde, maksimum ışık yoğunluğu ve büyütmeyle biyomikrosop ışığıyla yapılır. Bu işlem mutlaka midriyazis öncesi yapılmalıdır çünkü normal gözlerde pupilla dilatasyonu sonrası hücre ve pigment kümeleri oluşabilir. Tablo 11.1’de derecelendirme sistemi gösterilmektedir. • İnflamasyonun düzelmesi, ya aktivite düzeyinde ikibasamak azalma ile ya da ‘inaktif ’ düzeye gerileme ile tanımlanır. BÖLÜM Üveit A B C D E F 11 Şekil 11.2 Akut ön üveit bulguları (A) Siliyer enjeksiyon; (B) Miyozis; (C) Hücreler ile endoteliyal tozlanma; (D) Aköz flare ve hücreler; (E) fibrinöz eksüda; (F) hipopyon (JS Schuman, V Christopoulos, DK Dhaliwal, MY Kahook and RJ Noecker, from Lens and Glaucoma in Rapid Diagnosis in Ophthalmology, Mosby 2008 – Şekil D izni ile). 403 404 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Tablo 11.1 Ön kamara hücrelerinin derecelendirilmesi Saha içindeki hücre sayısı Derece <1 0 1–5 ± 6–15 +1 16–25 +2 26–50 +3 >50 +4 Tablo 11.2 Aköz bulanıklığın derecelendirilmesi Tanım Yok Derece A 0 Fark edilebilen +1 Orta (iris ve lens detayları net) +2 Belirgin (iris ve lens detayları bulanık) +3 Yoğun (fibrinöz eksuda) +4 • İnflamasyonun daha kötüye gitmesi, ya aktivite düzeyinde iki-basamak artma ile ya da maksimum düzeye ilerleme ile tanımlanır. 7. Ön vitre hücreleri iridosiklit göstergesidir. 8. Aköz bulanıklık (“flare”), kan-aköz bariyerinin hasar görmesi sonucu protein varlığını gösterir (bknz Şekil 11.2D). Bulanıklık, lazer interferometri kullanılarak flare metre ile derecelendirilebilir veya klinik olarak hücreleri görmek için kullanılan biyomikroskop ayarlarıyla irisin ne derece seçilebildiği değerlendirilir (Tablo 11.2). 9. Aköz fibrinöz eksuda tipik olarak HLA-B27 ile birlikte olan AÖÜ’te görülür (Şekil 11.2E). 10. Hipopyon, hücrelerin ön kamaranın (ÖK) alt bölümünde yoğunlaştığı ve horizontal seviye oluşturduğu yoğun inflamasyon bulgusudur (Şekil 11.2F). • HLA-B27 ile birliktelik gösteren AÖÜ’te hipopyon yüksek oranda fibrin içeriklidir ve bu nedenle yoğun, hareketsiz görünümlüdür ve emilimi yavaştır. • Behçet hastalığında hipopyon içeriğinde minimum fibrin vardır ve bu nedenle hastanın baş pozisyonuna göre hareket eder ve kolayca kaybolur. • Kan ile birliktelik gösteren hipopyon herpetik infeksiyonlarda ve rubeosis iridisi olan gözlerde ortaya çıkabilir. 11. Posterior sineşi çok kısa sürede oluşabilir (Şekil 11.3A) ve kalıcı olmadan ortadan kaldırılmalıdır (Şekil 11.2B). 12. Düşük göz içi basıncı (GİB) siliyer epitelden aköz sekresyonunun azalması nedeniyle ortaya çıkar. Nadiren herpetik üveitlerde ve Posner-Schlossman sendromunda olduğu gibi intraoküler basınç yükselebilir (hipertansif üveit). 13. Fundus muayenesi genellikle normaldir, ancak arkadaki bir odakla ilişkili öne yayılabilecek (“spillover”) ön üveit nedeniyle her zaman yapılmalıdır. B Şekil 11.3 Posterior synechiae. (A) Early synechiae formation in active acute anterior uveitis; (B) extensive synechiae and pigment on the lens following a severe attack of acute anterior uveitis 14. Süresi Uygun tedavi ile inflamasyon 5-6 hafta içerisinde tamamen düzelme eğilimindedir. 15. Prognoz genellikle çok iyidir. Komplikasyonlar ve düşük görme prognozu, geç kalınmış veya yetersiz tedavi nedeni ile görülür. Steroid kullanımı nedeniyle hipertansiyon ortaya çıkabilir ancak glokomatöz hasar çok nadirdir. Kronik Ön Üveit Kronik ön üveit (KÖÜ), akut tipten daha nadirdir ve tedavinin kesilmesinde sonra 3 aydan daha kısa süre içerisinde aniden nüks eden persistan inflamasyon ile karakterizedir. İnflamasyon granülomatöz ya da nongranülomatözdür. Bilateral tutuluma AÖÜ’ten daha sık rastlanır. 1. Başvuru esnasında hastalık sıklıkla sinsidir ve katarakt ya da band keratopati gibi komplikasyonlar gelişene kadar hastalar asemptomatiktir. Semptomlar olmadığı için KÖÜ geçirme riski olan hastalar rutin olarak takip edilmelidir; bu Bölüm Oküler Tümörler BENİGN EPİBULBER TÜMÖRLER 476 Konjonktival nevüs 476 Konjonktival papillom 476 Dermoid 476 Dermolipom 479 Piyojenik granülom 480 Konjonktival epitelyal melanozis 480 Diğer tümörler 481 MALİGN VE PREMALİGN EPİBULBER TÜMÖRLER 481 Primer akiz melanozis 481 Melanom 482 Oküler yüzey skuamöz neoplazi 483 Lenfoproliferatif lezyonlar 486 Kaposi sarkomu 486 İRİS TÜMÖRLERİ 486 İris nevüsü 486 İris melanomu 486 Metastatik tümörler 488 Diğer tümörler 488 İRİS KİSTLERİ 488 Primer 488 Sekonder 492 SİLYER CİSİM TÜMÖRLERİ 492 Silyer cisim melanomu 492 Medulloepitelyoma 495 KOROİD TÜMÖRLERİ 496 Koroidal nevüs 496 Koroidal melanom 496 Koroidin sınırlı kalmış hemanjiomu 504 Difüz koroidal hemanjiom 504 Optik disk melanositomu 504 Koroidal osteom 506 Metastatik tümörler 506 RETİNANIN NÖRAL TÜMÖRLERİ 510 Retinoblastom 510 Astrositom 517 RETİNANIN VASKÜLER TÜMÖRLERİ 520 Kapiller hemanjiom 520 Kavernöz hemanjiom 523 Salkım hemanjiom 523 Vazoproliferatif tümörler 524 12 PRİMER İNTRAOKÜLER LENFOMA 525 RETİNA PİGMENT EPİTELİNİN TÜMÖRLERİ 527 RPE’nin tipik konjenital hipertofisi 527 RPE’nin atipik konjenital hipertrofisi 527 RPE ve retinanın kombine hamartomu 527 RPE’nin konjenital hamartomu 528 PARANEOPLASTİK SENDROMLAR 529 Bilateral difüz uveal melanositik proliferasyon 529 Kanser-ilişkili retinopati 531 Melanom-ilişkili retinopati 531 476 Clinical Ophthalmology A SYSTEMATIC APPROACH BENİGN EPİBULBER TÜMÖRLER Konjonktival nevüs Konjonktival nevüs, konjonktivanın en sık melanositik tümörüdür. Malign hale dönüşüm riski yaklaşık %1’dir. 1. Histoloji, dermisin yokluğu haricinde- cild nevüsünkine benzer. Bu yüzden terminolojide subepitelyal ve stromal tanımı ile dermal tanım yer değiştirir. a. Kavşak nevüsler, nadirdir ve epitel-subepitel bileşke yerinde nevüs hücrelerinin yerleşimi ile karakterizedir (Şekil 12.1A). b. Bileşik nevüsler, epitel-subepitel bileşkedeki ve subepitel stroma içindeki nevüs hücrelerinin varlığı ile karakterizedir. Goblet hücrelerini içeren yüzey epitelinin, aşağıya doğru proliferasyonu izlenir (Şekil 12.1B). c. Subepitelyal lezyonlar, tamamıyla epitel altında sınırlıdır. 2. Hastalığın ortaya çıkışı, genellikle 1. veya 2. on yıl içindedir. 3. Bulgular • Tek, unilateral, ayrık, hafifçe kabarık, değişik boyutta, pigmentli intraepitelyal bulber lezyon, en sık jukstalimbal bölgededir (Şekil 12.1C). • Pigmentasyonun genişliği değişkendir ve bazen neredeyse pigmentsiz olabilir (Şekil 12.1D). • Nevüs içi kistoid boşluklar sıktır (Şekil 12.1E). • Çocuk ve adolesanlarda lezyon pembeleşir ve şişer. 4. Muhtemel habisleşme bulguları • Forniks veya kapak konjonktivası gibi olağandışı bir yer. • Belirgin besleyici damarlar. • Pigmentasyonda ani büyüme veya artış. • İkinci on yıl sonrası oluşum. 5. Tedavide, eksizyon -büyük oranda kozmetik sebepler nedeniyle- uygulanır. Daha ender endikasyonlar arasında irritasyon ve malign hale dönüşme şüphesi bulunur. Konjonktival papillom Çocukluk çağında konjonktival papillom, vajinası enfekte anneden bebeğe doğumda geçen human papilloma virüs (tip 6, 11 ve 16) enfeksiyonundan kaynaklanır. Yetişkin papillomlar enfeksiyöz değildir. 1. Histoloji; goblet hücreleri içeren, tabakalaşmış, nonkeratinize skuamöz epiteli ve onun düzensiz proliferasyonu ile örtülmüş fibrovasküler çekirdeği gösterir (Şekil 12.2A). 2. Bulgular • Sapsız ve saplı lezyonlar sıklıkla jukstalimbal alan, forniks (Şekil 12.2B) veya karanküle yerleşiktir (Şekil 12.2C). • Lezyonlar genellikle tektir, ancak çoklu olabilir; nadiren iki taraflıdır ve birleşme olabilir. • Büyük saplı lezyonlar irritasyona yol açabilir ve kapağın kapanmasını engelleyebilir. • Nadiren büyük bir alan tutulur ve korneaya yayılabilir. 3. Tedavi: Kendiliğinden küçüleceğinden küçük lezyonlarda tedavi gerekmez. Büyük lezyonlar, tabana ve çevreleyen alanlara uygulanan eksizyon ve kriyoterapi ile tedavi edilir. Tekrarlayan olgularda tedavi seçenekleri; subkonjonktival alfa-interferon, karbon dioksid lazer ile buharlaştırma, topikal mitomisin C ve oral simetidini (Tagamet) içerir. Dermoid Tanı 1. Histoloji, tabakalaşmış skuamöz epitel ile kaplanmış, cilde ait öğeler içeren, katı kitleli kollajen dokuyu gösterir (Şekil 12.3A). 2. Hastalığın ortaya çıkışı, erken çocukluk çağındadır. 3. Bulgular • En sık alt-temporal limbusa yerleşik, içinden saç çıkan, düz, yumuşak, sarımsı, subkonjonktival kitleler (Şekil 12.3B). • Lezyonlar nadiren çok büyük olurlar ve limbusu tamamıyla sararlar (kompleks dermoid-Şekil 12.3C). 4. Tedavi; kozmetik sebepler, kronik irritasyon, dellen gelişimi ve astigmatizma veya görsel aksın tutulumuna bağlı ambliyopi durumlarında uygulanır. Sistemik birliktelikler Sistemik birliktelikler; Goldenhar sendromu (aşağıya bkz.) ve daha az sıklıkla Treacher Collins sendromu (1. Bölüme bkz.) ve Jadassohn’un sebase nevüsünü (aşağıya bkz.) içerir. 1. Goldenhar sendromu (oküloaurikulovertebral spektrum) genellikle sporadiktir. Hemifasiyel mikrozomi ve Goldenhar sendromu, aynı spektrumun bir parçasıymış gibi düşünülür. a. Sistemik özellikler • Malar, maksiller ve mandibuler bölgelerin hipoplazisi (Şekil 12.3D). • Makrostomi ve mikrotiya. • Preaurikular ve yüz deri kıvrımları. • Bazı hastalarda ağır, asimetrik yüz yarığı gelişir. • Hemivertebra, genellikle servikal. • Mikroftalminin varlığı ile zihinsel özürlülük görülme insidansı artar. • Diğer özellikler; kardiyak, renal ve SSS anomalilerini içerir. b. Oküler özellikler; dermoid ile beraber, üst kapakta çentik veya kolobom (Şekil 3.15D), mikroftalmi ve disk kolobomunu içerir. A B C D E F Şekil 12.1 Konjonktival nevüs. (A) Kavşak nevüsün histolojik incelemesi, epitelyal/subepitelyal bileşke yerinde nevüs yerleşimini göstermektedir; (B) bileşik nevüsün histolojik incelemesinde, epitelyal/subepitelyal bileşke yerinde ve stroma içinde nevüs yerleşimi ve goblet hücrelerini içeren yüzey epitelinin aşağıya doğru proliferasyonu izlenmektedir; (C) pigmentli jukstalimbal nevüs; (D) hafif pigmentli jukstalimbal nevüs; (E) kistik boşluklu nevüs; (F) karankülü tutmuş nevüs. (J Harry and G Misson, from Clinical Ophthalmic Pathology, Butterworth-Heinemann 2001 – Şekil A; J Harry – Şekil B izni ile) 478 Clinical Ophthalmology A SYSTEMATIC APPROACH A B C D E F Şekil 12.2 Konjonktival papillom. (A) Histolojik inceleme, goblet hücreleri içeren tabakalaşmış, non-keratinize, skuamöz epitelinin düzensiz çoğalmasını ve fibrovasküler çekirdeği kaplamasını göstermektedir; (B) küçük jukstalimbal ve forniks papillomu; (C) plika ve karankülü tutmuş papillom; (D) birleşen papillomlar; (E) göz kapanmasını etkileyen birçok büyük papillom; (F) korneaya yayılan büyük sapsız papillom. (J Harry – Şekil A; U Raina – Şekil B; R Bates – şekiller D ve E izni ile) Bölüm Retinal Vasküler Hastalık RETİNAL DOLAŞIM 534 DİYABETİK RETİNOPATİ 534 Giriş 534 Patogenez 535 Klasifikasyon 536 Bulgular 536 Tedavi 543 İleri diyabetik göz hastalıkları 549 RETİNAL VEN TIKANIKLIKLARI 551 Patogenez 551 Predispozan faktörler 551 Sistemik değerlendirme 552 Retinal ven dal tıkanıklığı 552 Parsiyel santral retinal ven tıkanıklığı 555 Noniskemik santral retinal ven tıkanıklığı 555 İskemik santral retinal ven tıkanıklığı 557 Papilloflebit 558 Hemiretinal ven tıkanıklığı 559 Retinal ven tıkanıklığında sistemik tedavi 559 RETİNAL ARTER TIKANIKLIKLARI 559 Etyololi 559 Sistemik değerlendirme 561 Amorozis fugaks 562 Retinal arter dal tıkanıklığı 562 Santral retinal arter tıkanıklığı 562 Sliyoretinal arter tıkanıkılığı 564 Akut retinal arter tıkanıklığı tedavisi 564 Retinal arter tıkanıkılığında sistemik profilaksi 565 Asemptomatik retina embolisi 566 13 RETİNAL ARTER MAKROANEVRİZMASI 576 PRİMER RETİNAL TELENJEKTAZİ 580 İdiyopatik maküler telenjektazi 581 Coats hastalığı 582 EALES HASTALIĞI 583 RADRASYON RETİNOPATİSİ 586 PURTSCHER RETİNOPATİSİ 586 OKÜLER İSKEMİK SENDROM 566 VALSALVA RETİNOPATİSİ 588 HİPERTANSİF HASTALIK 567 LİPEMİA RETİNALİS 588 Retinopati 567 Koroidopati 568 ORAK HÜCRELİ RETİNOPATİ 569 Oraklaşan hemoglobinopatiler 569 Proliferatif retinopati 570 Nonproliferatif retinopati 572 Ön segment bulguları 572 PREMATÜR RETİNOPATİ 573 Patogenez 573 Aktif hastalık 573 Skatrisyel hastalık 576 KAN HASTALIKLARINDAKİ RETİNOPATİLER 589 Lösemi 589 Anemi 589 Hiperviskozite 590 KONJENİTAL VASKÜLER ANOMALİLER 591 Retinal makrodamar 591 Arteriovenöz anastomoz 592 534 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Kapillerler Retina kapillerleri retinanın iç 2/3 retinal kan akımını sağlar, dıs 1/3 retina tabakası ise koryokapillarisden beslenir. İç kapiller pleksus ganglion hücre tabakasında, dıs kapiller pleksus ise iç nukleer tabakada yer alır. Arteriyoller çevresinde ve foveada (FAZ) kapiller free zon alanları mevcuttur (Sekil 13.1A). Retinal kapillerlerde düz kas ve elastik doku bulunmaz ve duvarlarında şu elemanlar bulunur (Sekil 13.1B). A 1. Endotel hücreler bazal membran üzerinde tek kat olarak sıralanır ve aralarındaki sıkı bağlantı iç kan retina bariyerini oluşturur. 2. Bazal membran, Dış bazal lamina tabakasında perisitler içeren bu tabaka endotel hücrelerinin altında bulunur 3. Perisitler, endotel hücrelerin dışnda bulunur ve birçok psödopolipoidal proses içererek kapillerleri oluşturur. Kontraktil özellik içermelerinden dolayı mikrovasküler dolaşımın otoregülasyonunu sağlarlar. Venöz sistem B Şekil 13.1 Normal retinal kapiller yatak. (A) periarteriolar kapiller free zon – Hint mürekkebi enjekte edilmiş retinada yassı kesitte; (B) uzun nukleslu endotel hücreler ve yuvarlak nukleuslu perisitler – tripsin içeren preperatn Retinal venüller ve venler retinal kapillerlerden kanı direne ederler. 1. Küçük venüller kapillerlerden biraz daha büyüktür ama yapısal olarak kapillerlere benzer 2. Büyük venüller düz kas içerirler ve birleşerek venleri oluştururlar 3. Venler duvarlarında küçük miktarda düz kas ve elastik doku içerirler ve göreceli olarak esnektirler, santral retinal vene doğru çap olarak büyürler. (J Harry and G Misson, from Clinical Ophthalmic Pathology, Butterworth-Heinemann 2001 izni ile) DİYABETİK RETİNOPATİ Giriş RETİNAL DOLAŞIM Arterial sistem 1. Santral retinal arter; optik sinire globun yaklaşık 1cm gerisinden giren bir end arterdir ve anatomik olarak 3 tabakaya ayrılır a. İntima: kollajen zemin üzerinde tek sıra endotelyumdan oluşan en iç kısımdır b. İnternal elastik lamina: intimayı media’dan ayırır c. Media: esas olarak düz kas içerir d. Adventisya: gevşek bağ dokusundan oluşan en dış kısımdır 2. Retinal arteriyoller; santral retinal arterden ayrılır. Duvarında düz kas içerir ama internal elastik lamina tabakası arterlerde olduğu gibi düzenli değildir. Sıklık Diyabetik retinopati (DR) sıklılığı aynı ülke içinde bile diyabetli popülasyonunun değişiklik göstermesinden dolayı birçok çalışmada farklılık gösterse de yaklaşık olarak %40 dolaylarındadır. Tip 1 DM’li olgularda tip 2 DM’lere göre daha fazladır ve kendini sınırlayıcı tip %10 dolaylarındadır. Proliferatif diyabetik retinopati (PDR) diyabetli populasyonun %5-10’nunu etkiler; tip 1 diyabetlilerde 30 yılda %60 oranında görülür. Risk faktörleri 1. Diyabetin süresi en önemli risk faktörüdür. 30 yasından önce DM tanısı alan bireylerde 10 yıl içinde DR gelişme insidansı %50, 30 yıl içinde ise %90’dır. DR gelişimi diyabetin başladığı ilk 5 yıl içinde ve puberte öncesinde nadirdir, fakat tip 2 DM’li olguların %5’inde DR başlangıçta BÖLÜM Retina Vasküler Hastalık 2. 3. 4. 5. 6. mevcuttur. Diyabetin süresi makülopatiden daha cok proliferatif hastalık gelişimi için risk faktörüdür. Diyabetin kötü kontrolü. Sıkı kan şeker düzeyi kontrolü DR nin progresyonunu azaltabilir. Buna rağmen ani şeker düzeyi kontrolündeki artış erken dönemdeki DR progresyonuyla ilişkili olabilir. Tip 2 olgulara göre tip 1 DM li olgular kan şeker düzeyi kontrolünden daha fazla fayda görürler. Yüksek HbA1c düzeyi proliferatif hastalığın progresyonu ile ilişkilidir. Hamilelik. Bazen DR’ nin hızlı ilerlemesinden sorumludur. Belirleyici faktörler hamilelik öncesi DR’nin şiddeti, hamilelik döneminde kötü diyabet kontrolü, hamileliğin erken dönemindeki yoğun aşırı diyabetik kontrol, preeklamsi ve sıvı imbalansı gelişmesidir. Progresyon riski ilk trimestirdeki DR’ nin şiddeti ile ilişkilidir. Aşikar DR varlığında takip araları risk faktörlerine göre belirlenir ve ayda bir olarak ayarlanabilir. Hamilelik sonrasında diyabetik maküler ödem spontan olarak düzelebileceğinden, geç hamilelik döneminde maküler ödem gelişirse tedavisiz olarak takip edilebilir. Hipertansiyon, özellikle tip 2 DM’lu olgularda sık olarak bulunur ve sıkı kontrol altında tutulmalıdır (<140/80). Tip 2 DM’lu makülopatili olgularda sıkı kontrolü faydalıdır. Kardiyovasküler hastalık varlığı ve daha önceki inme de belirleyici faktörlerdendir. Nefropati, eğer ciddi ise, DR nin kötüleşmesini arttırır. Renal hastalığın tedavisi (örn: renal transplantasyon) retinopatinin ileryeşini azaltır ve fotokoagülasyona cevabı arttırır. Diğer risk faktörleri, hiperlipidemi, sigara, katarakt cerrahisi, obezite ve anemi dir. 13 A B Patogenez DR hipergilisemiye bağlı özellikle küçük kan damarlarının etkilendiği bir mikroanjiopatidir. Retinal hücreler üzerine hipergliseminin direkt etkisi patogenezde rol oynar. 1. Hücresel hasarın mekanizmasında, intrasellüler sorbitol birikimi, serbest radikal artısına bağlı oluşan oksidatif stres, ileri glutatyon son ürünlerinin birikimi, çeşitli protein kinaz C izoformlarının yoğun aktivasyonu rol oynar. 2. Kapiller hasarı, perisitlerin ölümü (Şekil 13.2A), kapiller bazal membranın kalınlaşması, vasküler düz kas hücrelerinin kaybı ve endotel hücrelerinin proliferasyonu ile ilişkilidir. Eritrosit ve lökositlerdeki değişiklik gibi hematolojik/ reolojik değişiklikler, trombosit yapışkanlğının artması ve artmış plazma vizkozitesi ile de ilişkilidir. Kapillerlerde disfonksiyon sonucu sızıntı ve damar tıkanıklıkları oluşur. 3. Neovaskülarizasyon kapiller nonperfuzyona bağlıdır (Sekil 13.2B). Bu durum retinal hipoksiye sebep olur ve neovaskularizasyonun preretinal (PDR) ve intraretinal oluşumuna neden olur. İntraretinal mikrovaskuler anomalilier (IRMA) C Şekil 13.2 Diyabetik retinopatideki kapiller yatak. (A) Dilate ve kıvrımlı kapillerlerle ile kapiller tıkanıklık - hint mürekkebi enjekte edilmiş retina, (B) eozniofilik tripsin içeren dejenere perisitler, (C) nonperfüze alanlardan iç retinal yüzeyde oluşan yeni kapillerler (oklar) - hint mürekkebi enjekte edilmiş retina (J Harry and G Misson, from Clinical Ophthalmic Pathology, ButterworthHeinemann 2001 izni ile) 535 536 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM arterler ve venler arasındaki shunt damarlardır. Yeni damar oluşumu angiogenik ve antianjiogenik faktörler arasındaki dengesizliğe bağlıdır. ???? BİR PARAGRAF EKSİK OLABİLİR Mİ???? ?? ?? ?? ILM NFL haem. NFL GCL IPL INL Oedema OPL H.Ex. ONL R & CL RPE Cystoid spaces Dot haem BrM Klasifikasyon Klasifikasyonda interrasyonel olarak Diyabetik Retinopati Erken Tedavi Çalışması (Airlie House klasifikasyonundan modifiye edilmiş) kullanılır.Tablo 13.1’de tedavi şemasi ilave edilmiş şekli yer almaktadır. Klinik pratikte sıklıkla şu tanımlamalar kullanılır. 1. Background diyabetik retinopati (BDR), mikrohemorajiler, nokta-leke hemorajiler ve eksudalar ile karakterizedir. DR’ nin erken safhasıdır. 2. Diyabetik makülopati, genellikle görmeyi tehdit eden ödem ve iskemi ile beraber olan diyabetik retinopatiye bağlı bir herhangi bir makülopatidir. 3. Preproliferatif diyabetik retinopati (PPDR), atılmış pamuk manzarası (cotton wool spots), venöz değişiklikler, intraretinal mikrovasküler aanomalilier (IRMA) ve genellikle derin retinal hemorajilerle karakterizedir. Progresif retinal iskemiyi gösterir ve sıklıkla progresif retinal neovaskülarizasyona ilerler. 4. PDR, diskte veya diskin bir disk capı mesafesindeki neovaskülarizasyon (NVD) ve veya fundusun herhangi bir yerinde neovaskülarizasyon (NVE). 5. İleri diyabetik göz hastalığı, traksiyonel retina dekolmanları, ciddi kalıcı vitreus hemorajileri ve neovasküler glokom ile karakterizedir. Bulgular Şekil 13.3 background diyabetik retinopatideki lezyonların lokalizasyonlarinı göstermektedir. Mikroanevrizmalar Mikroanevrizmalar persistlerin bulunmadığı kapiller duvarda genelikkle sakküler yapıdaki lokalize genişleme alanları veya kapiller halkanın iki kolunun füzyonundan oluşmuş yapılardır. Genellikle iç kapiller pleksusta (iç nükleer tabakadaki) gelişir, sıklıkla kapiller nonperfüzyon alanları ile ilişkilidir (Şekil 13.4B). Perisit kaybi endotelyal hücre proliferasyonuna yol acarak Şekil 13.3 Background diyabetik retinopatideki lezyonların lokalizasyonlarinı göstermektedir. sellüler mikroanevrizmaların oluşmasına da yol açabilir (Şekil 13.4C). Mikroanevrizmalardan kan- retina bariyerinin bozulmasına bağlı olarak retina tabakalarına plazma sızıntısı olur veya tromboze olurlar (Şekil 13.4D). 1. Bulgular, sıklıkla foveanın temporalinde küçük kırmızı noktalar, DR nin en erken bulgularıdır (Şekil 13.4E). Nokta hemorajilerle karışır. 2. Florosein anjiografi (FA). Erken evrelerde ufak hiperflorasan noktalar tromboze olmamış mikroanevrizmaları gösterir, tipik olarak klinik olarak görülenden daha fazla sayıdadır. Geç dönemlerde sızıntıya bağlı diffüz hiperflorasans gösterir. Retinal hemorajiler Şekil 13.5A histolojik kesit olarak kanın lokalizasyonunu göstermektedir. 1. Retinal sinir lifi tabakası hemorajileri, büyük yüzeyel prekapiller arteriyollerden köken alır, retina sinir lifi tabakasının yapısından dolayı alev şeklindedir (Şekil 13.5B). 2. İntraretinal hemorajiler, venöz endkapillerlerden köken alır, retinanın orta tabakalarında yer alır, kırmızı nokta/leke yapısındadır 3. Derin koyu yuvarlak (dark round) hemorajiler, hemorajik retinal infakt alanlarını temsil eder ve retinanın orta tabakalarında yer alır (Şekil 13.5D). Yaygın bulunması retinal neovaskülarizasyon gelişeceğine dair önemli bir işarettir. Eksudalar Sert eksuda terimi eski bir terim olan atılmış pamuk manzarası (cotton wool spots) da denen yumuşak eksudadan ayrım için kullanılır ve kronik lokalize retinal ödem alanlarına bağlı oluşur. Normal ve ödemli retinanın birleşim alanlarında oluşur. Dış Bölüm Akkiz Makula Hastalıkları GİRİŞ 594 MAKÜLER HASTALIKLARIN KLİNİK DEĞERLENDİRMESİ 595 Semptomlar 595 Yarıklı lamba biyomikroskopisi 595 Görme keskinliği 596 Kontrast sensitivite 598 Amsler kartı 598 FUNDUS FLÖRESEİN ANJİOGRAFİ 601 İNDOSİYANİN YEŞİL ANJİOGRAFİ 608 OPTİK KOHERENS TOMOGRAFİ 611 YAŞA BAĞLI MAKULA DEJENERASYONU 611 Giriş 611 Drusen 613 YBMD’de profilaktik antioksidan desteği 615 Eksudatif olmayan (kuru) YBMD 616 Retina pigment epitel dekolmanı 616 Retina pigment epitel yırtığı 619 Koroidal neovaskülarizasyon 620 Hemorajik YBMD 627 Retina anjiomatöz proliferasyon 627 POLİPOİDAL KOROİDAL VASKÜLOPATİ 628 YAŞA BAĞLI MAKÜLER HOL 629 MAKÜLER MİKROHOL 631 SANTRAL SERÖZ KORİORETİNOPATİ 632 KİSTOİD MAKÜLER ÖDEM EPİMAKÜLER MEMBRAN 633 635 14 DEJENERATİF MİYOPİ 637 DAMARSI ÇİZGİLENME 641 Oküler yaklaşım 641 Sistemik birliktelikler 641 KOROİDAL KATLANTILAR 643 HİPOTON MAKÜLOPATİSİ 644 VİTREOMAKÜLER TRAKSİYON SENDROMU 645 İDİOPATİK KOROİDAL NEOVASKÜLARİZASYON SOLAR RETİNOPATİ 645 645 594 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Anatomik Belirteçler 1. Makula (Şekil 14.1A) arka kutupta temporal vasküler arkuatlar arasında yer alan yuvarlak alan. Çapı 5-6 mm arasındadır ve görme alanının santral 15-20°ne karşılık gelir. Histolojik olarak periferdeki tek sıra ganglion tabakasının aksine birden fazla ganglion hücre tabakası görülür. Makula iç tabakaları perifer retinadan çok daha yüksek konsantrasyonlarda sarı ksantofil karotenoid pigmentleri lutein ve zeaksantin içerir (Bu nedenle tam ismi “makula lutea” –sarı plaktır). 2. Fovea makula merkezinde retina yüzeyinde, optik sinirle benzer şekilde 1.5 mm çaplı (Şekil 14.1B ve 14.2) bir depresyondur. 3. Foveola foveanın santral zeminini oluşturur ve çapı 0.35 mm’dir (Şekil 14.1C). Retinanın en ince kısmıdır ve ganglion hücresi yoktur, yanlız Müller hücreleri ile birlikte yüksek dansiteli kon fotoreseptörler ve onların nükleuslarından oluşur. 4. Umbo foveanın tam merkezinde bir depresyondur, foveolar ışık reflesine karşılık gelir. Bu reflenin kaybı hasarın en erken bulgusudur. 5. Foveal avasküler zon (FAZ) kan damarı içermeyen, devamlılık gösteren bir kapiller ağla çevrili santralde bir alandır, fovea içerisindedir ancak foveolanın ilerisine uzanır. Tam çapı yaş ve hastalıkla değişebilir ve sınırları yalnız flöresein anjiografi ile doğru olarak belirlenebilir, ortalama 0.6 mm’dir. A B Retina pigment epiteli 1. Yapı • Retina pigment epiteli (RPE) kesit alanlarda hekzagonal, tek sıra hücrelerden oluşmaktadır. Hücreler dışta nükleus içeren, pigmente olmayan bazal eleman ve içte bol melanozom içeren apikal kısmından oluşmaktadır. • Hücre tabanı Bruch membranı ile temastadır ve hücre apeksinde çok sayıda ipliğimsi villöz çıkıntılar fotoreseptör dış segmentleri arasına uzanır. • Arka kutupta özellikle foveada RPE hücreleri daha uzun, ince, daha düzgün şekillidir ve perifere göre daha fazla sayıda ve daha büyük melanozomlar içerir. 2. Fonksiyonlar • RPE hücreleri ve arada bulunan sıkı bağlantı kompleksleri (zonula oklüdensler) dış kan- retina bariyerini oluştururlar, koriokapillaristen subretinal aralığa ekstraselüler sıvı sızıntısını önlerler, elektrolitler ve suyu subretinal aralıktan dışarı aktif olarak pompalarlar. • RPE’nin ve Bruch membranının bütünlüğü birbirlerine yapışıklıklarının devamlılığı açısından önemlidir, bunun osmotik ve hidrostatik kuvvetlerin kombinasyonuna bağlı olduğu düşünülmektedir, muhtemelen hemidesmozomal bağlantılar da yardımcı olmaktadır. C Şekil 14.1 Anatomik belirteçler (A) Normal foveolar ışık reflesi; (B) OKT’de görülen foveal depresyon (C) fovea (sarı halka); yaklaşık - foveal avasküler zon (kırmızı halka); foveola (lila halka); umbo (santral beyaz spot) BÖLÜM Akkiz Makula Hastalıkları Fovea Sinir lifi tabakası Avasküler zon İç pleksiform tabaka Foveola 14 İç limitan membran Ganglion hücre tabakası Retina kapillerleri İç nükleer tabaka Dış pleksiform (Henle) tabakası Dış nükleer tabaka Eksternal limitan membran Rodlar ve konlar RPE Bruch membranı Koriokapillaris Şekil 14.2 Foveanın kesit görüntüsü • • • • Fotoreseptör dış segmentlerinin dökülmeyi takiben fagositoz ve lizozomal parçalanması yoluyla fotoreseptör döngüsünün kolaylaştırılması Optimum retina ortamının muhafazası. Metabolitlerin (özellikle amino asitler ve glukoz gibi küçük moleküller) içeri ve metabolik artık ürünlerin dışarı transportu ile birlikte dış kan-retina bariyerinin idamesinde anahtar faktördür. Görsel siklusta A vitaminin depolanması, metabolizması ve transportu Yoğun RPE pigmenti yansıyan ışıkları absorbe etmeye yardımcı olur. Bruch membranı 1. Yapı. Bruch membranı RPE’ni koriokapillaristen ayırır ve elektronmikroskopide 5 ayrı elemandan oluşur. • RPE bazal laminası • İç kollajenöz tabaka • Kalın elastik lif bandı • Dış kollajenöz tabaka • Koriokapillaris iç tabakasının bazal laminası 2. Fonksiyon. RPE Bruch membranını metabolik artık ürünlerinin retina ortamının dışına transportu için bir yol olarak kullanır. Yapısındaki değişikliklerin birçok maküler hastalığın patogenezinde önemli olduğu düşünülmektedir- örneğin bütünlüğü koroidal neovaskülarizasyonların (KNV) baskılanmasında önemlidir. MAKÜLER HASTALIKLARIN KLİNİK DEĞERLENDİRMESİ Belirtiler 1. Bulanık görme ve yakın çalışmada güçlük erken bulgulardan olabilir. Başlangıç KNV gibi bazı hastalıklarda hızlı olabilir. 2. Hastaların santral görmeyi engelleyen bir şeyden yakındıkları pozitif skotom daha ciddi bir hastalık belirtisidir. Bu tipik olarak görme alanında bir alanın kaybına (negatif skotom) yol açan optik nöropatinin aksi bir durumdur. 3. Metamorfopsi (algılanan görüntülerin distorsiyonu) optik nöropatide olmayan sık bir belirtidir. 4. Mikropsi (görüntü büyüklüğünün azalması) foveal konların ötesine yayılıma bağlıdır ve daha az sıklıkta görülür. 5. Makropsi (görüntü büyüklüğünün artması) foveal konların bir araya toplanmasına bağlıdır ve nadir görülür. 6. Renk ayrımı bozulabilir ancak genellikle oldukça hafif optik nöropatidekinden daha az belirgindir. 7. Loş ışıkta kötü görme ve postimajın sebat etmesi gibi karanlık adaptasyonu güçlükleri olabilir. Yarıklı lamba biyomikroskopisi İndirek yarıklı lamba oftalmoskopisinde (Şekil 14.3A) vertikal olarak baş aşağı, lateral olarak aksi yöne dönmüş, geniş açılı fundus görüntüsü elde etmek için yüksek güçlü konveks lensler kullanılır (Şekil 14.3B). Teknik şöyledir: 595 596 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A Şekil 14.4 Snellen görme keskinliği eşeli noktasına karşılık gelir.). Genellikle standart mesafede beyaz zemin üzerinde çeşitli büyüklüklerde siyah harfler veya sembollerle (optotip)değerlendirilir. B Şekil 14.3 (A) İndirek yarıklı lamba biyomikroskopisi; (B) fundus görünümü v) a. Yarıklı ışık tüm yuvarlak çapının yaklaşık ¼’ü eninde ayarlanır. b. İlluminasyon yarıklı lamba görüntüleme sistemiyle koaksiyel açıda ayarlanır. c. Büyütme ve ışık intensitesi en düşük değerlere ayarlanır. d. Işık demeti direk pupilden geçecek şekilde santralize edilir. e. Lens kirpikleri uzaklaştıracak şekilde kornea önünde tutulur. f. Fundus lens aynı şekilde kalırken yarıklı lambanın manevra kolu ve vertikal ayar mekanizmaları hareket ettirilerek muayene edilir. g. İhtiyaç olursa büyütme arttırılır. a h. Perifer retinayı görmek için hastadan uygun yönlere bakması istenir. Görme Keskinliği Snellen Görme Keskinliği Uzak görme keskinliği (GK) gözün iki objeyi ayrı ayrı algılayabildiği minimum ayırt etme açısı ile ilişkilidir (gözün nodal 1. Normal GK Snellen testinde 6/6’ya denk gelir (metrik notasyonda; metrik olmayan “İngiliz” notasyonunda 20/20) (aşağıya bakınız, Şekil 14.4). Bu yalnız bir referans yada tarama standardı olarak alınmalıdır çünkü sağlıklı, genç bireylerde normal düzeltilmiş GK genellikle daha iyidir (6/4- yani 20/12) ve sonra 70’li yaşlar civarında 6/6’ya düşer (20/20). 2. En iyi düzeltilmiş GK optimum refraktif düzeltme ile ulaşılan düzeyi gösterir. 3. Pinhol GK. Pinhol (PH) açıklığı yaklaşık 1 mm çapında bir veya daha fazla delikle delinmiş opak bir kapamadan oluşur (Şekil 14.5). Kırma kusurlarının etkisini kompanse eder. Ancak PH keskinliği maküler hastalığı ve posterior lens opasitesi olanlarda gözlükle düzeltmeye göre daha kötü olabilir. Düşük Görme Keskinliği Bir hasta herhangi bir mesafede herhangi bir harfi okuyamıyorsa görme keskinliği şu şekilde alınır: 1. Parmak sayma (PS) hastanın muayene eden kişinin spesifik bir mesafeden kaç parmak gösterdiğini ifade edebildiğini gösterir. 2. El hareketi (EH) muayene eden kişinin hastanın tam önünde tuttuğu elinin hareketini ayırt edebilme özelliğidir. 3. Işık persepsiyonu (IP) hasta yalnız ışığı sezebiliyor anlamına gelmektedir. Işığın hangi kadrandan geldiğinin algılandığı (projeksiyon) bir tabloya not edilmelidir (Şekil 14.7). Bölüm Herediter Fundus Distrofileri GİRİŞ 648 İNCELEME YÖNTEMLERİ 648 Elektroretinografi 648 Elektrookülografi 649 Karanlık adaptasyonu 650 Renkli görme testleri 650 JENERALİZE FOTORESEPTÖR DİSTROFİLERİ 651 Tipik retinitis pigmentoza 651 Atipik retinitis pigmentoza 654 Önemli sistemik beraberlikler 654 İlerleyici kon distrofisi 656 Leber’in konjenital amorozisi 656 Stargardt hastalığı ve fundus flavimaculatus 6 57 Bietti’nin korneoretinal kristalin distrofisi 660 Alport sendromu 661 Ailesel selim benekli retina 661 Pigmentli paravenöz koryoretinal atrofi 661 Konjenital durağan gece körlüğü 662 Konjenital monokromatizm (akromatopsi) 664 MAKULA DİSTROFİLERİ 665 Juvenil Best makula distrofisi 665 Best hastalığı olmaksızın multifokal vitelliform lezyonlar 665 Patern distrofi 665 Kuzey Carolina makula distrofisi 667 Ailesel dominant drusen 668 Sorsby’nin psödoinflamatuar distrofisi 669 Benign konsantrik anüler makula distrofisi 669 Santral areoler koroidal distrofi 670 Dominant kistoid makula ödemi 670 Sjögren-Larsson sendromu 670 Ailesel internal limitan membran distrofisi 670 JENERALİZE KOROİD DİSTROFİLERİ 670 Koroideremi 670 Gyrate atrofi 671 Jeneralize koroidal distrofi 674 İlerleyici bifokal koryoretinal atrofi 674 VİTREORETİNAL DİSTROFİLER 674 Juvenil X’e bağlı retinoskizis 674 Stickler sendromu 675 Wagner sendromu 676 Ailesel eksudatif vitreoretinopati 678 15 Güçlenmiş S-kon sendromu ve Goldmann-Favre sendromu 678 Kar tanesi vitreoretinal dejenerasyon 679 Dominant neovasküler inflamatuar vitreoretinopati 679 Dominant vitreoretinokoroidopati 681 Kniest displazi 681 ALBİNİZM 681 Giriş 681 Tirozinaz-negatif okülokutanöz albinizm 682 Tirozinaz-pozitif okülokutanöz albinizm 683 Oküler albinizm 683 MAKULADA KİRAZ KIRMIZISI BENEK 683 Patogenez 683 GM1 gangliozidoz (jeneralize) 684 Mukolipidoz tip 1 (sialidoz) 684 GM2 gangliozidoz 684 Niemann-Pick hastalığı 684 Farber hastalığı 685 648 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ arasındaki potansiyel yükseltilir ve alınan sonuç kayda geçirilir (Şekil 15.1). Normal ERG iki fazlıdır (Şekil 15.2). Uygulamalı anatomi 1. a-dalgası fotoreseptörlerden kaynaklanan, başlangıçtaki hızlı negatif sapmadır. 2. b-dalgası daha sonraki geniş amplitüdlü yavaş pozitif sapmadır. Müller hücreleri ve çevresindeki potasyum iyonlarının akımı ile oluşturulmasına rağmen fonksiyonel fotoreseptörlere doğrudan bağlıdır ve fotoreseptör sağlamlığının pratik bir ölçütüdür. b-dalgasının genliği, a-dalgasının Herediter fundus distrofileri asıl olarak dış retina tabakaları (RPE-fotoreseptör kompleksi) ve damar desteğini (koryokapillaris) etkileyen nadir görülen fakat önemli bir hastalık grubudur. İç retina tabakaları ve retina damarlarının öncelikli olarak tutulumu nadirdir. İki tipte fotoreseptör hücresi bulunmaktadır: 1. Rodlar retina midperiferinde en yüksek yoğunluklara ulaşan ve sayıca en fazla bulunan (120 milyon) hücrelerdir. Gece görüşü ve periferal görmeden sorumludurlar ve karanlıkta en yüksek duyarlılığa sahiptirler. Rod disfonksiyonunun daha erken gelişmesi ya da kon disfonksiyonundan daha ciddi olması periferal görme kaybı ve çoğunlukla daha önce görülen gece görüş zayıflığı (niktalopi) ile sonuçlanır. 2. Konlar sayıca daha azdır (6 milyon) ve foveada en yüksek yoğunluğa ulaşırlar. Parlak ışıkta en yüksek duyarlılığa sahiptirler ve gündüz görme, renkli görme ve santral görme keskinliğinden sorumludurlar. Kon disfonksiyonu bu yüzden santral görme zayıflığı, renkli görme bozukluğu (diskromatopsi) ve gündüz görüş problemleri (hemeralopi) ile sonuçlanır. Referans elektrod Yükseltici Akitf elektrod a-dalgası Kalıtım 1. Otozomal dominant (OD) distrofiler resesif bozukluklara kıyasla daha değişken dışavurum (ekspresyon) gösterirler, daha geç başlangıçlı ve daha iyi seyirlidirler. 2. Resesif distrofiler otozomal (OR) veya X’e bağlı (XL) olabilir. OD distrofilere göre daha erken başlangıçlı ve daha kötü seyirlidirler. Bazı XL bozuklukların kadın taşıyıcılarında karakteristik fundus bulguları görülebilir (aşağıya bakınız). 3. X’e bağlı dominant bozukluklar son derece nadir görülür ve erkeklerde ölümcüldür (ör, Aicardi sendromu). b-dalgası Şekil 15.1 Elektroretinografi prensipleri Sınıflandırma Distrofiler iki ana gruba ayrılabilirler: (a) tüm fundusun etkilendiği jeneralize ve (b) sadece makulanın etkilendiği lokal. Daha ileri alt gruplandırma primer patolojinin bulunduğu varsayılan yere göre yapılır (ör, fotoreseptörler, RPE veya koroid). İNCELEME YÖNTEMLERİ Elektroretinografi a-dalgası b-dalgası Reseptörler Bipolar hücreler Esaslar Elektroretinografi (ERG) yeterli yoğunlukta ışıkla uyarılan retina tarafından üretilen aksiyon potansiyelinin kaydedilmesi işlemidir. Korneaya temas eden ya da alt göz kapağının hemen altına yerleştirilmiş bir aktif elektrod ile alına yerleştirilmiş bir referans elektrod arasından kayıtlar elde edilir. Bu iki elektrod Müller hücreleri Şekil 15.2 Elektroretinogramın bileşenleri ve kaynakları BÖLÜM Herediter Fundus Distrofileri en düşük noktası ile b-dalgasının tepe noktası arasındaki mesafe ölçülerek hesaplanır. Karanlık adaptasyonu ve yüksek ışık uyaranları ile artmaktadır. b-dalgası b-1 ve b-2 alt komponentlerinden oluşmaktadır; birincisi muhtemelen hem rod hem de kon aktivitesini gösterirken, ikincisi esas olarak kon aktivitesini göstermektedir. Özel tekniklerle rod ve kon yanıtlarını birbirlerinden ayırmak mümkündür. Standart ERG Normal ERG beş farklı kayıttan oluşmaktadır (Şekil 15.3). Bunlardan ilk üçü 30 dakikalık karanlık adaptasyonundan sonra (skotopik) alınırken, son ikisi 10 dakika orta dereceli parlaklıkta diffüz aydınlatmaya adaptasyondan sonra (fotopik) alınmaktadır. Çocuklarda 30 dakika karanlık adaptasyonu zor olabileceğinden düşük yoğunlukta beyaz ya da mavi ışığa rod aracılı yanıtların uyarılması için loş ışık şartlarından (mezopik) yararlanılabilir. 1. Skotopik ERG a. Rod yanıtları çok sönük beyaz ya da mavi ışık kullanılarak ortaya çıkarılır ve geniş bir b-dalgası ile küçük ya da kaydedilemeyen bir a-dalgası elde edilir. b. Kombine rod ve kon yanıtları çok parlak beyaz ışık kullanılarak ortaya çıkarılır ve belirgin a ve b-dalgaları elde edilir. c. Osilatuar potansiyeller parlak ışık kullanılarak ve kayıt parametreleri değiştirilerek ortaya çıkarılır. Küçük osilatuar dalgalar iç retina tabakalarındaki hücreler tarafından oluşturulur ve b-dalgasının çıkan kolu üzerinde görülürler. Rod Kombine 15 2. Fotopik ERG a. Kon yanıtları tek parlak flaş kullanılarak ortaya çıkarılır ve küçük osilasyonların eşlik ettiği a ve b-dalgaları elde edilir. b. Kon fliker rodların yanıt veremeyeceği 30 Hz frekansta titreşen ışık uyaranı ile kon yanıtını izole etmek için kullanılır. Kon b-dalgası genlik ve implicit zamanının ölçümüne imkan verir. Kon yanıtları normal gözlerde 50 Hz’e kadar kaydedilebilir, bundan daha yüksek frekanslarda biribirinden ayrı yanıtlar elde edilemez (“kritik fliker füzyonu”). Multifokal ERG Multifokal ERG retina fonksiyonunun topografik haritasını çıkarma yöntemidir (Şekil 15.4). Tüm retina boyunca fotoreseptör yoğunluğundaki değişime göre uyaran derecelendirilir. Fotoreseptörlerin en yüksek yoğunlukta olduğu foveada reseptör yoğunluğunun az olduğu perifere göre daha düşük uyaran kullanılır. Konvansiyonel ERG’de olduğu gibi çok çeşitli ölçümler yapılabilir. Negatif ve pozitif dalgaların tepe ve diplerinin genlik ve süreleri ölçülebilir ve veriler görme tepesine benzeyen üç boyutlu harita ile özetlenebilir. Retina fonksiyonunu etkileyen hastalıkların neredeyse tamamında bu yöntem kullanılabilir. Elektro-okülografi 1. Prensip. EOG elektriksel olarak pozitif olan kornea ile elektriksel olarak negatif olan göz arkası arasındaki istirahat potansiyelini ölçer (Şekil 15.5). RPE ve fotoreseptör aktivitelerini yansıtır. Dolayısıyla fotoreseptörlerin proksimalindeki lezyonlar nedeniyle görmeyen bir gözde normal EOG elde edilir. Genel olarak yanıtların anlamlı Şekil de etkilenmesi için yaygın RPE hasarı gerekmektedir. 2. Yorum. Normal bireylerde EOG amplitüdlerinde büyük varyasyonlar olduğu için sonuç, aydınlıkta alınan en yüksek potansiyelin (ışık zirvesi) karanlıkta alınan en düşük potansiyele (karanlık dibi) bölünmesiyle elde edilir. Bu sonuç oran olarak (Arden oranı) ya da yüzde olarak belirtilir. 1.85 veya %185’in üzerindeki değerler normal kabul edilir. Osilatuar Kon Kon fliker 5 m s /d i v Şekil 15.3 Normal elektroretinografik kayıtlar 0 deg 25 25 1µV 60 ms 0 2 4 6 8 10 12 nV/deg2 Şekil 15.4 Multifokal elektroretinogram 649 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM + -7 Eşik aydınlanma (log ünite) 650 – Karanlık -6 -5 Kan duyarlılığının geri kazanımı fotopik görme Ron-kon ayrışması Rod duyarlılığının geri kazanımı -4 -3 Mezopik görme Skotopik görme Görsel algılama yok Işık 10 20 30 Karanlık süresi (dakika) Şekil 15.6 Karanlık adaptasyon eğrisi Karanlık dibi Işık zirvesi c. Eğrinin rod segmenti daha yavaştır ve devam eden rod duyarlılığındaki artışı simgelemektedir. 15-30 dakika sonra tam olarak karanlığa adapte rodlar kişinin sadece konları ile görebileceği ışıktan 100 kat daha sönük ışığı görmesine imkan sağlar. Eğer flaşlar foveolaya (rodların olmadığı bölge) odaklanırsa sadece kon adaptasyonunu gösteren hızlı segment kaydedilir. Işık zirvesi x 100 = %185 Karanlık dibi Şekil 15.5 Elektro-okülografi prensipleri Karanlık adaptasyonu 1. Prensip. Karanlık adaptasyonu görsel sistemin (pupil, retina ve oksipital korteks) azalan aydınlanmaya uyum sağlama fenomenidir. Bu test özellikle gece körlüğü (niktalopi) araştırılmasında yararlıdır. Retinadaki rodopsinin %25 ya da daha fazlasını aktive etmeye yetecek sürede yoğun ışık uyaranı verilir. Böylece normal rodlar ışığa duyarsız hale gelir ve konlar sadece çok parlak uyarana yanıt verirler. Daha sonra karanlık ortamda değişen yoğunlukta ışık uyaranları verilerek kişiye algılayıp algılamadığı sorulur ve ışık duyarlılığının geri kazanılması gözlemlenebilir. 2. Goldmann-Weekes adaptometri tekniği a. Kişi fotoreseptörleri ağartacak yoğun ışığa maruz bırakıldıktan sonra hızlıca karanlık ortama alınır. b. Işığın ancak algılandığı eşik değer belirlenir. c. Işık uyaranı düzenli aralıklarla verilir; gözün ışığa duyarlılığı giderek artar. 3. Duyarlılık eğrisi bir ekseninde algılanan en düşük ışık yoğunluğu, diğer ekseninde süre yer alan iki parçalı bir eğridir. (Şekil 15.6) a. Eğrinin kon segmenti karanlığın ilk 5-10 dakikasında kon duyarlılığındaki hızlı artışı simgelemektedir. Bu esnada rod fotoreseptörleri de daha yavaş da olsa toparlanmaktadır. b. Rod-kon ayrışması normalde, 7-10 dakika sonra, konların en yüksek duyarlılığa ulaştığı ve rodların algısal olarak konlardan daha duyarlı hale geldiği zaman gerçekleşir. Renkli görme testleri Renkli görme testleri herediter fundus distrofilerinin klinik değerlendirmesinde görme keskinliğinde azalma ve görme alanı kaybı gelişiminden önce diskromatopsinin mevcut olduğu durumlarda yararlı olabilmektedir. Esaslar Renkli görme retinadaki her biri özgül duyarlılığa sahip üç çeşit kon sayesinde oluşmaktadır; mavi (tritan) 414-424 nm, yeşil (deuteran) 522-539 nm ve kırmızı (protan) 549-570 nm. • • • Normalde spektrumdaki tüm renklerin oluşturulabilmesi için bu üç ana renk gereklidir. Bu kon pigmentlerinden herhangi biri eksik (örn, protanomali–kırmızı zayıflığı) veya tamamen yok (örn, protanopi–kırmızı körlüğü) olabilir. Trikromatlarda (tam fonksiyon gösterme şartı olmamakla birlikte) konların her üç türü de bulunmaktadır. Konların bir veya iki türünün olmaması kişiyi sırasıyla dikromat veya monokromat hale getirmektedir. Konjenital renkli görme defekti bulunan kişilerin çoğu anormal trikromattır ve ışık spektrumundaki renkleri oluşturmak için üç ana rengi uygun olmayan oranlarda kullanırlar. Kırmızı-duyarlı kon anomalisinin yol açtığı kırmızı-yeşil defekti protanomali, yeşil-duyarlı kon anomalisi deuteranomali ve mavi-duyarlı kon anomalisinin yol açtığı mavi-yeşil defekti tritanomali olarak adlandırılır. Edinilmiş makula Bölüm Retina Dekolmanı GİRİŞ 688 Periferik retina anatomisi 688 İlerleyici olmayan periferik retina dejenerasyonları 689 Tanımlar 689 Klinik muayene 692 Ultrasonografi 697 REGMATOJEN RETİNA DEKOLMANI 698 Patogenez 698 Belirtiler 704 Bulgular 705 Ayırıcı Tanı 709 Profilaksi 710 Cerrahi 715 TRAKSİYONEL RETİNA DEKOLMANI 721 EKSUDATİF RETİNA 722 DEKOLMANI 16 PARS PLANA VİTREKTOMİ 723 Giriş 723 Endikasyonlar 725 Teknik 725 Postoperatif komplikasyonla 727 688 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Periferik retina anatomisi Pars plana Siliyer cisim limbusa 1 mm mesafeden başlar ve posteriora doğru 6 mm uzanır. Önde yer alan 2 mm pars plikata’yı, arkada kalan 4 mm ise düzleşmiş pars plana’yı oluşturur. Lens veya retina hasarını önlemek için cerrahi pars plana insizyonunun optimal yeri fakik gözlerde limbustan 4 mm geride, psödofakik gözlerde ise 3.5 mm geridedir. Ora serrata Ora serrata retina ve siliyer cisim arasındaki birleşim yeri olup 3şu yapıları içermektedir (Şekil 16.1): 1. Dentat çıkıntılar retinanın pars plana üzerine girintili çıkıntılı uzantıları olup; nazalde temporale göre daha belirgindir. Şeklinde çok farklı varyasyonlar olabilmektedir. 2. Ora bölmeleri pars plana epitelinin dentat çıkıntılar içinde yer alan çukurlaşmış kısımlarıdır. 3. Meridyonel katlantı dentat çıkıntılarla aynı hizada yer alan kalınlaşmış retinal dokunun oluşturduğu küçük bir meridyonel katlantı olup, sıklıkla superonazal kadranda yer alır (Şekil 16.2 A). Bu katlantıların tepesinde bazen küçük bir retina deliği bulunabilir. Genellikle meridyonel katlantı ile birlikte olan bir dentat çıkıntının bir siliyer çıkıntı ile aynı hizada olması durumunda meridyonel kompleks’ten bahsedilir. 4. Kapalı ora bölmesi iki komşu dentat çıkıntının birleşmesi sonucu oluşan retina tarafından çevrelenmiş küçük bir pars plana adacığıdır (Şekil 16.2 B). 5. Granüler doku vitreus bazı içinde yer alan multipl beyaz opasiteler olup, bazen küçük periferik bir operkulum ile karışabilmektedir (Şekil 16.2 C). Ora serrata’da duyusal retina ile retina pigment epiteli ve koroidin füzyonu subretinal sıvının öne doğru yayılmasını engeller. Ancak, koroid ve sklera arasında eşdeğer bir adezyon bulunmadığı için koroid dekolmanları anterior yayılım göstererek siliyer cismi içine alabilirler (siliyokoroidal dekolman). Vitreus bazı Vitreus bazı ora serrata üzerinde yer alan 3-4 mm genişliğindeki bir bölgedir (Şekil 16.3). Pars plananın ortasından yapılan bir insizyon genellikle vitreus bazının ön kısmında kalmaktadır. Kortikal vitreus, vitreus bazında sıkı yapışıklık göstermekte, akut arka vitreus dekolmanı (PVD) sonrasında arka hyaloid yüzü vitreusu bazı posterior kenarına yapışık kalmaktadır. Vitreus bazı içinde daha inceden var olan retianl delikler retina dekolmanına yol açmazlar. Ciddi künt travma ön kenarındaki pars plananın nonpigmente epitelinin, arka kenarı boyunca ise retinanın yırtılması ile birlikte görülen vitreus bazı avülzüyonuna yol açabilir. Kısa siliyer arterler Nazal ora serrata Vorteks ampullası Temporal ora serrata Kısa siliyer sinirler Maküla Uzun siliyer arter Uzun siliyer sinir Mikrokistoid dejenerasyon Vorteks veni Şekil 16.1 Ora serrata ve normal anatomik yapılar Kısa siliyer sinirler BÖLÜM Retina Dekolmanı 16 3. Balpeteği (retiküler) dejenerasyon ekvatorun posterioruna uzanabilen ince ağ yapısındaki perivasküler pigmentasyonla karakterize yaşa bağlı bir dejenerasyondur (Şekil 16.4 C) 4. Periferik drusen hiperpigmente sınırları olabilen küçük soluk renkli lezyon kümeleridir (Şekil 16.4 D). Arka kutuptaki drusenlere benzer ve sıklıkla yaşlı bireylerin gözlerinde görülürler. Tanımlar A B Retina dekolmanı C Şekil 16.2 Ora serrata’nın normal varyantları. (A) Tabanında küçük bir retina deliği ile birlikte olan meridyonel katlantı; (B) kapalı ora bölmesi; (C) granüler doku Pars plikata Pars plana Vitreus bazı Şekil 16.3 Vitreus bazı İlerleyici olmayan periferik retina dejenerasyonları Periferik retina ekvatordan ora serrataya uzanmakta ve ilerleyici olmayan aşağıdaki lezyonları içerebilmektedir: 1. Mikrokistoid dejenerasyon gri-beyaz arka plan üzerinde sınırları belirsiz küçük veziküllerden ibaret olup, retinaya kalınlaşmış ve daha az şeffaf görünüm verir (Şekil 16.4 A). Bu dejenerasyon daima ora serrataya komşu alandan başlar, çepeçevre ve posteriora doğru uzanır. Posterior kenarı düzgün yüzeyli ve dalgalı şekildedir. Mikrokistoid dejenerasyon, tüm erişkin gözlerinde mevcut olup, yaşla yaygınlığı artar. Retina dekolmanı ile doğrudan ilişkili olmayıp, retinoskizis’e yol açabilir. 2. Kaldırım taşı (pavingstone) dejenerasyonu normal gözlerin % 25’inde yer alan iyi sınırlı sarı-beyaz yama tarzındaki fokal koryoretinal atrofilerdir (Şekil 16.4 B). Retina dekolmanı (RD) nörosensoriyel retinanın (NSR) retina pigment epiteli (RPE)’nden ayrılmasıdır. Bu durum, subretinal sıvının (SRS) NSR ve RPE arasındaki potansiyel boşlukta birikmesine yol açar. Başlıca RD tipleri: 1. Regmatojen (rhegma-çatlak), sensoriyel retinada sinkitik (likefiye) vitreus kaynaklı sıvının subretinal boşluğa geçişine olanak sağlayan tam kat retina defektine sekonder olarak gelişir. 2. Traksiyonel herhangi bir retina yırtığı olmaksızın, kontrakte olan vitreoretinal membranlar nedeniyle NSR’nin RPE’den çekilerek ayrılması ile oluşur. 3. Eksudatif (seröz, sekonder) yırtık veya kontraksiyona bağlı olmaksızın gelişir ve SRS’nin kaynağı NSR, koroid veya her ikisine ait damarlardaki sızıntıdır. 4. Kombine traksiyonel-regmatojen isimden de anlaşılacağı gibi retina yırtığı ve traksiyonun kombinasyonudur. Retina yırtığı, kendisine komşu fibrovasküler proliferasyonun traksiyonu sonucu oluşur ve en sık proliferatif diyabetik retinopatide görülür. Vitreus adezyonları 1. Normal. Periferik kortikal vitreus, sensoriyel retinanın iç limitan membranına (ILM) gevşek olarak bağlıdır. Daha kuvvetli adezyonlar şu bölgelerde bulunur: • Vitreus bazı, bu bölgedeki adezyonlar çok kuvvetlidir (bkz. yukarı). • Optik sinir başı etrafı, oldukça kuvvetli adezyon söz konusudur. • Fovea etrafı, vitreomaküler traksiyon ve maküler hol dışında oldukça zayıf bağlantılar mevcuttur. • Periferik retina damarları boyunca genellikle zayıf adezyonlar bulunur. 2. Anormal. Aşağıdaki bölgelerde gözlenen anormal adezyonlar, akut arka vitreus dekolmanı (AVD) gelişimindeki dinamik vitreoretinal traksiyon sonucu oluşan retina yırtığıyla ilişkili olabilirler. • Lattis dejenerasyonu adalarının arka kenarı • Retina pigment kümeleri • Periferik paravasküler kondensasyonlar • Dil şeklindeki uzantılar ve posterior adacıklar gibi vitreus bazı anomalileri • ‘Basınca beyaz’ ve ‘basmadan beyaz’ (bkz. aşağı) 689 690 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A B C D Şekil 16.4 Zararsız periferik retina dejenerasyonları. (A) skleral indentasyonda gözüken mikrokistoid dejenerasyon; (B) kaldırım taşı; (C) balpeteği (retiküler); (D) drusen (U Rutnin, CL Schepens, from American Journal of Ophthalmology 1967;64:1042 – Şekil A izni ile) Vitreoretinal traksiyon Vitreoretinal traksiyon, vitreus içindeki yapıların retinaya uyguladıkları bir güç olup, dinamik veya statik olabilir. İkisi arasındaki fark, farklı RD tiplerinin patogenezinin anlaşılmasında çok önemlidir. 1. Dinamik traksiyon göz hareketlerine bağlı oluşur ve vitreus kavitesinde merkeze doğru bir kuvvet oluşturur. Retinal çatlakları ve regmatojen RD patogenezinde önemli rol oynar. 2. Statik traksiyon göz hareketlerinden bağımsızdır. Traksiyonel RD ve proliferatif vitreoretinopati patogenezinde anahtar rol oynar. Arka vitreus dekolmanı Arka vitreus dekolmanı (AVD), vitreus bazı posteriorundaki NSR’ye ait iç limitan membrandan (ILM) kortikal vitreusun ayrılmasıdır. AVD aşağıdaki karakteristiklere göre sınıflandırılabilir: Bölüm Vitreus Opasiteleri 17 Giriş 730 Muşvolan (Muscae volitantes) 730 Vitreus kanaması 730 Asteroid hyalozis (Benson hastalığı) 730 Sinkizis sintilans (kolesterolizis bulbi) 730 Amiloidozis 730 Vitreus kisti 733 730 Clinical Ophthalmology A SYSTEMATIC APPROACH Giriş Kollajen, çözünebilir proteinler, hyaluronik asit içeren karmaşık bir yapısal çatıya sahip olan vitreus saydam bir hücredışı jeldir ve su oranı %99’dur. Hacmi yaklaşık olarak 4.0 mL’dir. Jel içinde normalde az sayıda bulunan hücreler (hyalositler, astrositler ve glial hücreler) ağırlıklı olarak kortekste yer alır. Vitreus göz küresine yapısal bir destek sağlarken ışığın retinaya ulaşması için de saydam bir ortam sağlar. Ayrıca, oksijenin retina kan akımından ön segmente doğru difüzyonuna engel olur. Sıvılaştığı veya cerrahi olarak uzaklaştırıldığı zaman yeniden oluşmaz. Vitreus opasiteleri gelişimsel bozukluklara, travmaya veya hastalıklara bağlı oluşabilir. Çoğu diğer bölümlerde anlatılmış olduğu için (örneğin, kartopu opasiteleri, habis hücreler, parazitik kistler ve herediter vitreoretinopatiler) bu kısımda bahsedilmeyecektir. Muscae volitantes Muşvolan, en iyi açık renkli bir zemin üzerinde görülen, oldukça sık çok ufak sinek veya kurtçuk benzeri fizyolojik opasitelerdir. Ağırlıklı olarak vitreus jelindeki küçük embriyolojik kalıntıları betimler. Vitreus kanaması Vitreus kanaması göreceli olarak sık bir durum olup pek çok farklı nedeni vardır (Tablo 17.1) ve bunların çoğu kitabın farklı kısımlarında anlatılmıştır. 1. Semptomlar kanamanın şiddetine göre değişir. Hafif kanama (Şekil 17.1A) görmede ani yaygın bulanıklık ve uçuşmalara neden olurken görme keskinliğini etkilemeyebilir, yoğun kanama ise şiddetli görme kaybıyla sonuçlanabilir (Şekil 17.1B). Tablo 17.1 Vitreus kanamasının nedenlerie 1. Retina yırtığı veya periferik damar avülziyonunun eşlik ettiği akut arka vitreus ayrılması 2. Proliferatif retinopatiler • Diyabetik • Retina ven tıkanıklığı sonrası • Orak hücreli hastalık • Eales hastalığı • Vaskülit 3. Çeşitli retina hastalıkları • Makroanevrizma • Telenjiektaziler • Kapiller hemanjiyom 4. Travma • Künt • Delici • İatrojenik 5. Sistemik • Kanama bozuklukları • Terson sendromu 2. B-mod ultranografi pıhtılaşmamış vitreus kanamasında genellikle homojen orta düzeyde gri görünüm gösterir (Şekil 17.1C). Hücresel kümelenmeler oluşunca küçük ekolar görülebilir. Yoğun vitreus kanaması olan gözleri değerlendirirken altta yatan retina dekolmanı (Şekil 17.1D) ve retina yırtığı olasılığını ayırt etmek için ekografi oldukça yardımcıdır. 3. Tedavi şiddetine ve altta yatan nedene göre değişir. Asteroid hyalozis (Benson hastalığı) 1. Patogenez. Küçük kalsiyum-pirofosfat globüllerinin vitreus jelinde biriktiği sık görülen bir dejeneratif durumdur (Şekil 17.2A). Hastaların %75’de tek göz etkilenir; bu durum nadiren görsel problemlere neden olur ve olguların önemli bir kısmında semptomsuzdur. Diyabetle bir ilinti öne sürüldüyse de kanıtlanamamıştır. Asteroid hyalozisin prevalansı yaşla birlikte artar ve 75-86 yaş arasındaki kişilerin %2.9’nu etkiler. Erkeklerde kadınlara göre daha sıktır. 2. Bulgular. Büyüklükleri ve yoğunlukları değişken sayısız küçük yuvarlak beyaz-sarı partiküller görülür (Şekil 17.2B ve C). Göz hareketlerı sırasında vitreus ile birlikle hareket ederler ancak göz hareketsizken aşağıya çökmezler. 3. Ultrasonografi çok yüksek genlikli ekolar gösterir (Şekil 17.2D). Sinkizis sintilans (kolesterolozis bulbi) 1. Patogenez. Sinkisiz sintilans sıklıkla görmeyen gözlerde kronik vitreus kanamasının sonucunda oluşur. Bu durum genellikle aşikar kanama ortadan kalktığı zaman fark edilir. Kristaller kolesterolden oluşur ve plazma hücreleri veya eritrosit yıkım ürünlerinden gelişir. Bu kristaller ya serbest veya yabancı cisim dev hücreleri tarafında fagosite edilmiş şekilde bulunurlar. 2. Bulgular. Göz hareketsizken aşağıya çöken sayısız düz, altın sarısı-kahverengi refraktil partiküller izlenir. Bazen ön kamara da duruma dahil olabilir (Şekil 17.3). Amiloidozis 1. Amiloidozis hücredışı fibriller protein birikimi olan yerel veya sistemik bir durumdur.Vitreus bulanıklığı tipik olarak ailesel amiloidoziste görülür ve bu durum polinöropati, belirgin kornea sinirleri ve pupillanın ışık-yakın disosiasyonu ile karakterizedir. 2. Bulgular. Vitreus opasiteleri tek veya çift taraflı olabilir ve başlangıçta perivasküler yerleşimlidir. Daha sonra ön vitreus BÖLÜM Vitreus Opasiteleri A B C D 17 Şekil 17.1 (A) (A) Kırmızı refle ile görülen hafif vitreus kanaması; (B) şiddetli yaygın vitreus kanaması; (C) vitreus kanaması ve yatışık retinayı gösteren B-mod görüntüsü; (D) vitreus kanaması ve huni-şeklinde retina dekolmanını gösteren B-mod ultrasonografi görüntüsü 731 732 Clinical Ophthalmology A SYSTEMATIC APPROACH A B C D Şekil 17.2 Asteroid hyalozis. (A) Oblik ışıkla aydınlatılmış asteroid cisimcikleri; (B) hafif; (C) şiddetli; (D) B-mod görüntüsü (J Harry and G Misson, from Clinical Ophthalmic Pathology, Butterworth-Heinemann, 2001 – Şekil A izni ile) Şekil 17.3 Dejenere bir gözün ön kamarasında sinkizis sintilans (P Gili izni ile) Bölüm Şaşılık INTRODUCTION 736 HETEROPHORIA 765 Definitions 736 Anatomy of extraocular muscles 736 Ocular movements 739 Sensory considerations 741 VERGENCE ABNORMALITIES 765 AMBLYOPIA 745 CLINICAL EVALUATION 746 History 746 Visual acuity 747 Tests for stereopsis 748 Tests for binocular fusion in infants without manifest squint 750 Tests for sensory anomalies 750 Measurement of deviation 755 Motility tests 758 Investigation of diplopia 759 Refraction and fundoscopy 763 ESOTROPIA 765 18 Möbius syndrome 774 Congenital fibrosis of the extraocular muscles 774 Strabismus fixus 774 Early-onset esotropia 766 Accommodative esotropia 768 Microtropia 770 Other esotropias 770 ALPHABET PATTERNS 774 EXOTROPIA 771 Weakening procedures 778 Strengthening procedures 779 Treatment of paretic strabismus 779 Adjustable sutures 780 Botulinum toxin chemodenervation 780 Constant (early onset) exotropia 771 Intermittent exotropia 771 Sensory exotropia 772 Consecutive exotropia 772 SPECIAL SYNDROMES 772 Duane retraction syndrome 772 Brown syndrome 773 Monocular elevator deficit 774 ‘V’ pattern 776 ‘A’ pattern 777 SURGERY 778 736 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GİRİŞ Tanımlar 1. Görsel Eksen (görme hattı) foveadan geçer, gözün nodal noktasından fiksasyon noktasına (bakılan objeye) uzanır. Normal binoküler tek görme (BTG) varlığında, her iki gözden gelen görüntülerin füzyon refleksi ile düzeltilmesi ve BTG oluşturmak amacıyla görsel kortekste binoküler cevabı sağlayan hücrelerin görüntüleri birleştirmesi sayesinde 2 görsel eksen fiksasyon noktasında kesişir. 2. Ortoforya füzyon için herhangi bir uyaran olmadığında (nadir) gözün tam olarak hizada durmasıdır. 3. Heteroforya (‘forya’) füzyon ortadan kalktığı zaman gözlerin kayma eğilimi göstermesidir (gizli şaşılık). • Hafif forya normal kişilerin çoğunda ve füzyon refleksi ile üstesinden gelinir. Forya ya içe (ezoforya) ya da dışa doğru (ekzoforya) hafif bir dengesizlik şeklindedir. • Füzyon bu dengesizliği kontrol edecek kadar yeterli değilse dekompanse forya olarak adlandırılır ve sıklıkla binoküler rahatsızlık şikayetleri (astenopi) veya çift görme (diplopi) ile birliktedir. 4. Heterotropya (‘tropya’) görsel eksenlerinin fiksasyon noktasında kesişmediği manifest kayma anlamına gelir. • İki gözden gelen görüntüler aynı doğrultuda değildir. Bu nedenle ya çift görme mevcuttur ya da daha çok çocuklarda olduğu gibi kayan gözden gelen görüntüler kortikal seviyede baskılanır. • Çocukluk şaşılığı ya binoküler füzyon mekanizmalarının normal gelişiminde yetersizlik ya da iki göz arasında refraksiyon farkı olması (anizometropi) sonucu okülomotor dengesizlik gelişimine bağlı ortaya çıkabilir. • Bir gözdeki az görmeye bağlı füzyon yetersizliği yetişkinde heterotropyaya yol açabilir, ya da ekstraoküler kaslardaki mekanik kısıtlılık veya sinirlerinin uyarısında hasar olduğunda da şaşılık gelişebilir. • Gözlerde horizontal kayma (gizli ya da manifest) şaşılığın en sık görülen şeklidir. • Bir gözün diğerine göre yukarıda olması hipertropya, latent yukarı kayma hiperforya olarak adlandırılır. • Gözün aşağıda olmasına hipotropya, latent aşağı kaymaya da hipoforya denilir. 5. Anatomik eksen korneanın merkezinden geçerek arka kutba uzanan çizgidir. Fovea gözün arka kutbunun anatomik merkezinin hafif temporalinde olduğundan görsel eksen ile anatomik eksen genellikle üst üste gelmez. 6. Kappa açısı görsel eksen ile anatomik eksen arasındaki açıdır ve genellikle yaklaşık 5ºdir (Şekil 18.1). • Fovea arka kutup merkezinin temporalinde ise kornea reflesi nazaldedir ve açı pozitif (normal) olarak adlandırılır, tam tersi olduğunda da negatif açıdan bahsedilir. • Geniş kappa açısı şaşılık olmamasına rağmen varmış görünümü yaratır (yalancı şaşılık) ve en sık prematüre retinopatisinde +5º’yi aşan açıya yol açan makula yer Fovea Anatomical axis Visual axis Şekil 18.1 Kappa açısı değiştirmelerinde psödoekzotropya olarak karşımıza çıkar. Ekstraoküler kasların anatomisi Prensipler Orbitanın lateral ve medial duvarları arasında 45ºlik açı bulunur (Şekil 18.2A). Bu nedenle, orbital eksen hem lateral hem de medial duvarlarla 22.5ºlik açı oluşturur. Bu açı genellikle kolaylık olması amacıyla 23º olarak kabul edilir. • Baş dik pozisyondayken göz uzaktaki sabit bir noktaya düz bakarken (primer bakış pozisyonu) görsel eksen orbital eksenle 23ºlik açı oluşturur (Şekil 18.2B). • Ekstraoküler kasların etkileri kasın kasıldığı zamanki globun pozisyonuna bağlıdır. 1. Primer etki göz primer pozisyondayken kasın başlıca etkisidir. 2. İkincil etkiler gözün pozisyonuna bağlı olarak ortaya çıkan ilave etkilerdir. 3. Listing planı globun rotasyon merkezinden geçen hayali koronal düzlemdir. Glob, Listing düzlemi ile kesişen Fick eksenleri etrafında hareket eder (Şekil 18.3). • Glob vertikal Z ekseni etrafında sağa ve sola döner. • Glob horizontal X ekseni etrafında yukarı ve aşağı hareket eder. • Torsiyonal hareketler (tekerlek dönüşü) globu önden arkaya enlemesine geçen Y (sagital) ekseni (gözün anatomik aksına benzer) etrafında olur. • İntorsiyon üst limbusun nazale ekstorsiyon ise temporale doğru dönmesidir. Horizontal rektus kasları BÖLÜM Şaşılık 18 23 23º 45 A A B 23 67 23 51 90 B C D C Şekil 18.4 Sağ üst rektus kasının etkileri Şekil 18.2 Ekstraoküler kasların anatomisi Centre of rotation Gözler primer pozisyondayken horizontal rektuslar vertikal Z ekseni etrafında sadece horizontal hareket ederler ve sadece primer etkileri vardır. Z X Y Y 1. İç rektus orbita apeksindeki Zinn halkasından başlar ve nazal limbusun 5.5 mm gerisine yapışır. Primer pozisyondaki tek etkisi adduksiyondur. 2. Dış rektus Zinn halkasından başlar ve temporal limbusun 6.9 mm gerisine yapışır. Primer pozisyondaki tek etkisi abduksiyondur. Vertikal rektus kasları Vertikal rektuslar orbital eksenle aynı doğrultuda uzanırlar ve ekvatorun önüne yapışırlar. Bu nedenle de görsel eksenle 23ºlik açı oluştururlar (Şekil 18.2C’ye bakınız). X Listing plane Z Şekil 18.3 Listing düzlemi ve Fick eksenleri 1. Üst rektus Zinn halkasının üst kısmından başlar ve üst limbusun 7.7 mm gerisine yapışır. • Primer etkisi elevasyondur (Şekil 18.4A); sekonder etkileri adduksiyon ve intorsiyondur. • Glob 23ºlik abduksiyon yaptığında görsel eksenle orbital eksen çakışır (Şekil 18.4B). Bu pozisyonda ikincil etkileri yoktur ve sadece elevator olarak hareket eder. Bu nedenle üst rektusun fonksiyonunu değerlendirmek için en uygun glob pozisyonu budur. 737 738 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM Anterior SR SR 7.7 SO Insertion LR 6.9 5.5 Şekil 18.6 Üst oblik tendon insersiyosu (yapışma yeri) MR 51 6.5 IR Şekil 18.5 Tillaux spirali A • Glob 67º’lik adduksiyon yaptığında görsel eksenle orbital eksen arasındaki açı 90º olacaktır (Şekil 18.4C). Bu pozisyonda üst rektus sadece intorsiyon yaptırır. 2. Alt rektus Zinn halkasının alt kısmından başlar ve alt limbusun 6.5 mm gerisine yapışır. • Primer etkisi depresyondur; sekonder etkileri adduksiyon ve ekstorsiyondur. • Glob 23º’lik abduksiyon yaptığında sadece depresör olarak hareket eder. Üst rektusta olduğu gibi alt rektusun fonksiyonunu değerlendirmek için en uygun glob pozisyonu budur. • Glob 67º’lik adduksiyon yaptığında alt rektus sadece ekstorsiyon yaptırır. 51 39 90 B C Şekil 18.7 Sağ üst oblik kasının etkileri Tillaux Spirali Tillaux Spirali dört rektusun yapışma yerlerinin oluşturduğu hayali bir çizgidir ve cerrahi yaparken önemli bir anatomik yer göstericidir. Yapışma yerleri limbustan giderek uzaklaşan spiral şeklildedir; iç rektus yapışma yeri en yakındır (5.5 mm), alt rektus (6.5 mm), dış rektus (6.9 mm) ve üst rektus (7.7 mm; Şekil 18.5) onu takip eder. Oblik kaslar Oblikler ekvatorun arkasına yapışırlar ve görsel eksenle 51ºlik açı oluştururlar. 1. Üst oblik optik foramenin üst-iç kısmından başlar. Üst ve iç duvarların arasındaki açıda trokleadan geçtikten sonra arkaya doğru döner ve globun üst temporal kadran posterioruna lateral olarak yapışır (Şekil 18.6). • Primer etkisi intorsiyondur (Şekil 18.7A); sekonder etkileri depresyon ve abduksiyondur. • Üst oblik tendonunun ön lifleri öncelikle intorsiyondan, arka lifleri ise depresyondan sorumludurlar, böylece iki etki için ayrı ayrı cerrahi müdahaleler uygulanabilir (aşağıya bakınız). • Glob 51ºlik adduksiyon yaptığında görsel eksenle kasın çekme yönü çakışır (Şekil 18.7B). Bu pozisyonda sadece depresör olarak hareket eder. Bu nedenle üst obliğin fonksiyonunu değerlendirmek için en uygun glob pozisyonu budur. Üst obliğin primer pozisyonda abduksiyon etkisi olmakla beraber üst oblik zayıflığının esas etkisi adduksiyonda depresyon güçlüğü şeklinde ortaya çıkar. • Glob 39º’lik abduksiyon yaptığında görsel eksenle üst oblik birbiriyle 90º’lik açı oluşturur (Şekil 18.7C). Bu pozisyonda üst oblik sadece intorsiyon yaptırır. 2. Alt oblik lakrimal kesenin lateralinde orbital rimin hemen arkasındaki küçük bir girintiden başlar. Globun alt temporal Bölüm Nöro-Görüntüleme NEUROIMAGING 784 Computed tomography 784 Magnetic resonance imaging 785 Angiography 788 OPTIC NERVE 789 Anatomy 789 Visual evoked potential 790 Signs of optic nerve dysfunction 790 Optic atrophy 790 Classification of optic neuritis 791 Demyelinating optic neuritis 792 Parainfectious optic neuritis 794 Infectious optic neuritis 794 Non-infectious optic neuritis 794 Neuroretinitis 795 Non-arteritic anterior ischaemic optic neuropathy 796 Arteritic anterior ischaemic optic neuropathy 796 Posterior ischaemic optic neuropathy 798 Diabetic papillopathy 798 Leber hereditary optic neuropathy 799 Hereditary optic atrophy 799 Nutritional optic neuropathy 800 Papilloedema 801 Congenital optic disc anomalies 802 PUPILLARY REACTIONS 812 Anatomy 812 Afferent pupillary defect 812 Oculosympathetic palsy (Horner syndrome) 813 Adie pupil 815 Other abnormal reactions 815 CHIASM 816 Anatomy 816 Physiology 822 Pituitary adenomas 823 Craniopharyngioma 826 Meningioma 826 RETROCHIASMAL PATHWAYS 827 Optic tract 827 Optic radiations 828 Striate cortex 829 OCULAR MOTOR NERVES 830 3rd nerve 830 4th nerve 833 6th nerve 835 SUPRANUCLEAR DISORDERS OF OCULAR MOTILITY 838 Conjugate eye movements 838 Horizontal gaze palsy 839 Vertical gaze palsy 840 NYSTAGMUS 841 Introduction 841 Physiological nystagmus 841 19 Vestibular nystagmus 842 Motor imbalance nystagmus 843 Sensory deprivation nystagmus 845 Surgery for nystagmus 845 Nystagmoid movements 846 CAROTID STENOSIS 846 INTRACRANIAL ANEURYSMS 847 Anatomy 847 Neurological considerations 847 Neuro-ophthalmic considerations 848 OCULAR MYOPATHIES 849 Myasthenia gravis 849 Myotonic dystrophy 852 Chronic progressive external ophthalmoplegia 852 Eaton–Lambert myasthenic syndrome 854 NEUROFIBROMATOSIS 854 Neurofibromatosis type 1 854 Neurofibromatosis type 2 854 MIGRAINE 855 Clinical features 855 Treatment 858 Differential diagnosis 858 FACIAL SPASM 859 Essential blepharospasm 859 Hemifacial spasm 860 784 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM NÖRO-GÖRÜNTÜLEME Bilgisayarlı tomografi Fizik Bilgisayarlı Tomografi (BT), doku dansitesini anlamak için X ışınlarını kullanır ve bunların yardımı ile bilgisayar tarafından detaylı kesitler oluşturulur. Doku yoğunluğu gri skalada gösterilir, beyaz maksimum (ör. Kemik), siyah minimum (ör. Hava) yoğunluk anlamındadır. Daha ileri teknolojiye sahip BT tarayıcıları daha ince dilimlerle görüntüleme yaparak daha detaylı uzaysal çözünürlük elde edebilmekte, daha kısa sürede ve daha fazla radyasyon dozu vermeden bunu gerçekleştirebilmektedir. Görüntüler aksiyel planda oluşturulmakla birlikte, bilgisayar rekonstrüksiyonu ile her planda izlenebilmektedir. Bu multiplanar detay, anatomik detay yönünden MR’a göre bir avantaj oluşturur. BT kolay ulaşılabilir, kolay ve hızlı uygulanabilir, daha ucuz olmasına rağmen MR’dan farklı olarak hastayı iyonizan radyasyona maruz bırakır. kontrendikedir. Akut kanama, kemik yaralanması veya yabancı cisim yeri belirlemede, bu yüksek yoğunluklu yapıların görülmesini maskeleyeceğinden kontrendikedir. Endikasyonları 1. Orbita travmasında kırıkların tespiti (Şekil 19.1 A), kan, ekstraoküler kasların maksiller sinüse fıtıklaşması, cerrahi amfizem. 2. Tiroid göz hastalığında ekstraoküler kasların değerlendirilmesi (Şekil 19.1B). 3. Orbita tümörlerinde kemik yapının değerlendirilmesi, BT ile MR’tan daha iyi yapılabilir. 4. Orbita selülitinde subperiosteal apsenin tespiti ve intraorbital yayılımın değerlendirilmesi. 5. Meninjioma ve retinoblastomada intraorbital kalsifikasyonun tespiti. 6. Akut serebral ve subaraknoid kanamanın değerlendirilmesinde (Şekil 19.1 C, D); ilk birkaç saatte MR’da görüntülenemeyebileceği için. 7. MR kontrendike olduğunda (ör. İçinde demir bulunan yabancı cisim taşıyan hastalarda) Kontrast yoğunlaştırma İyodize kontrast materyal sensitivite ve spesiviteyi arttırır, fakat iodine allerjisi olan kişilerde ve böbrek yetmezliği durumunda A B C D Şekil 19.1 BT taramaları. (A) Koronal görüntü sol orbita tabanı ve medial duvardaki blow-out kırıklarını ve orbita amfizemini göstermektedir. (B) Aksiyel görüntü sağ proptozisin ve ekstraoküler kasların bilateral genişlemelerini göstermektedir. (C) Aksiyel görüntü sağ temporal lobdaki bir akut hematomayı göstermektedir. (D) Aksiyel görüntü baziler sisterndeki yoğun subaraknoid kanı göstermektedir. (N Sibtain – Şekil ler A, C ve D; A Pearson – Şekil B izni ile) BÖLÜM Nöro-Görüntüleme Manyetik rezonans görüntüleme Fizik Manyetik Rezonans Görüntüleme (MRG), dokunun kısa bir elektromanyetik atıma maruz bırakılması sırasında, pozitif yüklü hidrojen nükleuslarının (proton) yeniden düzenlenmeleri esasına dayanır. Atım sonlandırıldığında protonlar absorbe ettikleri enerjiyi yeniden yayarak eski yerlerine dönerler. Duyarlı alıcılar, bu elektromanyetik yansımayı yakalar ve sinyaller analiz edilerek aksiyel, koronal veya sagittal planda görüntülenirler. BT’den faklı olarak MRG hastayı iyonizan radyasyona maruz bırakmaz. Ağırlık Ağırlık, uyarılan protonların relaksasyon zamanlarını ölçen 2 metodu betimler. Çeşitli vücut dokuları çeşitli relaksasyon zamanlarına sahiptir. Belli bir doku T1 veya T2 ağırlıklı görüntülemede daha iyi görünür. Pratikte genellikle her iki tip tarama da yapılır. Bt ile MRG’yi ayırt etmek kolaydır. Kemik BT’de beyaz iken MRG’de görünmediği için siyahtır. 1. T1 ağırlıklı görüntüler normal anatomiyi en gösterir. Hipointens (koyu) dokular BOS, ve vitreus, hiperintens (parlak) dokular yağ, kan, kontrast maddeler ve melanindir (Şekil 19.2 A, C, E). 2. T2 ağırlıklı görüntülerde su hiperintenstir. Patolojik değişikliklerde özellikle ödem (inflamasyon) çevre dokudan daha parlak olarak görüntülenir. BOS ve vitreus da su içeriklerinden dolayı parlak izlenirler. Damarlar, tıkanıklık durumu haricinde, T2’de siyah görünürler (Şekil 19.2 B, D, F). Kontrast yoğunlaştırma 1. Gadolinium, elektromanyetik ortamda manyetik özellik kazanır. Damar içine verildiğizaman, kan-beyin bariyeri korunmuş olduğu sürece damar içinde kalır.Sadece T1’de görünür,tümör, inflamasyon gibi alanları parlak hale getirir. İdeal olarak Gadolinium’dan önce (Şekil 19.3 A)ve sonra (Şekil 19.3 B) MRG yapılır. Görüntünün uzaysal tanımını daha iyi yapabilmek için özel baş veya yüzey “coil”’leri kullanılabilir. Gadolinium yan etkisi nadir ve önemsizdri. 2. Yağ baskılama teknikleri, orbit görüntülemesinde kullanılır. Çünkü orbita yağ dokusu rutin T1 görüntülemede sıklıkla diğer orbita yapılarının rahatlıkla görüntülenmesine mani olur. Yağ baskılama parlak sinyali elimine ederek normal dokunun sınırlarını (optik sinir ve ekstraoküler kaslar), tümörleri, inflamatuar lezyonları ve vasküler malformasyonları daha iyi gösterir. Orbita dokusunda 2 tip yağ baskılama kullanılır: 19 a. T1 yağ baskılama: Çevredeki orbita yağının parlak sinyalini baskılayarak, patolojik parlaklığı ortaya çıkarır (ör: optik sinir kılıfı) (Şekil 19.3 C, D). b. STIR (Kısa T1 inversion recovery): Orbita içindeki optik sinirin intrinsik lezyonlarının tespitinde en uygun sekanstır (ör: optik nevrit – Şekil 19.3 E). STIR görüntülerinde yağ sinyali çok düşük olmasına rağmen su sinyali yüksektir. 3. FLAIR (fluid attenuated inversion recovery): T2 görüntülerinde BOS’nın parlak sinyalini baskılayarak yakınındaki patolojik dokuların daha iyi görülebilmesini sağlar (periventriküler plaklar ve demyelinasyon gibi) (Şekil 19.3 F). Sınırları • • • • • Kemik görüntülenemez (siyah alanlar şeklinde görünür), fakat bu gerçek anlamda bir dezavantaj sayılmaz. Yeni kanamayı göstermediği için akut intrakranial kanamanın erken devresinde uygun değildir. Manyetik yabancı cisim bulunması durumunda kullanılamaz (ör. kalp pili, göz içi yabancı cisimler ve ferromanyetik anevrizma klipleri). Hastanın hareketsiz durması ve iletişim kurulabilmesi gerekir. Klostrofobik hastalarda uygulanamaz. Nöro-oftalmik endikasyonlar 1. Optik sinir, koronal STIR görüntüleriyle birlikte aksiyel e koronal T1 yağ baskılamalı post-gadolinium görüntüleri ile en iyi görüntülenir (Şekil 19.3 E). Aksiyel T1, normal anatomiyi iyi gösteriri. MRG ile optik sinirin intraorbital kısmı (ör. Optik nevrit, glioma), ve aynı zamanda optik sinir tümörlerinin intrakranial uzanımı tespit edilir. 2. Optik sinir kılıfı lezyonları (ör. Meninjiomalar), T1 ve T2 ağırlıklı görüntülerde farksız görünür, fakat gadolinium ile belirgin olarak kontrastlanır (Şekil 19.3 D). 3. Sellar kitleler (ör. Pituiter tümörler), en iyi, T1 ağırlıklı kontrastlı görüntülerde en iyi izlenir (Şekil 19.3 B). Sagittal görüntülerle desteklenen koronal kesitlerde sella tursikanın içeriği ve aynı zamanda suprasellar – parasellar bölgeler en uygun Şekil de izlenir. 4. Kavernöz sinüs patolojisi kontraslı koronal kesitlerde iyi izlenir. 5. Görme yollarının intrakranial kısmını etkileyen lezyonlar (inflamatuar, demyelinizan, neoplastik ve vasküler): BT normal olup bazı klinik bulguların var olduğu durumlarda, bu lezyonların karakteristiği ve anatomik yerleşimi konusunda MRG’nin özel bir yeri vardır. 785 A B C D E F Şekil 19.2 MRG. (A) Vitreusun hipointens (koyu) ve orbital yağın hiperitens olduğu T1 ağırlıklı koronal görüntü. (B) Vitreusun hiperintens ve orbital yağın hipointens olduğu T2 ağırlıklı görüntü. (C) T1 ağırlıklı aksiyel görüntü ve vitreus ve BOS’un hiperintens olduğu optik sinirlerin görüntüsü. (D) Vitreus ve BOS’un hiperintens olduğu T2 ağırlıklı aksiyel görüntü. (E) Beyindeki üçüncü ventrikülde BOS’un hipointens olduğu T1 ağırlıklı orta sajital görüntü. (F) Beyindeki lateral ventrikülde BOS’un hiperintens olduğu T2 ağırlıklı aksiyel görüntü. Bölüm Sistemik İlaçların Oküler Yan Etkileri KORNEA 862 Vorteks keratopatisi 862 Klorpromazin 863 Arjirozis 863 Krisiazis 863 Amantadin 863 LENS 863 Steroidler 863 Diğer ilaçlar 863 ÜVEİT 863 Rifabutin 863 Sidafovir 864 RETİNA 864 Antimalaryal ilaçlar 864 Fenotiazinler 865 İlaca bağlı kristalin makülopatileri 866 Diğer ilaçlar 866 20 OPTİK SİNİR 868 Etambutol 868 Amiodaron 869 Vigabatrin 869 Topiramat 869 862 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM KORNEA Vorteks Keratopatisi Vorteks keratopatisi (kornea vertisillata) helezonvari kornea epitelyum birikintileri ile karakterizedir. 1. Kronolojik sıraya göre bulgular: • Bilateral inferiyor kornea epitelinde, ince grimsi ya da altın sarısı-kahverengi opasiteler. • Dallanma gösteren, kedi bıyığını andıran yatay çizgiler, daha sık görülen Hudson-Stahli çizgisine benzer şekilde. • Pupilin alt hizasında bir noktadan başlayan ve limbusa ulaşmadan etrafa doğru kıvrımlarak uzanan halka şeklinde bir patern (Şekil 20.1A) • Birikintiler görme aksını içine alsa da, görme bozulmaz, ancak bazı hastalar ışıklar etrafında halo görebilir. 2. Sebepler a. Antimalaryaller (Sıtma ilaçları) • Klorokin (Nivakin, Avlokor) ve hidroksiklorokin (Plaquenil) sıtmanın profilaksisi ve tedavisinde olduğu kadar bilinen romatolojik hastalıklarda da (ör. Romatoid artrit, jüvenil kronik artrit, sistemik lupus) kullanılan kinin grubu ilaçlardır. Klorokin kullanımı sarkodidozla ilişkili kalsiyum anormalliklerinde de önerilmektedir. A B C D Şekil 20.1 İlaca bağlı keratopatiler. (A) Vorteks; (B) klorpromazin; (C) arjirozis; (D) krisiazis (L Zografos – Şekil C izni ile) BÖLÜM Sistemik İlaçların Oküler Yan Etkileri • Retinopatiden farklı olarak (bakınız aşağıda), keratopatinin tedavi dozu ve süresiyle ilişkisi yoktur. Değişiklikler genellikle tedavinin kesilmesiyle geri dönüşümlüdür, ancak uygulamanın devam etmesine rağmen kaybolabilir. b. Amiodaron • Amiodaron, ventriküler taşikardi ve fibrilasyonun tedavisinde ve atriyal fibrilasyonu sinus ritmine geri döndürmek için kullanılan anti-aritmik bir ilaçtır. • Yaygın olarak görülen sistemik yan etkileri arasında tiroid disfonksiyonu, pulmoner toksisite, periferik nöropati ve gastrointestinal problemler yer alır. • Gerçekte tüm hastalar ilacı bırakınca yavaş geri dönen keratopati geliştirirler. Genelde, doz arttıkça ve uygulama süresi uzadıkça korneal depozitler artar. • Keratopati görmeyi etkilemediği için, varlığı tedaviyi sonlandırmak için bir endikasyon değildir. Amiodaronun diğer toksik etkileri ön subkapsüler depozitler ve optik nöropatidir (aşağı bakınız). Amantadine Amantadine (Simetral) Parkinson hastalığı ve ilgili durumların tedavisinde oral kullanılan bir ajandır. Bazı hastalarda, tedavi başlanmasından 1-2 hafta sonra, 200-400 mg/gün dozdayken, epitelyum ödemi ile ilişkili yaygın beyaz punktat opasiteler gelişebilir. Bu değişiklikler, tedavinin kesilmesiyle düzelir. LENS Steroidler Sistemik ve topikal steroidlerin ikisi de katarakta yol açar. • • Klorpromazine Klorpromazine (Largaktil) sedatif olarak ve psikotik hastalıkları tedavi etmek için kullanılır. Bazı hastalarda; endotelde, desme membranında ve sadece interpalbebral aralıkta açıkta kalan korneanın derin stromasında; yaygın, ince, zararsız sarımsı-kahverengi granüler depozitler gelişir (Şekil 20.1B). Diğer toksik etkileri ön lens kapsülünde depozitler ve retinopatidir (aşağı bakınız). Arjirozis Arjirozis, oküler dokuların gümüş birikimine bağlı bir renk değişimidir ve mesleki maruziyete bağlı ya da iatrojenik olabilir. Keratopati, desme membranında grimsi-kahverengi granüler depozitlerle karakterizedir (Şekil 20.1C). Konjunktiva da etkilenmiş olabilir. Krisiazis Krisiazis, genellikle romatoid artrit tedavisinde uzun süreli uygulama sonrasında görülen, canlı dokuda altın birikimidir. Gerçekte, total dozu 1500 mg’ı aşan altın bileşimi alan, sürekli krisoterapi altındaki tüm hastalarda korneal depozitler gelişir. • • Korneal krisiazis, epitel ve stroma boyunca dağınık ve derin tabakalarda ve periferde daha yoğun olan toz gibi ya da ışıltılı mor granüller ile karakterizedir (Şekil 20.1D). Bu bulgular zararsızdır ve tedaviyi kesmek için bir endikasyon değildir. Depozitler, bazı olgularda tedaviyi kesince temizlenirken, diğerlerinde yıllarca kalabilir. Altının diğer toksik etkileri zararsız lens depozitleri ve nadir olarak marjinal keratittir. 20 • • Lens kesafetleri arka subkapsüler olarak başlar (Şekil 20.2A); sonra ön kapsüler bölge etkilenir. Kataraktın, haftalık sistemik doz, uygulama süresi ve toplam doz ile ilişkisi kesin değildir. Hastanın kullandığı prednizolon dozu 10mg’dan az ise ya da tedavi süresi 4 yıldan kısa ise, immünite gelişmiş olabilir. Çocukların, sistemik steroidlerin katarakt yapıcı etkilerine daha duyarlı olduğu düşünülse de, kişisel (genetik) yatkınlık da ilişkili olabilir. Bu nedenle, güvenli doz kavramının terk edilmesi önerilmektedir. Lens değişiklikleri gelişen hastaların, altta yatan hastalığı kontrol altında tutabilecek minimum dozu kullandıklarından emin olmaları ve mümkünse günaşırı tedaviye geçmeleri değerlendirilmelidir. Tedavi kesildiğinde, erken kesafetler gerileyebilir; tersine kesmeye rağmen kesafetlerde ilerleme olabilir ve cerrahi müdahaleyi gerektirebilir. Diğer ilaçlar 1. Klorpromazin, kümülatif olarak 1000g almış hastaların %50 sinde, pupiller alanda, lens ön kapsülü üstünde, yıldız şeklinde ince sarımsı-kahverengi zararsız granüller birikimine yol açabilir (Şekil 20.2B). Birikimler ilaçın bırakılmasına rağmen kalabilir. 2. Kronik miyeloid lösemi tedavisinde kullanılan, Busulfan (Myleran), nadir olarak lens kesafetlerine yol açabilir. 3. Romatoid artrit tedavisinde kullanılan altın, 3 yıldan uzun süredir tedavide olan hastaların yaklaşık %50 sinde zararsız ön kapsüler birikintilere yol açar. 4. Hiperürisemi ve kronik gut tedavisinde kullanılan Allopurinol, kümülatif doz 400 mg’ı ya da tedavi süresi 3 yılı aşarsa, yaşlı hastalarda katarakt oluşumu riskini artırır. ÜVEİT Rifabutin Rifabutin, başlıca düşük CD4 sayıları olan AIDS hastalarında Mycobacterium avium kompleks enfeksiyonlarının tedavi ve 863 864 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM 1. Çoklu intravenöz infüzyon sonrası, az hücresi olan ancak belirgin fibröz eksudasyon gösteren akut ön üveit gelişebilir. Vitritis sıktır ve uzun süreli uygulama sonrası hipopiyon oluşabilir. 2. Tedavisinde, topikal steroid ve midriyatikler genellikle başarılı olur ve tedaviyi kesmeye gerek kalmaz. RETİNA Antimalaryaller İlaçlar A B Şekil 20.2 (A) Steroide bağlı arka subkapsüler katarakt; (B) klorpromazine bağlı ön kapsüler birikimler Antimalaryaller vücuttan çok yavaş atılan ve RPE ve koroid gibi gözün melanin içeren dokularında biriken melanotropik ilaçlardır. 1. Klorokin retinotoksisitesi kümülatif total dozla ilişkilidir. Normal günlük dozu 250 mg’dır; 100 g’dan az kümülatif doz ya da 1 yıldan kısa tedavinin retinal hasarla ilişkisi nadirdir. Kümülatif doz 300 g’ı geçerse ( ör: 3 yıl boyunca günde 250 mg), toksisite riski belirgin olarak artar. Ancak, kümülatif dozu 1000 g’ı aşmasına rağmen retinotoksisite gelişmeyen hastaların olduğu da bildirilmiştir. Mümkünse, klorokin, sadece diğer ajanlar etkisiz ise kullanılmalıdır. 2. Hidroksiklorokin, klorokine göre çok daha güvenlidir ve günlük doz 400mg’ı aşmazsa retinotoksisite riski ihmal edilebilir. Bu nedenle hekimler, mümkün olduğu kadar klorokin yerine hidroksiklorokin kullanmaya teşvik edilmelidir. 5 yıldan uzun süre boyunca, 6.5 mg/kg’dan fazla günlük doz uygulandığında, risk hala çok az olsa da toksisite riski artmıştır. Retinopati Klorokin retinopatisi aşağıdaki evrelere ayrılabilir: profilaksisinde kullanılır. Ayrıca immuno kompetan hastalarda tüberkülozu tedavi etmek için diğer ilaçlara ek olarak da kullanılmıştır. Sitokrom p-450 yoluyla rifabutin metabolizmasını inhibe eden ilaçlar (klaritromisin ve flukonazol), üveit riskini artırırlar. 1. Akut ön üveit, tipik olarak tek taraflıdır ve sıklıkla hipopiyonla ilişkilidir; eşlik eden vitritis varlığı hatayla endoftalmi sanılabilir. 2. Tedavisinde ilaç bırakılır ya da doz azaltılır. Sidofovir Sidofovir, AIDS hastalarında CMV retiniti tedavisinde kullanılır. 1. Premakulopati, normal görme keskinliği ve fiksasyonun 4 ila 9 derecesinde yerleşimli kırmızı hedefte skotomla karakterizedir. Amsler grid testi de bozulma gösterebilir. Ancak, en duyarlı test, hafif mavi-sarı ve protan kırmızı-yeşil hasarları gösteren renk görme değerlendirmesidir. Bu hasarları belirlemede en duyarlı iki test Adams Desaturasyon-15 testi ve Hardy-Rand-Ishihara testidir. Ishihara gibi diğer renk görme testleri yeterince hassas değildir. İlaca devam edilmediği durumda, görme fonksiyonu normale dönmektedir. 2. Tedavi bırakılmazsa, bir sonraki evre erken makülopatidir. Görme keskinliğinde hafif bir azalmayla (6/9-6/12) karakterizedir. Fundus muayenesinde, etrafında hiperpigmente bir halka olan depigmente RPE atrofisi ile çevrilmiş santral foveolar pigment adacığı ile karakterize belli belirsiz bir öküzgözü görünümünde maküler lezyon görülür (Şekil 20.3A). Kon distrofisine benzer şekilde; RPE atrofisine bağlı RPE pencere defekti oluşacağı için, lezyon, floresan Bölüm Travma GÖZ KAPAĞI TRAVMASI 872 GLOB TRAVMASI 877 Perioküler hematom 872 Laserasyon 872 Giriş 877 Künt travma 878 Sarsılmış bebek sendromu 885 Penetran travma 885 Yüzeyel yabancı cisim 886 İntraoküler yabancı cisim 888 ORBiTA KIRIKLARI 873 Orbita tabanının blow-out kırığı 873 Mediyal duvarın blow-out kırığı 875 Tavan kırığı 875 Lateral duvar kırığı 877 21 Enükleasyon 891 Bakteriyel endoftalmi 891 KİMYASAL YARALANMALAR 891 Sebepler 891 Patofizyoloji 891 Tedavi 892 872 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM GÖZ KAPAĞI TRAVMASI Perioküler hematom Hematom ve/veya perioküler ekimoz ve ödemden oluşan ‘morarmış göz’ tablosu göz kapağı ve alnın künt yaralanmalarının en yaygın sonucudur. Bu tablo genellikle selim karakterlidir. Fakat aşağıda yer alan daha ciddi durumların ekarte edilmesi büyük önem taşır. 1. Göz küresine veya orbitaya travma. Kapaklar ödemlenmeden önce göz küresi bütünlüğünün incelenmesi daha kolaydır. (Şekil 21.1 A). Ödem oluştuğunda kapakları açmak için hafif ve sürekli bir basınç uygulanması ön segmentin yeterince görülebilmesi için ödemin yer değiştirmesini sağlayacaktır. Göz küresinin bütünlüğünden emin olununcaya kadar glob üzerine herhangi bir bası uygulanmaması kritik öneme sahiptir. 2. Orbita tavan kırığı, özellikle posteriyor sınırı izlenmeyen bir subkonjonktival hemoraji ile birlikte morarmış göz varsa düşünülmelidir (Şekil 21.1B). 3. Bazal kafatası kırığı, bilateral karakteristik halka şeklinde hematomlara neden olabilir (Şekil 21.1C - ‘panda gözü’). A Laserasyon Bir kapak laserasyonu ne kadar önemsiz görülürse görülsün, yaranın dikkatli eksplorasyonu ve göz küresinin muayenesini gerektirir. Herhangi bir kapak defekti en iyi fonksiyonel ve kozmetik sonuçları sağladığı için mümkün olduğunca direkt kapama ile tamir edilmelidir. 1. Doku kaybı olmaksızın kapak kenarına paralel seyreden yüzeyel laserasyon, 6-0 siyah ipek ile sütüre edilebilir ve bu sütürler beş gün sonra alınır. 2. Kapak kenarı laserasyonu değişmez bir şekilde yara dudağı açıklığına neden olur ve bu nedenle çentiklenmeyi önlemek için aşağıdaki gibi çok dikkatli bir şekilde, mükemmel bir uyum ile sütüre edilmelidir (Şekil 21.2A ve B). a. Meibomian gland orifisleri düzleminde yara kenarından yaklaşık 2 mm uzaklıkta ve 2 mm derinliğinde 5-0 ipek dikey mattress sütür geçin ve bağlamadan bırakın. b. Tarsal plağı kısmi kalınlıkta lameller 5-0 vicryl (Poliglaktik asit) sütür ile kapatın ve sütürleri önde bağlayın. c. Kesi kenarlarını biraz yaklaştırmak için ipek sütürleri bağlayın fakat sütürü uzun bırakın. d. Düğümü korneadan uzakta tutmak için ipek sütür uçlarını birleştirerek aralıkllı 7-0 naylon veya vicryl sütür ile üstteki cildi kapatın. 3. Primer kapamayı kıl payı engelleyen, hafif doku kaybıyla birlikte bulunan laserasyonlar, lateral göz kapağı B Şekil 21.1 (A) Perioküler hematom ve ödem; (B) Perioküler hematom ve subkonjonktival hemoraji; (C) ‘panda gözü’ (R Bates – Şekil A izni ile) C BÖLÜM Travma 21 Şekil 21.3 Orbita tabanı blow-out kırığının mekanizması A Herhangi bir yaralanma sonrasında hastaya yeterli tetanoz immünizasyonunun sağlanması çok önemlidir. Önceden herhangi bir immünizasyon yapılmamışsa 250 ünite insan tetanoz immünglobulini intramusküler (İM) olarak uygulanır. Daha önce aşılanmış ancak son 10 yıl içinde bir rapel yapılmamışsa İM veya subkutan tetanoz toksoidi yapılır. ORBİTA KIRIKLARI Orbita tabanının blow-out kırığı B Şekil 21.2 Kapak laserasyonu onarımı. (A) Emilebilen bir sütür ile tarsal plağa ve ipek sütür ile kapak kenarına ilk yaklaşım; (B) Onarımın tamamlanması (J Nerad, K Carter and M Alford, from Oculoplastic and Reconstructive Surgery, in Rapid Diagnosis in Ophthalmology, Mosby 2008 izni ile) hareketliliğini arttırmak için lateral kantolizis uygulanarak genellikle tedavi edilebilir. 4. Ağır doku kaybı ile birlikte bulunan laserasyonlarda maling tümörler için kapak rezeksiyonundan sonra uygulanan majör rekonstrüktif prosedürlere ihtiyaç duyulabilir (Bölüm 1’e bakınız). 5. Kanalikül laserasyonları 24 saat içinde onarılmalıdır. Laserasyon lakrimal sistemden geçirilen silikon tüp (Crawford) ile birleştirilir ve tüp burunda bağlanır. Daha sonra laserasyon sütüre edilir. Alternatif olarak tek kanalükül tamiri için monokanaliküler stent (örneğin Mini Monoka) kullanılabilir. Gerekirse 8-0 sütür ile stent kapağa fikse edilebilir. Tüp 3-6 ay süre ile yerinde bırakılır. Orbita tabanının blow-out kırığı tipik olarak yumruk veya tenis topu gibi orbital açıklık çapından (5 cm) daha büyük cisimlerin çarpması sonucu oluşan ani orbital basınç artışından kaynaklanır (Şekil 21.3). Göz küresi darbeyi absorbe etmekten ziyade iletir ve böylece yer değiştirir. Lateral duvar ve tavan kemikleri genellikle bu tür travmalara karşı dayanıklı olduğundan kırık infraorbital kanalı çevreleyen ince bir kemik boyunca orbita tabanında oluşur. Nadiren, medial orbital duvarda da kırık oluşabilir; Orbitanın ‘saf ’ blow-out kırığı orbital rimi içermezken ‘saf olmayan’ kırık orbital rim ve/veya komşuluğundaki fasiyal kemikleri etkiler. Klinik özellikler travmanın şiddetine ve kırık oluşumu ile muayene arasında geçen zamana göre değişiklik göstermektedir. Tanı 1. Perioküler bulgular değişen derecelerde ekimoz (Şekil 21.4A), ödem ve nadiren subkutan amfizemi içerir. 2. Kırık çoğunlukla infraorbital kanalı içerdiği için alt kapak, yanak, burun kenarı, üst dudak, üst dişler ve dişetlerini tutan infraorbital sinir anestezisi çok yaygın olarak görülmektedir. 3. Diplopi, aşağıdaki mekanizalardan biriyle ortaya çıkabilir: • Orbitadaki hemoraji ve ödem inferiyor rektus ve inferiyor oblik kaslarını periorbitaya bağlayan septumların gergin bir hale gelmesine ve böylece göz küresi hareketlerinin kısıtlanmasına sebep olabilir. Hemoraji ve 873 874 Klinik Oftalmoloji SİSTEMATİK YAKLAŞIM A B C D Şekil 21.4 Sağ orbita tabanı blow-out kırığı. (A) hafif morarma ve yüzeyel laserasyon; (B) kısıtlı elevasyon; (C) hafif enoftalmus; (D) koronal BT orbita tabanında bir defekt (ok) ve antrumda ‘gözyaşı’ bulgusunu göstermektedir. (A Pearson – Şekil D izni ile) 4. 5. 6. 7. ödem absorbe oldukça, genellikle oküler motolite de düzelir. • İnferiyor rektus, veya inferiyor oblik kaslarının ya da komşuluğunda bulunan bağ ve yağ dokusunun mekanik olarak kırık içinde sıkışması. Diplopi tipik olarak hem yukarı (Şekil 21.4B) hem de aşağı bakışta ortaya çıkar (çift diplopi). Bu olgularda zorlu düksiyon ve ayırıcı intraoküler basınç testleri pozitiftir. Kırık içine ağırlıklı olarak bağ ve yağ dokusunun sıkışması ile meydana gelen diplopiler sonradan düzelme gösterirlerken, kasların bariz biçimde sıkışmış olduğu durumlarda görülen diplopiler genellikle devam eder. • Ekstraoküler kasların doğrudan hasara uğraması negatif zorlu düksiyon testi ile beraber bulunmaktadır. Kas lifleri genellikle rejenere olur ve normal fonksiyonlarına iki ay içinde kavuşurlar. Ağır kırıklarda başlanıçtaki ödem birkaç gün içinde çözüldükçe, enoftalmus (Şekil 21.4C) gelişebilir. Cerrahi müdahale yapılmadığında enoftalmus travma sonrası orbital dejenerasyon ve fibrozis geliştikçe, yaklaşık altı ay boyunca artmaya devam edebilir. Hifema, açı resesyonu, retina diyalizi gibi oküler hasarlar nadiren görülse de biyomikroskopik muayene ve fundus incelemesi ile ekarte edilmelidir. Koronal kesitlerle yapılan BT prolabe orbital yağ dokusu, ekstraoküler kaslar, hematom veya ilişkisiz antral polipleri gösterebilmesi, maksiller antral yumuşak doku dansitesinin doğasını belirleyebilmesinin yanında, kırık uzanımını değerlendirmede özellikle yararlıdır. Hess testi (Şekil 21.5) diplopi progresyonunun değerlendirilmesi ve takibinde faydalıdır. Tedavi 1. Başlangıç tedavisi antibiyotiklerle konservatif olarak yapılır; soğuk kompres ve dekonjestanlar yararlı olabilir. Enfekte sinüs içeriğini orbitaya taşıyabileceği için, hastaya burnunu sümkürmemesi gerektiği belirtilmelidir. Sistemik steroidlere, özellikle optik siniri etkileyen şiddetli orbital ödem varlığında, nadiren gerek duyulur. 2. Daha sonraki tedavi kalıcı vertikal çift görme ve/veya kozmetik olarak kabul edilemez enoftalmusun önlenmesine yöneliktir. Bu geç komplikasyonların gelişme riskini belirleyen üç faktör; kırığın büyüklüğü, orbita içeriğinin maksiller sinüse herniasyonu ve kas sıkışmasıdır. Bir miktar üstüste çakışma olasılığı olsa bile kırıkların çoğunluğu aşağıdaki kategorilerden birine uyacaktır: • Herniasyonla birlikte olmayan küçük çatlaklar. Bunlarda kalıcı komplikasyon riski az olduğu için tedavi gerekmez. • Az miktarda herniasyonun bulunduğu ya da herniasyonun olmadığı, orbita tabanının üçte birini içeren, belirgin enoftalmusun olmadığı ve düzelen diplopinin eşlik ettiği kırıklarda da tedavi gerekmez. • Orbita tabanının üçte birinden daha fazlasını içeren kırıklar tedavi edilmezse genellikle belirgin enoftalmus geliştirirler. • Orbital içeriğin sıkıştığı, 2 mm’den daha fazla enoftalmusun geliştiği ve/veya primer pozisyonda kalıcı diplopinin olduğu kırıklar 2 hafta içinde onarılmalıdır. Tedavi geciktirilirse sekonder fibrotik değişikliklerden dolayı sonuçlar daha az yüz güldürücü olacaktır.