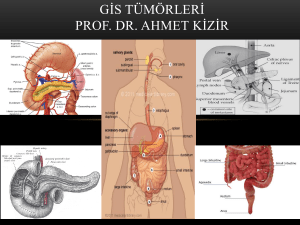
tc sağlık bakanlığı şişli etfal eğitim ve araştırma hastanesi radyasyon
advertisement

T.C. SAĞLIK BAKANLIĞI ŞİŞLİ ETFAL EĞİTİM VE ARAŞTIRMA HASTANESİ RADYASYON ONKOLOJİSİ KLİNİĞİ KLİNİK ŞEFİ DR.OKTAY İNCEKARA LOKAL İLERİ EVRE SERVİKS KANSERİNDE TEK BAŞINA RADYOTERAPİ İLE HAFTALIK SİSPLATİN İLE EŞZAMANLI RADYOTERAPİ UYGULAMASININ KARŞLAŞTIRMASI DR.BERRİN YALÇIN UZMANLIK TEZİ İSTANBUL-2008 ii BEYAN Bu tez çalışmasının kendi çalışmam olduğunu, tezin planlanmasından yazımına kadar bütün safhalarda etik dışı davranışımın olmadığını, bu tezdeki bütün bilgileri akademik ve etik kurallar içinde elde ettiğimi, bu tez çalışmayla elde edilmeyen bütün bilgi ve yorumlara kaynak gösterdiğimi ve bu kaynakları da kaynaklar listesine aldığımı, yine bu tezin çalışılması ve yazımı sırasında patent ve telif haklarını ihlal edici bir davranışımın olmadığı beyan ederim. Dr.Berrin Yalçın (İmza) iii İTHAF Uzmanlık eğitimim süresince ve bu tezin hazırlanması sırasında, engin tecrübe ve desteğini benden esirgemeyen, yanlızca bu kısa dönemde değil, her zaman rehberim olacak Radyasyon Onkolojisi Klinik Şefimiz Sayın Dr.Oktay İncekara’ya minnet ve şükranlarımı sunarım. Klinik çalışmalarımızda bilgi ve deneyimlerinden yararlandığım, Radyasyon Onkolojisi Klinik Şef Yardımcılarımız Dr.Öznur Aksakal’a ve Dr.Orhan Kızılkaya’ya; Tezimin değerlendirilmesindeki katkıları ve desteği için, başasistanımız ve tez danışmanım Dr.Didem Karaçetin’e Asistanlık eğitimim boyunca birlikte çalışmaktan mutluluk duyduğum tüm uzmanlarıma, asistan arkadaşlarıma, hemşire arkadaşlarıma ve klinik çalışanlarına; Sonsuz hak ve emekleri ödenmeyecek olan canım anneme, babama ve ablama; Teşekkür etmekten büyük mutluluk duyarım. iv İÇİNDEKİLER BEYAN ...................................................................................................................... İİ İTHAF ....................................................................................................................... İİİ İÇİNDEKİLER .......................................................................................................... İV TABLOLAR LİSTESİ ..............................................................................................Vİİ ŞEKİLLER LİSTESİ............................................................................................... Vİİİ SEMBOLLER / KISALTMALAR LİSTESİ .............................................................. İX ÖZET.......................................................................................................................... X ABSTRACT............................................................................................................... Xİ 1. GİRİŞ VE AMAÇ .................................................................................................... 1 2. GENEL BİLGİLER.................................................................................................. 3 2.1. EPİDEMİYOLOJİ ............................................................................................... 3 2.2. SERVİKAL KANSERLERDE ETİYOLOJİ: ....................................................... 3 2.2.1. Serviks Kanserinde HPV’nin Rolü: ................................................................. 5 2.3. ANATOMİ .......................................................................................................... 6 2.3.1. Mikroskopik Anatomi ..................................................................................... 7 2.4. PATOLOJİ .......................................................................................................... 8 2.5. KLİNİK............................................................................................................... 9 2.6. SERVİKS KANSERİNİN TANISINDA KULLANILAN YÖNTEMLER ......... 10 2.6.1. SİTOLOJİ ..................................................................................................... 10 2.6.1.1. CIN SINIFLAMASI................................................................................. 10 2.6.1.2. PAPANICOLAU SINIFLAMASI (35)..................................................... 11 2.6.1.3. BETHESDA SINIFLMASI (2001)........................................................... 11 2.6.2. KOLPOSKOPİ VE BİOPSİ .......................................................................... 12 2.7. EVRELEME VE HASTA DEĞERLENDİRİLMESİ ......................................... 13 2.8. PROGNOSTİK FAKTÖRLER .......................................................................... 15 2.9. TEDAVİ............................................................................................................ 16 2.9.1. CERRAHİ..................................................................................................... 16 2.9.2. RADYOTERAPİ .......................................................................................... 17 2.9.2.1. EKSTERNAL RADYOTERAPİ TEKNİKLERİ ...................................... 17 2.9.2.2. SERVİKSİN 3 BOYUTLU (3-D) KONFORMAL RADYOTERAPİSİ .... 19 v 2.9.3. İNTRAKAVİTER BRAKİTERAPİ ............................................................. 21 2.9.3.1. Düşük doz hızlı (LDR) brakiterapi............................................................ 26 2.9.3.2. Yüksek doz hızlı (HDR) brakiterapi ........................................................ 27 2.9.4. İNTERSTİSYEL BRAKİTERAPİ ................................................................ 28 2.9.5. RADYOTERAPİ VE EVRELERE GÖRE TEDAVİ: .................................... 29 2.9.5.1. KARSİNOMA İN SİTU........................................................................... 29 2.9.5.2. MİKROİNVAZİV SERVİKS KANSERİ (EVRE IA1 VE IA2)................ 29 2.9.5.3. ERKEN EVRE SERVİKS KANSERİ (EVRE IB-EVRE IIA) .................. 30 2.9.5.4. İLERİ EVRE SERVİKS KANSERİ (EVRE IIB-EVRE IV) ..................... 32 2.9.5.5. İLERLEMİŞ HASTALIK VE PALYASYON .......................................... 34 2.9.5.6. TEKRARLAYAN HASTALIKTA KURTARMA TEDAVİSİ ................. 35 2.10. RADYOTERAPİ YAN ETKİLERİ.................................................................. 36 2.10.1. AKUT YAN ETKİLER............................................................................... 36 2.10.1.1. Akut Gastrointestinal Yan Etkiler ........................................................... 36 2.10.1.2. Akut Genitoüriner Sistem Yan Etkileri .................................................. 37 2.10.2. Akut Cilt Yan Etkileri ................................................................................. 37 2.10.3. Geç Yan Etkiler........................................................................................... 37 2.10.3.1. Geç Radyasyon Proktiti .......................................................................... 37 2.10.3.2. Fekal İnkontinans ................................................................................... 38 2.10.3.3. Geç Dönem Cilt Reaksiyonları ............................................................... 38 2.10.3.4. Vajinal Stenoz ........................................................................................ 38 3. GEREÇ VE YÖNTEM........................................................................................... 39 3.1. AMAÇ............................................................................................................... 39 3.2. HASTALAR...................................................................................................... 39 3.3. ÇALIŞMA TASARIMI ..................................................................................... 40 3.4. GÖZLEM VE İZLEM ....................................................................................... 41 3.5. İSTATİSTİKLER ANALİZLER....................................................................... 43 4. BULGULAR .......................................................................................................... 44 4.1. TEDAVİ TOKSİSİTESİ .................................................................................... 47 4.2. HASTALIĞIN NÜKS, METASTAZ VE PROGRESYONUNU DEĞERLENDİRİLMESİ ......................................................................................... 49 4.3. HASTA POPULASYONUNDAKİ SAĞKALIM SONUÇLARI ....................... 50 4.4. PROGNOSTİK FAKTÖRLER .......................................................................... 52 vi 4.4.1. Evre II B Olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı ................................................................................................................. 52 4.4.2. Evre II B Olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Dağılım .................................................................................................................. 53 4.4.3. Tümör çapı 4 cm ve üzeri olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı................................................................................ 54 4.4.4. Tümör çapı 4 cm ve üzeri olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Dağılımı .................................................................................................. 55 4.4.5. Pelvik Lenf Nodu Tutulumu Olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı................................................................................ 56 4.4.6. Pelvik Lenf Nodu Tutulumu Olmayan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı................................................................................ 57 4.4.7. Pelvik Lenf Nodu Tutulumu Olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Oranlarının Dağılımı .............................................................. 58 4.4.8. Pelvik Lenf Nodu Tutulumu Olmayan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Oranının Dağılımı ......................................................................... 59 5. TARTIŞMA ........................................................................................................... 60 6. KAYNAKLAR ...................................................................................................... 65 ÖZGEÇMİŞ ............................................................................................................... 77 vii TABLOLAR LİSTESİ Tablo 1: FIGO Evrelemesi...........................................................................................13 Tablo 2: ECOG Performans skalası .............................................................................40 Tablo 3: RTOG Yan Etki Toksisite Kriterleri ..............................................................42 Tablo 4: Hasta özelliklerin değerlendirilmesi...............................................................45 Tablo 5: Hasta özelliklerinin değerlendirilmesi............................................................46 Tablo 6: Tedavi ile ilgili özellikle ................................................................................46 Tablo 7: Hasta şikayetlerinin dağılımı .........................................................................47 Tablo 8: Anemi, trombositopeni, Lökopeni ve Gastrointestinal rahatsızlıkların gruplara göre değerlendirmesi ...................................................................................................47 Tablo 9: Geç yan etkilerin gruplara göre değerlendirmesi ............................................48 Tablo 10: Grupların nüks, metastaz ve progresyona göre değerlendirm esi .................49 Tablo 11: Sisplatin bazlı kemoradyoterapi ile tek başına radyoterapiyi karşılaştıran randomize çalışmalar...................................................................................................63 viii ŞEKİLLER LİSTESİ Şekil 1: Serviksin sagittal kesiti .....................................................................................7 Şekil 2: Serviksin koronal kesiti ....................................................................................7 Şekil 4: Pelvik alanlar, ön-arka ve yan alanlar .............................................................18 Şekil 5 Ön-arka paraaortik alan ile pelvik ve paraaortik alan........................................19 Şekil 6: Konformal radyoterapide riskli organlar .........................................................20 Şekil 7: Radyopterapi alanları ve izodoz dağılımı ........................................................20 Şekil 8: Doz-volüm histogramları................................................................................21 Şekil 9: Üç boyutlu konformal radyoterapi alanları (portal film) ..................................21 Şekil 10: İntrakaviter tedavide A ve B noktaları...........................................................22 Şekil 11: Tanımlanan H noktasının ovoid ve ring aplikatörlere göre lokalizasyonu......23 Şekil 12: Fletcher trapezoidi ve trapezoid noktaları......................................................24 Şekil 13: İntarkaviter Brakiterapi uygulamasındaki port filmi ...................................25 Şekil 14: İntrakaviter brakiterapi doz dağılımı .............................................................25 Şekil 15: Tüm hastalarda hastalıksız sağkalım ............................................................50 Şekil 16: Tüm hastalarda genel sağkalım ....................................................................51 Şekil 17: Evre IIB olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi ..............52 Şekil 18: Evre IIB olguların tedavi tiplerine göre genel sağkalım eğrisi .......................53 Şekil 19: Tümör çapı 4 cm ve üzeri olan olguların tedavi tiplerine göre hastalıksız sağkalım......................................................................................................................54 Şekil 20: Tümör çapı 4 cm ve üzeri olan olguların tedavi tiplerine göre genel sağkalım eğrisi ...........................................................................................................................55 Şekil 21: Pelvik nodal tutulum olan olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi ...........................................................................................................................56 Şekil 22: Pelvik nodal tutulum olmayan olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi ............................................................................................................57 Şekil 23: Pelvik nodal tutulum olan olguların tedavi tiplerine göre genel sağkalım eğrisi ....................................................................................................................................58 Şekil 24: Pelvik nodal tutulum olmayan olguların tedavi tiplerine göre genel sağkalım eğrisi ...........................................................................................................................59 ix SEMBOLLER / KISALTMALAR LİSTESİ ABS: American Brachytherapy Society AGUS: Atypical Glanduler Cells of Undetermined Significance (anlamı saptanamayan anormal glanduler hücreler) ASCUS: Atypical Squamous Cells of Undetermined Significance (anlamı saptanamayan anormal yassı epitel hücreleri) BRT:Brachytherapy CCRT:Cisplatin concurrent chemoradiotherapy CIN: Cervical Intraepitelial Neoplasm CIS: Carcinoma In Situ DES: Dietilstilbestrol ECOG: Eastern Cooperative Oncology Group ERT:External radiotheraphy FIGO:International Federation of Gynecology and Obstetrics GOG:Gynecologic Oncologic Group HDR:High Dose Radiotheraphy HPV: Human Papilloma Virus HSIL: High-grade Squamous Intraepitelial Lesions (yüksek dereceli yassı epitel lezyonları) HSV: Herpes Simplex Viruses HIV: Human Immun Deficiency Virus ICRU:International Comission on Radiation Units and Measurements LEEP: Loop Electrosurgical Excision Procedure LDR:Low Dose Radiotheraphy LSIL: Low-grade Squamous Intraepitelial Lesions (düşük dereceli yassı epitel lezyonları) NCIC:National Cancer Institute of Canada NCI: National Cancer İnstitute (Ulusal Kanser Enstitüsü) PAP: Papanicolaou RTOG: Radiation Therapy Oncology Group WHO: World Health Organization (Dünya Sağlık Örgütü) x ÖZET Bu çalışmada, FIGO evre IIB-IVA tanısı almış serviks kanserli hastalarda tek başına radyoterapi ve haftalık sisplatin ile birlikte uygulanan eşzamanlı kemoradyoterapinin etkinlikleri karşılaştırıldı. Çalışma Şişli Etfal Eğitim ve Araştırma Hastanesi Radyasyon Onkolojisi Kliniği’ne Ocak 2003–Aralık 2006 tarihleri arasında başvuran, tanıları patolojik olarak doğrulanmış, standart tedavi protokollerine uygun özellikler taşıyan 40 hasta üzerinde gerçekleştirildi. Bu hastaların 20’sine konvansiyonel pelvik radyoterapi (50-60 Gy toplam doz, 1,8-2 Gy x 5 gün/hafta), eş zamanlı haftalık sisplatin 40 mg/m2 (5 hafta boyunca) ve takiben intrakaviter brakiterapi (2000-2750 cGy A noktasına) uygulandı. Diğer 20 hastaya tek başına konvansiyonel 50-60 Gy pelvik radyoterapi ve takiben intrakaviter brakiterapi (2000-2750 cGy A noktasına) uygulandı. Radyoterapi Co-60 teleterapi ünitesinde gerçekleştirildi. Belirtilen tedavi protokolleri sonrasında ortalama hastalıksız sağkalım süresi kombine tedavi grubunda 48 ay(%71.85), tek başına radyoterapi grubunda ise 41 ay (%65.78) olarak bulundu. Ortalama genel sağkalım süresi, kombine tedavi grubunda 51,4 ay(78.25), tek başına radyoterapi grubunda ise 45,5(%69.31) aydı. Tümör evresi, tümör çapı ve pelvik nodal tutuluma göre tek başına radyoterapi ya da eşzamanlı kemoradyoterapi uygulanmasına karar verilen iki grup arasında hastalıksız sağkalım süresi ve genel sağkalım süresi yönünden anlamlı farklılık saptanmadı. Lokal ileri evre serviks kanserlerinde eşzamanlı kemoradyoterapi uygulaması yüksek yanıt oranı ve kabul edilebilir toksisitesi nedeniyle uygun olgularda tercih edilmektedir. Bu çalışmada ise her iki tedavi yaklaşımı arasında anlamlı farklılık bulunmaması olasılıkla analiz edilen hasta sayısının azlığından kaynaklanmaktadır. Anahtar sözcükler: Eşzamanlı kemoradyoterapi, lokal ileri evre serviks karsinomu, radyoterapi. Sisplatin. xi ABSTRACT In this study, the management of patients with FIGO stage IIB-IVA cervical cancers using radiotherapy alone, and concurrent chemoradiotherapy and weekly cisplatin theraphy were evaluated regarding their treatment efficacy. The study was conducted on 40 patients with FIGO stage IIB-IVA cervix cancer, administered to Şişli Etfal Research and Education Hospital, Department of Radiation Oncology between January 2003 and December 2006. All patients had pathological proof of their diseases and were eligible to standard therapeutic protocols. Twenty of these patients had conventional pelvic radiotherapy (50-60 Gy total, 1.8-2 Gy x 5 days/week), concurrent cisplatin treatment (40 mg/m2/week) during 5 weeks, followed by intracavitary brachytherapy (2000-2750 cGy to point A). Remaining 20 patients had conventional radiotheraphy alone (50-60 Gy) followed by intracavitary brachytheraphy (2000-2750 cGy to point A). Radiation therapy was conducted in Co-60 teletherapy unit. The average disease free survival time was 48 months(%71.85) after combined therapy, and 41 months(%65.78) after radiotherapy alone. The average overall survival time was 51.4 months(%78.25) in combined therapy, and 45.5 months(%69.31) in radiotherapy alone. There was no significant difference between two treatment options regarding disease free survival period and overall survival time. Concurrent chemoradiotherapy is preferred in selected patients due to the high response rate and acceptable toxicity. However, we have not and difference between concurrent radiotherapy or radiotherapy alone regarding survival times, possibly due to statistical inadequacy of the number of our patients. Key words: Locally cisplatin,radiotherapy advanced cervical cancer, chemoradiotherapy; 1. GİRİŞ VE AMAÇ Serviks kanseri kadınların jinekolojik kanserleri arasında sıklık açısından ikinci sırada yer almaktadır. Tanı anında serviks kanserlerinin %25'i lokal ileri evre (FIGO evre IIB - IVA)’de bulunmaktadır (1). Lokal ileri evre serviks kanserlerinde radyoterapi standart tedavidir. Ancak tümör boyutlarının büyüklüğü ve normal dokularda ortaya çıkabilecek toksisiteler nedeniyle yüksek dozlara çıkılamaması tedavi başarısını azaltmaktadır. Tedavi etkinliğini arttırmak amacıyla değişik radyoterapi fraksiyon şemaları, hipertermi, ağır partikül tedavileri ve kemoterapi uygulamaları denenmiştir (1-2). Teorik olarak kemoterapi ve radyoterapinin birlikte kullanımı sinerjistik etki oluşturmakta ve tümör hücrelerinin radyasyona duyarlılığını arttırmaktadır. Radyoterapi lokal hastalığı, kemoterapi ise sistemik hastalığı tedavi etmektedir. Eşzamanlı kemoterapi uygulaması ile radyoterapinin hücrelerde oluşturduğu subletal hasarın tamiri baskılanmakta, tümör hücreleri hücre siklusunun radyoduyarlı fazında toplanmakta, hücre siklusundaki çoğalmayan hücrelerde redistribüsyon oluşmakta, radyasyona dirençli hipoksik hücrelerin sayısı azalmaktadır. (1,3-7). Bu bilgiler ışığında lokal ileri evre serviks kanserlerinde hidroksiüre, mitomisin-C, 5-Flourourasil (5-FU) ve sisplatin gibi sitotoksik ajanlarla radyoterapinin eşzamanlı kullanıldığı randomize çalışmalar yapılmıştır. Jinekolojik Onkoloji Grubu’nun (GOG) ve Radyasyon Onkolojisi Grubu’nun (RTOG) yapmış olduğu prospektif randomize çalışmaların sonuçları radyoterapi ile eşzamanlı kemoterapi uygulamasının yalnız radyoterapiye oranla lokal kontrol ve sağkalım yönünden avantajlı olduğunu göstermiştir. Haftalık sisplatin uygulamasının kabul edilebilir toksisitesi ve etkinlik oranları nedeniyle uygun bir tedavi olduğu sonucuna varılmıştır (4-8). . Yayınlanmış olan beş randomize çalışma ile iki büyük metaanaliz çalışmasında lokal ileri evre serviks kanserinde eşzamanlı kemoterapi uygulamasının hastalıksız sağkalım süresi ve genel sağkalım süresine katkısı olduğu kanıtlanmış ve bu yöntemin standart tedavi protokolü olarak kullanılması gerektiği sonucuna varılmıştır (9). 2 Bu çalışmada, FIGO evre IIB-IVA tanısı almış serviks kanserli hastalarda tek başına radyoterapi ve haftalık sisplatin kemoradyoterapinin etkinlikleri karşılaştırmıştır. ile birlikte uygulanan eşzamanlı 3 2. GENEL BİLGİLER Serviks kanseri tanı ve tedavisi üzerinde yürütülen yoğun çalışmalar sonucunda mortalitesinde azalma sağlanan kanserler arasındadır (10). Son 10 yıl içinde hastalığın etyolojisi hakkında da birçok bilgi edinilmiştir. Epidemiyolojik çalışmalarda invaziv servikal kanserlerin neredeyse tümünün insan papilloma virüsü (HPV) DNA’sı içerdiği gösterilmiştir. İnvaziv serviks kanseri, erken evrede tanı aldığında yüksek kür oranına sahiptir. Cerrahi ve radyoterapi ile erken evre hastalıkta %80-90 oranında kür sağlanmaktadır. Lokal ileri evredeki hastaların radyoterapi ve tekrarlayan sürekli kemoterapi ile tedavisiyle FIGO Evre II’deki hastaların %70’inden fazlasında, FIGO Evre III’teki hastaların ise yaklaşık %50’sinde kür sağlanmıştır. 2.1. EPİDEMİYOLOJİ Amerika Birleşik Devletleri’nde kansere bağlı ölümlerin yaklaşık %2’sinden serviks kanseri sorumludur. Beliritlen ülkede 2007’de 11.150 serviks kanseri vakası tanımlanmış ve bu hastalık nedeniyle 3.500 ölüm meydana gelmiştir. Serviks kanseri, tüm dünyada meme ve kolorektal kanserlerden sonra kadınlarda en sık görülen üçüncü kanser türüdür (11). Dünyada her yıl 371.000 yeni vaka saptanmakta ve bu hastalık nedeniyle 190.000 ölüm meydana gelmektedir. Hastalığın insidansı coğrafi değişkenlikler göstermektedir. Bu oran, İsrail’de yaklaşık 3-4/100.000 iken, RecifeBrezilya’da 80/100.000’e ulaşmaktadır (12). Az gelişmiş toplumlarda, hasta eğitiminin ve tanısal görüntüleme yöntemlerinin yetersiz olması nedeniyle, hastalık ancak ileri evrede saptanabilmekte ve yüksek mortalite ile sonuçlanmaktadır. 2.2. SERVİKAL KANSERLERDE ETİYOLOJİ: Servikal kanserlerde etiyoloji diğer kanserlere oranla daha belirgindir. Hastalığın HPV ile ilişkisi kesinleşmiştir. Diğer ek faktörlerin etki mekanizmaları ise tam olarak aydınlatılamamıştır. Serviks kanseri oluşumunda doğrudan etkili olduğu düşünülen ek risk faktörleri şunlardır (14): • Sigara • Herpes Simpleks tip 2 • Diğer cinsel yolla bulaşan enfeksiyöz ajanlar 4 • Vitamin C, vitamin A, beta karoten ve folat eksikliği • Oral kontraseptifler • Düşük sosyoekonomik düzey • Siyah ırk • Erken yaşlarda cinsel ilişki • Çok eşlilik • Eşin çok eşli olması • Kötü hijyen Sigaranın serviks kanseri riskinde kontrol grubu ile karşılaştırıldığında 2-3 kat artışa yol açtığı gösterilmiştir (15). Sigaranın ve HPV enfeksiyonunun CIN-II ve III gelişiminde birbirilerinin etkilerini arttırdığı düşünülmektedir. Serviks kanseri ve cinsel yaşam arasındaki yakın ilişki değişik çalışmalarla ortaya konmuştur. Özellikle tek başına yaşayan çok eşli kadınlarda ve erken evlenenlerde servikal kanser gelişme riski yüksektir. Servikal kanser gelişme riski 16 yaşından önce evlenen kadınlarda 20 yaşından sonra evlenenlere göre iki kat daha fazladır. Bu risk eş sayısı ile de doğrudan ilişkilidir. Riskdeki artış cinsel yolla bulaşan enfeksiyonlarla daha uzun süre temasa bağlıdır. Sünnetsiz erkeklerde smegmanın servikal neoplazilerde risk faktörü olduğu görüşü ise günümüzde önemini yitirmiştir (15). Oral kontraseptifin ise servikal kansere yakalanma riskinin arttığını gösteren çalışmaların yanında tam tersi şekilde riski azaltıcı etki gösterdiğini bildiren çalışmalar bulunmaktadır (16). Oral kontraseptiflerin özellikle serviks adenokarsinomunun gelişiminde etkili olduğu düşünülmektedir (16). Multiparlarda hipertrofiye serviksin silindirik epitelinin porsiyoya dönmesi ve erken yassı epitel metaplazisi gelişiminin risk artışından sorumlu olabileceği öne sürülmektedir. Bu kadınlarda serviks kanseri görülmesindeki artış olasılıkla erken evlilik yaşı ve erken ilk gebelik yaşı gibi diğer faktörlerle de ilgilidir (16). Vitamin eksikliğinin servikal kanseri de içine alan bazı malignitelerde rolü olduğu düşünülmektedir. Liu ve diğ. (17), 257 displazili hasta ve 133 kişilik kontrol grubuna sitolojik ve kolposkopik değerlendirme yapmıştır. Bu hastalarda değişik nutritisyonel faktörlerin servikal displazi üzerine etkisi incelenmiştir. Belirtilen çalışmada vitamin A, riboflavin, askorbik asit ve ve folatın serviks kanseri rsikini 5 arttırdığı belirlenmiştir (17). Bu nedenle, örneğin, vitamin A bazı kanserleri önleyebilir ve CIN-II hastalar transretinoikasit ile kısmen tedavi edilebilir. Servikal ve vajinal adenokarsinomların ender görülen bir tipi olan clear cell karsinomların 1940 ve 1950’li yıllarda düşükleri engellemek için kullanılan dietilstilbesterol (DES) ile direk olarak bağlantılı olduğu gösterilmiştir. Prenatal dönemde DES maruziyeti vajinanın üst 1/3’lük kısmındaki transformasyon bölgesinin gelişimini durdurmakta ve lezyonlara yol açmaktadır. DES’e maruz kalmış hastalarda ortalama kanser görülme yaşı 19’dur. Epidemiyolojik bulgular moleküler çalışmalar ile birleştiğinde, cinsel ilişki yoluyla edinilen HPV enfeksiyonun servikal kanser gelişiminde önemli rol oyadığı kanıtlanmıştır. Günümüzde HPV ‘nin serviks kanseri gelişiminden esas sorumlu etken olduğu herkes tarafından kabul edilmektedir. Özellikle HPV-16 ve HPV-18 serviks kanseri ve yüksek dereceli lezyonların bir çoğundan sorumludur. Yüksek riskli DNA invazif serviks kanserlerinin % 99.7’sinde saptanabilmektedir. 2.2.1. Serviks Kanserinde HPV’nin Rolü: HPV, parvovirüs ailesinden DNA virüsüdür. DNA’ları 8000 baz çiftinden oluşur ve çift sarmallıdır. Viral DNA’nın 7 erken (Early; E1-E7) ve iki geç (Late; L1-L2) açık okuma kısımları vardır (Open Reading Frames; ORFs). İnsan keratinosit hücre kültürleri ve tümör hücre serileri, HPV E6 ve E7 proteinlerinin ölümsüzleştirme ve transformasyon işlemlerinde rol aldığını göstermiştir (18). E6 ve E7 onkoproteinlerinin önemli bir özelliği, tümör supresör gen ürünleri ile biyokimyasal etkileşime girmeleridir. HPV 16 ve 18’in E6 proteini bu etkiyle, bir tümör supresör protein olan p53’ü invitro olarak bağlayabilir. Tümör supresör proteinlerin inaktivasyonu veya mutasyonu, hücresel proliferasyonun kontrolünü bozar (19). HPV 18 ile ilişkili kanserlerin hepsinde, HPV 16 ile ilişkili kanserlerin ise %75’inde, HPV genomu konakçı kromozomuna fiziksel olarak yapışır. Böylece E6-E7 ekspresyonu sonucu hücreler kontrolsüz çoğalır. Çok sayıda araştırmacı tarafından HPV 16 ve 18’in HSIL ve invaziv karsinom ile sıkı ilişkisi gösterilmiş, buna karşılık HPV 6 ve 11 daha çok kondilomlar ve düşük gradlı displazilerde bulunmuştur. Bosch ve diğ., 22 ülkeden 1000 serviks kanserinin biyopsi örneklerini içeren bir uluslararası çalışma yapmışlar; örneklerin %93’ünde HPV DNA’sı bulmuşlardır. Olguların yarısında HPV 16 (+) iken, HPV 18 tek olarak %10-15 6 (+) bulunmuştur. HPV 18 özellikle, adenokarsinomlarda %40-50 oranında pozitif bulunmaktadır (20). HPV enfeksiyonu varlığının saptanması servikal kanserlerin önceden tanı alması olanağını verir. Enfekte olmakla birlikte, normal sitolojiye sahip kadınların birkaç yıl içinde CIN veya serviks kanseri geliştirme riskleri belirgin şekilde artmaktadır (21, 22). Enfeksiyon, enfekte bireylerin küçük bir kısmında dirençlidir. Konağın immün yapısı, sigara içimi, oral kontraseptif kullanımı, multiparite ve diğer cinsel geçişli enfeksiyonlar direnç gelişimini önemli derecede etkiler (23, 24). Son yıllarda HPV enfeksiyonuna karşı aşı geliştirilmesi üzerine bir çok çalışma yürütülmektedir (25). Aşılama hastalığın önlenmesini ya da enfekte hastalarda immüniteyi kuvvetlendirmeyi amaçlar. Tek doz ya da çoklu doz şeklinde değişik uygulama yöntemleri olan HPV aşısı gelişmekte olan ülkelerde kullanılmaktadır. 2.3. ANATOMİ Serviks erişkinlerde, uterusun alt bölümünü oluşturan 3-4 cm uzunluğunda, 2-3 cm çapında silindirik şekilli bir organdır. Serviksin büyüklüğü ve şekli kadının yaşına, doğum sayısına ve hormonal durumuna bağlı olarak değişir. Vajinanın içine doğru çıkıntı yapan kısmına portio vajinalis, vajinanın üstünde kalan kısmına ise portio supravajinalis denir. Endoserviksi uçtan uca geçen endoservikal kanal internal os ile uterusa, eksternal os ile de vajinaya açılır. Serviksin stroması, içinden serviksin damar, sinir ve lenfatiklerinin geçtiği yoğun fibromüsküler dokudan oluşur. Serviksin arterleri, uterin arterin servikal ve vajinal dallarından köken alır ve serviksin dış yüzünden saat 3 ve 9 pozisyonunda iler. Venler arterlere parelel seyreder ve hipogastrik venöz ağa drene olur. Serviksin lenfatikleri; ana, internal ve eksternal iliak, obturator ve parametrial nodlara drene olur. En sık drene olduğu lenf nodları medial eksternal iliak lenf nodlarıdır. Serviksin sinirleri hipogastrik pleksustan köken alır. Endoservikste yoğun duyu uçları vardır ancak ektoservikste pek bulunmaz. Sempatik ve parasempatik liflerde endoservikste bol bulunur. Bround ve round ligamanlarla pelvis içindeki dokulara bağlanır. Uterosakral ligamanlar uterustan sakruma ilerleyip rektoperitoneal alana ulaşılar. 7 Şekil 1: Serviksin sagittal kesiti Şekil 2: Serviksin koronal kesiti 2.3.1. Mikroskopik Anatomi Serviks iki tip epitel ile kaplıdır. Bu epitel dokular çok katlı yassı epitel ve kolumnar epitel olup skuamokolumnar bileşkede (transformasyon hattı) birleşmektedir. Skuamöz epitel; ektoserviksin geniş bir kısmını kaplayan, nonkeratinize, glikojen içeren 15-20 hücreden oluşan çoklu hücre tabakasından oluşur. Gözle muayenede soluk pembe renkli görünür. Koyu boyanan, büyük çekirdekli ve küçük sitoplazmalı, yuvarlak bazal hücrelerden oluşan tek tabakalı bir bazal membran içerir. Kolumnar epitel; endoservikal kanalı döşeyen, çekirdekli koyu boyanan tek tabaka hücrelerden oluşur. Gözle muayenede, tek katlı hücre tabakası alttaki stromanın renginin kolayca görülmesini sağladığından damarlı, kırmızı renkli görülür. Servikal stromaya, endoservikal kript oluşumu ile sonuçlanan çok sayıda invajinasyonlar olur. Kolumnar hücreler serviksi ve vajinayı ıslatan mukus salgılar. Bu hücreler, üst 8 sınırında, endometrial epitel ile, alt sınırında ise skuamokolumnar bileşkede skuamöz epitel ile karşılaşır. Skuamokolumnar bileşke, çok katlı yassı epitel ile kolumnar epitelin birleştiği yerdir ve keskin bir sınır olarak gözükür. Eksternal osa göre yeri yaş, hormonal durum, gebelik gibi çeşitli fizyolojik durumlara bağlı olarak değişir. Çocukluk ve perimenarşta, eksternal osta veya çok yakınındadır. Puberte sonrası ve reprodüktif dönemde, kadın genital organları östrojenin etkisi altında büyür. Böylece serviks büyür ve endoservikal kanal uzar. İnternal os Skuamöz metaplazinin Gerçek skuamokolumnar birleşim Üst sınırı Orijinal skuamokolumnar birleşim Gözlenen skuamokolumnar birleşim Şekil 3: Transformasyon hattı Transformasyon zonu; kolumnar epitelin metaplazik skuamöz epitel tarafından değiştirildiği serviks alanıdır. Hemen hemen bütün servikal neoplazmalar bu zonda, skuamokolumnar bileşke yakınında gelişir (26). 2.4. PATOLOJİ Servikal kanserin %80-90’ı skuamöz hücrelidir. Bu da dört alt grupta incelenir. 1-Büyük hücreli keratinize olanlar 2-Büyük hücreli nonkeratinize olanlar 3-Küçük hücreli olanlar 4-Verrüköz olanlar 9 Skuamöz hücreli serviks kanseri hemen daima değişim bölgesinde metaplazik olayların anormal gelişim göstermesi ile başlayan CIN I, CIN II, CIN III ve mikroinvaziv kanser gibi lezyonlar ile devam eden bir sürecin sonunda başlar. Büyük hücreli karsinomlu hastalar, keratinizasyon olsun olmasın küçük hücreli tipten daha iyi prognoza sahiptir (27). Serviks adenokarsinomları; invaziv serviks kanserlerinin %5-10’unu oluşturur. Histolojik özellikleri ve mikroskopik görünümleri itibariyle akciğerin küçük hücreli kanserine benzerler. Histolojik olarak müsinöz adenokanser, adenoskuamöz kanser, clear-cell kanser ve papiller adenokanser olmak üzere alt gruplara ayrılır. Servikal adenokanserlerin prognozu skuamöz kanserlerden kötüdür. Çünkü tümörler klinik bulgu vermeden uzun süre sessiz kalarak serviksi ileri derecede büyütürler ve erken dönemde yakın ve uzak metastaz yaparlar. Kesin tanı için servikal konizasyon gerekir. İnvaziv adenokarsinom saf olabilir veya skuamöz hücreli karsinom ile mikst olabilir. Adenoskuamöz karsinom, servikal adenokarsinomların % 80’i müsin üreten hücrelerden oluşur (28). Küçük hücreli serviks kanseri; nöroendokrin karsinom, serviksin karsinoid tümörü ve yulaf hücreli kanser gibi alt gruplara ayrılır. Genel olarak kötü prognostik özellik gösterirler (29). Serviksin nöroendokrin tümörü nadirdir ve tanı konulduğunda genellikle yayılmıştır (30). Serviksin diğer nadir görülen tümörleri; adenoid bazal, adenoid kistikler, sarkom, lenfoma ve malgn melanomdur. Serviksin en önemli sarkomu embriyonel rabdomyosarkomdur. Leiomyosarkom ve mikst mezodermal tümörler serviksi primer olarak tutabilir ancak daha çok uterin tümörlere sekonderdir (31). 2.5. KLİNİK Erken serviks kanserinin en sık semptomu, sıklıkla hasta tarafından farkına varılmayan ince, su gibi kanla karışık vajinal akıntıdır. Klasik semptomu, ağrısız metroraji ve postkoital kanamadır. Hipogastrik sinir ve lumbusakral pleksusa büyümüş pelvik lenf nodlarının basısı sonucunda oluşan ağrı; genelde sırtın alt bölgesinde ve gluteal bölgede oluşur. Kanama lekelenme tarzında ve metroraji şeklinde olur. Kanser dokusunun büyüdükçe kanama epizodları ağırlaşır, sıklaşır ve daha uzun sürer. Kanamanın uzun sürmesi sonucunda demir eksikliğine bağlı anemi gelişir. 10 Geç semptomlar veya daha fazla ilerlemiş hastalık belirtileri, üreterlerin tutulmasına bağlı hidronefroz, pelvik duvar veya siyatik sinirlerin tutulumuna bağlı yana ve bacağa vuran ağrı gelişmesidir. Hastaların çoğu mesane ve rektum tutulumuna bağlı dizüri, hematüri, rektal kanama veya konstipasyondan şikayetçidir. Uzak metastazlar ve ilerlemiş pelvik duvar hastalığına bağlı lenfatik ve venöz blok neticesinde bir veya her iki alt ekstremitenin kalıcı ödemi hastalığın ve nüksün geç ve sık belirtilerindendir. Serviks kanserinin yayılımı lenfatik kanallar ve hematojen yolla olmaktadır. Lenfatik yayılım ilk olarak internal ve eksternal iliak lenf nodlarına daha sonra ana iliak ve paraaortik lenf nodlarına olmaktadır. Vajenin 1/3 alt kısmının tutulduğu hastalarda femoroinguinal lenf nodları da tutulmaktadır. Nodal tutulum sıklığı genelde hastalığın evresi, lokal hastalığın büyüklüğü ve derin invazyonuyla ilgilidir. Pelvik lenf nodlarının tutulum riski evre I’de %11-18, evre II’de %32-45, evre III’de %46-66 arasındadır (3233). Paraaortik lenf nodlarının tutulması önemli bir prognostik faktördür. Paraaortik nodların tutulum sıklığı evre IB/IIA’da %0 -18, evre IIB’de %13 -33, evre III’de %46 ve üzeri, evre IVA’da %57 ve daha fazlasıdır (34). Hematojen yayılım, hastalığın ileri evrelerinde oluşur, bunun sonucunda sıklıkla metastaz akciğer, kemik ve karaciğere olur. Metastatik evrede supraklavikular lenf nodları tutulabilir. Karaciğer tutulumu sonucunda bulantı ve anoreksiya, kemik metastazlarına bağlı kemik ağrıları görülür. Paraaortik lenf nodlarının hızlı büyümesi sonucunda gastrik bölgenin üst kısmında ve sırta yansıyan ağrı oluşabilir. 2.6. SERVİKS KANSERİNİN TANISINDA KULLANILAN YÖNTEMLER 2.6.1. SİTOLOJİ Servikal patolojileri taramada sitoloji halen ilk sırada yer almaktadır. 1973’de WHO sitolojik tanı için rapor hazırlamıştır. 1988’de Ulusal Sağlık Enstitüleri servikal sitoloji için ortak bir konsensusa varmışlar ve Bethesda sistemini geliştirmişlerdir. Bu sistem 1991, 2000 ve 2001 tarihinde yeniden modifiye edilmiştir (35). 2.6.1.1. CIN SINIFLAMASI • CIN I: Epitelin alt 1/3’üne sınırlı displastik değişiklikler; hafif displazi. • CIN II: Epitelin 2/3’ünü içine alan displastik değişiklikler; orta derecede displazi. 11 • CIN III: Epitelin tamamına yakınını tutan displastik değişiklikler; ağır displazi. • CIS: Epitelin tümünü içeren displastik değişiklikler karsinoma insitu olarak adlandırılır. Bütün lezyonlarda membran sağlamdır. 2.6.1.2. PAPANICOLAU SINIFLAMASI • Class I: Normal • Class II: Atipik inflamasyon veya uterin hücreler • Class III. Displastik hücreler (hafif, orta, ağır) • Class IV: Karsinoma in situ • Class V: Malign hücreler invaziv kanseri destekler 2.6.1.3. BETHESDA SINIFLMASI (2001) Spesimen tipi: Konvansiyonel Pap smear, likit bazlı ve diğerleri. Spesimen yeterliliği: Enflamasyon, kan ya da debris nedeniyle hücrelerin %75’den fazlasının yorumlanamaması spesimen yetersizliği olarak adlandırılır (36). Bu durumda smear mutlaka 2-4 ay içinde tekrarlanmalıdır. Enfeksiyon varlığında enfeksiyon tedavi edilmelidir. Tekrarlayan smear yine yetersiz ise, kolposkopi ve/veya biyopsi yapılması uygundur. • Epitel hücre anomalileri • Skuamöz hücre anomalileri • Atipik skuamöz hücreler (ASC): Önemi belirlenemeyen (ASC-US) ve HSIL dışlanamayan (ASC-H) • Düşük gradlı intraepitelyal lezyon (LSIL) • Yüksek gradlı intraepitelyal lezyon (HSIL) • Skuamöz hücreli karsinom • Glanduler hücre anomalileri • Atipik glanduler hücreler (AGC): Önemi belirlenemeyen endoservikal (AGUS), endometrial yada diğer glanduler hücreler. • Adenokarsinoma in situ 12 • Adenokarsinom • LSIL, dirençli HPV enfeksiyonunu ya da hafif displaziyi (CIN I) açıklar. HSIL ise, orta dereceli veya ciddi displaziyi (CIN II, CIN III), karsinoma in situ’yu ya da invazyon şüphesini içerir. Serviks kanserinde tercih edilen tarama yöntemi olarak Pap smear’dir. Konvansiyonel sitoloji ile yılda bir veya sıvı bazlı smear ile iki yılda bir tarama yapılmalıdır. Taramanın başlangıç yaşı cinsel aktivitenin başlangıcından üç yıl sonra ya da en geç 21 yaşında başlanmalıdır (37). Otuz yaş ve üstü kadınlarda, CIN-II/III hikayesi, DES maruziyeti ve immünsüpresyon olmaması ve üç kez dökümante edilen teknik yeterli negatif smear varlığında tarama aralığı iki-üç yıla çıkartılabilir. Taramanın kesilme yaşı hakkında belirli bir konsensus yoktur. Genellikle üç ya da daha negatif smear ve son 10 yılda normal negatif test varlığında tarama 70 yaşında sonlandırılmalıdır. HPV testi, primer servikal kanser taramasında Pap smear’e alternatif olarak düşünülmüştür (38). HPV-DNA testi ile yüksek riskli tiplerin belirlenmesi servikal neoplazi taramasında güvenli ve etkili bulunmuş, fakat kullanımına bazı kısıtlamalar eklenmiştir. Test yalnızca 30 yaş üstündeki kadınlara, 3 yıl aralarla ve eş zamanlı gerçekleştirilen Pap smear testi ile birlikte uygulanmalıdır (39). Pap smear sonuçları, kesin tanı koymada ya da tedavi başlamasında kullanılmaz. Yalnızca servikal kanser gelişiminde artmış riskle ilişkili hücreleri saptamak için kullanılır. Böylece, daha ileri tetkik gerektiren hastalar seçilir. Taranan kadınların yaklaşık %7-10’unda ek değerlendirme gerekir (40). 2.6.2. KOLPOSKOPİ VE BİOPSİ Pap smear testi ile malignansiden şüphe edilen hastalarla, HSIL ve ASCUS tanısı alan hastaların kolposkopi ve yönlendirilmiş biyopsiye sevki konusunda görüş birliği vardır (41). HSIL’de kolposkopi yeterliyse ve biyopside CIN yok ya da CIN I varsa, materyal tekrar değerlendirilmeli ve CIN I’de tedavisiz izlem yapılmalıdır. CIN II-III’de tedavi olarak laser, LEEP (Loop Elekrocerrahi Eksizyon Prosedürü) ya da soğuk konizazyon yapılır. ASCUS en yaygın sitolojik bulgudur. Bu yüzden bu hastaların nasıl takip edileceği önemlidir. 13 1) Yüksek riskli hastaların tespiti için HPV-DNA testi 2) Kolposkopi 3) 4-6 ay aralarla sitoloji tekrarı yapılır. 2.7. EVRELEME VE HASTA DEĞERLENDİRİLMESİ Servikal kanserler için en yaygın kullanılan evreleme sistemi FIGO (International Federation of Gynecology and Obstetrics) tarafından geliştirilmiştir (42). Temelde tümör büyüklüğü ve pelvisteki yayılımını esas alan bir klinik evreleme sistemidir. Tablo 1: FIGO Evrelemesi EVRE 0 Karsinoma in situ, intra epitelyal karsinom. EVRE I: Tümör servikste sınırlıdır. EVRE IA: İnvaziv kanser sadece mikroskopik olarak tanımlanır. EVRE IA1:. EVRE IA2: EVRE IB: Servikal stromal yayılım 3 mm’den büyük değil ve tümör 7 mm’den geniş değil. Servikal stromal yayılım 3 mm’den büyük ama 5 mm’den büyük değil ve tümör 7 mm’den geniş değil. Servikste sınırlı klinik lezyonlar veya Evre IA’dan büyük preklinik lezyonlar. Bütün belirgin lezyonlar yüzeyel yayılım olsa dahi Evre IB kanserlerdir. EVRE IB1: 4 cm’den büyük olmayan klinik lezyonlar. EVRE IB2: 4 cm’den büyük klinik lezyonlar. EVRE II:. Tümör serviksi aşmış, fakat pelvis duvarını aşmamıştır. Vajen tutulumu olabilir, ancak alt 1/3’e ulaşmamıştır. 14 EVRE IIA:. Belirgin parametrial tutulum yok. Vajenin 2/3’üne kadar tutulum vardır. EVRE IIB Belirgin parametrial tutulum var, ancak pelvis yan duvarına ulaşmamıştır. EVRE III: Tümör pelvik yan duvara kadar ulaşmıştır. Rektal muayenede tümör ve pelvis duvarı arasında serbest aralık yoktur. Tümör vajen alt 1/3’ünü tutmuştur. Hastalarda hidronefroz ve/veya böbrek yetmezliği bulguları vardır. EVRE IIIA: EVRE IIIB: EVRE IV: Pelvik duvara ulaşmamış, fakat vajen alt 1/3’ü tutulmuştur. Tümör pelvis duvarına ulaşmıştır veya hidronefroz veya nonfonksiyone böbrek vardır. Tümör gerçek pelvisi aşmıştır veya klinik olarak mesane ve/veya rektum mukazasında tutulum vardır. EVRE IVA: Tümör komşu pelvik organlara yayılımıştır. EVRE IVB: Uzak organlara organlara yayılım mevcuttur. Serviks kanserinde ideal evreleme tedavi başlamadan önce genel anestezi altında bimanuel pelvik ve rektal muayene ile yapılır. FIGO evreleme sistemine göre evreleme inspeksiyon, palpasyon, kolposkopi, endoservikal kürataj, histeroskopi, sistoskopi, proktoskopi, intra-venöz ürografi, akciğer filmi ve ağrılı kemiklerin filmleri temel alınarak yapılır. Şüpheli mesane veya rektum invazyonu varlığında bu durum biyopsi ile doğrulanmalıdır. Lenf nodu tutulumunu değerlendirmede BT, MRG, lenfanjiyografi ve PET kullanılır. GOG’un yapmış olduğu prospektif bir çalışmada paraaortik lenf nodu tutulumunun saptanmasında BT ve lenfanjiyografi karşılaştırılmış ve BT’nin tanısal duyarlılığının %96 olduğu bulunmuştur (43). Bununla birlikte lenfanjiyografi de tedavi alanlarının dizaynında ve paraaortik lenf nodlarının değerlendirilmesinde değerli bir görüntüleme tekniğidir (44). MRG ise tümör yayılımını belirlemede ve pelvik 15 radyoterapi,de lateral alanların tanımlanmasında yardımcı bir yöntem olarak kullanılmaktadır (45). PET’in aortik ve pelvik lenf nodlarını ve metastatik hastalığı saptamada BT ve MRG’ye göre üstün olduğu bulunmuştur. Grisby ve diğ. (46) 101 hastada yapılan retrospektif çalışmada PET ve BT’yi karşılaştırlmıştır. Belirtilen çalışmada, BT’nin büyümüş pelvik lenf nodlarını saptamadaki tanısal doğruluğunun %20, aortik lenf nodlarını saptamadaki tanısal doğruluğunun ise %7 olduğu bulunmuştur (46). Bu oran, PET için sırasıyla %67 ve %21 olarak bulunmuştur. Yapılan çalışmalar PET ile pozitif lenf nodlarının saptanması ve hastalıksız sağkalım süresi arasında ters korelasyon bulunduğunu göstermiştir (46). Serviks kanserlerinde cerrahi evreleme, laparoskopi ve laparotomi ile patolojik lenf nodlarının varlığını desteklemek için kullanılmaktadır. Bununla birlikte belirtilen yöntemin genel sağkalım süresine anlamlı katkısı bulunmamıştır. 2.8. PROGNOSTİK FAKTÖRLER Serviks karsinomunda prognostik faktörler evre, hücre tipi, lezyonun büyüklüğü, derin invazyon varlığı, lenfovasküler invazyon ve bölgesel lenf gangliyonlarının tutulumudur. Belirtilen faktörler arasında en önemli olan lenf nodlarının durumudur. 1. Lenf nodu tutulumu olmayan hastalarda 5 yıllık sağkalım %85-90’dır (47,48). Lenf nodu tutulumu olan hastalarda ise yaşam süresi tutulmuş lenf nodu sayısı, lokalizasyonu ve metastazın büyüklüğü ile ilişkili olarak değişir. Ana iliak lenf nodlarının tutulduğu vakalarda 5 yıllık sağkalım oranı %25 iken, yanlızca pelvik lenf nodunun tutulduğu olgularda bu oran %65’dir (48). Bilateral pelvik lenf nodu tutulumu (%22-40 sağkalım), tek taraflı pozitif pelvik lenf nodu tutulumuna (%59-70 sağkalım) oranla daha kötü prognoza işaret eder (48). 2. Lezyonun büyüklüğü yaşam için bağımsız bir belirleyicidir. 2 cm’den küçük lezyonlu hastalarda sağkalım oranı yaklaşık %90 iken, 2 cm’den büyük lezyonu olanlarda sağkalım oranı %60’dır (49). Primer tümör 4 cm’den büyükse sağkalım oranı %40’a düşer (50). GOG (Jinekoojik Onkoloji Grubu)’nun prospektif çalışmasında 645 hasta analiz edilmiş ve 3 yıllık sağkalım oranının okült lezyonu olanlarda %94.6, 3 cm’den küçük lezyonu olanlarda %85.5, 3cm’den büyük tümörlerde %68.4 olduğu saptanmıştır (51). 16 3. İnvazyon derinliği 1 cm’in altında olan hastalarda 5 yıllık yaşam oranı %90 iken invazyon derinliği 1 cm’den fazla olursa bu oran %63-78’lere düşmektedir. 4. Parametriyum yayılımı olan hastalarda 5 yıllık sağkalım oranı %69 iken parametriyum yayılımı olmayanlarda bu oran %95’dir. Parametriyum tutulduğunda pelvik lenf nodları da pozitif ise 5 yıllık sağkalım oranı %39-42’ye düşer (52). 5. Lenfovasküler alan tutulumu; bağımsız sağkalım belirleyicisi olmaktan çok lenf nodu metastazının belirleyicisidir. Lenfovasküler invazyon varken 5 yıllık sağkalım oranı %50-70 iken, invazyon yoksa 5 yıllık sağkalım %90 olarak verilmektedir (53). 2.9. TEDAVİ 2.9.1. CERRAHİ Serviks kanserinin tedavi prensipleri diğer malignitelerle aynıdır. Temel prensip hem primer lezyonun, hem de potansiyel yayılma alanlarının tedavi edilmesidir. Tedavi seçenekleri primer tedavi için cerrahi, radyoterapi ve kemoterapiyi içerir. Radyoterapi hastalığın tüm evrelerinde uygulanabilirken, cerrahi tedavi sadece evre IA ve IB ile sınırlıdır. Radyoterapi veya radikal histerektomi ile tedavi edilen evre I serviks kanserinlerinde 5 yıllık sağkalım süresi, her iki tedavi yöntemi içinde ortalama %85’dir. Özellikle overlerin korunması gereken genç hastalarda cerrahi tedavi radyoterapiye yeğlenir. Radikal histerektomi pelvik lenf nodu disseksiyonunu, uterosakral ve kardinal ligamentlerin çoğunun ve vajenin 1/3 üst kısmının çıkarılmasını içerir. Bu yöntem Tip III Radikal histerektomi olarak adlandırılır. Wertheim tarafından tariflenen histerektomi ise daha az radikal olup, kardinal ve uterosakral ligamentlerin proksimal yarısının çıkarılmasını kapsar. Bu prosedür Modifiye radikal ya da Tip II radikal histerektomi olarak adlandırılır. Radikal histerektomilerin bir diğer tipi genişletilmiş radikal histerektomi (Tip IV)’dir. Bu yöntemde, periüretral doku, süperior vezikal arter ve vajenin ¾ üst kısmı çıkartılmaktadır. Tip V radikal histerektomide distal üreter ve mesane rezeke edilir. Bu prosedür ilerlemiş hastalıkta radyoterapi daha uygun olduğundan nadiren uygulanır (54). 17 2.9.2. RADYOTERAPİ 2.9.2.1. EKSTERNAL RADYOTERAPİ TEKNİKLERİ Serviks kanserinde radyoterapinin amacı, normal doku toleransını geçmeden, serviks ve riskli bölgelere yeterli dozun verilmesidir. Lenf nodlarındaki mikroskopik hastalık, genellikle 45-50 Gy’lik eksternal radyoterapi dozu ile kontrol edilebilir. Postoperatif hastada yakın veya pozitif cerrahi sınır varlığında ve lenf nodunun ekstrakapsüler uzanımı gibi durumlarda daha yüksek doz gerekebilir. Evre IB-IVA hastalarda eksternal iliak, internal iliak, ana iliak ve presakral lenfatikler de ışınlanmalıdır. Eğer posterior vajinal duvar tutulumu varsa, perirektal lenf nodları da ışınlanmalıdır. Alt vajen tutulumuna inguinal lenfatikler de ışınlanmalıdır. Eksternal radyoterapi lokal hastalığın kontrolünün yanı sıra tümörü küçülterek brakiterapi uygulaması için de kolaylık sağlamaktadır. Serviks kanserli hastalarda sıklıkla lineer hızlandırıcılar (LİNAK) ve daha az sıklıkla da Kobalt-60 teleterapi cihazı kullanılır. Pelvisin ışınlamasında en sık kullanılan teknik “box tedavisi” olarak da bilinen dört alan (antero-posteior, postero-anterior, sağ ve sol yan alanlar) tekniğidir. Kobalt-60 ya da 4-6 MV gibi düşük enerjili foton kullanılacaksa dört alan tekniği tercih edilmelidir (55). Serviks kanseri tedavisinde pelvik lenf nodlarına yeterli radyoterapi uygulanması önemlidir. Bu nedenle, pelvik alanın üst sınırı, tüm eksternal iliak ve hipogastrik lenf nodlarını kapsaması için L4-L5 arasında olmalıdır. Alt alanın sınırı, vajinal yayılım yoksa obturator foramenin alt sınırına, vajinal tutulum varsa, introitusa kadar uzatlmalıdır. Kemik pelviste 1.5-2 cm lateral sınır yeterlidir. Simülasyon sırasında tümörün distal uzanımını belirlemek önemli olduğundan, bu amaçla vajene küçük bir radyoopak cisim yerleştirilmesi yararlı olacaktır. Arka sınır evre IB tümörlerde rektumun en az %50’sini kapsayacak şekilde planlanır, daha ileri evrelerde ise sakral boşluğa kadar uzanmalıdır. 18 Şekil 4: Pelvik alanlar, ön-arka ve yan alanlar Eksternal radyoterapi ile uygulanan doz, günlük 1.8-2 Gy fraksiyonlar dozları 5 haftada/25-28 fraksiyonda toplam 45-50 Gy’dir. Eksternal radyoterapi sonrasında, parametriyal tümör sebat ediyorsa, 6-10 Gy ek doz uygulanabilir. Ancak özellikle 56 Gy sonrası morbidite ciddi olarak artmaktadır. Paraaortik lenf nodları ya hem bu bölgeyi hem de pelvisi içine alan bir alandan, ya da pelvisten ayrı bir alandan tedavi edilir. Paraaortik alan üst sınırı genellikle paraaortik lenf noda metastazı varlığında T10-T11 arası, proflaktik paraaortik ışınlamada T12-L1 arasındadır. Paraaortik alan ışınlaması için önerilen doz 1.5 Gy fraksiyon dozu ile toplam 45 Gy’dir. 19 Şekil 5 Ön-arka paraaortik alan ile pelvik ve paraaortik alan 2.9.2.2. SERVİKSİN 3 BOYUTLU (3-D) KONFORMAL RADYOTERAPİSİ Serviksin konformal radyoterapisinde öncelikle riskli organlar belirlenir, daha sonra bölgesel lenf nodları ve metastazlar tanımlanır (56,57). Riskli organlar içinde; ince barsak, rektum, mesane, böbrekler ve femur başları bulunmaktadır. Konformal radyoterapinin planlanmasında ilk olarak diyafragmadan perineye kadar 5 mm’lik ince kesitler halinde tomografi çekilir. Hasta pozisyonu supin olup, diz ve boyun desteği ile hasta sabitlenir. Tomografi çekimi, simülasyon ve günlük tedavi esnasında mesanenin dolu olması gerekir. Tomografi çekiminden 20-30 dakika önce ince barsakları görüntlemek için oral kontrast madde içirilir. Vasküler yapılar, lenf nodları ve mesaneyi görüntülemek için intravenöz kontrast madde verilir. Hedef hacimler ve riskli organlar çekilen aksiyel BT kesitleri üzerinde tanımlanır. Tüm hastalar için merkezi bir klinik hedef hacim (CTV) ve bölgesel nodal klinik hedef hacim belirlenir. CTV; vajinanın 2/3’lük üst kısmı, servikal primer tümör bölgesini, uterusu, pelvik duvarın yanındaki levator ani kası ile obturator internus kasının fasyasına kadar olan paravajinal ve paraservikal dokuları içerir. Nodal CTV; ana iliak lenf nodları, internal ve eksternal iliak lenf nodları, obturator ve presakral lenf nodları ile ve belirtilen yapıların etrafındaki perivasküler yağ dokusunu içerir. 20 Total planlanan hedef hacim (PTVtot), her iki hedef hacmin kombine edilip, 10 mm’lik bir sınır eklenerek elde edilir. Riskli organlardaki doz dağılımı hesaplanırken, rektal duvarın dış sınırı, ince barsaklar, kolon, mesane, femur başları ve böbreklerde hesaba katılır. Radyoterapi alanları genelde 4 alanlı kutu (box) tekniği kullanılırak (Gantri açıları:0o, 90o, 180o, 270o) 15 MV foton ışınları ile uygulanır (57). Şekil 6: Konformal radyoterapide riskli organlar Şekil 7: Radyopterapi alanları ve izodoz dağılımı 21 Şekil 8: Doz-volüm histogramları Şekil 9: Üç boyutlu konformal radyoterapi alanları (portal film) 2.9.3. İNTRAKAVİTER BRAKİTERAPİ . Serviks kanserlerinde tümörün kontrol altına alınmasında ERT’nin BRT ile birlikte uygulanması önem taşır. İntrakaviter BRT’de radyoaktif kaynak, doğrudan uterin ve/veya vajinal kavitenin içerisine yerleştirilir. Bu amaçla iridyum (192Ir), Kobalt (60Co) veya sezyum (137Cs) kullanılmaktadır. Bindokuzyüzlü yılların başında uygulanmaya başlanan manuel BRT uygulamaları 1970’lerden sonra yerini uzaktan kumandalı sonradan yüklemeli uygulamalara bırakmıştır. Bu uygulamalarda boş aplikatörler kavite içerisine yerleştirildikten sonra, içlerine radyoaktif kaynakları temsil eden kurşundan yapılmış yalancı kaynaklar (dummy) yerleştirilir ve radyolojik yöntemlerle pozisyon değerlendirilmesi yapılarak, bilgisayarlı tedavi planlamasıyla doz 22 dağılımına karar verilir. Elle yerleştirilen sonradan yüklemeli BRT uygulamalarında kaynak yerleştirme, çıkarma ve hasta bakımı sırasında tedavi ve bakım ekibi radyasyona maruz kaldığından, günümüzde birçok merkezde uzaktan kumandalı sonradan yüklemeli (remote controlled afterloading) yöntemer tercih edilmektedir. Şekil 10: İntrakaviter tedavide A ve B noktaları Serviks kanserinin intrakaviter tedavisinde doz tanımı, Paris ve Manchester sistemi tarafından tanımlanan referans doz noktalarına (A ve B noktası) göre planlanır (58).ICRU (International Comission on Radiation Units and Measurements), Manchester sistemine göre A noktasını vajinal ovoidlerin üst yüzeylerinden 2 cm yukarıda, intrauterin tandemden 2 cm lateralde olacak şekilde tanımlamıştır. Günümüzde A noktasının tanımı intrauterin tandemin alt ucundan 2 cm yukarıda ve 2 cm lateralde olacak şekilde değiştirilmiştir. Bu nokta anatomik bir nokta olmayıp, uterin arterin üreteri kestiği noktayı temsil eden geometrik bir noktadırr. A noktası, radyasyon dozunun çok hızlı bir şekilde düştüğü nokta olduğundan, A noktasındaki minimum değişiklikler bile planlanan dozda çok fazla değişikliklere yol açabilir. B noktası, A noktasının yatay aksinde 3 cm lateralde, merkezi eksenden 5 cm lateralde yer alır (Şekil 10). A noktası tümörü, B noktası da parametriyumları temsil etmektedir. Tanımlanan A ve B noktaları anatomik noktalar olmadığından, hastanın anatomik yapısına bağlı yerleşimindeki varyasyonlara bağlı olarak doz dağılımları değişebilmektedir. Bu nedenle, American Brachytherapy Society (ABS), H noktası tanımını oluşturmuştur. Bu nokta, ovoid kaynakların tedavi sırasında durma 23 pozisyonlarının ortasını birleştiren çizginin orta noktasından tandem boyunca ovoid yarıçapı +2 cm yukarıda ve 2 cm lateraldeki nokta olarak tanımlanmıştır. Mesane noktası ICRU’nun 38 no’lu raporundaki tarife göre belirlenmektedir. Bu nokta, yan grafide Foley sondası takılıp, uçundaki balon 7 cc kontrast madde ile şişirildiğinde, opakla dolu bölgenin merkezinden aşağıya çekilen dik çizginin balonun alt yüzeyini kestiği nokta olarak tarif edilmiştir. Bu noktanın mesanenin trigonuna denk geldiği söylenmektedir. Bu nokta, balondaki maksimum doz bölgesi olarak tanımlanır. Rektum noktası da ICRU 38 no’lu rapora göre tarif edilmiştir. Bu nokta, vajene aplikasyon sırasında yerleştirilen kontrast madde ile ıslatılmış gazlı bez yerleştirildikten sonra yan grafide bulunan posterior vajinal duvarın 0.5 cm arkası olarak tarif edilmiştir. Ayrıca rektumun anterior duvarı seyreltilmiş baryumun rektum içerisine uygulanarak da bu nokta tespit edilebilir. ICRU tarafından bu noktaların tespiti için kataterler veya ölçüm aletleri önerilmemektedir. Bu yöntemler daha çok rektumun posterior duvarına daha yakın olduğundan daha düşük dozları gösterecektir. Rektum ve mesane dozları mümkün olduğunca düşük olmalıdır. Genellikle önerilen mesane dozu, A noktasındaki dozun %90’dan azı, rektumda %80’den azı olmalıdır. Şekil 11: Tanımlanan H noktasının ovoid ve ring aplikatörlere göre lokalizasyonu BRT sırasında lenfatiklerin (paraaortik, ana iliak ve eksternal iliak lenfatikler) aldıkları doz Fletcher trapezoidi kullanılarak hesaplanmaktadır. Fletcher trapezoidi, üst sınır L4 vertebranın ortasından 2 cm laterale çizilen çizgi, alt sınır, S1-S2 arası ile simfizis 24 pubisin üst kenarı arasından çizilen hattın orta noktasından 6 cm laterale doğru çizilen çizgi olacak şekilde tespit edilir (Şekil 12). Bu iki çizgi birleştirilerek Fletcher trapezoidi oluşturulur. Bu trapezoidin en üst noktaları sağ ve sol paraaortik lenfatiklerini, orta noktaları sağ ve sol ana iliak lenfatikleri, en alt noktalar da sağ ve sol eksternal iliak lenfatikleri temsil etmektedir. Şekil 12: Fletcher trapezoidi ve trapezoid noktaları 25 Şekil 13: İntarkaviter Brakiterapi uygulamasındaki port filmi Şekil 14: İntrakaviter brakiterapi doz dağılımı 26 2.9.3.1. Düşük doz hızlı (LDR) brakiterapi BRT’nin ilk kullanılmaya başladığı yıllardan itibaren kullanımdadır. Doz hızı 2 Gy/saat’in altındadır. En çok 192Ir ve 137Cs kaynaklarından yararlanılmaktadır. Toplam tedavi süresinin uzun olması, hastanın hastaneye yatırılmasını gerektirmektedir. Doz hızı düşük olduğundan akut doku reaksiyonları şiddetli olmamakta ve geç morbidite kabul edilir düzeyde kalmaktadır. Jinekolojik LDR intrakaviter tedavi sırasında genellikle 5-30 mg RaEq’lık kaynaklar kullanılmaktadır. Bu kaynaklar 17-22 mm boyunda ve 3-5 mm enindedir. Uzaktan kumandalı aletler genellikle 5 mg RaEq’lık sezyum kaynaklarını içerir. Kaynaklar uterus ve vajene farklı aplikatör sistemleriyle yerleştirilir. Manuel ve uzaktan kumandalı sonradan yüklemeli tedavide klinik, radyobiyolojik ve fiziksel prensipler aynıdır. Aplikatörlerin hemen hepsinde uterusa yerleştirilen tandem bulunur. Fletcher-Suit-Delclos aplikatör sistemi en çok kullanılan sistemdir. Bu sistemde, vajinal kaynaklar merkezdeki iki silindirik kolpostatın içerisinde bulunur. Kaynaklar intrauterin hatta dik olup, kolpostatın genişliğine göre serviksin yüzeyinden 1-1.5 cm uzaklıktadır. ABS 2002 yılında LDR brakiterapi uygulamaları ile ilgili bazı önerilerde bulunmuştur (59).Bu önerilere göre, küçük cerrahi işlem olarak kabul edilen işlemilerin genel anestezi altında yapılması, derin ven trombozunu önlemek için, pnömotik araçların kullanılması ve düşük doz (5.000 ünite/günde iki kez) subkütan heparin verilmesi önerilmektedir. Uterus perforasyonu şüphesinde antibiyotik kullanılabilir. ABS, özellikle büyük tümörlerde iki LDR aplikasyonu önermektedir. İlk aplikasyon eksternal RT’nin 2.-4. haftalarında yapılmalı, ikinci aplikasyon da ilk aplikasyondan bir veya iki hafta sonra yapılmalıdır. Bütün tedavi yaklaşık 8 hafta içerisinde bitirilmelidir. Serviksin pozisyonu ve vajinal aplikatörlerin yerini daha iyi görüntülemek amacıyla serviks veya komşu dokulara kontrast madde konması önerilmektedir. LDR brakiterapinin, radyobiyolojik olarak avantajlı olduğu bilinmektedir. Bu yöntemde radyoterapinin 0,4-0,6 Gy hızla verilmesi önem taşımaktadır. Doz hızlarının artırılması (0,8-1 Gy/saat) ile intrakaviter radyoterapi süresinin kısaltılması mümkün olur. Bununla birlikte bu yaklaşım komplikasyonların artmasına neden olabilir. Brakiterapinin önemli bir komplikasyonu perforasyon gelişmesidir. Bu komplikasyon, deneyimli klinisyenler tarafından gerçekleştirilen işlemlerde bile infiltre olmuş serviks 27 dilate edilirken gelişebilmektedir. Perforasyon en sık posterior endoserviksten veya alt uterin kısımdan olur. Farkına varılmazsa uterus perforasyonu tümör dozunun düşmesine neden olabilir. Uterus perforasyonu şüphesinde, tandemin pozisyonu US veya BT ile kontrol edilmelidir. Eğer perforasyon mevcut ise profilaktik antibiyotik kullanılmalıdır (60).Uygun aplikasyon yapıldıktan sonra, uterin tandem ve vajinal aplikatörler standart kaynaklarla yüklenir. 6-8 cm’lik tandeme, 30-40 mg RaEq’lik kaynak 3 adet 10-15 mg RaEq kaynak olacak şekilde yerleştirilir. Tandem iyi yerleştirilmiş ise, tandemin ucu, endoservikse yeterli doz verebilmek için 15 mg RaEq ile yüklenir. Diğer 15 mg RaEq tandemin ortasına yüklenir. Genellikle en distaldeki kaynak, kolpostatlar kullanıldığında, eksternal servikal ostan dışarı birkaç milimetre çıkabilir, aksi takdirde vajinal fistül riski çok yüksek olabilir (61).Genellikle vajinal kolpostatlardan vajen yüzeyine 1 Gy/saat veya daha az doz verilir. 2.9.3.2. Yüksek doz hızlı (HDR) brakiterapi 1980-1990’larda uzaktan kumanda sonradan yükleme teknolojisi geliştirildikten sonra personelin radyasyona maruziyet riskleri azalmış ve BRT’nin farklı doz hızlarında uygulanabilirliği sağlanmıştır. Bu yöntemde doz hızı 12 Gy/saat ve üzerindedir. Genellikle 192Ir ve Co60 kaynaklarından yararlanılır. Birçok klinisyen HDR brakiterapiyi standart tedavi olarak kabul etmektedir. Retrospektif çalışmalar, ERT ve BRT kombinasyonunun en uygun tedavi şekli olduğunu göstermiştir (62).HDR brakiterapinin LDR brakiterapiye göre avantajları aşağıda özetlenmiştir: 1. Hastaların, hekimlerin ve yardımcı personelin radyasyon maruziyetini en aza indirir. 2. Tedavi süresi daha kısadır. a. Hastaya daha az rahatsızlık verilir b. Kardiyopulmoner yetmezlik gibi nedenlerle uzun süre yatırılamayacak hastalara tedavi olanağı sağlanır. c. Tedavi sırasında aplikatör oynama riskinin daha az olması d. Hastaneye yatırmaya gerek kalmaması ve tedavi masrafının azalması e. Daha fazla serviks kanserli hastayı tedavi edebilme olanağı 3. LDR brakiterapiye göre daha küçük kaynaklar kullanılır. a. Serviksin dilatasyonuna gerek kalmaz. Böylelikle genel anesteziye ve yüksek doz sedasyona gerek duyulmaz. 28 b. Genel anestezi alamayacak hastalar rahatlıkla tedavi edilebilir. c. Servikse aplikatör yerleştirilmesi daha kolaydır. 4. Doz optimizasyonuna olanak sağlar. 5. ERT ile BRT’nin aynı anda uygulanmasına olanak sağlar. Toplam tedavi süresi kısalır. BRT’nin ERT ile birlikte kullanılmasıyla lokal kontrol ve sağkalım artırılırken, morbidite de azaltılır. Toplam tedavi süresi 8 haftadan kısa olmalıdır (63,64).Eğer aplikasyonlara, ERT sonrası başlanırsa, tedavi süresi uzayacağından, BRT’nin ERT sırasında uygulanması önerilir. Eğer ERT dozu düşük ise, BRT fraksiyon sayısı ve dozu artırılmalıdır. Toksisitenin artırılmaması için fraksiyon dozu 7,5 Gy’in altında olmalıdır (65,66).BRT’de eşzamanlı kemoterapi tedavisi önerilmemektedir (67,68).Tandem ve ovoid kullanıldığında, fornikse tam oturan en büyük çaplı ovoid seçilmelidir. Ring aplikatörler forniksler asimetrik olduğu durumlarda kullanılmalıdır (69,70).Aplikasyon sırasında sedasyon önerilmektedir. Aplikasyon yapılırken serviksin lokalizasyonunu belirlemek için servikal “marker”lar kullanılmalıdır. Böylece uterusun perforasyon riski azalmaktadır (71,72). Rektum ve mesane gazlı bez veya rektal retraktörler kullanılarak tedavi alanından uzaklaştırılmalıdır. Aplikatör hareketini engellemek için eksternal fiksatörlerin kullanımı önerilmektedir. Klasik radyobiyoloji bilgilerine göre, doz hızı yüksek olduğunda geç yan etki oranının fazla olması beklenirken, yapılan birçok çalışmada bu tedavi şeklinin yan etki bakımından düşük doz hızlı tedavilerle karşılaştırılabilir olduğu gösterilmiştir. HDR’in radyobiyolojik dezavantajı, tedavi küçük fraksiyonlara bölünerek ortadan kaldırılmaya çalışılmıştır. HDR BRT’de akut komplikasyonların daha az olacağı beklense de, yapılan çalışmalar aksini göstermektedir (73). 2.9.4. İNTERSTİSYEL BRAKİTERAPİ İnterstisyel brakiterapi, histerektomi sonrası vajinal hastalığı nüks eden ve geniş vajinal hastalığı olan hastaların vajinalın distaline verilen radyoterapi dozunu arttırmak için kullanılır. İnterstisyel tedavi servikal kanalın içine tandem yerleştirilmesi mümkün olmayan hastalarda intrakaviter tedavinin alternatifi olarak da kullanılabilir. İnterstisyel implantasyon özellikle perineal templete kullanılarak yapıldığında tümör volümünü 29 kapsayacak şekilde homojen bir doz dağılımı sağlamak mümkün olmaktadır. Bu amaçla Syed-Neblett ve Martinez Universal Perineal Interstitial Templete (MUPIT) en sık kullanılan iki tipidir. Çelik iğneler, implantasyon yapılacak hacme göre parametriyal doku içine yerleştirildikten sonra aplikasyonun uygun olup olmadığı film ile kontrol edilir. Daha sonra çelik teller içeren plastik tüp pozisyonu belirlenerek tedavi planlama bilgisayarı ile doz dağılımı çizilir. Parametriyum veya pelvik duvarın tutulumu, bulky hastalık ve kötü anatomi gibi durumlarda perineal kalıp kullanılarak interstisyel ışınlama yapılmaktadır. Bu teknikle yüksek lokal kontrol oranları sağlanmıştır (74,75).1995 yılında yapılan bir çalışmada 3 yıllık hastalıksız yaşam süresi FIGO Evre IIB için %36, Evre IIIB için de %18 olarak bulunmuştur(76).Çok kötü klinik durumu olan hastalarda bu tekniğin kullanımı faydalı olabilir. 2.9.5. RADYOTERAPİ VE EVRELERE GÖRE TEDAVİ: 2.9.5.1. KARSİNOMA İN SİTU Fertilitenin korunmasını istemeyen yüksek gradlı servikal displazili hastalarda uygun tedavi yöntemi vajinal kafı koruyarak ya da çıkartarak yapılan total abdominal histerektomidir (77).Bu yöntemde overlerin de çıkartılmasına hastanın yaşına ve overlerin durumuna bakarak karar verilir. Çocuk isteyen kadınlarda; konservatif yaklaşım olarak konizasyon, lazer ablasyon ya da kriyocerrahi uygulanabilir (78).Özellikle cerrahi açıdan kontrendikasyonları olan vakalarda ya da serviks ve vajinada çok sayıda karsinoma insitu odakları olan hastalarda intrakaviter radyoterapi uygulanabilir. 2.9.5.2. MİKROİNVAZİV SERVİKS KANSERİ (EVRE IA1 VE IA2) Kon biyopsisi ile invazyon derinliği tespit edildikten sonra basit (tip I) abdominal ya da vajinal histerektomi ile tedavi edilir. Bu evre hastalarda tedavi seçiminde prognostik faktörler ve fertilite çok önemlidir. Fertilite korunması planlanan, iyi prognostik faktörlere sahip olan hastalarda tek başına konizazyon yeterli olabilir. Evre IA1 tümörler, ekstraservikal yayılım nadir olduğundan, genelde tip I (basit) histerektomi ile tedavi edilir. Cerrahiye kontrendike olan durumlarda tek başına 30 brakiterapi etkin şekilde yapılabilir. Tedavi edilen hastalarda 10 yıllık hastalıksız sağkalım %95-100’dür (79,80).Tedavi mikroinvazif hastalığın kapsamına, serviksin boyutuna ve normal doku anatomisine bağlı olmak üzere A noktasına 65-75 Gy, 65007500 mg-h ve 100 ile 120 Gy’lik maksimal vajinal yüzey dozundan oluşan bir veya iki LDR intrakaviter radyoterapi uygulamasını içerir (79,81). Evre IA2 serviks kanserinde konservatif cerrahi ile yapılan tedavi denemeleri başarılı olmamıştır. Evre IA2’de serviks kanserinin tedavisinde eksternal radyoterapi ve intrakaviter radyasyon kullanılmaktadır. 40-45 Gy’lik pelvik ERT (orta hat koruması ile birlikte) intrakaviter brakiterapi ile kombine edilerek A noktasına en azından 75-80 Gy’lik doz verilmektedir. Tedavi şekli olarak ister cerrahi ister radyoterapi seçilsin, 5 yıllık yaşam oranı %95’tir. 2.9.5.3. ERKEN EVRE SERVİKS KANSERİ (EVRE IB-EVRE IIA) Evre IB ve küçük evre IIA’da hastalık genellikle servikste sınırlıdır ve rezekte edilebilir. Cerrahi için tıbbi kontrendikasyon oluşturan veya obez hastalarda cerrahi yaklaşım tercih edilmez. FIGO Evre IB1 tümörlerin çoğu radikal histerektomi ya da eksternal radyoterapi ve intrakaviter radyoterapi ile %85-90’a varan oranlarda başarı ile tedavi edilmektedir. FIGO Evre IB2 ve IIA tümörlerde tümör boyutunun 4 cm’den büyük olması durumunda 5 yıllık yaşam oranları cerrahi ile tedavi edilenlerde %70, radyoterapi ile tedavi edilenlerde %72 olarak bulunmuştur. Sonuç olarak cerrahi ile tedavi edilenlerde morbidite daha yüksek bulunmuştur. FIGO Evre IB2 karsinomlu hastalarda radikal cerrahi tedavi bazı araştırmacılar tarafından önerilse de pelvik yineleme riski postoperatif radyoterapi almayanlarda daha yüksektir. Evre IB/IIA tümörlerde primer radyoterapi için seçilmiş hastalarda eşzamanlı kemoterapinin kullanımı tümör boyutu ve/veya retroperitonel adenopatinin varlığına bağlı olarak planlanmalıdır. • Erken Evre Serviks Kanserinde Postoperatif Radyoterapi Cerrahi sonrası dönemde radyoterapinin iki temel endikasyonu bulunmaktadır. Bu endikasyonların ilki radikal histerektomi esnasında alınan örneklerde çoklu ya da bulky lenf nodu, parametrial tutulum ya da pozitif cerrahi sınır olması durumudur 31 (82,83).İkinci endikasyon ise basit histerektomi esnasında alınan örneklerde klinik olarak şüphenilmeyen invaziv servikal kanser bulunmasıdır. Belirgin tümör rezidüsünün olmadığı durumda tüm pelvisi kapsayan 50Gy’lik adjuvan tedavi dozu da önerilmektedir. Bu yaklaşım pelvik kontrolu arttırmakta ama toplam sağkalıma katkısı olmamaktadır (82,83).Tek mikroskopik nodal yayılımı olanlar, derin stromal invazyonu olanlar, lenfovasküler tutulumu bulunanlar ve yüksek gradlı adenokarsinomu olanlarda da adjuvant radyoterapi yapılabilir. GOG 92 çalışmasında ekstraservikal yayılımı ve nodal yayılımı olmayan Evre IB servikal kanserli hastalarda radikal histerektomi sonrasında gözlemin ve radyoterapinin etkinlikleri karşılaştırılmış ve radyoterapinin iki yıllık hastalıksız sağkalım oranı açısından %9 oranında daha üstün olduğu sonucuna varılmıştır. Bununla birlikte radyoterapi alanlarda %6 oranında toksisite gözlenmektedir. Bu nedenle NCI primer tedavide radikal cerrahiyle birlikte radyoterapi uygulanmasından kaçınılmasını gerektiğini önermektedir (84).Radyoterapi ancak radikal histerektomi sonrası pelvik radyoterapiye ihtiyaç duyulacağını gösteren klinik risk faktörleri mevcutsa düşünülmelidir. İleri görüntüleme yöntemleri nodal tutulumun daha iyi belirlenmesini, lenfovasküler tutulum ile stromal invazyonun derinliği gibi özelliklerinin daha iyi değerlendirilmesine olanak tanımaktadır. Bununla birlikte rutin incelemede histerektomi öncesi değerlendirilebilecek tek parametre tümör boyutudur. Servikal lezyon büyüdükçe postoperatif radyoterapi endikasyonu artmaktadır. Bu nedenle birçok klinisyen tümör çapı 4 cm’den daha büyük hastalarda (evre IB2) primer cerrahiden kaçınmakta ve postoperatif radyoterapiye yönelmektedir (85,86,87).İnvazyon derinliğinin 3 mm’den fazla olması ya da lenfovasküler aralığın tutulması durumunda paraservikal ya da pelvik lenf nodu tutulum riski artmakta olup, bu durumda post operatif pelvik radyoterapi gerekliliği bulunmaktadır. Cerrahi sınırları negatif olanlarda yapılan radyoterapi sonrası prognoz oldukça iyi olup 5 yıllık sağkalım oranı %80’dir (88).Radyoterapi, histerektomi sonrası büyük rezidüel tümör kalan hastalarda da uygulanabilmekle birlikte, belirtilen durumda sağkalım ancak %30 civarında gerçekleşmektedir. Primer radyoterapiyi izleyen adjuvant histerektomi ise lokal rekürrens oranını azaltmakta, ancak genel sağkalım süresi üzerine etkili olmamaktadır. 32 2.9.5.4. İLERİ EVRE SERVİKS KANSERİ (EVRE IIB-EVRE IV) Lokal ileri evre hastalıkta temel tedavi yöntemi eşzamanlı sisplatin bazlı kemoterapi ile birlikte uygulanan radikal radyoterapidir. Radikal radyoterapi ERT ve brakiterapiden oluşmaktadır. Optimal radyoterapi dozu A noktasına 85-90 Gy olacak ve toplam tedavi süresi 8 haftayı geçmeyecek şekilde önerilmektedir. Kemoradyoterapi ile tedavi edilen hastaların 5 yıllık sağkalım süreleri evre IIB için %70-80, evre IIIB için %50-60, evre IVA için %15-25 arasındadır (89,90).Lorvidhaya ve diğ. (91), ERT ve BRT ile tedavi edilen evre II 916 hastada yürüttükleri araştırmalarında, evre IIA ve IIB’de 5 yıllık sağkalım oranlarının sırasıyla %81 ve %74; 5 yıllık hastalıksız sağkalım oranlarının da %70 ve %59 olduğunu göstermiştir. Kapp ve diğ. (92) ise ERT ve BRT ile tedavi edilen 181 hastada hastalıksız sağkalım oranlarının evre I ve II’de sırasıyla %94 ve %63, evre IIIB’de %43, evre IV’te %0 olduğunu bildirmiştir. Bazı cerrahlar evre IIB ve IIIB hastalarda radikal cerrahi yaklaşımı önermekteyse de, bu hastalarda genellikle ilk seçenek olarak radyoterapi uygulanmaktadır. Tek başına ERT büyük tümörlerde düşük kontrol oranı sağlamaktaysa da, serviks kanserinde BRT’nin de kullanılmasıyla büyük tümörlerin kontrol oranları yükselmiştir. Evre IIB serviks kanserli hastalarda 5 yıllık genel sağkalım oranları %50-75, evre IIIB’de ise %30-50’dir (93,96).Lokal yineleme ve uzak metastazın önemli sorun oluşturduğu bu grupta tedavinin etkinliğini artırmak için nötron tedavisi(97), hiperbarik oksijen (98) ve hipoksik hücre duyarlaştırıcılar (99) kullanılmaktaysa da, bu yöntemlerin sağkalım üzerine etkisi gösterilememiştir. Bu nedenle, çalışmalar daha çok kemoterapi ve radyoterapi kombinasyonları üzerine odaklanmıştır. Neoadjuvan kemoterapi ile ümit verici cevap oranları elde edilse de, bu randomize çalışmalarda bu yaklaşımın sağkalıma herhangi bir katkısının olmadığı gösterilmiştir (100).Hatta neoadjuvan kemoterapinin düşük sağkalımla ilişkilendirildiği iki çalışma bulunmaktadır (101,102). Evre IIIB’de kemoradyoterapi önerilmekle birlikte, tümöre bağlı böbrek fonksiyon bozukluğu veya hidronefroza bağlı bazı hastalarda sisplatin kullanılamamaktadır. Bu hastalarda radyoterapi öncesinde böbreğe stent takılarak böbrek fonksiyonlarında düzelme sağlandıktan sonar kemoterapi uygulanabilir. Böbrek fonksiyonlarında düzelme olmazsa sisplatine göre daha az etkili olduğu bilinen flourourasil (5-FU) infüzyonu uygulanabilmektedir. Tanı anında serviks kanserlerinin %5’i evre IVA olarak değerlendirilmektedir. Bu hastaların tedavisinde radyoterapi ile 33 %0-40 oranında başarı sağlanmaktadır. Birçok hastada eksternal tedavi ya da BRT sonrası tümör nekrozuna bağlı fistül gelişmektedir. Bu grupta elde edilen sonuçlar yüz güldürücü olmaktan uzaktır. Radyoterapi ile eşzamanlı uygulanan sisplatin içeren kemoterapinin özellikle lokal ileri serviks kanserli hastalarda, genel sağkalım, hastalıksız sağkalım ve lokal kontrol oranlarını artırdığını gösteren beş prospektif randomize çalışma bulunmaktadır(103).Bu çalışmalar nedeniyle,National Institutes of Health (NIH) lokal ileri serviks kanserli hastaların standart tedavisinde değişiklik yapmıştır. Bu beş önemli çalışmanın yayımlanmasından kısa bir süre sonra yayınlanan National Cancer Institute of Canada (NCIC) çalışmasında, pelvik radyoterapi ile pelvik radyoterapi ve haftalık sisplatin (40mg/m2) uygulaması karşılaştırılmıştır(104).Bu çalışmada her iki grupta da 45Gy pelvik radyoterapi sonrasında intrakaviter brakiterapi uygulanmıştır. Diğer beş çalışmanın aksine NCIC çalışmasında, kemoterapi eklenmesinin sağkalımı artırmadığı gösterilmiştir(104).Ancak, belirtilen çalışma, birçok araştırmacı tarafından radyoterapi süresi diğer çalışmalara göre daha kısa (49 gün) olduğu için eleştirilmektedir. • İleri Evre Serviks Kanserinde Kemoradyoterapi Hem radyasyon hem de kemoterapötik ajanlar tümör dokusu üzerinde sitotoksik etki gösermektedir. Radyasyon sadece tedavi sahasında bulunan tümöral dokusuna ve normal dokulara zarar verirken, kemoterapötikler sistemik etkileri nedeniyle vücuttaki herhangi bir dokuyu etkileyebilirler. Genel anlamda, radyoterapinin ve kemoterapötik ajanların birlikte kullanımları hem antitümöral aktiviteyi, hem de normal doku hasarını arttırmaktadır. Sisplatinin ve iyonizan radyasyonun birlikte kullanımının hücre ölümünde yol açtığı artışa hangi mekanizmanın neden olduğu tam olarak bilinmemektedir. Bununla birlikte, letal hasar tamiri inhibisyonu (105) ve hipoksik tümör hücrelerinin radyosensitizasyonu (106) artıştan sorumlu tutulmaktadır. Lokal ileri evre serviks kanserinde en etkili kemoradyoterapötik ajan sisplatindir. Kuzey Amerika’da yapılan altı farklı randomize çalışmada serviks kanserinde sisplatin bazlı kemoradyotepinin tek başına radyoterapiden ve hidroksiüre ile yapılan kemoradyoterapiden daha üstün olduğu gösterilmiş ve belirtilen yöntemin ölüm riskini %36 oranında azalttıldığı bulunmuştur(107). 34 2.9.5.5. İLERLEMİŞ HASTALIK VE PALYASYON Cerrahi ya da radyoterapiye uygun olmayan metastatik veya yineleyen hastalığı olan hastalarda prognoz oldukça kötüdür. Bu hastalarda sistemik kemoterapi bir seçenek olarak sunulmaktaysa da, bu tedavi alternatifini kemoterapi ile karşılaştıan herhangibir çalışma bulunmamaktadır. Sisplatin, geleneksel olarak servikal kanserin tedavisindeki en etkili ajan olarak kabul edilmektedir. Bu ajanın 50 mg/m2 ’lik kısa infüzyonu ile daha yüksek dozları veya farklı infüzyon şekillerini karşılaştıran faz II çalışmalarında yöntemlerin birbirlerine herhangi bir üstünlükleri gösterilememiştir (108,109).GOG’un yapmış olduğu faz II çalışmada, serviks kanserinin platin analoğu olan karboplatin ve iroplatine daha düşük yanıt verdiği bulunmuştur (110).Diğer faz II çalışmalarda mitolactol, ifosfamide, paclitaxel, topotecan, gemcitabine ve vinorelbine gibi servikal kansere karşı kullanılan tek ajanlı ilaçlar tanımlanmıştır. Terapötik verimliliği arttırmak için yapılan faz III çalışmalarında sisplatin ile farklı ilaç kombinasyonları denenmiş. Tek başına sisplatinle karşılaştırıldığında, Omura ve diğ. sisplatin ve ifosfamide’in daha iyi cevap oranları verdiğini ve hastalıksız geçen sürenin arttığını, ancak genel yaşam süresi üzerine bir etkisinin olmadığını ve kemoterapi ile birlikte kombine tedavinin toksisiteyi arttırdığını bulmuşlar (111) GOG’un yapmış olduğu bir başka faz III çalışmada, sisplatin ve ifosfamide kombinasyonuna bleomycin eklenmesinin hiçbir faydasının olmadığı görülmüştür(112).Bir başka GOG çalışmasında, sisplatin, sisplatin ve paclitaxel kombinasyonu ile karşılaştırılmış, kombine tedavinin daha yüksek objektif cevaba, daha uzun hastalıksız geçen süreye ve daha yüksek toksisiteye neden olduğu görülmüştür (113). Radyoterapi, tedavi edilemeyen ileri evre hastalığı olan kişilerde palyasyon için önemli bir rol oynar. Hipofraksiyone pelvik radyoterapi genellikle kanamayı kontrol eder ve sıklıkla pelvik ağrının azalmasına yardımcı olur. RTOG çalışmasında, ileri pelvik malignansileri olan hastalara faz I/II çalışmaları kapsamında 1 aylık aralarla 10 Gy’lik 3 fraksiyon misonidazole verilmiş (114). Genel cevap oranı %57 ancak grade 3 ve 4 toksisitesi yüksek bulunmuş (%45). MDACC çalışmasında ise 2 fraksiyon 10 Gy 35 radyoterapi verilerek yaklaşık %75’lik bir semptomatik cevap oranı saptanmış ama aynı zamanda üçüncü 10 Gy’lik fraksiyonun verilmesiyle ortaya kabul edilemez komplikasyonlar çıkmasıyla çalışma sonlandırılmış(115). Bir diğer RTOG çalışmasında, akselere split-kür radyoterapi, ileri evre pelvik hastalığı olan hastalar için palyatif tedavi olarak uygulanmış. Hastalara 2 günlük bir süre içinde günde 2 defa 3.7 Gy’lik toplamda 14.8 Gy’lik doz verilmiş ve bu üç kez tekrarlamış. Kürler arasında 3-6 hafta ara verilmiş. Üç kürlük radyoterapiyi tamamlayan hastalarda %60’lık bir tedavi cevabı elde edilmişken, hastaların yaklaşık %50’sinde ağrı azalmış. Tüm bu yapılan çalışmalarla birlikte, analjezik ilaçların ve dikkatli bir bakımın yardımıyla birlikte, yaşam süresi ve yaşam kalitesi üzerine olumlu gelişmeler sağlanabilir 2.9.5.6. TEKRARLAYAN HASTALIKTA KURTARMA TEDAVİSİ Servikal kanser için primer tedaviyi takiben, radikal kurtarma tedavisi yapılan hastaların küçük bir bölümünde izole bölgesel başarısızlık beklenebilir. Hasta seçimi, dikkatli bir şekilde yeniden evreleme ve tedavinin kişiye özgü yapılması önemlidir(116). Tedavi seçeneklerinin belirlenmesinde en önemli kriter hastanın daha önceden pelvik radyoterapi alıp almadığıdır. İlk cerrahi sonrasında lokal yineleme olan hastalar eksternal ışın radyoterapisi ve inrakaviter veya interstisyel brakiterapinin çeşitli kombinasyonlarından oluşan radikal radyoterapi ile tedavi edilebilir. Kurtarma radyoterapisi vajina veya paravajinal dokularla sınırlı olan küçük lezyonlarda kısmen etkili olup, bir çalışmada 5 yıllık sağ kalım oranı %69 olarak verilmiştir(117). Tümör yinelemesi durumunda, kemoterapinin radyasyon ile birlikte kullanılması ekstra terapötik fayda sağlayabilir(118). İlk pelvik radyoterapiyi takiben relapsı olan hastalarda radikal yeniden radyoterapi yapıldığına dair çalışmalar sınırlıdır(119,120). Radikal cerrahi daha önceden radyoterapi almış hastalarda izole pelvik rekürrans için ilk seçenek olarak durmaktadır. Birçok hastada, tek tedavi edici seçenek pelvik ekzenterasyondur. Merkezi yinelemesi olan seçilmiş hastaların arasından pelvik ekzenterasyonu başarıyla tamamlanmış olanların 5 yıllık sağ kalım oranları %50’ye yakındır(121,122). Rekürran 36 tümörün pelvik yan duvara yapışık olması veya yakınlığı kötü bir prognostik bulgudur. Ancak, bazı merkezler pelvik ekzenterasyonu takiben güvenli olmayan sınırlar veya tamamen rezekte edilmemiş tümörler için pelvik yan duvar tutulumu nedeniyle intraoperatif radyasyon tedavisi (IORT) yapılmasının daha öncesinde tedavi edilemez diye düşünülen hastalarda tümör kontrolünü ve uzun dönem yaşamı sağladığını göstermişlerdir(123,124). 2.10. RADYOTERAPİ YAN ETKİLERİ Serviks kanseri nedeniyle radyoterapi uygulanan olgularda görülen komplikasyonlar özellikle rektum ve mesane ile görülen ile ilgili olup erken veya geç olarak görülebilir. Erken komplikasyonlar radyoterapi sırası ve radyoterapiden sonra bir ay içinde görülen yan etkileri kapsar. 2.10.1. AKUT YAN ETKİLER 2.10.1.1. Akut Gastrointestinal Yan Etkiler Karın ve pelvis bölgesine radyasyon tedavisi alan hastaların yaklaşık %0.55.2’sinde GIS komplikasyonları gelişmektedir (125).Radyasyona bağlı gelişen barsak hasarının yaklaşık %80’nini jinekolojik malignite nedeniyle radyoterapi uygulanan hastalar oluşturmaktadır (126). Erken dönemde kolonda ödem, mukozada hiperemi, artmış mukus salgısı ve rektal spazm saptanmaktadır (127). En sık hasar serviks düzeyinde rektum ön duvarında olmaktadır (128). Mukozadaki aşırı hiperemi ve ödem en üst düzeye radyoterpi sonrasındaki 4. haftada ulaşmaktadır. Hastaların %75’inde bulantı, kusma ve ishal semptomları görülür (129, 130). Yüksek doz radyoterapi alan hastalarda rektal kanama ve tenesmus görülmektedir. Radyasyona bağlı akut reaksiyonlar genellikle 6 hafta içinde düzelmektedir (131). Bu yan etkilerden en önemliler; diyare, karın ağrısı, rektal rahatsızlık ve enteroproktitten dolayı oluşan rektal kanamadır. Diare ve abdominal kramplar oral olarak alınan difenoksilat hidroklorit, atropin sülfat (lomotil), lopermid hidroklorür (imodium), opium preparatlar ıile pektin gibi ilaçlar ile kontrol edilebilir. Diyette yağdan, süt proteininden ve laktozdan fakir diyet uygulanması önerilir. Proktit ve rektal rahatsızlığı olanlarda, hidrokortizonlu lavmanlar ve antiinflamatuar içeren 37 suppozituarlarla teadvi yapılır. Akut etkiler görüldüğünde günlük fraksiyonun %10 oranında azaltılması semptomlarda büyük oranda gerilemeye neden olmaktadır. 2.10.1.2. Akut Genitoüriner Sistem Yan Etkileri Bu yan etkiler içinde en önemlileri dizüri, pollaküri ve noktüridir. Mikroskopik ya da bazen makroskopik hematüri saptanabilir. Metanamin mandelat (mandelamine), fenozopridin (pyridium) gibi antispazmotik, flavoksat hidroklorid (ürispas) gibi düz kas gevşeticisi bu semptomları azaltabilir. Günlük sıvı alımı günde en az 2000-2500 ml olamlıdır. 2.10.2. Akut Cilt Yan Etkileri Eritem, kuru ya da yaş deskuamasyon gözlenir. Bazı kemoteropatik ajanlar radyoterapi sırasında oluşan cilt eriteminde artışa neden olabilir.Bu ajanların en önemlileri metotreksat, aktinomisin D ve doksorubusindir. Uygun cilt hijyeni ve vazelin veya lanolin uygulamaları semptomları azaltır. Akut radyasyon vajinitnin tedavisi günlük yada en azından haftada üç kez 1/5 hidrojen peroksit ve su karışımı ile vajinal duş yapmaktır. Vajinanın yüzeyel ülserasyonları topikal östrojen kremleri ile tedavi edilir. Daha ciddi nekrozlarda haftalık debridmana gerek duyulabilir. 2.10.3. Geç Yan Etkiler Radyoterapiye bağlı olarak oluşan geç yan etkiler radyoterapi’nin tamamlanmasından 6 ay sonra ortaya çıkan yan etkilerdir. Genellikle yavaş prolifere olan hücrelerdeki kayıp sonucu oluşur. Geç yan etkilerin oluşumuna neden olan faktörler, uygulanan radyoterapi’nin fraksiyon başına düşen dozu ile toplam radyoterapi dozudur. Erken dönemin aksine bu yan etkiler genellikle kalıcı etkilerdir (132). 2.10.3.1. Geç Radyasyon Proktiti Geç dönemde barsak serozasında hyalinize fibrosiz saptanmakla birlikte darlık ve nekroz oluşumundaki temel patolojiyi radyoterapi’ye bağlı vasküler hasar oluşturmaktadır. Proktit barsaklarda en sık görülen (%10-12) radyasyon hasarıdır. Semptomlar kanama, ishal ve tenessmus olamakla birlikte, sıklıkla radyoterapi’den sonraki 3 ay içerisinde ortaya çıkmaktadır.Hastaların %20’sinde klinik bulgulara ağrı da eşlik etmektedir. Proktit genellikle sınırlayıcı olmakta ve semptomatik tedaviye iyi yanıt vermektedir (133). Proktit dışında kolit ve pankolit de görülebilir. 38 2.10.3.2. Fekal İnkontinans Radyoterapi sonrasında oluşan fekal inkontinans oranı %3-53 arasındadır. Tedavi alan hastanın yaşının 71 yaş ve üzeri olması genç hastalara göre radyoterapi’ye bağlı fekal inkontinans riskinde artışa neden olamaktadır (134). Tedavide intestinal akım inhibitörleri (opiat antagonistleri, antikolinerjikler) düşük lifli diyet, 5HT3 antagonistleri, antisekretuar ajanlar, düşük yağlı diyet, sfinkter uyarcılar (fenilefrin, sodyum valproate) ve cerrahi gibi seçenekler kullanılmaktadır. 2.10.3.3. Geç Dönem Cilt Reaksiyonları Bu reaksiyonlar telenjektazi, yoğun cilt fibrozisi, kıl foliküllerinin kaybı, deride bulunan melanin pigmenti miktarında değişim ve cilt ülserasyonunu içerir. Geç dönemde cilde ait oluşan yan etkilerin tedavisinde amaç semptomların azaltıp enfeksiyon oluşumunu önlemektedir (135).Bazı kaynaklarda tokoferol (E vitamini) ile pentoksifilin (Trental) kombinasyonun radyasyona bağlı cilt fibrozisinde faydalı olduğu bilinmektedir. Hiperbarik oksijen, ülserasyonların iyileşmesini destekleyen bir tedavi alternatifi olarak kullanılabilir. 2.10.3.4. Vajinal Stenoz Servikal kanser nedeni ile pelvik radyoterapi alan hastalarda vajinal stenoz gelişme sıklığı %1.2-88’dir.Bu geniş yan etkinin nedeni, kanser hücrelerinin histolojik tipi, verilen radyasyon dozu ve aynı zamanda cerrahi herhangi bir tedavinin uygulanıp uygulanmamasına bağlıdır. En kötü durumdaki vakalar vajenin tamamen oblitere olduğu, muayene ve cinsel birleşmenin mümkün olmadığı vakalardır (136). Stenozların ortalama görülme zamanı tedavinin tamamlanmasından sonra ortalama 7,5 ay sonradır.Vajinal stenozu artıran en önemli prognostik faktör, hasta yaşının 50 yaş ve üzerinde olmasıdır. Tedavide günde birkaç kez uygulanan vajinal dilatatörler etkilidir. Kemoradyoterapi uygulananlarda ise daha çok akut yan etkilerin arttığı gözlenmiştir.Akut yan etkiler içinde en sık görüleni hematolojik ve gastrointestinal yan etkilerdir.Akut yan etkiler medikal tedavi ile tedavi edilebilir.Geç yan etkiler açısından değerlendirildiğinde saptanmamıştır. ise kemoradyoterapi uygulananlarda önemli bir fark 39 3. GEREÇ VE YÖNTEM 3.1. AMAÇ Çalışmada birincil amaç, lokal ileri serviks kanserinde tek başına radyoterapi ile sisplatinle eş zamanlı kemoradyoterapi uygulamasının karşılaştırılmasında hastalıksız sağkalım süresi ve genel sağkalım süresini karşılaştırmaktı.İkincil amaç, her iki koldaki tedavi grubunda tedavi ile ilişkili toksisitenin belgelenmesiydi. 3.2. HASTALAR Şişli Etfal Eğitim ve Araştırma Hastanesi Radyasyon Onkolojisi Kliniğinde Ocak 2003 ve Aralık 2006 tarihleri arasında FIGO evrelendirme sistemine göre evre IIB-IVA serviks kanseri tanısı almış hastaya, eşzamanlı haftalık sisplatin bazlı kemoterapinin radyoterapiye eklenmesinin katkısını araştıran bir çalışma yürüttük. Protokole uygun olarak olarak tedaviye alınan 40’nın 20’sine tek başına radyoterapi, 20’sine haftalık sisplatin uygulaması ile eşzamanlı radyoterapi alan hastaların sonuçları Ekim 2008 tarihinde değerlendirmeye alındı. Uygunluk kriterleri arasında hastaların 18 yaş ve üzerinde ve Dünya Sağlık Örgütü sınıflandırılmasına göre histolojik olarak doğrulanmış FIGO evre IIB-IVA serviks kanseri tanısı almış olmaları yer alıyordu.Tedavi öncesi tüm hastaların fizik ve jinekolojik muayeneleri yapılarak, akciğer grafisi, abdominopelvik tomografi sonuçlari ve klinik evreleri belirlendi. Diğer uygunluk kriterleri, performans durumu radyoterapiyi tolere edebilecek ECOG O-2 düzeyinde olan hastalar olması idi, hematolojik değerlerinin normal olması (hemoglobin düzeyinin 10gr/dL, mutlak nötrofil sayısı 1500/mL ve trombosit sayısının 100.000/mL), böbrek fonksiyonunun normal olması (serum kreatinin düzeyi 1.5 mg/dL) ve karaciğer fonksiyonlarının normal olması (bilirubin laboratuvar normalinin üst limitinin 1.5 katında az, AST laboratuar normalinin üst limitinin 2.5 katı az ) idi. Malign olmayan sistemik hastalık ya da akut enfeksiyon nedeniyle tıbbi durumu kötü olan hastalar çalışmaya uygun kabul edilmedi. 40 ECOG O ECOG 1 ECOG 2 ECOG 3 ECOG 4 ECOG 5 Tam aktif ve kısıtlılık yaşamayan hasta Fiziksel aktivitelerde kısıtlanma yaşamakla birlikte, ofis işleri ve günlük işlerde kısıtlanma yaşamayan hasta. Günün yarısından azını yatakta geçiren, ancak yatağa bağımlı olmayıp kendi bakımını yapabilen hasta. Günün yarısından fazlasını yatağında geçiren, kişisel bakımını yapmakta zorlanan hasta. Günün tamamını yatağında geçiren ve kişisel bakımını yapamayan hasta. Ölüm Tablo 2: ECOG Performans skalası 3.3. ÇALIŞMA TASARIMI Çalışmaya alınmaya uygun olan hastalar ya tek başına radyoterapi ya da sisplatin ile eşzamanlı radyoterapi almak üzere randomize edildi. Eksternal radyoterapi günlük 1.8-2 Gy’lik fraksiyonlarda pelvise 50-50.4Gy olarak verildi, parametriyal tutulumu olanlarda orta hat koruması ile toplam 60Gyradyoterapi uyglandı. Tüm hastaların tedavisinde Kobalt-60 teleterapi cihazı kullanılarak ön-arka iki alan ya da iki lateral alan (box tekniği) eklenmesi ile eksternal radyoterapisi yapıldı. Eksternal radyoterapi alanın üst sınırı L5-S1 arasından geçecek şekilde ve alt sınır obturator foramen’lerin altından geçecek şekilde, lateral sınırlar ise kemik pelvisin 1.5 cm kenarından geçerek ön-arka karşılıklı paralel alanlar ile uygulandı. Dörtlü pelvik (box) sahaları ise, ön-arka paralel sahalara iki lateral alan( üst sınır L5-S1 arası, alt sınır inferior foramenlerin altı, arka sınır tüm sakrumu içerecek şekilde, ön sınır simfisis pubisin 1 cm önünden geçer) eklenmesi ile uygulandı. Alt 1/3 vajen tutulumu olan 41 olgularda inguinal lenf bezleri sahaya dahil edildi. İntrakaviter brakiterapi uygulaması için hastalar Kartal Eğitim ve Araştırma Hastanesi Radyasyon Onkolojisi bölümüne ve Cerrahpaşa Tıp Fakültesine yönlendirilmişlerdir. 4 hastada A noktasına 6 Gy olacak şekilde birer hafta ara ile 5 fraksiyonda 2750 cGy, 27 hastaya da 3 fraksiyonda 2000 cGy verildi. 9 hasta intrakaviter brakiterapi uygulaması için uygun görülmedi. Sisplatinle eşzamanlı radyoterapi tedavisi grubuna randomize edilen hastalar 40 mgr/m² haftalık sisplatin uygulanmış, hastalar en az 2 saat içerisinde radyoterapiye alınmışlardır. Median sisplatin uygulaması beş haftadır. Tüm hastaların haftalık lökosit, nötrofil, trombosit üre ve kreatinin değerleri kontrol edilmiş, lökosit 2500/mm altında, kreatinin 1.2 mg/dl’nin üzerinde ise kemoterapiye ara verilmiş, hidrasyon sonrası tekrarlayan tetkiklerde patoloji saptanmadığında uygulama yeniden planlanmış, değerleri düzelmeyen hastaların kemoterapileri sonlandırılmştır. 3.4. GÖZLEM VE İZLEM Hastalar radyoterapi sırasında toksisite açısından haftada bir kez değerlendirildi. Hemogram ve kan biyokimyası haftalık olarak yapıldı. Radyoterapi sırasında hastaların fizik muayeneleri yapıldı, yan etkiler RTOG (Radiation Therapy Oncology Group) toksisite kriterlerine göre değerlendirildi. Tedavi tamamlandıktan sonra tüm hastalar 1 ay sonra tedavi komplikasyonu ve tedavi cevabı için jinekolojik muayeneleri, akciğer grafileri ve abdominopelvik tomografi’lerı istenerek değerlendirildi. İlk yılda her iki ayda bir, daha sonra altı ayda bir değerlendirimişlerdir. Hastalar radyoterapi’ye bağlı oluşan komplikasyonların şiddetine göre (genellikle grad 2-3 toksisiteler için) tedaviye ara verildi. Hastalar komplikasyonlar geçinceye kadar haftada 2 kez kontrol edildi, tedaviye devam edilecekse komplikasyonlarının geçmesi beklendi. 42 Toksisite Grade 0 Grade 1 Grade 2 Grade3 Grade 4 Saatte bir kez ya da GÜS Pollaküri Seyrek /dizüri, noktüri miksiyon,noktüri, miksiyon/noktüri: hematüri, koagulum lokal pasajına bağlı olmayan Medikasyon gerektirmeyen urgency daha sık anastezik düzenli narkotik Transfüzyon gerektiren gerektiren dizüri, kullanımı gerektiren akut mesane urgency, mesane dizüri, pelvik ağrı, obstrüksiyonu;ülserasyon spazmı nekroz mesane spazmı; hematüri Bağırsak alışkalnlıkarında medikasyon gerektirmeyen Alt GIS değeişiklikler analjezik gerektirmeyen rektal rahatsızlık hissi Parasempatolitik gerektiren diyare, pet kullanımı Paranteral destek gerektirmeyen gerektiren diyare, pet müköz akıntı, kullanımı gerektien analjezik müköz akıntı, kullanımı abdominal distansiyon perforasyon, transfüzyon gerektiren kanama;tüple dekompresyon/ barsak abdominal ağrı/ tenezm rektal abdominal ağrı kaybı % 5’ten Anoreksi kilo az, antiemetik kaybı % 5’ten az, gerektirmeyen antiemetik bulantı, gerektiren analjezik bulantı, analjezik gerektirmeyem kullanımı abdominal gerektiren ağrı rahatsızlık obstrüksiyon; fistül/ diversiyonu gerektiren gerektirmeyen Anoreksi kilo Üst GIS Akut/subakut Anoreksi kilo kaybı %15: kusma/kilo kaybı nedeni ile NGS ,le beslenme gerekliliği;medikasyona rağmen abdomnal ağrı, hematemez/melena; abdominal distansiyon Tablo 3: RTOG Yan Etki Toksisite Kriterleri İleus; subakut/akut obstrüksiyon; transfüzyon gerektiren GİS kanama; tüple dekompresyon/ barsak diversiyonu gerektiren abdominal ağrı. 43 3.5. İSTATİSTİKLER ANALİZLER Başlıca hedefler, hastalıksız sağkalım süresi ve genel sağkalım süresini değerlendirmekti. Genel sağkalım süresi radyoterapinin başlangıç tarihinden ölüm ya da son vizit tarihine kadar hesaplandı. Hastalıksız sağkalım süresi radyoterapinin başlangıç tarihinden tümör progresyonuna, nüks veya metastaz çıkmasına kadar geçen süre olarak hesaplandı. Çalışmada elde edilen bulgular değerlendirilirken, istatistiksel analizler için NCSS 2007&PASS 2008 Statistical Software (Utah, USA) programı kullanıldı. Çalışma verileri değerlendirilirken tanımlayıcı istatistiksel metodların (Ortalama, Standart sapma) yanısıra niceliksel verilerin karşılaştırılmasında student t testi kullanıldı. Niteliksel verilerin karşılaştırılmasında ise Ki-Kare testi ve Fisher’s Exact Ki-Kare testi kullanıldı.Survi analizleri için Kaplan Meier Survi analizi; karşılaştırmalarında ise Log Rank testi kullanıldı. Sonuçlar % 95’lik güven aralığında, anlamlılık p<0.05 düzeyinde değerlendirildi 44 4. BULGULAR Ocak 2003 ile Aralık 2006 arasında Şişli Eğitim ve Araştırma Hastanesi Radyasyon Onkolojisi bölüne başvuran 40 hasta bu çalışmaya randomize edildi. 20 hastaya haftalık sisplatin eşzamanlı pelvik radyoterapi ve arkasından intrakaviter brakiterapi uygulandı, 20 hastaya ise yalnız pelvik radyoterapi ve arkasından intrakaviter brakiterapi uygulandı. İki tedavi grubu arasında demografik ve başlangıç özellikleri arasında önemli bir fark yoktu. Olguların yaşları 29 ile 83 yaş arasında değişmekte olup ortalama yaş 49,50’dür. Tümör boyutları 2,5 cm ile 8 cm arasında değişmekte olup ortalama 4,82 cm olarak saptandı. Olguların hastalıksız sağkalım süreleri 6 ay ile 61 ay arasında değişmekte olup ortalama 27,92 aydır. Toplam sağkalım süresi 3 ay ile 61 aya arasında değişmekte olup ortalama 30,57’dir. Genel sağkalım süre ise 6 ay ile 5 yıl arasında değişmekte olup ortalama 2,71 yıldır. RT alan grubun yaş ortalaması 52,20; CCRT alan grubun yaş ortalaması ise 46,80’dir. Performans skorlarının gruplara göre dağılımları arasında istatistiksel olarak anlamlı farklılık görülmektedir (p<0,05). Performans skorunun 1 olan olguların RT alan gruptaki oranları CCRT grubuna göre anlamlı düzeyde yüksek olarak saptanmıştır. RT ve CCRT gruplarının histolojilere göre dağılımları arasında farklılık yoktur. Tümör boyutları RT ve CCRT gruplarına göre farklılık yoktur. 45 Grup RT CCRT Ort Ort 52,20 46,80 n (%) n (%) < 44 yaş 8 (%40,0) 11 (%55,0) 45 - 69 yaş 10 (%50,0) 9 (%45,0) > 70 yaş 2 (%10,0) 0 (%0,0) 0 10 (%50,0) 18 (%90,0) 1 9 (%45,0) 2 (%10,0) 2 1 (%5,0) 0 (%0,0) Skuamöz hücreli 19 (%95,0) 18 (%90,0) Adenoskuamöz 1 (%5,0) 0 (%0,0) Adenokarsinom 0 (%0,0) 2 (%10,0) > 4 cm 16 (%80,0) 15 (%75,0) < 4 cm 4 (%20,0) 5 (%25,0) Yaş Yaş Performans durumu Histoloji Tümör boy †: Ki kare test Tablo 4: Hasta özelliklerin değerlendirilmesi RT ve CCRT gruplarının evrelere göre dağılımları arasında farklılık yoktur. Parametrial tutulum oranları RT ve CCRT gruplarına göre farklılık yoktur. Pelvik nodal tutulum oranı CCRT olgularında RT grubundan daha yüksek bulunmasına rağmen gruplar arasında farklılık görülmemektedir. Servikal stromal invazyon ve lenfovasküler invazyon görülme oranları gruplara göre farklılık görülmemektedir 46 Grup RT CCRT n (%) n (%) II B 15 (%75,0) 16 (%80,0) III A 1 (%5,0) 1 (%5,0) III B 3 (%15,0) 2 (%10,0) IV A 1 (%5,0) 1 (%5,0) ††Parametrial tutulum 4 (%20,0) 3(%15,0) Pelvik nodal tutulum 9 (%45,0) 11 (%55,0) ††Servikal stromal invazyon 18 (%90,0) 19 (%95,0) Lenfovasküler invazyon 5 (%25,0) 6 (%30,0) Evre Tablo 5: Hasta özellik lerinin değerlendirilmesi Grup RT dozu RT şekli RT CCRT n (%) n (%) 50 Gy ve altı 18 (%90,0) 19 (%95,0) 50 Gy ve üzeri 2 (%10,0) 1 (%5,0) Box 4 (%20,0) 2 (%10,0) Ön – Arka 16 (%80,0) 18 (%90,0) 14(%70) 17(%85) ICRT (intrakaviter) yapılanlar †: Fisher’s exact test Tablo 6: Tedavi ile ilgili özellikler RT ve CCRT gruplarının RT dozları arasında farklılık görülmemektedir RT ve CCRT gruplarının RT şekilleri arasında da farklılık görülmemektedir. RT ve CCRT gruplarının ICRT oranları arasında farklılık görülmemektedir 47 Grup Şikâyet RT CCRT n (%) n (%) Metroraji 3 (%15,0) 1 (%5,0) Kanama 14 (%70,0) 14 (%70,0) Postcoital kanama 1 (%5,0) 4 (%20,0) Ağrı 2 (%10,0) 1 (%5,0) †: Ki kare test Tablo 7: Hasta şikayetlerinin dağılımı Grupların şikayetlere göre dağılımları arasında farklılık görülmemektedir. 4.1. TEDAVİ TOKSİSİTESİ Çalışmaya uygun olan 40 hastanın tümü tedavi toksisitesi açısından değerlendirildi. Sisplatin ile eşzamanlı radyoterapi kombinasyonu iyi tolere edildi. Başlıca yan etki myelosupresyon oldu ve bunların içinde anemi kombine kolda daha yüksek bulundu. Grup CCRT RT n (%) n (%) Anemi 4 (%20,0) 1 (%5,0) Trombositopeni 1 (%5,0) 1 (%5,0) Lökopeni 8 (%40,0) 6 (%30,0) Gastrointestinal şikayet 3 (%15,0) 6 (%30,0) †: Fisher’s exact test; lokopeni Ki kare test ile değerlendirildi Tablo 8: Anemi, trombositopeni, Lökopeni ve Gastrointestinal rahatsızlıkların gruplara göre değerlendirmesi 48 Anemi görülme oranları CCRT grubunda daha yüksek oranda bulunmasına rağmen; gruplar arasında istatiksel olarak anlamlı farklılık görülmedi (p>0,05). Trombositopeni görülme oranları da gruplara göre anlamlı farklılık göstermemektedir (p>0,05). Lökopeni ve gastrointestinal şikayetlerin görülme oranları da gruplara göre anlamlı farklılık göstermemektedir (p>0,05). Radyoterapi grubunda hematolojik yan etkiye daha az rastlandı.Hematolojik olmayan yan etkiler olarak 18 hastada grade-1 akut cilt reaksiyonu, 4 hastada grade 1 bulantı kusmaya rastlandı. Grup RT CCRT n (%) n (%) Radyasyon proktiti 1 (%5,0) 1 (%5,0) Radyasyon sistiti 0 (%0,0) 2 (%10,0) Alt bacak ödemi 1 (%5,0) 3 (%15,0) Üretral stenoz 1 (%5,0) 2 (%10,0) Servikal darlık 2 (%10,0) 2 (%10,0) Fistül 4 (%20,0) 3 (%15,0) †: Fisher’s exact test Tablo 9: Geç yan etkilerin gruplara göre değerlendirmesi Radyasyon proktiti görülme oranları gruplara göre istatiksel olarak anlamlı farklılık göstermemektedir (p>0,05); Radyasyon sistiti görülme oranları da gruplara göre istatistikî olarak anlamlı farklılık göstermemektedir (p>0,05). Alt bacak ödemi, üretral stenoz, servikal darlık ve fistül görülme oranları RT ve CCRT gruplarına göre istatistikî olarak anlamlı farklılık göstermemektedir (p>0,05). 49 4.2. HASTALIĞIN NÜKS, DEĞERLENDİRİLMESİ METASTAZ VE PROGRESYONUNU Nüks olan radyoterapi grubundaki 4 hastadan, 1 hastaya lokal nüks nedeni ile cerrahi uygulanmış,1 hastaya ikinci seri radyoterapi yapılmış, kalan 2 hastaya da kurtarma kemoterapisi yapılırken, sisplatin ile eşzamanlı radyoterapi alan hastaların 3 tanesine kurtarma kemoterapisi yapılmıştır. Her iki kolda da kemik metastazı görülen 1’er hastaya palyatif radyoterapi yapılırken, solid organ metastazları için kurtarma kemoterapisi uygulanmıştır (Metastazlar en sık kemik, akciğer ve beyinde görülmüştür). Progrese olan radyoterapi grubundan 1 hastaya, sisplatinle eşzamanlı radyoterapi alan gruptan da 2 hastaya ikinci bir cerrahi uygulanmıştır. Grup †p RT CCRT n (%) n (%) Nüks 4 (%20,0) 3 (%15,0) 1,000 Metastaz 3 (%15,0) 2 (%10,0) 0,695 Progresyon 7 (%35,0) 5 (%25,0) 0,490 †: Fisher’s exact test; progresyon Ki kare test ile değerlendirildi Tablo 10: Grupların nüks, metastaz ve progresyona göre değerlendirm esi RT grubunda % 20; CCRT grubunda ise %15 oranında nüks görülmekte olup grupların nüks görülme oranları arasında istatistiksel olarak anlamlı farklılık görülmemektedir (p>0,05). RT grubunda % 15; CCRT grubunda ise %10 oranında metastaz görülmekte olup grupların metastaz görülme oranları arasında istatistiksel olarak anlamlı farklılık görülmemektedir (p>0,05). Nüks ve metastaz görülen olguları progresyonlu olarak kabul ederek yapılan değerlendirmede; RT grubunda %35 ; CCRT grubunda ise %25 oranında progresyon görülmekte olup grupların progresyon görülme oranları arasında istatistiksel olarak anlamlı farklılık görülmemektedir (p>0,05). 50 4.3. HASTA POPULASYONUNDAKİ SAĞKALIM SONUÇLARI CCRT tedavisi olanlarda 2 yıllık hastalıksız sağkalım oranı %71,84±%10,99; bu grupta 15 hastanın (% 75,0) yaşadığı, 5 hastanın progrese olduğu , ortalama sağkalım süresinin ise 48,83 ay olduğu anlaşıldı. RT olanlarda ise 2 yıllık hastalıksız sağkalım oranı %66,78±%11,14; bu grupta 13 hastanın (%65,0) yaşadığı, 7 progrese olduğı gözlendiği, ortalama sağkalım süresinin ise 41,26 ay olduğu anlaşıldı. Tedavi şekillerine hastalıksız sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (şekil 15) (Log rank: 0,517; p: 0,472; p>0,05). 1,0 CCRT 0,8 RT 0,6 0,4 0 12 24 36 48 Hastaliksiz sagkalim (ay) Şekil 15: Tüm hastalarda hastalıksız sağkalım 60 51 CCRT tedavisi olanlarda 2 yıllık genel sağkalım oranı %78,25±%11,03; bu grupta 15 hastanın (% 75,0) yaşadığı, 5 progresyon gözlendiği ve hastaların 3 tanesinin eksitus olduğu ortalama genel sağkalım süresinin ise 51,44 ay olduğu anlaşıldı. RT olanlarda ise 2 yıllık genel sağkalım oranı %69,31±%11,60; bu grupta 13 hastanın (%65,0) yaşadığı, 7 progresyon gözlendiği ve bu hastaların 5 tanesinin eksitus olduğu, ortalama genel sağkalım süresinin 45,58 ay olduğu anlaşıldı. Tedavi şekillerine genel sağkalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,124; p: 0,725; p>0,05) (Şekil 16). 1,0 Genel Sağkalım grup 0,8 RT -------CCRT CCRT RT 0,6 0,4 0 12 24 36 48 60 72 Takip süresi (ay) Şekil 16: Tüm hastalarda genel sağkalım 52 4.4. PROGNOSTİK FAKTÖRLER Önemli prognostik faktörler olarak kabul edilen evre, tümör çapı, bölgesel pelvik lenf nodu tutulumu, derin invazyon varlığı ve lenfovasküler invazyon tutulumudur. Bu çalışmada prognostik faktörlerden evre, tümör çapı ve pelvik lenf nodu tutulumunun hastalıksız sağkalım ve genel sağkalım üzerine olan etkilerini araştırıldı. 4.4.1. Evre II B Olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı Evreye göre incelendiğinde Evre II B olgularda; CCRT alan 16 hastada hastalıksız sağkalım oranı %78,0±%11,4; bu grupta ortalama sağkalım süresinin ise 51,80 ay olduğu anlaşıldı. RT alan 15 hastada ise hastalıksız sağkalım oranının %35,46±%25,82; bu grupta ortalama sağkalım süresinin ise 43,78 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (şekil 17) (Log rank: 0,539; p: 0,463; p>0,05). Evre IIB 1,0 Cum Survival 0,8 grup RT -------CCRT CCRT RT 0,6 0,4 0,2 0,0 0 12 24 36 48 60 72 Takip süresi (ay) Şekil 17: Evre IIB olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi 53 4.4.2. Evre II B Olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Dağılım Evreye gore incelendiğinde Evre II B olgularda; CCRT alan 16 hastada genel sağkalım oranı %77,14±%11,7; ortalama sağkalım süresinin ise 51,46 ay olduğu anlaşıldı. RT alan 15 hastada genel sağkalım oranı %35,24±%25,70; ortalama sağkalım süresinin ise 45,37 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,271; p: 0,602; p>0,05) (şekil 18). Evre IIB 1,0 Genel Sağkalım 0,8 grup RT -------CCRT CCRT RT 0,6 0,4 0,2 0,0 0 12 24 36 48 60 72 Takip Süresi (ay) Şekil 18: Evre IIB olguların tedavi tiplerine göre genel sağkalım eğrisi Evre IIIA-B ve IVA‘daki olgularda RT ve CCRT kollarında yeterli sayıda hasta olmadığı için hastalıksız sağkalım ve genel sağkalım oranları için anlamlı veya anlamsız bir istatistiksel hesaplama yapmak mümkün olmamıştır. 54 4.4.3. Tümör çapı 4 cm ve üzeri olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı Tümör çapına göre incelendiğinde 4 cm üzerinde olan olgularda; CCRT alan 15 hastada hastalıksız sağkalım oranının %65,21±%12,98; ortalama sağkalım süresinin ise 41,14 ay olduğu anlaşıldı. RT alan 16 hastada hastalıksız sağkalım oranının %22,55±%25,24; ortalama sağkalım süresinin ise 40,36 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,063; p:0,801; p>0,05) (şekil 19). Tümör boyutu >= 4 CM Hastalıksız Sağkalım 1,0 0,8 grup ------- CCRT RT CCRT RT 0,6 0,4 0,2 0,0 0 12 24 36 48 60 Takip süresi (ay) Şekil 19: Tümör çapı 4 cm ve üzeri olan olguların tedavi tiplerine göre hastalıksız sağkalım 55 4.4.4. Tümör çapı 4 cm ve üzeri olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Dağılımı Tümör çapı 4 cm üzerinde olan olgularda; CCRT alan 15 hastada genel sağkalım oranı %63,36±%13,31 bu grupta ortalama genel sağkalım süresinin 40,88 ay olduğu anlaşıldı. RT alan 16 hastada ise genel sağkalım oranı %21,00±%24,65; ortalama sağkalım süresinin ise 42,11 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,05; p:0,943; p>0,05) (şekil 20). Tümör Çapı >= 4 CM Genel Sağkalım 1,0 grup 0,8 RT CCRT 0,6 0,4 0,2 0,0 0 12 24 Takip süresi (ay) i 36 ü 48 60 i Şekil 20: Tümör çapı 4 cm ve üzeri olan olguların tedavi tiplerine göre genel sağkalım eğrisi Tümör çapı 4 cm ve altı olan olgularda RT ve CCRT kollarında yeterli sayıda hasta olmadığı için hastalıksız sağkalım ve genel sağkalım oranları için anlamlı veya anlamsız bir istatistiksel hesaplama yapmak mümkün olmamıştır. 56 4.4.5. Pelvik Lenf Nodu Tutulumu Olan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı Pelvik lenf nodu tutulumu olan olgularda; CCRT alan 11 hastada hastalıksız sağkalım oranı %75,0±%21,65; bu grupta ortalama sağkalım süresinin 31,40 ay olduğu anlaşıldı. RT alan 9 hastada hastalıksız sağkalım oranı %70,0±%14,49; bu grupta ortalama sağkalım süresinin 28,35 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,276; p:0,599; p>0,05) (Şekil 21). Pelvik Nodal Tutulum Var grup Hastalıksız sağkalım 1,0 RT ------- CCRT CCRT RT 0,8 0,6 0,4 0,2 0,0 0 12 24 36 48 60 Takip süresi (ay) (ay) Takip süresi Şekil 21: Pelvik nodal tutulum olan olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi 57 4.4.6. Pelvik Lenf Nodu Tutulumu Olmayan Hastalarda Tedavi Modalitelerine Göre Hastalıksız Sağkalım Dağılımı Pelvik lenf nodu tutulumu olmayan olgularda; CCRT olanlarda hastalıksız sağkalım oranı %71,11±%12,43; bu grupta ortalama sağkalım süresinin 48,33 ay olduğu anlaşıldı. RT olanlarda hastalıksız sağkalım oranı %33,33±%24,84; bu grupta ortalama sağkalım süresinin 42,44 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,224; p:0,636; p>0,05) (şekil 22). Pelvik Nodal Tutulum Yok grup 1,0 ------- CCRT RT Hastalıksız Sağkalım RT CCRT 0,8 0,6 0,4 0,2 0,0 0 12 24 36 48 60 72 Takip süresi (ay) Takip süresi (ay) Şekil 22: Pelvik nodal tutulum olmayan olguların tedavi tiplerine göre hastalıksız sağkalım eğrisi 58 4.4.7. Pelvik Lenf Nodu Tutulumu Olan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Oranlarının Dağılımı Pelvik lenf nodu tutulumu olan olgularda; CCRT alan 11 hastada genel sağkalım oranı %77,8±%19,59; bu grupta ortalama sağkalım süresinin ise 31,80 ay olduğu anlaşıldı. RT alan 9 hastada ise genel sağkalım oranı %65,59±%16,90 bu ortalama sağkalım süresinin ise 37,48 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,102; p:0,750; p>0,05) (Şekil 23). Pelvik Nodal Tutulum Var grup 1,0 ------- RT RT CCRT CCRT Genel Sağkalım 0,8 0,6 0,4 0,2 0,0 0 12 24 36 48 60 Takip süresi (ay) Takip süresi (ay) Şekil 23: Pelvik nodal tutulum olan olguların tedavi tiplerine göre genel sağkalım eğrisi 59 4.4.8. Pelvik Lenf Nodu Tutulumu Olmayan Hastalarda Tedavi Modalitelerine Göre Genel Sağkalım Oranının Dağılımı Pelvik lenf nodu tutulumu olmayan olgularda; RT olanlarda genel sağkalım oranı %69,84±%12,75; ortalama sağkalım süresinin ise 47,82 ay olduğu anlaşıldı. CCRT olanlarda ise genel sağkalım oranı %32,90±%24,61; bu ortalama sağkalım süresinin 44,0 ay olduğu anlaşıldı Tedavi şekillerine sağ kalım süreleri arasında anlamlı farklılık görülmemektedir (Log rank: 0,065; p:0,799; p>0,05) (Şekil 24). Pelvik Nodal Tutulum Yok Genel Sağkalım 1,0 0,8 grup ------- CCRT RT RT 0,6 CCRT 0,4 0,2 0,0 0 12 24 36 48 60 72 Takip süresi (ay) Takip Süresi (ay) Şekil 24: Pelvik nodal tutulum olmayan olguların tedavi tiplerine göre genel sağkalım eğrisi 60 5. TARTIŞMA 2000 ‘li yıllara kadar lokal ileri evre serviks kanserlerinde standart tedavi olan radyoterapi ile lokal kontrol oranları %35-90 arasında değişmekte, yinelemelerin 2/3’ü radyoterapi sahasının içinde gelişmektedir (1, 4, 5). Radyoterapinin etkisini arttırmak amacıyla başlatılan çalışmanın eş zamanlı kemoradyoterapinin uygulandığı beş randomize sonuçları yayınlanmış ve serviks kanserlerinde kemoradyoterapinin uygulamasının, özellikle sisplatinin sağkalım avantajı sağladığı gösterilmiştir (4, 5, 7, 8). Eş zamanlı radyoduyarlılığın kemoradyoterapi arttırılması ve uygulamalarının tümör hücre teorik olarak repopülasyonunun avantajları; azalmasıdır. Kemoterapi uygulaması ile radyasyonun indüklediği DNA hasarının tamiri önlenir, hücre döngüsündeki tümör hücreleri radyasyona duyarlı fazda toplanır, hücre döngüsündeki çoğalmayan hücrelerde yeniden dağılım meydana gelir, radyasyona dirençli hipoksik hücrelerin sayısı azalır (1, 3, 137,138). Kemoradyoterapi çalışmalarında en sık sisplatin, 5-FU, mitomisin C ve hidroksiüre kullanılmış ve sisplatin serviks kanseri için en etkili ajan olarak bulunmuştur. Jinekolojik Onkoloji Grubu’nun (GOG 85) yapmış olduğu çalışmada lokal ileri evre IIB-IVA 368 serviks kanserli değerlendirilmiştir.Kontrol grubuna eksternal hasta 1986-1990 yılları arasında pelvik radyoterapi ile 2 haftada bir 80mg/kg hidroksiüre uygulanmış, diğer gruba ise eksternal pelvik radyoterapi ile sisplatin 50mg/m2, radyoterapinin 1. ve 29. gününde ve 5-Fluorourasil 1000 mg/m2/ 24 saat’lik infüzyonla radyoterapinin 2.-5 günleri ile 29.-33. günlerinde uygulanmıştır.Sisplatin ile 5-Flurourasil alan kolda 5 yıllık yaşam oranı %62, hidroksiüe ile radyoterapi uygulanan kolda %50 olarak bulunmuştur.Toksisitenin oranlarına bakıldığında akut gastrointestinal toksisitenin sisplatin/5-Fluorourasil uygulanan kolda daha yüksek olarak bulunmuştur(142). Jinekolojik Onkoloji Grubu’nun (GOG 120) lokal ileri serviks kanserli olgularda sisplatin temelli kemoterapötik ajanların kullanıldığı randomize çalışmasında, evre IIBIVA arası 526 olgu 3 farklı kola randomize edilmiştir. Birinci gruba haftalık sisplatin (40 mg/m2 - 6 kez); ikinci gruba sisplatin (50 mg/m2) 1. ve 29. günlerde ve 5-FU (4 gr/m2) 96 saatlik infüzyon, 1. ve 29. günlerde, oral hidroksiüre (2 gr/m2) 2 haftada bir; 61 üçüncü gruba ise oral hidroksiüre (3 gr/m2) 2 haftada bir uygulanmıştır. Ortalama takip süresinin 35 ay olduğu çalışmada sisplatin içeren her iki grupta hidroksiüre uygulanan gruba göre progresyonsuz ve genel sağkalım oranları yüksek bulunmuştur (p<0.01). Radyoterapi Onkoloji Grubunun (RTOG 90-01) faz III çalışmasında evre IBIVA serviks kanserli olgularda bir gruba yalnız eksternal ve intrakaviter radyoterapi, diğer gruba ise sisplatin ve 5-FU ile eşzamanlı radyoterapi uygulanmış, çalışma sonucunda kemoradyoterapi uygulanan koldaki olgularda hastalıksız ve genel sağkalım oranlarının anlamlı olarak yükseldiği görülmüştür (7). Wong ve diğ. 3 kola randomize edilmiş bir çalışma yapmış, bu çalışmada evre IIB-III serviks kanserli hastalar haftalık sisplatin ile eşzamanlı kemoradyoterapi veya sadece radyoterapi almışlardır.Sisplatin dozu 25 mg/m2 olarak belirlenmiştir. Takiplerde sisplatin uygulanan gruplarda tedaviye yanıt oranları yalnız radyoterapi uygulananlara oranla daha yüksek bulunmuşken 42. ve 72. aylar arası takip edilen olgularda lokal kontrol ve sağkalım açısından bir fark bulunamamıştır (139). Jinekolojik Onkoloji Grubu’nun (GOG 123) 1992-1997 yılları arasında yapmış olduğu 369 hastayı kapsayan bir faz III randomize çalışmada tek başına radyoterapi ve sonrasında histerektomi veya radyoterapi ile eşzamanlı sisplatin uygulaması sonrasında histerektomi yapılmış. Haftalık olarak 40mg/m2 sisplatin uygulanmış.36 aylık takip süresi sonunda eşzamanlı haftalık sisplatin alan hastalarda tek başına radyoterapi alan gruba oranla pelvik kontrolün, hastalıksız geçen sürenin ve genel yaşam süresinin artmış olduğu belirlenmiştir. 3 yıllık yaşam oranları ise kemoradyoterapi alanlarda %83, tek başına radyoterapi alanlarda %74 olarak belirlenmiştir. 1991-1996 yılları arasında yapılmış olan İntergrup protokol 107 (GOG 109/RTOG 91-12/SWOG 8797) çalışmasında evre IA2, IB, veya IIA serviks kanserli 243 hasta çalışmaya dahil edilmiş bir gruba histerektomi ile pelvik lenfadenektomi sonrasında radyoterapi yapılırken diğer gruba histerektomi ve pelvik lenfadenektomi sonrasında radyoterapi ile eş zamanlı sisplatin (70mg/m2 ) ve 5-FU (1000 mg/m2/gün) (1, 22, 43, 64. günlerde) verilmiş. 42 aylık takip süresi sonunda kombine tedavi alan gruptaki genel yaşam süreleri ve hastalıksız geçen sürenin tek başına radyoterapi alan gruba oranla arttığı gözlenmiştir. Hesaplanmış 4 yıllık genel yaşam oranları kemoradyoterapi grubunda %81, radyoterapi grubunda %71 olarak belirlenmiştir. 62 Kanada Ulusal Kanser Enstitüsünün (NCIC) 1991-1996 yılları arasında yapmış olduğu ve 253 evre IIB-IVA hastayı dahil ettiği faz III çalışmasında radikal radyoterapi eşzamanlı sisplatin (40mg/m2) ile ve tek başına radyoterapi sonuçları karşılaştırılmıştır.Diğer 5 çalışmanın aksine 82 aylık ortalama takip süresinin sonunda progresyonsuz sağkalım ve 3 ve 5 yıllık sağkalım oranları açısından belirgin bir fark gözlenmemiştir(104). Çalışma FIGO Evresi Tedavi Grubu Kontrol Grubu Hasta Ortalama Sayısı takip (ay) Lokal İleri Serviks Kanseri, (Tek başına radyoterapi kontrol olarak kullanılmış) RTOG 9001 NCIC IB-IVA RT + sisplatin + 5-FU RT 386 43 IIB-IVA RT + sisplatin RT 253 65 Lokal İleri Serviks Kanseri , (kontrol grubu radyoterapi ve hidroksiüre (HÜ) GOG 120 IIB-IVA RT+sisplatin RT+HÜ 353 35 GOG 85 IIB-IVA RT+sis/5-FU RT+HÜ 368 104 369 36 243 42 Bulky evre IB Serviks Kanseri GOG 123 Bulky IB RT + sisplatin + RT + histerektomi histerektomi Postoperatif Yüksek Riskli Serviks Kanseri Histerektomi + pelvik SWOG 8797 lenfadenektomi + RT+ IA2-IIA sisplatin /5-FU Histerektomi + pelvik lenfadenektomi + RT 63 Tablo 11: Sisplatin bazlı kemoradyoterapi ile tek başına radyoterapiyi karşılaştıran randomize çalışmalar Son olarak 2008 yılında yayınlanan 18 randomize çalışmayı kapsayan metaanaliz sonucunda, serviks kanserinde kemoradyoterapi uygulanmasından sonra adjuvan kemoterapi uygulamasının toplam sağkalım süresine büyük bir katkı sağladığı gösterilmiştir. Aynı zamanda sisplatin bazlı kemoreradyoterapi uygulamaları ile sisplatin bazlı olmayan kemoradyoterapi uygulamalarınında lokal ve uzak yinelemeleri azalltığı, hastalıksız ve genel sağkalım sürelerini arttırdığı bulunmuştur(142). Sisplatin düşük kemik iliği toksisitesi nedeniyle radyoterapiye eşzamanlı kullanımda tercih edilen sistemik ajandır. Eşzamanlı kemoradyoterapi çalışmalarında yan etkilerin başında hematolojik toksisite gelmektedir. Jinekolojik Onkoloji Grup (GOG) çalışmasında olduğu gibi, iki ya da daha fazla ilaç kombinasyonunun uygulamalarında toksisite oranı artmakta III. ve IV. derecelerden toksisiste görülmektedir (3). Souhami ve arkadaşlarının çalışmasında serviks kanseri tanısı ile 50 olguya radyoterapi ile eşzamanlı sisplatin uygulması yapılmış, yüksek cevap oranlarının yanısıra şiddetli geç gastrointestinal sistem toksisistesi ile karşılaşılmış ancak belirlenen bu geç yan etki yüksek brakiterapi dozlarına bağlanmıştır (115). Sundfer ve arkadaşlarının neoadjuvan kemoradyoterapi (5-FU-sisplatin) uyguladıkları 43 olguluk randomize çalışmada 8 olguda III. ve IV. derecelerden mukozal toksisite gelişmiştir. Yalnız radyoterapi gören grupta 1 olguda ince barsak obstrüksiyonu, kemoradyoterapi gören 1 olguda ise rektum perforasyonu nedeniyle opere edilmişler, 1’i yalnız radyoterapi, 2’si kemoradyoterapi grubunda olmak üzere toplam 3 olguda tedaviye bağlı ölümle karşılaşılmıştır (140). Keys ve arkadaşlarının Evre IB2 serviks kanserli olgularda yalnız radyoterapi ve radyoterapi ile eşzamanlı sisplatin (40 mg/m2) olarak randomize ettikleri çalışmada 183 olgu değerlendirmeye alınmış, hematolojik toksisite birinci kolda 3, ikinci kolda 39; gastrointestinal toksisisite birinci kolda 26, ikinci kolda 9 olguda gözlenmiştir. I. ve II. derece genitoüriner yan etkiler kombine tedavi grubunda daha yüksek bulunmuş, geç yan etkiler için iki grup arasında fark saptanmamıştır(5). Bizim yapmış olduğumuz ve 40 olgunun dahil edildiği FIGO evre IIB-IVA lokal ileri evre serviks kanserli hastaların 40mg/m2 dozunda haftalık sisplatin ile eşzamanlı radyoterapi uygulanan olguları erken yanıt oranları, lokal kontrol açısından değerlendirdiğimizde sonuçlarımızın NCIC çalışması ile benzer sonuçlar verdiği görülmüştür. 64 Bizim çalışmamızda, sisplatin ile eşzamanlı radyoterapinin kombine olarak uygulandığı hasta grubunda, hastalıksız sağkalım ve genel sağkalım için tek başına radyoterapi uygulanmasının istatistiki olarak anlamlı olmadığına dair sonuçlar gösterilmiştir. Ortalama hastalıksız sağkalım sisplatin ile kombine tedavi grubunda 48 ay(%71.85), tek başına radyoterapi grubunda ise 41 ay(%65.78) olduğu görülmüştür. Ortalama genel sağkalım süresi sisplatin ile kombine tedavi grubunda 51.4 ay(%78.25), tek başına radyoterapi grubunda 45.5 ay(%69.31) olarak bulunmuştur. Çalışmamızda prognostik faktörlere göre değerlendirmelerimizi evre, tümor çapı ve pelvik nodal tutulum için yapmış bulunmaktayız. Sonuçlarımızda evre, tümor çapı ve pelvik nodal tutulum için CCRT kolunda hem hastalıksız sağkalım süreleri hem de genel sağkalım süreleri , RT koluna göre daha yüksek bulunmasına rağmen istatistiksel olarak anlamlı olmayan sonuçlar elde edilmiştir. Yan etkiler açısından değerlendirildiğinde ise, en sık hematolojik yan etkiler görülürken geç yan etkiler açısından iki grup arasında fark saptanmamıştır. Keys ve arkadaşlarının yapmış olduğu toksisite ile ilgili sonuçlara benzer sonuçlar elde edilmiştir. CCRT kolunda RT koluna göre hastalıksız ve genel sağkalım süreleri ile nüks ve metastaz gelişimi arasındaki sürenin daha uzun anlamlılık saptanmamasının en önemli nedeninin olmasına rağmen istatistiksel hasta sayısının az olmasından kaynaklandığını düşündük. Sonuç olarak, günümüzde lokal ileri evre serviks kanserlerinde kemoradyoterapi uygulamalarının yüksek yanıt oranları sağladığı, tek başına radyoterapiye kıyasla genel sağkalım ve hastalıksız sağkalım açısından daha üstün olduğu; kabul edilebilir toksisite nedeniyle uygun olgularda tercih edilen tedavi yöntemi olduğu kabul görmektedir 65 6. KAYNAKLAR 1. Lehman M, Thomas G. Is concurrent chemotherapy the new standart of care for advanced cervical cancer. Int J Gynecol Cancer 2001, 11:87-99 2. Robert KB, Urdaneta N, Vera R et al. Interim results of a randomized trial of mitomycin-C as an adjunct to radical radiotherapy in the treament of locally advanced squamoz cell carcinoma of the cervix. Int J Cancer 2000, 90:206-223 3. Rose PG. Localy advanced cervical carcinoma the role of chemoradiation. Semin Oncol 1994, 21:47-53 4. Rose PG, Bundy BN, Watkins EB et al. Concurrent cisplatin-based radiotherapy and chemotherapy for locally advanced cervical cancer. New Engl J Med 1999, 340:11441153 5. Keys HM, Bundy BN, Frederick BS et al. Cisplatin, radiation and adjuvant histerectomy compared with radiation and adjuvant hyterectomy for bulky stage IB cervical carcinoma. New Engl J Med 1999,340:1154-1164 6. Pignon JP, Bourhis J, Domenge C, Designe L on behalf of the MACH-NC Collaborative Group. Chemotherapy added to locoregional treatment for head and neck squamous cell carcinoma:three meta-analyses of updated individual data. Lancet 2000, 355:949-945 7. Morris M, Elfel PJ, J Lu et al. Pelvic radiation with concurrent chemotherapy compared pelvic and para-aortic radiation for high risk cervical cancer.New England Journal of Medicine 1999, 340:1137-1143 8. Peters WA, Liu PY, Barret RJ et al. Concurrent chemotherapy and pelvic radiation therapy compared pelvic radiation therapy alone as adjuvant therapy after radical surgery in high-risk earlystage cancer of risk. Journal of Clinical Oncology 2000, 18:1606-1613 9. Spensley S et al.Clinical outcome for chemotherapy in carcinoma of the cervix.Clinical Onco.2008 10. Makuc DM, Freid VM, Kleinman JC:National trends in the use of preventive health care by women.Am J Public Health 79:21-26, 1989 11. Parkin DM, Pisani P, Ferlay J:Global cancer statistic.CA Cancer J Clin 49:33-64, 1999 66 12. Whelan SL, Parkin DM, Masuyer E:Patterns of cancer in five continents. Lyons, International Agency for Research on Cancer, 1990 13. Van Oortmarssen GJ, Habbema JD. Epidemiological evidence for age-dependent regression of pre-invasive cervical cancer. Br J Cancer 1991;64:559-65. 14. Hatch KD. Handbook of colposcopy. Diagnosis and treatment of Lower Genital Tract Neoplasia and HPV Infections. Boston:Litle, Brown and Co 1989;7-19. 15. Dısaıa J Philip, Creasman T. William; Klinik Jinekolojik Onkoloji:6. baskı, 2003;sy 3-61,633. 16. Atasü T, Aydınlı K. Jinekolojik Onkoloji; 2. baskı,1999 (sy 178-259). 17. Liu T, Soong SJ, Wilson NP, Craig CB, Cole P, Macaluso M, Butterworth CE Jr. A case control study of nutritional factors and cervical dysplasia. Cancer Epidemiol Biomarkers Prev, 1993;2:525-530. 18. Woodworth CD, Doniger J, DiPaolo JA. Immortalization in human foreskin keratinocytesby various HPV DNA’s corresponds to their association with cervical carcinoma.j Virol 1989;63:159. 19. Hoskins WJ, Perez CA, Young RC. Principles and Practice of Gynecologic Oncology. Philedalphia: Lippincot Williams&Wilkins, 2000;723:35. 20. Arends MJ, Buckley CH, Wells MA. Ethiology, pathogenesis and pathology of cervical neoplasia. J Clin Pathol 1998;51:96-103. 21. Sherman ME, Schifman m, Herrero R. Performance of a semiautomated Pap smear screening system: results of a population based study conducted in Guanacaste, Costarica. Cancer 1998;84:273-80. 22. Gay JD, Donaldson LD; Goellner JR. False negative results in cervical cytologic studies. Acta Cytol 1985;29:1043-6. 23. Koutsky LA, Holmes KK, Critclow CW, et al. A cohort study of the risk of cervical intraepitelial neoplasia grade 2 or 3 in relation to HPV infection. N. Engl J Med 1992;327:1272-8. 24. Bosh FX, Munoz N, de Sanjose S et al. Risk factors for cervical cancer in Colombia and Spain. Int J cancer 1992;52:750-8. 25. Hines JF, Ghim S, Jenson AB. Prospects for human papillomavirus vaccine development: emerging HPV vaccines. Curr Opin Obstet Gynecol 1998;10:15-9. 26. Sankaranarayanan R, Ramami S, Wesley R.Servikal Neoplazilerde Gözle Tarama Pratik El Kitabı 1.Baskı.Ankara 2005. 67 27. Robert ME, Fu YS. Squamous cell carcinoma of the uterin cerviks: a review with emphasis prognostic factors and unusual variants. Semin Diagn Pathol.1990;7:173–189. 28. Shin CH, Schorge JO, Lee KR, et al. Conservative management of adenocarcinoma insitu of the cervix. Gynecol Oncol. 2000;79:207–210. 29. Van Nagell JR jr, Donaldson ES, Word EC, et al. Small cell carcinoma of the cervix. Cancer 1979;40:2243–2249. 30. Sheets EE, Berman ML, Hrountas CE, et al. Surgically treated, early stage neuroendocrine small - cell cervical carcinoma. Ostet Gynecol 1988;7:10–14. 31. Rotmensch J, Rosenshein NB, Wodruff JD. Cervical sarcoma: a review. Obstet Gynecol Surv 1983;38:456–461. 32. Inoue T:Prognostic significance of the depth of invasion relating to nodal metastases, parametrial extension and cell types.A study of 628 cases with stage IB,IIA and IIB cervical carcinoma.Cancer.1984;54:3035 33. Tanaka Y, Sawada S, Murata T:Relationship between lymph node metstases and prognosis in patients irradiated postoperatively for carcinoma of the uterine cervix. Acta Radiol.1984;23:455. 34. Wharton JT, Jones HW III, Day TG Jr, et al:Preirradiation celiotomy and extended field irradiation for invasive carcioma of the cervix.Obstet Gynecol.1977;49:333 35. Çiçek NM, Akyürek C, Çelik Ç, Haberal A. Kadın hastalıkları ve Doğum Bilgisi. 2. baskı. Ankara 2006;sy 863. 36. Solomon D, Davey D, Kurman R, et al. The 2001 Bethesda system: terminology for reporting results of cervical cytology. JAMA ; 287:2114, 2002 37. Saslow D, Runowicz CD, Solomon D, et al: American Cancer Society guideline fort he early detection of cervical neoplasia and cancer.CA Cancer J Clin 52:342-362, 2002 38. Wright TC, Cox JT, Massad LS, et al. 2001 Consensus guidelines for the management of women with cervical cytological abnormalities. JAMA; 287:2120, 2002. 39. Kenneth L, Noller. Cervical Cytology Screening and Evaluation. Am College of Obstet and Gynecol 2005;106:391 40. Jones BA, Davey DD. Quality management in gynecologic cytology using interlaboratory comparison. Arch Pathol Lab med 2000; 124:672. 68 41. ACOG Practice Bulletin. Clinical Management Guidelines for ObstetricianGynecologists. Number 61, April 2005. Human papillomavirus. Obstet Gynecol 2005; 105:905. 42. International Federation of Gynecology and Obstetrics:Staging announcement FIGO staging of gynecologic cancers:cervical and vulva .Int J Gynecol.Cancer 5:319-324, 1995. 43.Heller PB, Malfenato JH, Bundy BN et al.Clinical-pathologic study of stage IIB,III and IVA carcinoma of the cervix:Extended diagnostic evaluation for para-aortic node metastais.Gynecol Onco 38:425-430, 1990. 44. Natıonal Institutes of Health Consensus Development Conference Statement on Cervical Cancer.Gynecol Oncol 66:351-361, 1997. 45. Russel AH, Walter JP, Anderson NW, et al:Sagittal magnetic resonance imaging in the design of lateral radiation treatement portals for patients with locally advanced squamous cancer of the cervix.Int J Radiat Oncol Biol Phys 23:449-455, 1992. 46. Grisby PW, Siegel BA, Dehdashti F:Lymph node staging by positron emission tomography in patients with carcinoma of the cervix.J Clin Gynecol 19:3745-3749, 2001. 47. Tinga DJ, Timmer PR, Bouma J, et al. Prognostic significance of single versus multiple lymph node metastases in cervical carcinoma stage Ib. Gynecol Oncol 1990;39:175–180. 48.Pilleron J, Durand J, Hamelin J. Prognostic value of node metastasis in cancer of the uterin cervix. Am J Obstet Gynecol 1974;119:458–462. 49. Creasman W, Soper J, Clarke-Pearson D. Radical hysterectomy as therapy for early carcinoma of the cervix. Am J Obstet Gynecol 1986;155:964–969. 50. Baltzer J, Lohe K, Kopke W, et al. Histologic criteria fort pense he prognosis of patients with operated squamous cell carcinoma of the cervix. Gynecol Oncol 1982;13:184–194. 51. Van Nagell J, Donaldson E, Parker J. The prognostic significance of cell type and lesion size in patients with cervical cancer treated by radical surgery. Gynecol Oncol 1977;5:142–151. 52. Fuller AF, Eliot N, Kosloff C, et al. Determinants of increased risk for reccurence in patients undergoing radical hysterectomy for stage Ib and IIa carcinoma of the cervix. Gynecol Oncol 1989;33:34–39. 69 53. Boyce J, Fruchter R, Nicastri A. Prognostic factors in stage I carcinoma of the cervix. Gynecol Oncol 1981;12:154–165. 54. Piver M, Rutledge F, Smith J, et al. Five classes of extended hysterectomy for women with cervical cancer. 55. Eifel PJ, Moughan J, Owen J, et al. Patterns of radiotherapy practice for patients with squamous carcinoma of the uterine cervix: patterns of care study. Int J Radiat Oncol Biol Phys 43:351-8, 1999 56. Busch M 2nd, Dühmke E, Kuhn W, et al. Definitive radiation therapy in the treatment of carcinoma of the uterine cervix. Treatment results and prognostic factors Strahlenther Oncol 167:628–37, 1991. 57. Dietmar Georg, Petra Georg, Martin Hillbrand, et al. Assessment of Improved Organ at Risk Sparing for Advanced Cervix Carcinoma Utilizing Precision Radiotherapy Techniques. Strahlenther Onkol 184:586–91, 2008. 58. Schwarz G. An evaluation of the Manchester system of treatment of carcinoma of the cervix. Am J Roentgenol Radium Ther Nucl Med. 105:579-85, 1969 59. Nag S, Chao C, Erickson B, et al. The American Brachytherapy Society recommendations for low-dose-rate brachytherapy for carcinoma of the cervix.Int J Radiat Oncol Biol Phys 52:33-48, 2002. 60. Jhingran A, Eifel PJ. Perioperative and postoperative complications of intracavitary radiation for FIGO stage I-III carcinoma of the cervix. Int J Radiat Oncol Biol Phys 46:1177-83, 2000. 61. Hamberger AD, Unal A, Gershenson DM, et al. Analysis of the severe complications of irradiation of carcinoma of the cervix: whole pelvis irradiation and intracavitary radium. Int J Radiat Oncol Biol Phys 9:367-71, 1983. 62. Akine Y, Arimoto H, Ogino T, et al. High-dose-rate intracavitary irradiation in the treatment of carcinoma of the uterine cervix: early experience with 84 patients. Int J Radiat Oncol Biol Phys 14:893, 1988. 63. Girinsky T, Rey A, Roche B, et al. Overall treatment time in advanced cervical carcinomas: a critical parameter in treatment outcome. Int J Radiat Oncol Biol Phys 27:1051-6, 1993. 64. Lanciano RM, Pajak TF, Martz K, et al. The influence of treatment time on outcome for squamous cell cancer of the uterine cervix treated with radiation: a patterns-of-care study. Int J Radiat Oncol Biol Phys 25:391-97, 1993. 70 65. Orton CG, Seyedsadr M, Somnay A. Comparison of high and low dose rate remote afterloading for cervix cancer and the importance of fractionation.Int J Radiat Oncol Biol Phys 21:1425-34, 1991. 66. Orton CG. High and low dose-rate brachytherapy for cervical carcinoma. Acta Oncol ;37:117-25, 1998. 67. Kavanagh BD, Bentel GC, Montana GS. Soft tissue complication rates after low dose rate brachytherapy using customized perineal templates. Int J Radiat Oncol Biol Phys 30:508, 1994. 68. Souhami L, Seymour R, Roman TN, et al. Weekly cisplatin plus external beam radiotherapy and high dose rate brachytherapy in patients with locally advanced carcinoma of the cervix. Int J Radiat Oncol Biol Phys 27:871-8,1993. 69. Abbitbol AA. Ring applicator with rectal retractor: Applicability to HDR brachytherapy of cervical cancer. Selectron Brachyther J 4:68-9, 1990. 70. Wollin M. Comparison of the ring applicator and the Fletcher applicator for HDR gynaecological brachytherapy. Selectron Brachyther J. 2(Suppl.):25-7, 1991. 71. Smit BJ, du Toit JP, Groenewald WA. An indwelling intrauterine tube to facilitate intracavitary radiotherapy of carcinoma of the cervix. Br J Radiol 62:68-9,1989. 72. Smit BJ. HDR brachytherapy for cervical carcinoma using the indwelling intrauterine tube. Selectron Brachyther J 5:28-32, 1991 73. Petereit DG, Sarkaria JN, Chappell RJ. Perioperative morbidity and mortality of high-dose-rate gynecologic brachytherapy. Int J Radiat Oncol Biol Phys 42:1025-31, 1998. 74. Aristizbal SA, Woolfitt B, Valencia A, et al: Interstitial parametrial implants in carcinoma of the cervix stage IIB. Int J Radiat Oncol Biol Phys13:445-450, 1987. 75. Martinez A, Edumundson GK, Cox RS, et al: Combination of external-beam irradiation and multipl-site perineal applicator (MUPIT) for treament of locally advanced or recurrent prostatic, anorectal and gynecologic malignancies. Int J Radiat Oncol Biol Phys 11:391-98, 1985. 76. Hughes-Davies L, Silver B, Kapp D:Parametrial interstitial brachytherapy for advanced or recurrent pelvic malignancy:The Harvard/Stanford experience.Gynecol Oncol 58:24-27, 1995. 77. Creasman RN. Carcinoma of the servical stump. Am J Obstet Gynecol 1958; 75: 565- 57. 71 78. Bjerre B, Eliasson G, Linell F ,et al. Conization as only treatment of carcinoma in situ of uterine cervix. Am J Obstet Gynecol 1976;125:143-152. 79. Grigsby PW, Perez CA:Radiotherapy alone for medically inoperable carcinoma of the cervix:Stage IA and carcinoma in situ.Int J Radiat Oncol Phys 21:375-378, 1991. 80. Hamberger AD, Fletcher GH, Wharton JT:Results of the treatment of early Stage I carcinoma of the uterine cervix with intracavitary radium alone.Cancer 41:980-985, 1978. 81. Fletcher GH:Texbook of Radiotherapy.Philadelphia, Lea & Febiger, 1980. 82. Thomas GM, Dembo AJ:Is there a role for adjuvant pelvic radiotherapy after radical hysterectomy in early stage cervical cancer.Int J Gynecol Cancer 1:1-8, 1991. 83. Koh WJ, Panwala K, Greer B:Adjuvant therapy for high-risk, early stage cervical cancer.Sem Radiat Oncol 10:51-60, 2000. 84. National Institutes of Health Consensus Deveploment Conference Statement on Cervical Cancer.Gynecol Oncol 66:351-361, 1997. 85. Landoni F, Maneo ME, Colombo A, et al:Randomised study of radical surgery versus radiotherapy for stage Ib-IIa cervical cancer.Lancet 350:535-540, 1997. 86. Finan MA, DeCesare S, Fiorica JV, et al:Radical hysterectomy for stage IB1 versus IB2 carcinoma of the cervix.does the new staging system predict morbidity and survival.Gynecol Oncol 62:139-147, 1996. 87. Rutledge TL, Kamelle SA, Tillmanns TD, et al.A compariosan of stage IB1 and IB2 cervical cancer treated with radical hysterectomy.Is size the real difference.Gynecol Oncol 95:70-76, 2004. 88. Roman LD, Morris M, Mitchell MF, et al:Prognostic factor for patients undergoing simple hysterectomy in the presence of invasive cancer of the cervix.Gynecol Oncol 50:179-184, 1993. 89. Whitney CW, Sause W, Bunndy BN, et al:Randomized comparison of fluorouracil plu cisplatin versus as an adjunct to radiation therapy in stage IIIVA carcinoma of the cervix with negative paraortic lymph nodes.A Gynecologic Oncology Group and Southwest Oncology Group Study.J Clin Oncol 17:1339-1348, 1999. 90. Eifel PJ, Winter K, Morris M, et al:Pelvic irradiation with concurrent chemotherapy versus pelvic and para-aortic irradiation for high risk cervical cancer: an update of Radiation Therapy Oncology Group trial (RTOG) 90-01.J Clin Oncol 22:972-980, 2004. 72 91.Lorvidhaya V, Tonusin A, Changwiwit W, et al. High-dose-rate afterloading brachytherapy in carcinoma of the cervix:an experience of 1992 patients.Int J Radiat Oncol Biol Phys.46:1185-91, 2000. 92. Kapp KS, Stuecklschweiger GF, Kapp DS, et al. Prognostic factors in patients with carcinoma of the uterine cervix treated with external beam irradiation and IR-192 highdose-rate brachytherapy. Int J Radiat Oncol Biol Phys 42:531-40 1998. 93. Lowrey GC, Mendenhall WM, Million RR. Stage IB or IIA-B carcinoma of the intact uterine cervix treated with irradiation: a multivariate analysis. Int J Radiat Oncol Biol Phys 24:205-10, 1994. 94. Perez CA, Grigsby PW, Nene SM, et al. Effect of tumor size on the prognosis of carcinoma of the uterine cervix treated with irradiation alone. Cancer 69:2796-806, 1992. 95. Coia L, Won M, Lanciano R, et al. The Patterns of Care Outcome Study for cancer of the uterine cervix. Results of the Second National Practice Survey Cancer 66:2451-6, 1990. 96. Barillot I, Horiot JC, Pigneux J, et al. Carcinoma of the intact uterine cervix treated with radiotherapy alone: a French cooperative study: update and multivariate analysis of prognostics factors. Int J Radiat Oncol Biol Phys 38:969-78,1997. 97. Maor MH, Gillespie BW, Peters LJ, et al. Neutron therapy in cervical cancer: results of a phase III RTOG Study. Int J Radiat Oncol Biol Phys 14:885-91, 1998. 98. Dische S, Anderson PJ, Sealy R, et al. Carcinoma of the cervix--anaemia, radiotherapy and hyperbaric oxygen. Br J Radiol. 56:251-5, 1983. 99. Leibel S, Bauer M, Wasserman T, et al. Radiotherapy with or without misonidazole for patients with stage IIIB or stage IVA squamous cell carcinoma of the uterine cervix: preliminary report of a Radiation Therapy Oncology Group randomized trial. Int J Radiat Oncol Biol Phys. 13:541-9, 1987. 100. Chauvergne J, Rohart J, Heron JF, et al. [Randomized trial of initial chemotherapy in 151 locally advanced carcinoma of the cervix (T2b-N1, T3b,MO)]. Bull Cancer. 77:1007-24, 1990. 101. Souhami L, Gil RA, Allan SE, et al. A randomized trial of chemotherapy followed by pelvic radiation therapy in stage IIIB carcinoma of the cervix. J Clin Oncol. 9:970-7, 1991. 102. Tattersall MH, Lorvidhaya V, Vootiprux V, et al. Randomized trial of epirubicin 73 and cisplatin chemotherapy followed by pelvic radiation in locally advanced cervical cancer. Cervical Cancer Study Group of the Asian Oceanian Clinical Oncology Association. J Clin Oncol. 13:444-51, 1995. 103. Wong LC, Ngan HY, Cheung AN, et al. Chemoradiation and adjuvant chemotherapy in cervical cancer. J Clin Oncol. 17:2055-60, 1999. 104. Pearsey R, Brundage M, Drovin P et al. Phase III trial comparing radical radiotherapy with and without cisplatin chemotherapy in patients with advanced squamous cell cancer of the cervix. J Clin Oncol 20(4): 966-972, 2002. 105. Carde P, Laval F, et al. Effect of cis-dichlorodiammine platinium II and x-rays on mammalian cell survival. Int J Radiat Oncol Biol Phys 7:929-933, 1981. 106. Stratford IJ, Williamson C, Adams GE, et al. Combination studies with misonidazole and a cis-platinum complex: cytotoxicity and radiosensitization in vitro. Br J Cancer 41:517-522, 1980. 107. Green JA, Kirwan JM, Terney JF, et al :Survival and recurrence after concomitant chemotherapy and radiotherapy for cancer of uterine cervix: a systematic review and meta-analysis.Lancet 358:781-786, 2001. 108. Bonomi P, Bleesing JA, Stehman FB, et al:Randomized trial of three cisplatin dose schedules in squamos-cell carcinoma of the cervix: a Gynecologic Oncology Group study.J Clin Oncol 3:1079-1085, 1985. 109. Thigpen TJ, Bleesing JA, DiSaia PJ, et al: A randomized comparison of rapid versus prolonged (24 hr) infusion of cisplatin in the therapy of squamos cell carcinoma of uterine cervix : a Gynecol Oncolgy Group sudy.Gynecol Oncol 32:198-202, 1989. 110. McGuire WP, Arseneau JC, Bleesing JA, et al: A randomized comparative trial of carboplatin and iproplatin in advanced squamous carcinoma of the uterine cervix: a Gynecologic Oncology Group study.J Clin Oncol 7:1462-1468, 1989. 111. Omura GA, Bleesing JA, Vaccarello L, et al:A randomized trial of cisplatin versus cisplatin plus mitolactol versus cisplatin plus ifosfamide in advanced squamous carcinoma of the cervix: a Gynecologic Oncolgy Group study.J Clin Oncol 15:165-171, 1997. 112. Bloss JD, Bleesing JA, Behrens BC, et al: Randomized trial of cisplatin abd ifosfamide with or without bleomycin in squamous carcinoma of the cervix: a Gynecologic Oncolgy Group study.J Clin Oncol 20:1832-1837, 2002. 74 113. Moore DH, Bleesing JA,McQuellon RP, et al:Phase III study of cisplatin with or without paclitaxel in stage IVB, recurrent, or persistent squamous cell carcinoma of the cervix: : a Gynecologic Oncolgy Group study.J Clin Oncol 22:3113-9, 2004. 114. Spanos WJ, Wasserman T, Meoz R, et al: Pallation pf advanced pelvic malignant disease with large fraction pelvic radiation and misonidazole: Final report of RTOG phase I/II study. Int J Radiat Oncol Biol Phys 13:1479-1482, 1987. 115. Anderson MD, Wharton JT, Delclos L, et al: Pallative radiotherapy for ovarian cancer. Int J Radiat Oncol Biol Phys 13:17-21, 1987. 116. Koh WJ, Paley PJ, Comsia ND, Greer B:Radical management of recurrent cervival cancer.American Cancer Society Atlas Clinical Oncology. 169-182, 2001. 117. Ijaz T, Eiel PJ, Burke T, Oswold WJ: Radiation therapy of the pelvic recurrence after radical hysterectomy for cervical carcinoma.Gynecol Oncol 70:241-246, 1998. 118. Thomas GM, Dembo AJ, Myhr T, et al: Long-term results of concurrent radiation and chemotherapy for carcinoma of the cervix recurrent after surgery.Int J Gynecol Cancer 3:193-198, 1993. 119. Russell AH, Koh WJ, Markette K, et al: Radical reirradiation for recurrent or second primary carcinoma of the female reproductive tract.Gynecol Oncol 27:226-232, 1987. 120. Randall ME, Evans L, greven KM, et al: Interstitial reirradiation for recurrent gynecologic malignancies: result and analysis of prognostic factor.Gynecol Oncol 48:21-31, 1993. 121. Morley GW, Hopkins MP, Lindenauer SM, Roberts JA: Pelvic exenteration, University of Michigan.Obstet Gynecol 74:934-943, 1989. 122. Stanhope KJ, Webb MJ, Prodratz KC: Pelvic exenteration for recurrent cervical cancer.Clin Obstet Gynecol 33:897-909, 1990. 123. Stelzet KJ, Koh WK, Greer BE, et al: The use of intraoperative radiation therapy in radical salvage for recurrent cervical cancer:outcome and toxicity.Am J Obstet Gyneol 172:1881-1888, 1995. 124. Garton GR, Gunderson LL, Webb MJ, et al:Intraoperative radiation therapy in gynecologic cancer:update of the experience at a single ınstitution:Int J Radiat Oncol Biol Phys 37:839-843, 1997. 125. Fischer L, Kimose HH, Spjeldnaes N, et al. Late radiation injuries of the small intestine management and outcome. Acta Chir Scand 155: 47-51, 1989. 75 126. Anseline PF, Lavery IC, Fazio VW, et al. Radiation injury of the rectum:evaluation of surgical treatment. Ann Surg 194: 716-24, 1981. 127. Jao SW, Beart RW Jr, Gunderson LL. Surgical treatment of radiation injuries of the colon and rectum. Am J Surg 151: 272-7, 1986. 128. Shamblin JR, Symmonds RE, Sauer WA, et al. Bowel obstruction after pelvic and abdominal radiation: factitial enteritis or recurrent malignancy. Ann Surg 160: 81-9, 1964. 129. Sher ME, Bauer J. Radiation-induced enteropathy. Am J Gastroenterol 85: 121-8, 1990. 130. Hatcher PA, Thompson HJ, Ludgate SN, et al. Surgical aspects of intestinal injury due to pelvic radiotherapy. Ann Surg 201:470-5, 1985. 131. Newman A, Katsaris J, Blendis LM, et al. Small intestinal injury in women who have had pelvic radiotherapy. Lancet 2:1471-3, 1973. 132. William H. McBride, H. Rodney Withers. Cancer Biology. Ed: Carlos A.Perez, Luther W.Brady, Edward C.Halperin, Rupert K.Schmidt-Ullrich. Principles and practice of radiation Oncology. 4th Edition, pp. 96-136, USA 2004. 133. Jao SW, Beart RW Jr, Gunderson LL. Surgical treatment of radiation injuries of the colon and rectum. Am J Surg 151: 272-7, 1986. 134. Harling H, Balslev I. Long-term prognosis of patients with sever radiation enteritis. Am J Surg 155: 517-9, 1988. 135. Louis S. Constine, Jacqueline P. Williams, Monica Morris, Philip Rubin, Paul Okunieff. Late Effects of Cancer Treatment on Normal Tissues. Ed: Carlos A.Perez, Luther W.Brady, Edward C.Halperin, Rupert K.Schmidt-Ullrich. Principles and practice of radiation Oncology. 4th Edition, pp. 357-390, USA 2004. 136. Abitbol MM, Davenport JH. Sexual dysfunction after therapy for cervical carcinoma. Am J Obstet Gynecol 119:181–9, 1974. 137 . Whitney CW, Sause W, Bundy BN et al. A randomized comparison of fluorouracil plus cisplatin versus hydroxyurea as an adjunct to radiation therapy in stages IIB-IVA carcinoma of the cervix with negative para-aortic lymph nodes. A Gynecologic Oncology Group and Southwest Oncology Group Study. J Clin Oncol 17:1339-1339, 1999. 138. Rockwell S. Concurrent chemoradiation in advanced cervical cancer. Gynecol Oncol 38: 446-451, 1990. 76 139. Wong LC, Ngan HYS, Cheung ANY et al. Chemoradiation and adjuvant chemotherapy in cervical cancer. Journal of Clinical Oncology 17:2055-2060, 1999. 140. Sundfer K, Trope CG, Hogberg T et al. Radiotherapy and neoadjuvant chemotherapy for cervical carcinoma. A randomized multicenter study of sequential cisplatin and 5-Flourouracil and radiotherapy in advanced cervical carcinoma stage 3B and 4A. Cancer 77:2371-2378, 1996. 141.Chemoradiotherapy for Cervical Cancer Meta-Analysis Collaboration.J Clin Oncol 26:5802-5812, 2008. 142. Whitney CW, Sause W, Bundy BN, et al:Randomized comparision of fluorouracil plus cisplatin versus hydroxurea as an adjunct to radiation therapy in stage IIB-IVA carcinoma of the cervix with negative para-aortic lymph nodes.A Gynecologic Oncology Group and Southwest Oncology Group Study.J Clin Oncol 17:1339-1348, 1999. 77 ÖZGEÇMİŞ Kişisel Bilgiler Adı Berrin Soyadı Yalçın Doğ.Yeri Şumnu, Bulgaristan Doğ.Tar. 18/06/1976 Uyruğu Türk TC Kim No 23672114578 Email Byalcin77@hotmail.com Tel 0532 7047950 Eğitim Düzeyi Mezun Olduğu Kurumun Adı Mez. Yılı Doktora Yük.Lis. Lisans Lise İş Deneyimi (Sondan geçmişe doğru sıralayın) Görevi Kurum Süre (Yıl - Yıl) 1. - 2. - 3. - Yabancı Dilleri Okuduğunu Anlama* Konuşma* Yazma* KPDS/ÜDS Puanı (Diğer) Puanı *Çok iyi, iyi, orta, zayıf olarak değerlendirin Sayısal Eşit Ağırlık LES Puanı (Diğer) Puanı Bilgisayar Bilgisi Program Kullanma becerisi Sözel 78 Yayınları/Tebligleri Sertifikaları/Ödülleri Özel İlgi Alanları (Hobileri):