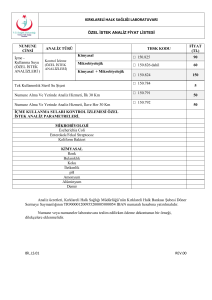
İndir - Ankara Numune Eğitim ve Araştırma Hastanesi
advertisement

Numune Sağlık Ankara Numune Eğitim ve Araştırma Hastanesi yayınıdır ISSN 1309-9213 EKİM - KASIM 2011 HİPERTANSİYON ÖZEL SAYISI ANEAH’tan Akyurt’a Dev Yatırım Kan Basıncı Neden Yükselir Hipertansiyon Epidemiyolojisi Gebelik ve Hipertansiyon Endokrin Hipertansiyon Hipertansiyon Tedavisinin Farmakolojik Yönetimi Taştan Mektuplar 1 Numune Sağlık Dergisi MART-NİSAN 2012 1 Numune Sağlık Dergisi MART-NİSAN 2012 KÜNYE www.numunesaglik.com Numune Sağlık MAYIS 2010 Ankara Numune Eğitim ve Araştırma Hastanesi yayınıdır Numune Sağlık Dergisi Yıl:02 Sayı:07 ISSN 1309-9213 Ekim - Kasım 2011 Ankara Numune Eğitim ve Araştırma Hastanesi Adına Bilimsel Danışma Kurulu Yayın Kurulu Başkanı Prof. Dr. Nurullah ZENGİN (Başhekim) Genel Yayın Yönetmeni Doç. Dr. Serdar GÜLER Haber Koordinatörü Uzm. Ecz. Aslıhan BEYAN Yayın Kurulu Doç. Dr. Hürrem BODUR Prof. Dr. Erol GÖKA Doç. Dr. Özlem Evren KEMER Dr. Abdulkadir ÖZBEK Dr. Adem ÖZKARA Dr. Ali EDİZER Ahmet ZENGİN Dr. Ecz. A. Alper ŞAHİN İmtiyaz Sahibi ve Sorumlu Yazı İşleri Müdürü Aysun Yayıncılık Matbaacılık Reklam İnş. Tur. San. ve Tic. Ltd. Şti. adına Aysun PALALI Genel Yayın Koordinatörü Cumali KÖKTAŞ Hukuk Danışmanı Av. Çiğdem ALTINIŞIK Yönetim Merkezi Mahatma Gandi Caddesi No: 105/3 GOP - Çankaya - ANKARA Tel: 0312 436 44 00 Fax: 0312 447 54 59 iletisim@numunesaglik.com www.numunesaglik.com Numune Sağlık Dergisi EKİM - KASIM 2011 1.ABAYLI Ekrem 2.AK Fikri 3.ALLI Nuran 4.ALTIPARMAK Emin 5.ATAN Ali 6.AVŞAR Fatih 7.AYDOĞDU Sinan 8.BALABAN Neriman 9.BELEN Ahmet Deniz 10.BİÇİMOĞLU Ali 11.BODUR (ÇOLAKOĞLU) Hatice 12.CENGİZ Ömer 13.ÇAKIR Bekir 14.COŞKUN Faruk 15.ÇETİNKAYA Mesut 16.DEDE Doğan 17.DERE Hacı Hüseyin 18.DİKMEN Bayazit 19.DİLBAZ Nesrin 20.DOKUZOĞUZ (KUT) Başak 21.ERDOĞAN Bülent 22.ERYILMAZ Adil 23.ESKİOĞLU Erdal 24.GÖĞÜŞ Nermin 25.GÖKA Erol 26.GÜÇTEKİN Ali 27.GÜL Ülker 28.GÜLER Serdar 29.GÜNEL Uğur 30.GÜVENER Engin 31.HASIRİPİ Hikmet 32.HENGİRMEN Süleyman 33.KAMA Nuri Aydın 34.KARAASLAN Yaşar 35.KARADEMİR Mehmet Alp 36.KOCA Yüksel 37.KOÇ Mahmut 38.KOPARAL Salih Suha 39.KULAÇOĞLU Sezer 40.KURAL Gülcan 41.MEMİŞ Ali 42.ODABAŞ Ali Rıza 43.ÖZBAKIR Şenay 44.ÖZDEM Cafer 45.ÖZET Gülsüm Gülistan 46.ÖZKARA Adem 47.ÖZMEN Mehmet Mahir 48.PEKSOY İrfan 49.SAKINCI Ünal 50.SARAÇOĞLU Ömer Ferit 51.SEÇKİN (ERARSLAN) Selda 52.TABAK Abdullah Yalçın 53.TÜMÖZ Mehmet Ali 54.TÜMÖZ Mübeccel 55.UÇANER Ahmet 56.UĞURLU Mehmet 57.ULUSOY Feridun Vasfi 58.ÜNAL Adnan 59.YILDIRIMKAYA Mustafa Metin 60.YÜKSEL Enis Ankara Numune Eğitim ve Araştırma Hastanesi Tel: 0312 508 40 00 www.anh.gov.tr Numune Sağlık Dergisi Basın Meslek ilkelerine uymaya söz vermiştir. Ücretsizdir. Yayınlanan yazıların sorumluluğu yazarlarına, reklamların sorumluluğu ise reklam verene aittir. Makale ve yazılar için telif ödenmez. Yayınlanan makale ve haberler kaynak belirtilmek suretiyle alıntı yapılabilir. (İsimler soyadlara göre alfabetik olarak sıralanmıştır.) Tasarım AVEC reklam organizasyon www.avecreklam.com Baskı: Başak Matbaacılık ve Tan. Hiz. Ltd. Şti. Anadolu Bulvarı Meka Plaza No:5/15 Yenimahalle / ANKARA Tel: 03123971617 15.10.2011 02 PROF. DR. NURULLAH ZENGİN BAŞYAZI Eğitim ve Araştırma Hastanelerinin Eğitim Görevi Sonbahar ayları tatil döneminin bitişi ile birlikte her düzeyde eğitimin tekrar başladığı veya canlandığı dönemlerdir. Pek çok eğitim kurumunda olduğu gibi Sağlık Bakanlığı Eğitim ve Araştırma Hastaneleri’nde de yeni eğitim programları bu aylar başlangıç alınarak yapılır. Eğitim ve Araştırma Hastaneleri çalışanları için yıllardır rutin olan bu işlemler çoğu vatandaşımız hatta bürokratik görevi olan yetkililer tarafından yeteri kadar bilinmez. Ülkemizde klinik branşlarda uzmanlık eğitiminin yaklaşık yarısı Sağlık Bakanlığı Eğitim ve Araştırma Hastaneleri’nde diğer yarısı ise kamu ve özel üniversite Tıp Fakültelerinde verilmektedir. Bu orana rağmen yukarıda belirttiğim bilgi eksikliğinin devam etmesi üzerinde ayrıca düşünülmesi gereken bir durumdur. Son yıllarda sağlık alanında yaşanan dönüşüm ve değişimde Eğitim ve Araştırma Hastaneleri hem önemli bir rol oynamış, hem de bu süreç uzmanlık eğitimi konusunda önemli gelişmelere neden olmuştur. Bu gün mevzuat eksikliği nedeni ile uzmanlık giriş sınavlarının yıllarca yapılamadığı dönemleri geride bıraktık. Her branşta yoğun emeklerle oluşturulan “çekirdek müfredatları” ve “eğitim birimlerini standartlarını” konuşuyoruz. Bu olumlu gelişmelere rağmen Eğitim ve Araştırma Hastaneleri’nde eğitim konusunda gerekli iyileştirmelerin tam olarak yapılamadığı algısı gündeme gelmektedir. Yakın dönemde asistan sayılarının azalması ve Eğitim ve Araştırma Hastaneleri’nden hizmet beklentisi ve bunun sürekli vurgulanması bu algıyı beslemektedir. Eğitim ve Araştırma Hastaneleri’nde hizmet ve eğitim ilişkisi ve birbirlerini nasıl etkiledikleri yıllardır ele alınır ve tartışılır. Bir terazinin kefeleri gibi birinin öncelik kazanmasının diğerini geri plana ittiği ifade edilir. 03 Hasta hizmeti vermekten eğitimin yeterince gündeme gelememesi bu düşüncenin temel kaynağıdır ve günlük mesaimizde karşılaştığımız bir durumdur. Bu noktada hasta pratiğinin eğitim için gerekli olduğunu yeterli hasta görememenin uzmanlık eğitimini olumsuz etkilediğini unutmamamız gerekir. Bizler eğiticiler ve idareciler olarak hizmet ve eğitim unsurlarını birbirleri ile rekabet eden değil, birbirlerini destekleyen unsurlar kurgulayabilirsek önemli bir görevi yerine getirmiş olacağımızı düşünüyorum. Şüphesiz kaliteli eğitim ile nitelikli sağlık çalışanlarının yetiştirilmesi uzun dönemde ülkemizde sağlık hizmeti sunum kalitesini belirleyecek en önemli unsur olacaktır. Bakanlığımızın sağlık eğitimi konusunda yakın dönemde gerçekleştirilen çalışmaları daha sık gündeme getirmesi önem taşımaktadır. Eğitim ve Araştırma Hastaneleri’nin tümünü kapsayan bilgi kaynaklarına daha kolay ulaşmayı sağlayacak bağlantıların kurulması, eğitim amaçlı yurtdışı ilişkilerin geliştirilmesi sağlık eğitimi konusunda atılabilecek önemli adımlardır. Yine eğitim kliniklerinde eğitim ve araştırma altyapısına yönelik yapılacak yatırımlar önemli motivasyon oluşturacaktır. Eğitim ve Araştırma Hastanelerinin uzmanlık eğitimi konusunda diğer kurumlara göre dezavantajları olduğu gibi avantajları da vardır. Eğiticiler ve idareciler olarak bunları iyi analiz ederek, dezavantajları azaltıcı avantajları artırıcı uygulamaları gerçekleştirebilirsek gelecekte daha iyi uzmanları ve daha iyi akademisyenleri ülkemize kazandırmanı yolunu açmış oluruz. Yeni eğitim döneminin başarılı geçmesini diler, saygılar sunarım. Numune Sağlık Dergisi EKİM - KASIM 2011 İÇİNDEKİLER KÜNYE ........................................................ 02 BAŞYAZI ..................................................... 03 EDİTÖRDEN ................................................ 07 BU SAYININ EDİTÖRÜ ............................... 08 YAZI İŞLERİ’NDEN ..................................... 09 10 ANKARA NUMUNE HASTANESİ’NDEN AKYURT’A DEV YATIRIM .............................. 10 HİPERTANSİYON EPİDEMİYOLOJİSİ .......... 14 KAN BASINCI NEDEN YÜKSELİR? .............. 18 RENİN-ANJİOTENSİN SİSTEMİ 14 VE HİPERTANSİYON ..................................... 20 KAN BASINCI ÖLÇÜMÜ NASIL YAPILMALIDIR? ................................. 21 AMBULATUAR KAN BASINCI ÖLÇÜMÜ, ESKİ KAVRAMLAR VE YENİ YAKLAŞIMLAR ........ 24 RENAL PARANKİMAL VE RENOVASKÜLER HİPERTANSİYON ........................................... 26 21 26 ENDOKRİN HİPERTANSİYON ........................ 28 SEKONDER HİPERTANSİYON NEDENİ OLARAK KALP: AORT KOARKTASYONU ....................... 31 HİPERTANSİYON VE BÖBREK ...................... 32 HİPERTANSİYONDA HEDEF ORGAN OLARAK 28 Numune Sağlık Dergisi EKİM - KASIM 2011 BEYİN ............................................................ 34 04 HİPERTANSİYONDA BİR HEDEF ORGAN OLARAK KALP ................................................ 38 HİPERTANSİYON VE GÖZ .............................. 40 HİPERTANSİYON TEDAVİSİNDE FARMAKOLOJİK OLMAYAN 40 YAKLAŞIMLAR ............................................... 43 HİPERTANSİYON TEDAVİSİNİN FARMAKOLOJİK YÖNETİMİ ........................... 46 HİPERTANSİF ACİLLER ................................ 52 DİRENÇLİ HİPERTANSİYON .......................... 58 GEBELİK 46 VE HİPERTANSİYON ...................................... 61 ANKARA NUMUNE SANATTA DA REFERANS OLMAYA DEVAM EDİYOR .............................. 64 İŞİTME CİHAZLARI ....................................... 66 NUMUNELİLERDEN MAŞUKİYE - ŞİLE - AĞVA - KERPE - KEFKEN GEZİSİ ........................................................... 70 70 BORABAY GÖLÜ ........................................... 73 İNCE BARSAK NAKLİ .................................. 74 KARACİĞER NAKLİ ..................................... 75 TAŞTAN MEKTUPLAR ............................................... 76 76 İBN-İ SİNA (980-1037) ................................ 80 05 Numune Sağlık Dergisi EKİM - KASIM 2011 1 Numune Sağlık Dergisi MART-NİSAN 2012 DOÇ. DR. SERDAR GÜLER EDİTÖRDEN Kronik Hastalıklar Yazı geride bırakıp soğukları beklediğimiz bugünlerde yeni sayımızla merhaba diyoruz. Bu sayımızda duymayı sağlayabilen işitme cihazlarına da değiniyoruz. 10 yıl öncesine kadar bulaşıcı hastalıklar sağlık gündeminde önlerde yer tutuyordu. Aşılamanın etkin kullanılması ve antibiyotiklerin gelişmesi ile enfeksiyon hastalıkları daha kontrol edilebilir hale geldi ve artık ön saflar kronik bulaşıcı olmayan hastalıklara kaldı. Kronik obstrüktif akciğer hastalığı, hipertansiyon, hiperlipidemi, koroner arter hastalığı, obezite ve diabetes mellitus artık küresel eylem gerektiren epidemiler oluşturmaktadır. 20 yaş üzeri nüfusumuzda 10 yılda diyabetin % 90 artması ülkemizin çok daha fazla etkilendiğini göstermektedir. Çeşitli tıbbi konuların yanı sıra sizlere Numunelilerin objektifinden Maşukiye, Şile, Ağva, Kerpe ve Kefken’ni gezdirip biraz dinlenmeye çalışacağız. Hemen sonrasında ise Ankara’ya sadece 170 km uzaklıktaki bir doğa harikasını birlikte keşfetmek için Borabay Gölü’ne yolculuğumuz var… Bu hastalıkların en eskilerinden birisi olan hipertansiyon yol açabildiği kardiyavasküler morbidite ve mortalite nedeniyle bu sayımızda irdeleme istediğimiz ana konu. Konu editörlüğünü hastanemiz Nefroloji kliniğinden Doç. Dr. Fatih Dede’nin yaptığı konuda her sayımızda olduğu gibi konunun uzmanları hipertansiyon ile ilgili dokunulmadık konu bırakmıyorlar. Bu sayımızda tüm dünyada giderek artan, yaşam kalitesini artıran ve hayat kurtarıcı olabilen organ naklinin hastanemizde yapılan örneklerinden de bahsediyoruz. İşitme problemleri insanı psikoza dahi sokabilmektedir. İşitmenin düzeltilmesi tıbbın insanlığa sağladığı en büyük hizmetlerdendir. 07 Rahatlatıcı bir diğer unsurumuz ise amatörce başlayıp giderek profesyonelleşmeye başlayan sanat anlayışımız. Artık pek çok personelimizin düne kadar evlerinde yaptıkları çalışmaları artık kurumsal hale getirmeye ve sergilemeye de başladık. Bu sayımızda sizi Numune Galeri’nin bu mutlu anlarında birine davet ediyoruz. Ankara’nın Türk tarihi konusunda TRT’nin öncülüğünde ciddi araştırmalar yapılıyor. Taştan Mektuplar yazımızda henüz kamuoyu tarafından pek bilinmeyen bu gerçeği sizlerle paylaşacağız. Ankara Güdül İlçesi Salihler Köyü’ndeki 5.000 yıllık Türk yazıtlarının damgalarının olduğu olduğu kayaların hikayesinde bir tarih yolcuğu bizleri bekliyor. Son olarak artık geleneksel hale getirdiğimiz sayfamız olan, Tıp tarihinde dünyanın kabul ettiği değerlerimizi tanıtmaya bu sayımızda İbn-i Sina ile devam ediyoruz. Sağlık, mutluluk ve huzur içerisinde görüşmek dileklerimle… Numune Sağlık Dergisi EKİM - KASIM 2011 BU SAYININ EDİTÖRÜ DOÇ. DR. FATİH DEDE Hipertansiyon Kan basıncı yüksekliği, yaşlanma sürecine eşlik eden bir artışla, 50 yaş üzerindeki her iki kişiden birinde mevcut olan ve günümüz yaşam tarzı değişikliklerinin de etkisiyle giderek yaygınlaşan, bir halk sağlığı problemi olarak çözüm beklemektedir. Yaşlanmaya eşlik eden damar sertliği ile birlikte, kan basıncında yukarıya doğru yükselen eğim ve buna eşlik eden bir dizi olay; birçok organ ve sistem açısından tam aksi yönde etki göstermektedir. Kan basıncı yükselirken, yaşam kalitesi azalmakta ve yaşam süresi giderek kısalmaktadır. Yüksek kan basıncı; başta kalp, böbrekler, beyin ve gözler olmak üzere birçok organı etkilemekte ve uzun dönemde hipertansiyon yönetimi başarısız olursa; ilgili organda ağır hasarlanmayla birlikte, kalıcı disfonksiyon engellenememekte ve sonuçta hastanın kaybı ile sonuçlanabilen bir süreç kaçınılmaz olmaktadır. Yaş, cinsiyet, genetik yatkınlık ve sistemik hastalıkların bu süreçteki değiştirilemez faktörler olduğu kabul edildiğine göre; sanırım kan basıncı yüksekliğinde çözümün ilk basamağı farkındalığı artırmak ve daha sonra da yaşam tarzını değiştirmek olmalıdır. Birçok veri, hipertansiyona bağlı uç organ hasarı tanısı alan bireylerin hayatı boyunca bu açıdan takipli olmadıklarını ve tanı alan hastalarda da, alınan tedaviye cevap oranlarının çok düşük seviyelerde olduğunu göstermektedir. Klinik yakınmaların çok belirgin ve spesifik olmadığı hipertansiyon; adeta bir hayalet gibi kişiyle birlikte yol almakta, ama daima kişiyi kötü yola sürükleyen bir arkadaş portresi sunmaktadır. Bu süreçte yapılması gereken, öncelikle farkında olmaktır. Kırk yaşını geçmiş her kişi, ailesinde veya kendisinde hipertansiyona yol açabilecek risk faktörü de varsa; muhakkak yılda en az 1 kez kan basıncını ölçtürmelidir. Yani, farkındalığı artırmalıdır. Sonuçlarını ve hatta adını bilmediğimiz bir düşmanı yönetmeye başlamadan önce, ilk yapılması gereken onu tanımak olmalıdır. Kan basıncının neden ve nasıl yükseldiği, nasıl sonuçlar doğurabileceği derginin ilerleyen sayfalarında detaylı şekilde karşınızda olacaktır. Bu aşamada hastanın yapabileceği ve konunun yönetimine sunabileceği katkının sınırlı olduğunu düşünüyorum. Bilinçli bir yaklaşım gösterilmesine rağmen, bu konuda elde edilecek başarı emeğinize karşılık gelmeyebilir. Ancak; tanı alan hastalarda tedavinin en önemli yapı taşı olarak kabul ettiğimiz, Numune Sağlık Dergisi EKİM - KASIM 2011 yaşam tarzı değişiklikleri (tuz alımını azaltmak, ideal kiloya ulaşmak, fiziksel aktiviteyi arttırmak, sigarayı bırakmak, meyve ve sebze tüketimini arttırmak ve kolesterolden fakir beslenmek) konusunda hastalarımızın yapacakları çok iş vardır. Ülkemizde de giderek yaygınlaşan sedanter hayat tarzı, yiyecek alışkanlıklarındaki belirgin değişiklikler, hazır gıda tüketiminde artış ve maalesef “tuz”un bir damak tadı ihtiyacı şeklinde tüketilmesi; tedavinin bu basamağına vermemiz gereken önemi daha da artırmaktadır. Bu aşamada sağlanan başarı, bir ve hatta iki ilaca karşılık gelmekte; erken evre hipertansiyon olarak kabul ettiğimiz gruplar, bu tedavi değişikliği ile ilaçsız ve sağlıklı olarak izlenebilmektedir. Hipertansiyondan veya kontrolsüz kan basıncından uzak durmamızı bize çok iyi anlatan veriler mevcuttur. Ülkemizde hemodiyalize giren hastalarda, böbrek yetmezliğinin en sık ikinci nedenini hipertansiyon oluşturmaktadır. Kalp damar tıkanıklıkları ve buna bağlı komplikasyonlar, serebrovasküler hadiseler ve tüm bunlara bağlı ölümlerde, hipertansiyon en sık saptanan risk faktörü olarak karşımızda durmaktadır. Burada unutulmaması gereken; hipertansiyonun en önemli ve kontrol edilebilir risk faktörleri arasında olduğudur. Ülkemiz gelişim sürecine hızla devam etmekte ve ihtiyaçları her geçen gün katlanarak artmaktadır. İnsanımız hep daha iyi şartları istemekte ve bunu fazlasıyla hak etmektedir. Özellikle sağlık alanında sunulan hizmetin kalitesi; ülkenin gelişmişliği ve halkına olan ilgisini gösteren en iyi parametrelerdendir. Hipertansiyon giderek artan görülme sıklığı ve yol açtığı önemli komplikasyonlar ile tüm dünyada ve ülkemizde önemli bir halk sağlığı sorunu haline gelmiştir. Bu sıklığa paralel olarak hipertansiyon, sağlık harcamalarında da belirgin artışlara yol açmaktadır. Eğer farkındalık artırılmazsa ve erken safhalarda gerekli tedbirler alınmazsa, bunun maliyete yansıması kaçınılmazdır. Dergimizin bu özel sayısının, birlikte çalışma imkânı bulduğum veya bilimsel aktivitelerini her zaman ilgiyle izlediğim değerli akademisyenler, hocalarım ve arkadaşlarımın desteği ile size hipertansiyon hakkında çok geniş ve günlük pratikte hayata geçirilebilir bilgiler sunacağını düşünüyorum. Emeği geçen tüm meslektaşlarıma teşekkürlerimi sunuyor ve kan basıncınızı düzenli ölçtürmenizi tavsiye ediyorum. Saygılarımla.. 08 1 Numune Sağlık Dergisi MART-NİSAN 2012 Türkiye’nin kendi alanında en büyük kompleksi olan Hiperbarik Oksijen ve Yara Bakım Merkezi’nin ilk adımı atıldı Ankara Numune Hastanesi’nden Akyurt’a dev yatırım Ankara Numune Eğitim ve Araştırma Hastanesi Akyurt Hiperbarik Oksijen ve Yara Bakım Merkezi'nin temeli törenle atıldı. Törene, TBMM Başkanı Cemil Çiçek, TBMM Sağlık, Aile, Çalışma ve Sosyal İşler Komisyonu Başkanı Cevdet Erdöl, Ankara İl Sağlık Müdürü Mustafa Aksoy, Numune Sağlık Dergisi EKİM - KASIM 2011 AK Parti Genel Başkan Yardımcısı Ankara Milletvekili Salih Kapusuz, Hastane Başhekimi Prof. Dr. Nurullah Zengin, Akyurt Belediye Başkanı Gültekin Ayantaş, mülki amirler, basın temsilcileri ve yüzlerce vatandaş katıldı. 10 Zengin: Hedefimizin temelini attığımız bu merkezin Avrupa’da referans olmasıdır Törende konuşan ANEAH Başhekimi Prof. Dr. Nurullah Zengin böyle bir merkez için bir yılı aşkın bir süredir planlama yaptıklarını, hayalini kurdukları bu projenin ilk adımını atmak üzere burada olduklarını söyledi. Hiperbarik Oksijen Tedavisinin modern tıbbın yeni uygulamalarından biri olduğuna değinen Zengin, Hiperbarik Oksijen Tedavisinin dünyada ve Türkiye’de artık bir uzmanlık alanı olduğunu kaydetti. Bu uygulamanın çok çeşitli hastalıklarda uygulanabildiğine değinen Prof. Dr. Nurullah Zengin, “Soba zehirlenmelerinden vurgunlara, yara tedavisinden işitme ve görme kayıplarına kadar pek çok alanda tedavi edici etkisi bilimsel olarak ispatlanmış durumda. Ülkemizde bu modern uygulamayı daha geniş bir şekilde kullanmaya ihtiyaç var ve Bakanlığımız ulusal düzeyde bu konuda bir planlama yapmış durumdadır. İşte Türkiye çapında planlamanın bir parçası olarak bu merkezlerin en kapsamlısını inşallah burada kuracağız.” dedi. Ankara Numune Eğitim ve Araştırma Hastanesi Başhekimi Prof. Dr. Nurullah Zengin, Akyurt’un hava alanına yakın olmasının ve ambulans uçak ve helikopterlerle acil durumlarda hava yolunun daha etkin bir şekilde kullanılabilmesi ile bu merkezin Türkiye’ye hizmet vereceğini söyledi. Başhekim Zengin hedeflerinin; bugün temeli atılan tedavi birimi ile birlikte, hastane binasını da modern teknoloji ile donatarak hizmetlerini devam ettirmek olduğunu, bir sonraki aşama da ise, başta yara bakımı hastaları olmak üzere burada tedavi gören hastaların ihtiyaçlarına göre planlanan rehabilitasyon alanları, sosyal aktivite alanları ve hasta otelleri oluşturarak halka hizmet etmek istediklerini belirtti. 11 Çiçek: Bizim İçin En Önemli İki Konu Eğitim ve Sağlık Törene katılan TBMM Başkanı Cemil Çiçek, ülke olarak önceliklerimizin eğitim ve sağlık olduğunu söyledi. Bütçeden en fazla payı sağlık ve eğitim harcamalarına ayrıldığını belirten Çiçek, Akyurt’ta yapılacak Ankara Numune Eğitim ve Araştırma Hastanesi Hiperbarik Oksijen ve Yara Bakım Merkezi’nin sadece Akyurt ve Ankara’ya değil bütün Türkiye’ye hizmet vereceğini kaydetti. Erdöl: Sağlığın da Başkenti Ankara’ya Doğru Törende konuşan TBMM Sağlık, Aile, Çalışma ve Sosyal İşler Komisyonu Başkanı Cevdet Erdöl, bu merkezin sağlık hizmetleri açısından çok önemli olacağını, Numune Sağlık Dergisi EKİM - KASIM 2011 geldiğini söyleyerek, bu merkezin sağlık başkentine doğru atılan bir adım olduğu düşüncesinde olduğunu belirtti. Ayantaş: Akyurt yatırım merkezi olmaya devam edecek Kapusuz: Bu tesisle Akyurt’a 5 trilyonluk yatırım yapılacak Temel atma töreninde konuşan AK Parti Genel Başkan Yardımcısı ve Ankara Milletvekili Salih Kapusuz, 2002 seçimleri sonrasında Akyurt'ta teşekkür ziyareti için geldiklerinde, o dönemde hastanede 2 ameliyathane olduğunu, doktor ve hemşire bulunmadığını söyledi. Bugün 8,5 yıldır devam eden Sağlıkta Dönüşüm Programı ile insan odaklı siyaset üretmenin sonuçlarını aldıklarını belirtti. Cevdet Erdöl, kendilerinin halkın memnuniyetine ve sağlıktaki kalitenin yükselmesine baktıklarını ve geldikleri noktada halkın sağlık hizmetlerinden memnuniyetinin yüzde 73 olduğunu söyledi. Cevdet Erdöl, bugün yurtdışından birçok insanın tedavi için ülkemize Numune Sağlık Dergisi EKİM - KASIM 2011 ise hastanenin şimdi yeni merkezlerle büyüdüğünü ifade eden Kapusuz, ''Hizmet için ilave yatırımlarla beraber, buraya 5 trilyonluk bir yatırım yapılacak. Sadece getirilecek cihazın maliyeti 1 trilyon'' diye konuştu. Temel atma töreninde bir konuşma yapan Akyurt Belediye Başkanı Gültekin Ayantaş “Üçlü olsun güçlü olsun dedik ve hemşerilerimizin de desteğiyle bugün ilçemiz hükümetimizin çok önemli yatırımlarının merkezi haline geldi. Emeği geçen tüm yetkililere ilçemize vermiş olduğu destekten dolayı teşekkür ederiz.” Yapılan konuşmalardan sonra tören sağlık tesisinin temelinin atılması ile sona erdi. Merkezin maketi 12 1 Numune Sağlık Dergisi MART-NİSAN 2012 DR. SERHAN V. PİŞKİNPAŞA, DOÇ. DR. FATİH DEDE ANEAH Nefroloji Kliniği Hipertansiyon Epidemiyolojisi Hipertansiyon tüm dünyada yaygın olarak görülen, önemli morbidite ve mortaliteye neden olan bir halk sağlığı sorunudur. Günümüzde önlenebilir ölüm nedenleri arasında ilk sırada yer almaktadır. Buna rağmen, tüm dünyada hipertansiyonun farkındalığı ve kontrol altına alınan hasta yüzdesi, istenilen düzeylere ulaşmaktan oldukça uzaktadır. Hipertansiyon ile birlikte diyabetes mellitus, metabolik sendrom ve obezite sıklığının ülkemizde artma eğilimde olması, bu hastalıkların yaşam kalitesi ve uzun dönem hasta sağ kalımı üzerine olumsuz etkileri yanında, sağlık sistemine getirmiş olduğu ciddi maliyet dikkate Numune Sağlık Dergisi EKİM - KASIM 2011 alındığında; bu hastalıkların ortaya çıkmasını engelleyebilecek yaklaşımların ulusal sağlık politikası olarak görülmesi gerekliliğini zorunlu hale gelmektedir. Hipertansiyon ve tanımlamalar Kan basıncı; kalbin pompa etkisiyle arteriyel sisteme giren kanın, damar duvarında oluşturduğu basıncı anlatır. Kanın damar duvarındaki bu etkisi, kardiyak atım ve periferik vasküler direnç çarpımı ile ifade edilir. Formül her ne kadar basit görünse de, kardiyak atım ve vasküler direnci etkileyen onlarca faktör bulunmaktadır. Hipertansiyon, kan 14 basıncının normal kabul edilen değerlerinin üzerine çıkması olarak tanımlanmaktadır. Hipertansiyon tanımı ve tedavisi için günümüzde pek çok kılavuz farklı önerilerde bulunmaktadır. Birleşik Ulusal Komite’nin 7. raporunda (Joint National Committee; JNC-7), sistolik kan basıncının 140 mmHg’dan veya diyastolik kan basıncının 90 mmHg’dan yüksek olması, erişkinler için hipertansiyon olarak tanımlanmıştır. Avrupa Hipertansiyon Cemiyeti/Avrupa Kardiyoloji Cemiyeti (European Society of Hypertension/European Society of Cardiology; ESH/ESC) 2009 kılavuzunda, hipertansiyon tanımı için aynı değerler kullanılmış olmakla birlikte; alt grupların sınıflandırılmasında bazı değişiklikler bulunmaktadır (tablo 1 ve tablo 2). Hipertansiyon temel olarak primer (esansiyel) ve sekonder olarak ikiye ayrılır. Primer hipertansiyon, toplumda kan basıncı yüksekliğinin yaklaşık olarak %95’inden sorumlu olan ve nedeni tam olarak ortaya konamamış bir klinik durumdur. Sekonder hipertansiyon; başta renovasküler, renal parankimal ve endokrinolojik nedenler olmak üzere, altta yatan bir nedene bağlı olarak gelişen ve bu nedene yönelik tedavi ile kan basıncının normale dönme potansiyeli olan klinik durumları kapsamaktadır. Normal Prehipertansiyon Evre 1 hipertansiyon Evre 2 hipertansiyon Sistolik kan basıncı (mmHg) <120 120-139 140-159 >160 Diyastolik kan basıncı (mmHg) <80 80-89 90-99 >100 Tablo 1. Kan Basıncının Birleşik Ulusal Komite Sınıflaması / JNC 2007 Hipertansiyon, günümüzde artmakta olan prevalans hızı ile küresel bir tehlike olarak kabul edilmelidir. 2000 yılında %26.9 olan hipertansiyon prevalansının (972 milyon erişkin), 2025 yılında %29.2 olacağı ve yaklaşık 1.5 milyar insanı etkileyeceği tahmin edilmektedir. Gelişmiş ülkelerde, erişkin popülasyonda hipertansiyon prevalansının %25-55 arasında olduğu bildirilmektedir. 60 yaş ve üzerinde hipertansiyon sıklığının daha da aratarak %65’e kadar yükseldiği tespit edilmiştir. Hipertansiyon epidemiyolojisi Şekil 1. Hipertansiyon prevalansı Türk Hipertansiyon Prevalans Çalışması-PatenT Study; 2003. 15 Ülkemizin verileri dünya popülasyonuyla örtüşmektedir. Türk Hipertansiyon Prevalans Çalışmasında (PatenT StudyPrevalence, awareness and treatment of hypertension in Turkey), hipertansiyon prevalansı % 31.8 olarak saptanmıştır (şekil 1). Kadınlarda hipertansiyon prevalansı, erkeklerden daha yüksek olarak bulunmuştur (sırasıyla %36.1 ve %27.5). 65 yaş ve üzerinde ise bu sıklığın, %75.1’e yükseldiği bildirilmiştir. Bu çalışmadaki önemli diğer veriler; hipertansiyon farkındalığının %40.7, kontrol altında kan basıncı oranının ise sadece %8.1 ve normotansif olanlarda %44 oranında kan basıncının normal/yüksek normal olarak kabul edilen aralıkta olması, başka bir deyişle bu deneklerin prehipertansif olduklarıdır (şekil 2). Prehipertansiyon kavramı ilk olarak Numune Sağlık Dergisi EKİM - KASIM 2011 2003 yılında JNC-7 kılavuzunda, sistolik kan basıncı 120-139 mmHg ve diyastolik kan basıncı 80-89 mmHg değerleri arasında olan bireylerin tanımlanması amacıyla kullanılmaya başlanmıştır. Prehipertansiyon tanımı oluşturulmasının nedeni, bu hastaların yaşamlarının ilerleyen dönemlerinde hipertansiyon gelişim riski altında olduklarını tespit etmek yanında, prehipertansiyonun kardiyovasküler hastalık gelişimi için bağımsız bir risk faktörü olmasıdır. Bunun yanında; obezite, dislipidemi, insülin rezistansı, diyabetes mellitus ve metabolik sendrom gelişim sıklığı, prehipertansifler bireylerde daha yüksek tespit edilmiştir. Prehipertansiyon tanımı, kan basıncı değerinin öneminin vurgulanmasında uygun bir amaca hizmet edebilir. Ancak, tanı alan hastalar üzerinde endişe yaratarak, bazı gereksiz incelemelere yol açabileceği unutulmamalıdır. Hipertansiyon ve diyetle alınan tuz miktarı arasındaki ilişki çok önemlidir. Yapılan pek çok çalışmada tuz alımının artması ile kan basıncında artma olduğu, hipertansif hastalarda tuz kısıtlaması ile hastaların %30’unda kan basıncında düşme gözlendiği rapor edilmektedir. Tuz alımının organ hasarını arttırdığına dair veriler de bulunmaktadır. Bu ilişki göz önüne alınarak hipertansiyonun önlenmesinde ve kontrol altına alınmasında, tuz kısıtlamasının gerekliliği kaçınılmazdır. Hipertansiyon, tüm dünyada ve ülkemizde son dönem böbrek yetmezliğine neden olan hastalıklar arasında en sık ikinci nedendir. Türk Nefroloji Derneği’nin 2009 yılı verilerine göre, ülkemizde renal replasman Numune Sağlık Dergisi EKİM - KASIM 2011 Optimal Normal Yüksek normal Evre 1 hipertansiyon Evre 2 hipertansiyon Evre 3 hipertansiyon Sistolik kan basıncı (mmHg) <120 120-129 130-139 140-159 160-179 ≥180 Diyastolik kan basıncı (mmHg) <80 80-84 85-89 90-99 100-109 ≥110 Tablo 2. Kan Basıncının Avrupa Hipertansiyon Derneği ve Avrupa Kardiyoloji Derneği Sınıflaması / 2009 tedavisi alan hasta sayısı yaklaşık olarak 60 bin civarındadır. Bu hastaların %27’sinde, son dönem böbrek yetmezliği gelişme nedeni hipertansiyon olarak saptanmıştır. Ülkemiz verilerini içeren CREDİT çalışmasında (Chronic Renal Disease in Turkey), kronik böbrek hastalığı (evre 1-5) prevalansı erişkin yaş Şekil 2. Tüm gruplarda kan basıncı dağılımı grubunda %15.7 (yaklaşık Türk Hipertansiyon Prevalans Çalışması-PatenT Study; 2003. yedi milyon hasta) olarak kontrolünün yeterli düzeyde olmaktan tespit edilmiştir. Kronik böbrek çok uzak olduğu düşünülürse; hastalık hastalığına eşlik eden hipertansiyon gelişimini engelleyebilecek yaklaşımlara sıklığı ise, %32.7 olarak oldukça yüksek önem vermek ve bu yol haritasının ulusal oranda saptanmıştır. Bu veriler ışığında sağlık politikası olarak görülmesi hipertansiyon; kronik böbrek hastalığı gerekliliği en akılcı çözüm olarak gelişimi için önemli bir risk faktörü görülmektedir. olarak karşımızda durmaktadır. Hipertansiyon giderek artan görülme sıklığı ve yol açtığı önemli komplikasyonlar ile tüm dünyada ve ülkemizde önemli bir halk sağlığı sorunu haline gelmiştir. Bu sıklığa paralel olarak hipertansiyon, sağlık harcamalarında belirgin artışlara yol açmaktadır. Tüm gelişmelere karşın hipertansiyon 16 1 Numune Sağlık Dergisi MART-NİSAN 2012 DOÇ. DR. FATİH DEDE ANEAH Nefroloji Kliniği Kan Basıncı Neden Yükselir? Hipertansiyonun, gelişmiş toplumlarda erişkin nüfusun %30-40’ını etkileyen temel bir halk sağlığı sorunu olduğu düşünüldüğünde; hipertansiyon için epidemi kavramını kullanmak olayın ciddiyetini abartılmış olmaktan çıkarmaktadır. Hipertansiyon; getirmiş olduğu maliyetin yanında; kardiyovasküler hastalıklar, kronik böbrek hastalığı ve serebrovasküler hastalık gelişimi ve hedef organ hasarına bağlı yaşam kalitesi ve hasta sağ kalımı üzerine olumsuz etkileri olan bir hastalıktır. Hipertansiyonun %90-95 gibi büyük bir kısmını, esansiyel (primer) hipertansiyon olarak tanımladığımız ve nedeni kesin belli olmayan grup oluşturmaktadır. Sekonder hipertansiyon olarak tanımladığımız %5-10’luk kısım ise, başta böbrek parankimi ve damar yapılarındaki çeşitli Numune Sağlık Dergisi EKİM - KASIM 2011 hastalıklara bağlı gelişmektedir. Esansiyel hipertansiyon gelişimine neden olan birçok faktör mevcuttur. Genetik yatkınlık, intraüterin çevresel veya postnatal çevresel faktörler, böbreğin normal kan basıncı düzeylerinde sodyum ve suyu vücuttan uzaklaştırmasındaki primer veya sekonder yetersizlik, hipertansiyonla ilişkilendirilmektedir. Kan basıncı ve tuz Aşırı tuz alımı veya renal sodyum atılımında bozulmaya neden olan faktörler, kan basıncı yüksekliğinden sorumlu tutulan nedenler arasında ilk sırada yer almaktadır. Birçok toplumda olduğu gibi, ülkemizde de günlük diyette yer alan tuz miktarı, olması gereken değerlerin oldukça üzerindedir. Yakın zamanda ülkemizde yapılan bir çalışmada, günlük sofra tuzu tüketimi 18 gram olarak tespit edilmiştir. Oysaki normal aktivite gösteren bir bireyin günlük ihtiyacı bu değerin 1/3’ü kadardır. Gereğinden fazla alınan tuz, özellikle hipertansiyon gelişimi için 18 yatkın olan bireylerde, hipertansiyonun gelişiminde ve yüksek kan basıncı için başlanan tedavinin başarısızlığından başlıca sorumlu nedendir. Acaba bu miktarda alınan tuz atılamaz mı? Diyetle günlük alınan sofra tuzu, her iki böbrekten bir günde filtre edilen toplam sodyum miktarının %1’den daha az kısmını oluşturmaktadır. Normal böbrek fizyolojisi açısından bakıldığında, böbrekler bu fonksiyonu görmek için oldukça yeterli organlardır. Ancak, bazı böbreklerde bu fonksiyon yetersiz olurken; bazı böbreklerin de yüksek düzeydeki tuz değerlerine itrah fonksiyonlarında duyarsızlık olmaktadır. Böbreklerden tuz atılımında tembellik olarak tanımlayabileceğimiz bu durum, böbreklerden sodyum atılımındaki fizyolojik bir defektle birliktedir. Bunun nedenleri karmaşık olduğu gibi, kesin olarak ta açıklanamamıştır. Sempatik sinir sistemi, renin anjiotensin aldosteron sistemi, nitrik oksit üretimi ve kallikrein kinin sistemindeki kompleks bozukluklara bağlı olarak sistemik vazokonstriktör hakimiyetin gelişmesi, renal defektin ortaya çıkışından sorumlu tutulmaktadır. Bununla birlikte, sodyumun tübüler atılımındaki genetik defektler de, böbreklerde düzenlenen tuz dengesindeki bozukluktan sorumlu olabilir. Normalde sağlıklı bir kişi tuz aldığı zaman, bu beraberinde su tutacak ve kan volümü artacaktır. Fizyolojik denge içerisinde, vücudun buna cevabı artan kan basıncını azaltmak yönündeki değişikliklerin devreye girmesini içermelidir. Renin anjiotensin aldosteron sistemi ve sempatik sinir sistemi baskılanacak; birçok mekanizma sonrasında basınç natriürezi ve diürezi şeklinde fazla tuz ve su atılarak, kan basıncı normal sınırlar içerisinde tutulacaktır. Ancak bazı böbreklerde basınç natriürezi bu sınırlar içerisinde çalışmamakta ve tuz alımına verilen cevapta yetersizlik kan basıncında kalıcı yüksekliğe; yani hipertansiyona neden olmaktadır. Diyetle tuz alımının yüksek olması, basınç natriürezinin normal olmadığı bireylerde, hipertansiyon gelişimini kolaylaştıran önemli bir neden olmaktadır. Hipertansiyon gelişiminde genetik ve çevrenin rolü Hipertansiyon gelişimine yatkınlıkta sorumlu tutulan diğer önemli mekanizmalar; düşük doğum ağırlıklı ve intrauterin gelişme gerilikli çocuklarda fonksiyonel nefron kitlesinde azalma varlığı ve genetik faktörler olarak sıralanabilir. Prematürite ve düşük nefron sayısı, sağlam nefronların yükünü artırmakta ve hipertansiyon gelişimi kolaylaşmaktadır. Otopsi değerlendirmelerinde, hipertansif bireylerin glomerül volüm ve sayısındaki azalma bu görüşü destekler nitelikte ve dikkat çekicidir. Demir eksikliği, A vitamini eksikliği, sigara ve alkol kullanımı, yetersiz protein alımı, steroid uygulamaları ve psikososyal stres varlığı da; nefron sayısında azalmaya neden olan çevresel faktörler olarak suçlanmıştır. Genetik yatkınlık ve hipertansiyon gelişimi arasındaki yakın ilişki dikkat çekicidir. Hayvan deneylerinde, hipertansif ratlardan, normotansif ratlara yapılan böbrek nakli sonrası; normotansif ratlarda hipertansiyon geliştiği veya bunun tam tersi olarak, normotansif ratlardan hipertansif ratlara böbrek nakli sonrasında, kan basıncının normale düştüğü gösterilmiştir. Böbrek nakli yapılan insanlarda da sonuçlar bunu desteklemektedir. Ailede hipertansiyon öyküsü bulunan donörden böbrek nakli yapılan ailesel hipertansiyon öyküsü bulunmayan alıcılarda, benzer kan basıncı düzeyini elde etmek için antihipertansif ilaç gereksinimi, ailesel hipertansiyon öyküsü bulunmayan vericilerden yapılan böbrek transplantasyonlarına göre 10 kat fazla olduğu gösterilmiştir. Tüm bu faktörler yanında, yaşlanma sürecine eşlik eden ateroskleroz, 19 mikrovasküler inflamasyon, endotel hasarı, hiperinsülinemi, hiperlipidemi, obezite ve metabolik hastalıklar, oksidatif stres, ilaç ve toksinler (Non-steroid antiinflamatuvar ilaçlar, kortikosteroidler, anabolik steroidler, monoamin oksidaz inhibitörleri, eritropoetin ve analogları, siklosporin, takrolimus, tiroid hormonları, oral kontraseptifler, seks hormonları, vazokonstriktör/sempatomimetik dekonjestanlar, meyan kökü, kokain benzeri uyarıcılar) alkol, sigara, fruktozdan zengin beslenme ve hiperürisemi; hipertansiyonun başlangıcında olduğu gibi, progresyonunda da önemli yer tutmaktadır. Hipertansiyon varlığı saptanan olgularda, her ne kadar çok az bir kısmı içerse de sekonder hipertansiyon varlığı, özellikle de renal parankimal ve vasküler patolojiler, endokrin nedenler ve kardiyak patolojiler irdelenmelidir. Unutulmamalıdır ki, sekonder hipertansiyona neden olan hastalıklar, kan basıncı tedaviyle kontrol altına alınamayan hastalarda mutlaka akılda tutulmalı ve şüpheli olgular bu açıdan dikkatle irdelenmelidir. Hipertansiyon gelişimi için öne sürülen tüm bu hipotezlere rağmen, mevcut bilgilerimiz bu epideminin başlangıcındaki nedenleri aydınlatmaktan hala uzak görünmektedir. Hipertansiyonun patogenezi konusundaki bilgilerimiz arttıkça, tedavi yaklaşımları ve başarı oranı anlamlı olarak düzelecektir. Numune Sağlık Dergisi EKİM - KASIM 2011 DR. SERHAN V. PİŞKİNPAŞA, DOÇ. DR. FATİH DEDE ANEAH Nefroloji Kliniği Renin-Anjiotensin Sistemi ve Hipertansiyon Renin-anjiotensin sistemi (RAS); kan basıncı ve sıvı/elektrolit dengesindeki düzenleyici etkisiyle, hemodinamik stabilitenin sağlanmasında önemli rol oynayan kompleks bir sistem olarak tanımlanabilir. 1898 yılında Tigerstedt ve Bergman tarafından keşfedilen RAS; peptid yapıda ve otokoid (nöroregülatör ve hormon dışı, çevre hücreleri etkileyen aktif madde) etki gösteren bir sistem olarak kabul edilmektedir. Fonksiyon olarak değerlendirildiğinde ise, endokrin ve parakrin-otokrin özellikler sergilediği görülmektedir. Vücutta temelde iki çeşit RAS bulunmaktadır. İlki hormonal (klasik) RAS, diğeri ise doku RAS’ıdır. Hormonal RAS; plazmada bulunan anjiotensinojenden, böbreklerden salgılanan renin yoluyla anjiotensinlerin oluşumu ve meydana getirdikleri etkileri içermektedir (şekil 1). Doku RAS ise; böbrek, damar duvarı, kalp, beyin ve adrenal bezde benzer mekanizmalarla fonksiyon göstermekte, ancak hormonal RAS’dan bağımsız olduğu düşünülmektedir. Özellikle doku RAS’ının hipertansiyon, kronik böbrek hastalığı, inme, akut miyokard enfarktüsü ve sistolik kalp yetmezliği gibi mortalite ve morbiditeye yol açan birçok hastalığın patofizyolojisinde önemli rol oynadığını gösteren pek çok çalışma bulunmaktadır. Anjiotensinlerin fonksiyon olarak en önemli etki gösteren bileşeni anjiotensin-II’dir. Anjiotensin-II için günümüzde tanımlanmış dört reseptör bulunmaktadır (AT-1, AT-2, AT-3, AT-4). AT-1; Anjiotensin-II’nin esas etkilerine aracılık Numune Sağlık Dergisi EKİM - KASIM 2011 20 eden ve patofizyolojik açıdan en önemli kabul edilen reseptördür. AT-1 reseptörünün uyarılması, reseptörün yoğun olarak bulunduğu organlarda bazı patofizyolojik değişiklere yol açmaktadır. RAS’ın damar duvarında vazokonstrüksiyon, böbrekte renal vazokonstrüksiyon ve sodyum reabsorbsiyonunda artış, santral sinir sisteminde ise sempatik aktivasyona yol açarak; hipertansiyon patofizyolojisinde rol oynadığı düşünülmektedir. Bu sistemin primer hipertansiyondaki rolü karmaşıktır. Primer hipertansiyonlu hastalarda plazma renin aktivitesi %20 oranında artmış bulunmaktadır. Bununla birlikte normal renin aktivitesi bulunan %50 oranındaki hastanın, pek çoğu için artmış total vücut sodyumuna karşın reninin “uygunsuz normal’’ bulunması bu grup için de patofizyolojide rol oynayabileceğini göstermektedir. RAS’ın kan basıncı üzerindeki bu önemli etkinliği normal sınırlar içinde kaldığı sürece, hayati önem arz eden fizyolojik bir işlev sürdürmektedir. Ancak uzun süreli ve aşırı etkinliği birçok zararlı etkilere neden olabilir. RAS’ı baskılayan antihipertansif ilaçların kan basıncı kontrolünden bağımsız olarak morbidite ve mortalitede azalma sağladığını gösteren klinik çalışmalar, bu sistemin önemini bir kez daha vurgulamaktadır. UZ. DR. EYÜP KOÇ ANEAH Nefroloji Kliniği Kan basıncı ölçümü nasıl yapılmalıdır? Hipertanisyonun önemli bir morbidite ve mortalite nedeni olmasından dolayı ve toplumda görülme sıklığının artması nedeniyle, hem tanısının doğru koyulması hem de tedavisinin etkin bir şekilde yapılması çok önem arz etmektedir. Hipertansiyonun tanısının doğru koyulabilmesi için kan basıncının doğru ölçülmesi gereklidir. Kan basıncı ölçümü civalı sfingomanometre kullanılarak yapılır. Buna dayalı olarak Korotkoff tekniği kullanılır. 1900’lü yılların başında kullanıma giren bu teknikte önemli değişiklikler yapılmamış ve günümüze kadar ulaşmıştır. Diğer invaziv olmayan cihazlar da (oskültatuar veya osilometrik yarı otomatik cihazlar) kullanılabilir. Civanın tıbbi kullanımına giderek daha fazla sınırlama getirilmesi nedeniyle, diğer cihazların kullanımı giderek daha fazla önem kazanacaktır. Bununla birlikte, bu cihazlar standartlaştırılmış protokollere göre onaylanmalı (websitesi: www.dableduacational.org) ve doğrulukları belirli aralıklarla civalı sfingomanometreyle karşılaştırılarak kontrol edilmelidir. Özellikle kendi ölçüm yapan hastalar, kullandıkları cihazın manometre göstergesi 0 rakamını gösterse bile, birkaç ayda bir cihazın kalibrasyon edilmesi gerekliliğini unutmamalıdır. Bu ofiste kullanılan cihazlar için de geçerlidir. olmalıdır. Hasta oturur durumda ise önkol çukuru kalp hizasında olacak biçimde kol desteklenmelidir. Eğer önkol çukuru bu seviyenin altında kalır ise bu Kan basıncı ölçümünde şu koşullar yerine getirilmelidir; a. Kan basıncı ölçümünde hasta kaynaklı hataları minimuma indirmek için hasta sessiz bir odaya alınmalı. Oturur durumda en az 5 dakika dinlenmiş olmalı, ölçüm sırasında kolunu sıkan kıyafetlerden arınmış olmalı ve konuşmamalıdır. Kan basıncında yükselmelere neden olabileceğinden, ölçümden en az yarım saat öncesinde kahve, alkol ve sigara içmemiş, yemek yememiş ve egzersiz yapmamış olmalıdır. b. Hastanın pozisyonu ne olursa olsun manşon kalp düzeyinde 21 Numune Sağlık Dergisi EKİM - KASIM 2011 c. Kan basıncı ölçümü sırasında hastanın sırtı bir desteğe dayanmalıdır. Aksi durumda gövdenin dik tutulma eforu kan basıncını 10 mmHg yükseltebilir. d. Manşon seçimi doğru kan basıncı ölçümü için gereklidir. 12-13 cm eninde ve 35 cm uzunluğundaki standart manşonlar, erişkin hastaların %99’u için yeterlidir. Şişman kollu olanlar için daha büyük ebatlı, zayıf hastalar ve çocuklar için ise, daha küçük ebatlara sahip manşonlar kullanılmalıdır. Manşon kolun en az %80’ini sarmalıdır. e. Cihazın manşonu manometre basıncı nabzın kaybolduğu noktanın 30 mmHg üzerinde olacak biçimde şişirilmelidir. Daha sonra basınç 2-3 mmHg/saniye hızında düşürülmelidir. Bu süre içinde brakial arter üzerine konan bir steteskop ile Korotkoff sesleri dinlenmelidir. Seslerin ilk duyulduğu değer sistolik kan basıncı değeridir. Diyastolik kan basıncı değeri olarak seslerin tamamen kaybolduğu an (Korotkoff faz V) kabul edilir. Eğer sesler sıfıra kadar uzanıyor ise seslerin boğuklaştığı andaki (Korotkoff faz IV) değer diyastolik kan basıncı olarak kabul edilir. Eğer Korotkoff sesleri zayıf ise hasta kolunu kaldırıp 5-10 kez elini açıp kapamalıdır. Daha sonra manşon yeniden şişirilmelidir. KAN BASINCI ÖLÇÜMÜNDE 12 KURAL durumda ölçülen kan basıncı 8-10 mmHg kadar yüksek bulunabilir. 1 Son yarım saatlik süre içinde sigara, kahve veya alkol içip içmediğini, yemek yiyip yemediğini ve egzersiz yapıp yapmadığını sor. 2 Kişinin en az 5 dakika oturur pozisyonda istirahat etmiş olmasını sağla. 3 Kol çapına uygun bir manşon seç. 4 Kan basıncını ilk kez ölçüyorsan her iki koldan oturur ve ayakta pozisyonlarda ölçüm yap. İzlem için ölçüyorsan sağ kolu tercih et. 5 Manşonu dirseğin 2 parmak üstünde hortumlar dirsek çukurunun ortasına gelecek ve çok sıkı veya gevşek olmayacak şekilde sar. 6 Ölçüm yapılacak kola kalp hizasında olacak ve dirsek kıvrık olmayacak şekilde pozisyon ver. 7 Brakiyal arteri palpe et. 8 Stetoskobu brakial arter üzerine gelecek şekilde yerleştir ve manşonun içine sokma. 9 Manşonu saniyede 5-10 mmHg olacak şekilde brakiyal arteri dinleyerek olası sistolik basıncın 15-20 mmHg üzerine kadar şişir. 10 Manşonu saniyede 2-3 mmHg’lik hızla boşaltmaya başla. 11 Korotkoff seslerini duymaya başladığın kan basıncı düzeyini sistolik, seslerin kaybolduğu düzeyi diyastolik kan basıncı olarak al. 12 Ölçtüğün kan basıncı değerini hastaya söyle ve yorumla. i. Diyabetiklerde, 65 yaş üzerindeki hastalarda ve antihipertansif ilaç kullanan semptomatik hastalarda, ayağa kalktıktan 1 ve 5 dakika sonra postüral ölçümler yapılmalıdır. Sistolik kan basıncı 20 mmHg’dan fazla düşerse, postüral hipotansiyon kabul edilerek direk vazodilatatör etkili ilaç kullanımından kaçınılmalıdır. Kan basıncı gün içinde diürnal varyasyon gösterebilir. Gün boyunca çalışılan saatlerde yükselir. Dinlenme saatlerinde ve evde daha düşüktür. Hatta günden güne, aydan aya ve mevsimden mevsime değişimler saptanabilir. Kan basıncı hafifçe yükselmişse, hastanın “olağan” kan basıncını olabildiğince doğru tanımlayabilmek için h. Kan basıncı her iki koldan ölçülmeli ve yüksek olan taraf değerlendirmeye alınmalıdır. Aort koarktasyonunun ekarte edilebilmesi için ilk değerlendirmede kan basıncı bir alt ekstremiteden de ölçülmelidir. f. İki dakika ara ile iki ölçüm yapılmalı ve ortalaması alınmalıdır. Eğer iki ölçüm arasında 5 mmHg’dan fazla fark var ise aradaki fark 5 mmHg’nın altına inene kadar ölçümlere devam edilmelidir. g. Kalp hızı, nabız palpasyonuyla (en az 30 saniye), hasta oturur durumdaki ikinci ölçümden sonra ölçülmelidir. Numune Sağlık Dergisi EKİM - KASIM 2011 22 ölçümlerin birkaç ay boyunca tekrarlanması gerekir. Genellikle, hipertansiyon tanısı her muayene ziyaretinde en az iki kan basıncı ölçümüne ve en az 2-3 muayene ziyaretine dayanmalıdır. Ancak, özellikle şiddetli vakalarda tanı tek bir ziyarette elde edilen ölçüm sonuçları esas alınarak konabilir. Diürnal varyasyon hipertansif hastalarda da mevcudiyetini sürdürür ve hatta daha da belirginleşmiştir. Ancak malign hipertansiyon, gebelik toksemisi, son dönem böbrek yetmezliği ve sekonder hipertansiyon formlarında diürnal varyasyon bozulmuş olabilir. Kardiyak ve serebrovasküler olayların sabahları daha sık görüldüğüne ilişkin kanıtlar mevcuttur. Bu durum, olasılıkla sabahları uykudan uyanırken meydana gelen keskin kan basıncı artışıyla ve trombosit agregasyonunun artması, fibrinolitik aktivitenin azalması ve sempatik aktivasyonla ilişkilidir. Evde kan basıncı ölçümü Hastanın kan basıncının kendisi tarafından evde ölçülmesine dayalı bu izleme yönteminin muayenehane değerlerinden avantajlı yanları vardır. Beyaz gömlek etkisinden (izole muayenehane hipertansiyonu) kurtulmayı sağlar ve uzun dönemde çok sayıda ölçüme izin vermesi açısından değerlidir. Uç organ hasarının varlığı, Sistolik Diyastolik progresyonu ve Aktivite kan basıncı değişimi kan basıncı değişimi kardiyovasküler (mmHg) (mmHg) olay gelişme Çalışma 16 13 riskini, Yürüme 12 5.5 muayenehane Giyinme 9.5 9.5 ölçümlerine göre Telefonla konuşma 9.5 7.2 daha iyi öngörür. Yemek yeme 8.8 9.6 Konuşma 6.7 6.7 Bu yöntemin TV seyretme 0.3 1.1 dezavantajı Dinlenme 0 0 hastanın ölçüm Uyuma -10 -7.6 sırasında yapacağı Kan basıncı kişinin fizik ve mental aktivitesine göre gösterdiği değişiklikler hatalardır. kullanılıyorsa, hastaya kolunu ölçüm Elektronik aygıtlarla ölçüm yapılması, sırasında kalp düzeyinde tutması kısmen hataları ortadan kaldırmakla önerilmelidir. birlikte, bu kez de elektronik aygıtların kendilerine özgü teknik sorunlar, Hastaya ölçümleri birkaç dakika bunların kullanımlarının güvenilirliğini dinlendikten sonra, oturur durumdayken, tartışılır hale getirmektedir. tercihen sabah ve akşam yapması öğretilmelidir. Hastaya, kan basıncındaki Onaylanmış cihaz kullanımı spontan değişkenlik nedeniyle, ölçümler önerilmelidir. Mevcut bilekten ölçüm arasında sonuçların farklı olabileceği yapan cihazların ancak birkaçı tatmin anlatılmalıdır. Evdeki ölçümlerin ofisten edici şekilde onaylanmıştır. Koldan daha düşük olduğu akılda tutulmalıdır. ölçüm yapan cihazlar daha tatmin Evde ölçülen 130-135/85 mmHg, edicidir. Bilekten ölçüm yapan bu klinikte ölçülen 140/90 mmHg’ya cihazlardan biri karşılık gelmektedir. Eğer evde kan basıncı ölçümleri, hastada anksiyeteye yol açıyorsa veya kendi kendine tedavi rejimlerinde değişikliğe gidiyorsa, hasta evde kan basıncı takiplerinden vazgeçirilmelidir. 23 Numune Sağlık Dergisi EKİM - KASIM 2011 DR. ABDÜLSAMET ERDEN, DR. TUNCAY ASLAN Kayseri Eğitim ve Araştırma Hastanesi İç Hastalıkları Kliniği DOÇ. DR. MEHMET KANBAY Kayseri Eğitim ve Araştırma Hastanesi Nefroloji Kliniği Ambulatuar Kan Basıncı Ölçümü, Eski Kavramlar ve Yeni Yaklaşımlar Hipertansiyonun tanı ve tedavisinde, doğru kan basıncı ölçüm tekniklerinin geliştirilme çabası, yirmi yılı aşkın süredir Kardiyoloji, Nefroloji ve İç Hastalıkları pratiğinde önemli yer tutmaktadır. 1960’lı yıllarda Dr. Maurice Skolow tarafından, ambulatuar kan basıncı ölçümü ve kendi kendine (evde) kan basıncı ölçümü şeklinde iki teknik geliştirilmiştir. Bu derlemede, kardiyovasküler mortalite ve morbidite açısından yüksek risk taşıyan hastalarda hipertansiyon tanı ve tedavisinde, 24 saatlik ambulatuar kan basıncı ölçümüne dayanan yöntemlerin kullanılmasının etkinliği irdelenmiştir. Ambulatuar Kan Basıncı Ölçüm Tekniği Ambulatuar kan basıncı ölçüm yöntemi, hastanın normal günlük aktivitesine devam ettiği süreçte, otomatik olarak kan basıncını ölçme tekniğidir. Numune Sağlık Dergisi EKİM - KASIM 2011 Tekrarlayan klinik ve ev ölçümleri ile kıyaslandığında, daha güvenilir sonuçlar vermesi yanında; gece değerlerini de ölçmesi açısından önemli bir yöntemdir. Kan basıncı ölçümü yapabilen taşınabilir elektronik bir cihazla, belirli zaman aralıklarında yapılan ölçümlerin kaydedilmesi şeklinde bir işlemdir. Halen ambulatuar kan basıncı ölçümü, üst kola tansiyon aleti manşonu bağlanarak, osilometrik teknikle yapılmaktadır. Ambulatuar kan basıncı ölçümü ile, genelde 30 dk aralıklı olarak, 24 saat süreyle aralıksız kan basıncı ölçümü yapılmaktadır. Günümüzde teknolojik ilerlemelerle, 24 saatte 100 kan basıncı okuması yapabilen ergonomik cihazlar geliştirilmiştir. hipertansiyon tanısının yanında, kan basıncının kısa süreli değişimi, diurnal değişimi ve ortalama değerini içeren üç ana ölçüm hakkında bilgiler vermektedir. Kan basıncı hipertansif ve normotansif hastaların her ikisinde de, sirkadiyen ritim gösterir. Kan basıncı, günlük fiziksel aktiviteye paralel bir seyir göstermektedir. Sabah uyanma ile birlikte yükselmeye başlar. Saat 6 ile 12 arası değerler maksimum olur ve bunu takiben gece boyunca, saat 2 ve 4 arasındaki en düşük değerine kadar tedricen azalmaktadır. Kan basıncı pik değerine sabah 6 civarında ulaşmakta ve buna sabah dalgası denmektedir. Hipertansiyonla ilgili 7030 hastadan oluşan meta analiz sonucunda, ambulatuar kan basıncı ölçümü kardiyovasküler sonuçların tahmininde, konvansiyonel kan basıncı ölçümüne üstün olduğu bulunmuştur ve altın standart olarak kabul edilmektedir. Ambulatuar Kan Basıncı Ölçümünün Avantajları Ambulatuar kan basıncı ölçümü; 24 Sağlıklı Bireylerde Ambulatuar Kan Basıncı Ölçümü Birçok kılavuzda, hastanın kan basıncını değerlendirmek için, 24 saatlik ortalama kan basıncı ölçümleri önerilmektedir. Bu kriterle hastalar değerlendirildiğinde, normotansif insanların %45’inin, ambulatuar kan basıncı ölçümüyle hipertansif olduğu tespit edilmiştir. Dipper ve NonDipper Patern Normotansif ve hipertansif hastaların her ikisinde de, gece ve gündüz sistolik ve diyastolik kan basıncı oranında ortalama %10-20 fark gözlenmesine dipper patern denir. Bu farkın %10’dan daha az olmasına ise, nondipper patern denir. Yapılan çalışmalarda nondipper paternin, yüksek kardiyovasküler morbidite ve mortalite ile ilişkili olduğu saptanmıştır. Nondipper paternin etyolojisi karışıktır. Aşırı sempatik aktivite, uyku kalitesinin düşük olması, aşırı egzersiz, otonom disfonksiyon, diyabetes mellitus, ileri yaş, obezite, preeklampsi, malign hipertansiyon ve volüm yüklenmesine sekonder kalp ve renal yetmezlik tablolarında gözlenebilir. Tuz duyarlı insanların, tuz dirençli insanlara göre nondipper paterne daha eğilimli olduğu, düşük tuz diyeti uygulandığında bu insanların dipper paterne geçtiğine ait veriler mevcuttur. Kan basıncı bazı hastalarda, gece uyku boyunca gündüze göre daha yüksek olabilir. Buna reverse dippers denir. Bu patern uzun dönem kötü sonuçlarla ilişkili bulunmuştur. Uzun süre takipli çalışmalarda, son dönem böbrek yetmezliği ve tip 1 diyabetes mellitusa eşlik eden nondipper paternin, renal fonksiyonda azalma ve proteinüride artışla ve sonuçta kötü renal prognozla ilişkili olduğu gözlenmiştir. Ambulatuar Kan Basıncı Ölçümünde Klinik Uygulamalar Hipertansiyon tanı ve takibinde, ambulatuar kan basıncı ölçümünün hastane kan basıncı ölçümüne üstün olduğu gösterilmiştir. Hipertansiyon tedavi, tanı ve seyrinde ortaya çıkabilecek otonomik disfonksiyon, noktürnal hipertansiyon, tedaviye bağlı sekonder hipotansiyon, epizodik hipertansiyon, rezistans hipertansiyon, gizli hipertansiyon ve beyaz önlük hipertansiyonu şüphesinde; ambulatuar kan basıncı ölçümünün spesifik endikasyonlarıdır. artışla birlikteliğidir. Bu tanıyla izlenen hastalarda, ilerleyen dönemlerde devamlı hipertansiyon ve stroke gibi komplikasyon gelişim riski artar. Bu nedenle beyaz önlük hipertansiyonu tanısı alan hastaların, ambulatuar kan basıncı ölçümü ile uzun dönem takibi tavsiye edilir. Gizli (maskeli) hipertansiyon Sadece ambulatuar kan basıncı ölçümü ile tanımlanabilen önemli bir diğer klinik tablodur. Bu hastaların hastane (ofis) kan basıncı normal, gündüz (ev) ambulatuar kan basıncı ölçümü yüksektir. Gizli hipertansiyon prevelansının, %10-20 oranında olduğu tahmin edilmektedir. Beyaz önlük hipertansiyonu gibi, kardiyovasküler morbidite açısından bağımsız prediktördür. Ambulatuar Kan Basıncı Ölçümünde Sınırlandırıcı Faktörler ve Sonuç Beyaz önlük hipertansiyonu Hedef organ hasarı olmayan, klinik dışında kan basıncı en az 2 defa <140/90 mmHg’nın altında, klinik ölçümde >140/90 mmHg’nın üzerinde en az 3 ölçüm varlığı, beyaz önlük hipertansiyonu olarak tanımlanır. İzole klinik hipertansiyon olarak ta tanımlanır. Beyaz önlük hipertansiyonunun önemli kabul edilmesinin nedeni, kardiyovasküler riskte 25 Yukarıda adı geçen çeşitli klinik avantajlarına rağmen; yüksek maliyet, ölçüm cihazına hastanın uyumu (uyku sıkıntısı) ve cuff altında peteşi ve purpura gelişebilmesi, klinik pratikte karşılaşılan sık sorunlardır. Diğer tansiyon tanımlayıcı tekniklerden çok pahalı olmasına rağmen;, hipertansiyon tedavisinin etkinliğini değerlendirmede, beyaz önlük ve maskeli hipertansiyon tanılarının konulmasında yararı oldukça açıktır. Esansiyel hipertansiyonu olan hastalarda, kan basıncı kontrolü esastır. Etkin antihipertansif tedavi ile koroner olaylarda %23, kardiyovasküler ölüm sıklığında %18, inme sıklığında %30 ve tüm nedenlere bağlı ölüm bildiriminde %13 azalma sağlandığı düşünüldüğünde; ambulatuar kan basıncı ölçümü, kontrolsüz hipertansiyon olan hastaları tanımlamak veya dışlamak için uygun bir metoddur. Numune Sağlık Dergisi EKİM - KASIM 2011 DOÇ. DR. İHSAN ERGÜN Ufuk Üniversitesi Tıp Fakültesi, Nefroloji Bilim Dalı Renal Parankimal ve Renovasküler Hipertansiyon Renovasküler hipertansiyon; böbrek dokusunun arteriyel dolaşımını etkileyen durumlara bağlı kan basıncında yükselme olmasıdır. Altta yatan patolojiden bağımsız olarak ortaya çıkan tablo, renal perfüzyon basıncındaki azalmadır. Sekonder hipertansiyonun en sık nedeni renal parankimal ve renovasküler hastalıklardır. Hipertansiyon; akut veya kronik seyirli renal parankimal hastalıkların birçoğunun seyrine eşlik eden bir bulgudur. Parankimal böbrek hastalıklarında, pek çok farklı mekanizma ile hipertansiyon gelişebilir. Örneğin; poststreptokoksik glomerülonefrit gibi akut glomerüler hastalıklarda hipertansiyon esas olarak volüm yüküne bağlı iken, vaskülit ve skleroderma gibi akut vasküler hastalıklarda iskemiye bağlı renin anjiyotensin aldosteron sisteminin (RAAS) aktivasyonu hipertansiyonun esas nedenidir. Kronik böbrek hastalığında; volüm yükü, sempatik sinir sistemi ve RAAS’ın aktivasyonu, sekonder hiperparatirodizm ve endotel disfonksiyonu gibi pek çok farklı mekanizma ile hipertansiyon gelişebilir. Hipertansif bir hasta incelenirken mutlaka böbrek fonksiyonları değerlendirilmeli ve iyi bir idrar analizi yapılmalıdır. İdrar; proteinüri, hematüri, pyüri ve/veya silendirlerin varlığı açısından değerlendirilmeli, kan üre azotu ve kreatinin düzeylerine bakılmalı ve glomerüler filtrasyon hızı hesaplanarak, hipertansiyona yol açabilecek olası bir böbrek hastalığı gözden kaçırılmamalıdır. Renovasküler hipertansiyon; böbrek dokusunun arteriyel dolaşımını etkileyen durumlara bağlı kan basıncında yükselme olmasıdır. Altta yatan patolojiden bağımsız olarak ortaya çıkan tablo, renal perfüzyon basıncındaki azalmadır. Kan akımı ve perfüzyon basıncında saptanabilir değişiklik olması Numune Sağlık Dergisi EKİM - KASIM 2011 26 için, renal arterde % 75-80 oranında daralma olması gerekir. Kritik düzeyde daralma ile renal perfüzyon basıncı azalınca juxtaglomerüler aparatustan renin salgılanır ve RAAS aktive olur. Renal perfüzyonda düzelme sağlanana kadar, sistemik arteriyel basınçta yükselme devam eder. Klinikte renal perfüzyonda azalmaya neden olan durum; çift böbrek varlığında yalnızca bir böbreğin damarında daralma ya da tek böbrek mevcudiyetinde o böbreğe giden arterde daralma şeklinde karşımıza çıkabilir. Çift böbrek tek darlık modelinde, dar olan tarafta RAAS aktive olur ve sodyum (Na) retansiyonu meydana gelir ve buna bağlı arteriyel kan basıncı yükselir. Buna karşılık olarak normal olan diğer böbrekte, basınç natriürez mekanizması devreye girer ve etkili bir şekilde Na atılımı sağlanarak, intravasküler volüm normal sınırlarda tutulmuş olur. Stenotik tarafta perfüzyon basıncının düşük olması o tarafta inatçı RAAS aktivasyonuna yol açar. Sonuç olarak, anjiyotensin II bağımlı hipertansiyon ve hipokalemi ile birlikte sekonder aldosteronizm gelişir. Tek darlık tek böbrek hipertansiyonunda ise, tüm renal kütle poststenotik basınca maruz kalmıştır. Artmış sistemik basıncı dengeleyecek bir karşı böbrek yoktur. Sonuçta Na retansiyonu ve kan volümünde genişleme olur. Artmış volüm RAAS’ı baskılar ve kan basıncı yüksekliği volüm kaybı olmadıkça tipik olarak volüm bağımlıdır. Renovasküler hipertansiyonun en sık nedeni aterosklerotik renovasküler hastalıktır. 50 yaş üzerinde dirençli sistemik hipertansiyonun en sık nedenidir. Hastalarda genellikle diğer vasküler yataklarda da ateroskleroza ait bulgular mevcuttur. Daha çok genç bayanlarda görülen fibromüsküler displazi, erken yaşlarda ortaya çıkmış ciddi hipertansiyonu olan tüm bireylerde akla gelmelidir. Renovasküler hipertansiyon aile öyküsü bulunmayan 30 yaş altı ve 50 yaş üstü ciddi hipertansiyonu olan ve özellikle ailesinde hipertansiyon öyküsü olmayan bireylerde akla getirilmelidir. Hipertansiyon ani başlangıçlıdır ve kontrolü güç olabileceği gibi, önceleri kolay kontrol altına alınabilen kan basıncının kontrolünün güçleşmesi de renovasküler hipertansiyonu akla getirmelidir. Angiotensin konverting enzim inhibitörleri ve/veya angiotensin reseptör blokörleriyle tedavi sonrası meydana gelen akut böbrek yetmezliği, tekrarlayan akciğer ödemi ataklarının varlığı ve etiyolojisi saptanamayan akut böbrek yetmezliğiyle de hasta prezente olabilir. Hastanın fizik muayenesinde abdominal üfürüm ve ileri göz dibi değişiklikleri saptanabilir. Laboratuar incelemelerinde hipokaleminin varlığı, proteinüri, plazma renin aktivitesinde yükselme ve ultrasonografik incelemede böbrek boyutlarında asimetri (iki böbrek boyutu arasında 1,5 cm’den fazla fark olması) olması hastalığı destekleyici bulgulardır. yüksektir. Kaptoprilli renogram aynı zamanda revaskülarizasyondan faydayı belirlemede de önemli bir testtir. Renal arter doppler ultrasonografi ucuz, kontrast gerektirmeyen, ana renal arterdeki patolojileri etkin olarak gösteren non invaziv bir tetkiktir. Manyetik rezonans anjiyografi, hem yapısal görüntüleme hem de fonksiyon açısından bilgi vericidir. Renal arter darlığına fibromüsküler displazi yol açmış ise cerrahi ve endovasküler revaskülarizasyona yanıt iyidir. Aterosklerotik renal arter stenozunda tedavi tüm değiştirilebilir kardiyovasküler risk faktörlerine yönelik olmalıdır. Obezitenin tedavisi, sigaranın bırakılması, hiperlipidemi ve kan basıncının kontrolü sağlanmalıdır. Çoğu hastada eşlik eden esansiyel hipertansiyonun varlığı nedeni ile başarılı revaskülarizasyon sonrasında da antihipertansif ilaç ihtiyacı devam edebileceği unutulmamalıdır. Kan basıncı kontrolü güç olan ve/veya medikal tedavi sırasında renal fonksiyon kaybı gelişen hastalar renal revaskülarizasyondan önemli oranda fayda görürler. Tanıda renal arterdeki stenotik vasküler lezyonun gösterilmesi gerekir. Konvansiyonel anjiyografi referans yöntem olmakla birlikte, daha az invaziv bir yöntem ile yüksek şüphe söz konusu ise yapılmalıdır. Renal perfüzyonu belirlemede kaptoprilli renogram yapılabilir. Kaptoprilli renogram tamamen normal ise negatif prediktif değeri çok 27 Numune Sağlık Dergisi EKİM - KASIM 2011 DR. KERİM KÜÇÜKLER, DOÇ. DR. DİLEK BERKER ANEAH Endokrinoloji ve Metabolizma Hastalıkları Kliniği Endokrin Hipertansiyon Hipertansiyon olgularının yaklaşık %90’ının nedeni saptanamaz ve esansiyel hipertansiyon olarak adlandırılır. Nedeni saptanabilen %10 civarındaki olgu ise sekonder hipertansiyon olarak adlandırılır. Sekonder hipertansiyon nedenleri arasında renal ve endokrinolojik nedenler, uyku apne sendromu, gebeliğe bağlı hipertansiyon, nörolojik nedenler, ilaç kullanımı ve aort koarktasyonu yer alır. Sekonder hipertansiyon için risk faktörleri; tedaviye dirençli hipertansiyon, daha önce kontrol altında olan kan basıncının yükselmesi, sistolik kan basıncı>180 mmHg veya diastolik kan basıncı>110 mmHg olması, hipertansiyonun 20 yaş öncesi veya 50 yaş sonrası başlaması, adrenal insidentaloma, hipertansif uç organ hasarı bulguları, aile öyküsü olmaması, anamnez, fizik muayene ve laboratuvar bulgularının sekonder hipertansiyon ile uyumlu olmasıdır. Etyolojik nedenlerin kolayca gözden geçirilmesi için ABCDE kısaltması kullanılabilir. A: accuracy, apnea, aldosteronism, B: bruits, bad kidney, C: catecholamines, Numune Sağlık Dergisi EKİM - KASIM 2011 coarctation, cushing’s syndrome, D: drugs, diet E: erythropoietin, endocrine disorders. Endokrin nedenler arasında primer aldosteronizm, feokromasitoma, nöroendokrin tümörler, Cushing sendromu, primer hiperparatiroidi, hipertiroidi, hipotiroidi, akromegali ve konjenital adrenal hiperplazi bulunur. neden olarak hipertansiyon oluşturur. Malign hipertansiyona sık rastlanmaz. Adenom ile hiperplazi arasında tansiyon değerleri açısında belirgin fark görülmez. Retinopati hafif düzeydedir. Mineralokortikoid Artışı ile Seyreden Klinik Tablolar Primer Aldosteronizm Renin-anjiotensin sisteminden bağımsız aşırı aldosteron üretimi vardır. En sık neden idiyopatik hiperaldosteronizm ve aldosteron salgılayan adenomdur. Sekonder hipertansiyonu olan hastaların %5-13’ünde primer hiperaldosteronizm saptanır. Artan aldosteron su ve tuz tutulumu, pozitif inotropik etki ve hipokalemiye bağlı vazokonstriksiyona 28 a. Primer hiperaldosteronizm İdiyopatik bilateral hiperplazi %60-70 Aldosteron salgılayan adenom %30 Unilateral hiperplazi <%1 Familyal hiperaldosteronizm %1-3 Adrenokortikal karsinom %0,1-2 Ektopik aldosteron salgılayan tümörler b. Deoksikortikosteron fazlalığı Deoksikortikosteron salgılayan tümörler Kongenital adrenal hiperplazi 11ß-hidroksilaz eksikliği 17α-hidroksilaz eksikliği Androjen ve östrojen üreten adrenal tümörler Primer kortizol direnci sendromu c. Kortizol fazlalığı Cushing sendromu Ektopik ACTH sendromu Glukokortikoid reseptör direnci d.Mineralokortikoid aktivite artışı (renal nedenli) Mineralokortikoid reseptörü aktive eden mutasyon Psödohiperaldosteronizm tip 2 (gordon sendromu) 11ß-hidroksisteroid dehidrogenaz enzim eksikliği (doğumsal, edinsel -licorice, karbenokselon-) Liddle sendromu 17 Alfa Hidroksilaz Eksikliği Enzim eksikliğine bağlı olarak kortizol ve seks streoidlerinin sentezi azalır. Adrenokortikotropik hormon (ACTH) artışına bağlı olarak deoksikortiksteron (DOC) ve kortikosteron artar. Hipokalemi ve hipertansiyon görülür. 11 Beta hidroksilaz Eksikliği: Enzim eksikliğine bağlı olarak artan ACTH, DOC ve 11 deoksikortizolü arttırır. Androjen artışına bağlı virilizasyon, erkek çocuklarda erken püberte görülür. Her iki enzim eksikliğinde de deksametazon tedavisi ile hipertansiyonda düzelme görülür. Glukokortikoid İle Düzeltilebilir Hiperaldosteronizm Otozomal dominant geçişli bir genetik hastalıktır. 11 beta hidroksilaz ve aldosteron sentaz genleri arasında çaprazlama sonucunda şimerik bir gen oluşur. Bu mutasyonun sonucu olarak aldosteron sentezi normal sekretogogu olan anjiotensin II yerine ACTH’nın kontrolüne girer. Aldosteron aberan olarak zona fasikülatadan salgılanır. Aldosteron salgısı artar, idrarda mutant genin ürünü olan 18-oksokortizol ve 18OH kortizol çalışılarak tanı konabilir. Glukokortikoid tedavisi ile hipertansiyon kontrol edilebilmektedir. Görünürde Mineralokortikoid Fazlalığı 11 beta hidroksisteroid dehidrogenaz (11 b-HSD) enzimi böbrekte kortizolün kortizona çevrilerek inaktive edilmesini sağlar. 11 b-HSD enzim aktivitesi herediter nedenlerle veya meyan kökü (glycyrrhetinic acid), tütün çiğneme gibi nedenlerle azalırsa, kortizol kortizona dönüşemediği için birikerek mineralokortikoid reseptörlerine 29 bağlanır. Glukokortikoidler ile endojen kortizol salgısı baskılanabilir, alternatif olarak spironolakton kullanılabilir. Cushing Sendromu En sık ACTH salgılayan hipofiz adenomu ve sürrenal adenom nedeni ile gelişen hiperkortizolemiye bağlıdır. Endojen hiperkortizolemide %80, eksojen hiperkortizolemide %10-20 oranında hipertansiyon görülür. Numune Sağlık Dergisi EKİM - KASIM 2011 Hipertansiyon gelişiminde anjiotensin-II artışı, vazokonstriktörlere artmış duyarlılık, katekolamin yıkımının azalması, epinefrin sentezinin artışı, kinin, prostaglandin gibi vazodilatörlerin azalması, artan kortizolün mineralokortikoid etkisi ve plazma hacminde artış rol oynar. yetmezliğine sekonder gelişebilir. Reninanjiotensin sistemindeki bozuklukların, vasküler duvarda yapısal ve fonksiyonel anormalliklere bağlı olarak hipertansiyon geliştiği düşünülmektedir. Paratiroidektomi sonrası hipertansiyonda düzelme belirgin değildir. Hipotiroidizm Feokromasitoma Sekonder hipertansiyonun %3’nü oluşturur. Azalmış kardiyak output, ekstravasküler volüm ve vasküler direnç artışına bağlı diastolik hipertansiyon görülür. Sadece L-tiroksin tedavisi ile %32 hastada tansiyon normale döner. Tüm kalıcı hipertansiyonların %0,05 %0,01’inden sorumludur. Devamlı veya ataklar halinde hipertansiyon (%90), baş ağrısı, terleme ve çarpıntı şikâyetleri saptanabilir. Semptomlar katekolaminlerin salınma sıklığına ve miktarına göre değişkenlik gösterir. %90 olguda tedavi sonrası hipertansiyon düzelir. Aşağıda belirtilen hastalar feokromasitoma açısından taranmalıdırlar. Klinik belirti ve bulgusu olanlar (hiperadrenerjik atak) Dirençli hipertansiyon Hipertiroidizm Kardiyak output artışı ve periferik vasküler direnç azalmasına bağlı olarak sistolik hipertansiyon görülür. Primer Hiperparatiroidizm % 30-40 hastada hipertansiyonla birlikte görülür. Primer veya böbrek Aile öyküsü (feokromasitoma, multipl endokrin neoplazm, nörofibromatozis) Adrenal insidentaloma varlığı Anestezi, entübasyon, cerrahi, gebelik, anjiografi sırasında açıklanamayan hipertansif atak veya şok <20 yaş hipertansiyon İdiyopatik dilate kardiyomyopati Akromegali Olguların çoğunda hipofiz bezinde büyüme hormonu salgılayan adenom vardır. Hipertansiyon %35 sıklıkta görülür. Büyüme hormonunun IGF1aracılıklı sodyum tutucu etkisi, hiperinsülinemi, uyku apnesi, adrenerjik aktivite artışı, kardiyak hipertrofi ve kontraktilite artışı rol oynar. Tedavi ile büyüme hormonu düşüşü sağlanan hastaların bir kısmında hipertansiyonda düzelme izlenir. Hiperinsülinemi İnsülin sempatik sinir sistemini aktive eder, vazokonstriksiyon yapar, böbrekten sodyum geri emilimini arttırır, intravasküler hacim artar. İnsülin direncinde insülinin vazodilatatör etkisi bozulur. Tek başına hipertansiyon nedeni değildir. Nöroendokrin Tümörler Karsinoid sendromda hipo-hipertansiyon, nöroblastoma ve paragangliomalarda katekolamin artışına bağlı hipertansiyon görülebilir. Numune Sağlık Dergisi EKİM - KASIM 2011 30 UZ. DR. ÖZGÜL UÇAR ANEAH Kardiyoloji Kliniği Sekonder Hipertansiyon Nedeni Olarak Kalp: Aort Koarktasyonu Aort koarktasyonu, aort arkusunun doğuştan daralması olarak tanımlanır. Koarktasyon genellikle “ligamentum arteriosum” düzeyindedir ve sıklıkla diğer doğuştan kalp anormallikleri ile birliktedir (örn. iki yaprakçıklı aort kapağı, ventriküler septal defekt, mitral kapak anormallikleri). Daralan segmentin distaline kan akımı azalır ve aortanın proksimali ve distali arasında giderek kollateral damarlar oluşur. Erkeklerde 2 kat daha sık görülür. Olgular asemptomatik olabileceği gibi; üst ekstremitede kan basıncı yüksekliğinden kaynaklanan baş ağrısı, burun kanaması gibi yakınmalarla da başvurabilir. Bu hastalarda aort anevrizması, aort diseksiyonu, beyin damarı anevrizması, erken yaşta aterosklerotik kalp hastalığı, kalp yetersizliği ve endokardit gelişim riski artmıştır. Fizik muayenede aort koarktasyonu düşündüren bulgular şunlardır: 1- Hipertansiyonun erken yaşta başlaması 2- Alt ekstremitelerde kladikasyo 3- Alt ve üst ekstremite arasında belirgin kan basıncı farkı olması (üst ekstremitede >20 mmHg yüksek olması önemli koarktasyon göstergesidir) 4- Femoral nabızların alınamaması 5- Sol interskapuler bölgede sistolik üfürüm duyulması Aort koarktasyonundan şüphelenilen tüm hastalara elektrokardiyografi (EKG) çekilmelidir. EKG normaldir veya yüksek voltaj ile beraber yüklenme bulguları bulunur. Akciğer filminde kalp boyutu normal veya hafif artmıştır. Dördüncü 31 ve sekizinci kostalar arasında çektiklenme ve koarktasyon bölgesinde “3” işareti izlenebilir. Tanı ekokardiyografi (kalp ultrasonu), manyetik rezonans görüntüleme, bilgisayarlı tomografi ve aort anjiyografisi kullanılabilir. Ekokardiyografi tanıda ilk basamak tetkiktir ve darlığın yeri ile derecesini belirlemede kullanılır ancak yetersiz olduğu vakalar olabilir. Ekokardiyografinin yetersiz olduğu durumlarda sayılan diğer tetkikler kullanılabilir. Tedavide perkütan transkateter anjiyoplasti, darlık bölgesinin cerrahi rezeksiyonu ve ucuca veya tüp greft ile anastomozu uygulanabilir. Darlık başarı ile giderilse bile %75 olguda hipertansiyon devam eder. Rezidüel hipertansiyon, geç yaşta tamir yapılan hastalarda daha sıktır. Nedenleri arasında arterlerde yapısal değişiklikler bulunması, renin-anjiyotensinaldosteron sistemi aktivitesinin devam etmesi ve aort arkusunun hipoplazik olması sayılabilir. Yine tamir yapılsa bile, aortta yaygın arteriopati olduğundan diseksiyon riski devam eder. Tamir sonrasında hastalar hipertansiyon, tekrarlayan darlık gelişimi ve aort anevrizması yönlerinden takip edilmelidir. Hipertansiyon tedavisinde beta-blokerler ilk tercihtir. Numune Sağlık Dergisi EKİM - KASIM 2011 DOÇ. DR. FATİH DEDE ANEAH Nefroloji Kliniği Hipertansiyon ve Böbrek Hipertansiyonun ortaya çıkışında, böbreklerin içinde yer aldığı birçok mekanizma suçlanmaktadır. Akut veya kronik böbrek hastalıklarının seyrinde, hipertansiyonun sıklıkla tabloya eşlik ettiği düşünüldüğünde ve böbrek hastalıklarının ortaya çıkışı ve progresyonunda hipertansiyonun hemen daima sahnede yer aldığı akla gelince; böbreklerin hipertansiyonla ilişkisinde, katilin ve maktulün kim olduğunu sanırım daha uzun süre hiç kimse net olarak söyleyemeyecektir. Numune Sağlık Dergisi EKİM - KASIM 2011 Hipertansiyonun gelişiminde böbreğin rolü Böbrekler başta hücre dışı sıvı dengesinin kontrolü (natriürez ve diürezin düzenlenmesi) ve renin anjiotensin aldosteron sistemi (RAAS) üzerinden, kan basıncının kontrolünde ana rolü üstlenmiştir. RAAS’ın en önemli son ürünü anjiotensin II (AII)’dir. AII, tüm vasküler yapılar üzerinde vazokonstriktör etkiye sahiptir. Bunun yanında RAAS’ın uyarılması sonrasında böbreklerde; efferent arteriyolde kasılma ve glomerül içi basınçta artma, renal tübülüslerden sodyum ve tuz tutulumunda artışa eşlik eden kan basıncında yükselmeye neden olan bir dizi değişiklikler gerçekleşir. RAAS’ın uyarılması kalp debisinde artış, susama hissinin uyarılması ve ADH salgılanmasında artış ve periferik vasküler dirençte artış şeklinde sonuçlanan böbrek dışı bazı etkilerle de, kan 32 basıncının yükselmesine neden olmaktadır. RAAS’ın kronik şekilde farklı nedenlerden uyarımı, hipertansiyona eğilimi ve buna bağlı gelişen renal hasarı artıran böbrek kaynaklı nedenlerin en önemlisidir. RAAS’ın aktivasyonuna cevap olarak aksi yönde düzenleyici etki eden nitrik oksit, bradikinin ve dopamin gibi vazodilatör etkili ve özellikle böbreğin medüller kanlanmasını düzenleyen hormonların etkinliğindeki bozukluklar; hipertansiyonun ortaya çıkmasında böbreklerin önemli ve hatta asıl rolü oynadığını gösteren diğer nedenler arasındadır. Hipertansiyon, proteinüri ve renal sağ kalım Böbrekler hipertansiyonun ortaya çıkışında çok temel mekanizmalarla rol almış olmalarının yanında; özellikle kontrol altına alınamayan hipertansiyona bağlı başta kardiyovasküler olmak üzere birçok organda gelişen hasardan başlıca etkilenen organ durumundadır. Kontrol altında olmayan kan basıncı, renal fonksiyonlar üzerinde akut veya kronik hasara neden olabilir. Böbreğin glomerüler, tübüler veya vasküler alanını ilgilendiren birçok akut ve kronik hastalığın seyrinde hipertansiyon tespit edilmektedir ve bu hastalıkların uzun dönem takiplerinde hipertansiyon varlığı sıklıkla devam etmektedir. Böbrek hastalıklarına eşlik eden hipertansiyonun; birçok olumsuz sistemik etkilere neden olduğu düşünüldüğünde, başlı başına tedavi edilmesi gereken bir hastalık olması yanında; kontrolsüz kan basıncının, böbreğin var olan rezidüel fonksiyonlarını da hızla bozduğu ve renal hastalığın progresyonunda mücadele edilmesi gereken risk faktörleri arasında ilk sıradaki yerini önemle koruduğu akıldan çıkarılmamalıdır. Hipertansiyonun hafif formu olarak tanımlanabilecek ve uzun dönemde benign hipertansif nefrosklerozla sonlanabilen ve renal sağ kalımı etkileyen formu; aslında yıkıcı etkileri olan ve hipertansiyonun en sık karşılaşılan klinik seyridir. Hipertansiyonun normal kabul edilen bu seyri, aslında toplum ve sağlık camiasının yeterince üzerinde durmadığı ve son dönem böbrek yetmezliğine gidişteki önemli bir süreci oluşturmaktadır. Hipertansiyona eşlik eden nefropatinin erken bulgusu mikroalbüminüridir ve böbrek hasarının ilerlemesinde proteinürinin düzeyi önemlidir. Mikroalbüminüri; hipertansiyona bağlı uç organ hasarının ve mortalitenin bağımsız bir risk faktörüdür. 1 gr/gün ve üzerinde proteinüri varlığı, nefron hasarı ile yakın ilişkili olup; özellikle tedavide kullanılan anjiotensin konverting enzim inhibitörü gibi seçkin ajanların proteinüri ve renal korunmadaki ek faydaları, ama asıl olarak kan basıncı tedavisinde hedef değerlere ulaşılması, proteinüriyi azaltacak ve uzun dönemde renal sağ kalım üzerine olumlu katkı sağlayacaktır. Kan basıncının 180/110 mmHg ve üzerinde seyrettiği, serebrovasküler komplikasyonlar ve göz bulgularının eşlik ettiği malign hipertansiyon olarak tanımlanan ağır seyirli klinik formu; renal fonksiyonlarda hızlı ve kalıcı bozulmayla seyreden akut böbrek yetmezliğine neden olabilmektedir. Malign hipertansiyon; kalıcı renal hastalık gelişimi ve renal fonksiyonlarda hızlı kayba eşlik eden serebrovasküler ve kardiyovasküler komplikasyonlarla birlikte, hasta sağ kalımını da olumsuz etkilemektedir. Hipertansiyon bir yandan böbrek hastalığının ortaya çıkışına neden olurken; diğer taraftan da var olan böbrek hasarını ve hastalığını hızlandırmaktadır. Son dönemde yapılan ve geçtiğimiz yıl içerisinde yayınlanan toplum tabanlı CREDİT (Chronic REnal Disease In Turkey) çalışmasında, ülkemizdeki kronik böbrek hastalığı prevalansı % 15.7 gibi oldukça yüksek oranda saptanmış olup; bu hasta grubunda % 32.7 hipertansiyon sıklığı tespit edilmiştir. Kronik böbrek hastalığı giderek önemi artan bir toplum sağlığı sorunudur ve hastalığın evresi ilerledikçe, hipertansiyon sıklığında artış bilinen bir gerçektir. Evre 5 kronik böbrek hastalığında hipertansiyon sıklığı %90’a kadar ulaşabilmektedir. Buna paralel olarak hipertansiyon; tüm dünyada olduğu gibi ülkemizde de, renal replasman tedavisine başlanan (hemodiyaliz, periton diyalizi veya böbrek nakli) hastalarda, son dönem böbrek yetmezliğinin en sık ikinci etiyolojik nedenini oluşturmaktadır. Kronik böbrek hastalığı ile izlenen hastalarda yapılan birçok çalışmada; kan basıncının hedef değerlerde tutulmasının 33 (kronik böbrek hastalığı ve eşlik eden proteinüri <1 gr/gün olan hasta grubunda hedef kan basıncı < 130/80 mmHg, kronik böbrek hastalığı ve eşlik eden proteinüri >1 gr/gün olan hasta grubunda hedef kan basıncı < 125/75 mmHg), glomerüler filtrasyon hızının korunmasında etkili olduğu gösterilmiştir. MDRD (Modification of Diet in Renal Disease study) çalışmasında, 10 yıllık izlemde, hedef kan basıncına ulaşılan grupta, son dönem böbrek yetmezliği gelişim sıklığının % 32 daha az olduğu gösterilmiştir. Suçlu kim? Asıl etken ne olursa olsun, kan basıncı yüksekliği ve renal fonksiyonlarda bozulma; birbirini olumsuz yönde etkileyen iki düşman kardeş gibidir. Bu filmi daha önce defalarca seyretmemize rağmen; renal hasarı başlatan, ilerlemesine neden olan ve seyrine eşlik eden kan basıncı yüksekliği ve böbrek arasındaki ilişki, birçok açıdan hala gizemini korumaktadır. Numune Sağlık Dergisi EKİM - KASIM 2011 UZ. DR. GÜL YALÇIN ANEAH Nöroloji Kliniği Hipertansiyonda Hedef Organ Olarak Beyin İnme günümüzde önemli bir sağlık sorunu olmaya devam etmektedir. Amerika Birleşik Devletler’inde yılda 134000 kişinin ölümüne neden olmasının yanında; kalp hastalıkları ve kanserden sonra üçüncü en sık ölüm nedeni olarak karşımıza çıkmaktadır. Edinilmiş özürlülük nedenleri arasında da ilk sırada yer alır. İnme gelişimi için değiştirilemeyen risk faktörleri; yaş, cinsiyet, ırk ve aile öyküsü; değiştirilebilir risk faktörleri ise hipertansiyondan sonra diyabetes mellitus, kalp hastalıkları, hiperlipidemi, sigara kullanımı, obezite, fiziksel inaktivite, alkol kullanımı ve beslenme alışkanlıkları olarak sıralanabilir. Hipertansiyon (HT), inme için değiştirilebilir risk faktörlerinden en önemlisi olmanın yanında; hem iskemik inme, hem de intrakraniyal kanama için, toplumda prevalansı en yüksek olan risk faktörüdür. Kan basıncı (KB) ve inme riski arasındaki ilişki güçlü ve süreklidir. İnme riski, KB artışıyla orantılı bir şekilde artış gösterir. Bu durum hipertansif olmayan KB aralığında da geçerlidir. Antihipertansif tedavinin inme sıklığını azalttığı, yapılan klinik çalışmalarda göstermiştir. 23 randomize çalışmanın meta-analizi sonucunda, antihipertansif ilaç tedavisi alanlarda, hiçbir ilaç tedavisi almayanlara göre inme riskinin % 32 azaldığı ortaya konmuştur. Benzer şekilde 14 randomize çalışmanın meta-analizinde, diastolik KB’de 5-6 mmHg azalmanın, inme riskini % 42 azalttığı gösterilmiştir. İnmeyi önlemede hangi antihipertansif ilaç grubunun daha etkili olduğu da sıkça incelenmiştir. KB değerleri 140/90 mmHg üzerinde ve ilk basamak tedavide farklı sınıf ajanların etkilerinin değerlendirildiği hastalar, plasebo verilen veya hiçbir tedavi verilmeyen gruplarla karşılaştırıldığında; tiazid diüretikler, beta blokerler, anjiyotensin dönüştürücü enzim (ADE) inhibitörleri ve kalsiyum kanal blokerleri arasında, inme riskini azaltma oranları açısından anlamlı fark bulunmamıştır. Yaşlılarda izole sistolik HT’nin (sistolik KB > 160 mmHg, diastolik KB < 90 mmHg) kontrol altına alınması da önem taşımaktadır. Bu konuda iki büyük randomize klinik çalışma yapılmış; ilkinde kalsiyum kanal blokerleri ile plasebo karşılaştırılmış ve inme insidansında % 42, diüretik temelli tedavi uygulanan ikincisinde ise % 36 azalma saptanmıştır. Numune Sağlık Dergisi EKİM - KASIM 2011 34 Güncel kılavuzlar KB hedefini genel popülasyon için 140/90 mmHg, diyabetik hastalar için 130/80 mmHg’nin altı olarak belirlemektedir. Daha düşük hedeflerin daha ileri fayda sağlayıp sağlamayacağı belirsizdir. Bunun yanında, KB yüksekliği saptanan tüm hastalara, hipertansif aralıkta olmasa dahi, inmeyi önlemek için yaşam tarzı değişiklikleri önerilmektedir. Akut iskemik inmede kan basıncı kontrolü Beyin iskemik toleransı sınırlı bir dokudur. Beyinde bir damar tıkandığı zaman, merkezdeki çekirdek bölgede kan akımı kritik seviyenin altına düşer ve bu doku hızla nekroza gider. İskemik çekirdeği çevreleyen bölgelerde ise kollateral damarlar tarafından sağlanan ve çevreye doğru gidildikçe artış gösteren kan akımı bölgeleri bulunur. Stres altındaki bu bölgelerde kan akımının düzelmemesi durumunda birkaç saat içinde nekroz oluşabilir. Kan akımını azaldığı ancak kalıcı hasarın henüz oluşmadığı bu bölgeye “penumbra” denir. Akut iskemik inme tedavisinde ana hedef bu kurtarılabilir dokudur. Bu dönemde kan basıncının antihipertansif tedavi verilerek düşürülmesi, bölgesel kan akımının azalmasına ve penumbranın enfarkta dönüşmesine neden olur. Normotansif ve hipertansif bireylerde ve iskemi durumunda serebral otoregülasyon çıkabilmektedir. İnme tipinden ve HT öyküsünden bağımsız olarak, inme sonrası KB artış gösterir. 24-48 saat sonra ise tekrar düşer. Bu durum “inme sonrası HT” olarak tanımlanır. İnme ile başvuran hastaların 4/5’inde Serebral otoregülasyon mekanizması sayesinde sistemik arteryel KB belirli değerler arasında dalgalanma gösterse de; serebral kan akımında anlamlı bir değişiklik olmaz. Ortalama arteryel KB’nin (OAKB) 50-60 mmHg ile 150160 mmHg arasındaki değerlerinde serebral kan akımı sabittir. Bu aralığın dışındaki değerler serebral kan akımını ciddi şekilde etkileyebilmektedir. Kronik HT’li kişilerde otoregülasyon limitleri yukarı doğru kaymıştır (şekil 1). Bu nedenle kronik HT varlığıında iskemik belirtiler, daha yüksek OAKB düzeylerinde (70 mmHg gibi) ortaya başvuru sırasında HT saptanırken, bunların sadece 1/3’ünde HT öyküsü vardır. İnmeden sonraki ilk 10 gün içinde ise hastaların 2/3’ü normotansif olmaktadır. Akut iskemik inmelerde penumbral dokuda kan akımı azalması; önce maksimal vazodilatasyon ile, daha sonra da dokuda oksijen ekstraksiyon fraksiyon oranının arttırılması ile kompanze edilir. İskemik penumbra dokusundaki kan akımı otoregülasyonu olmadığı için, tamamen sistemik KB’ye bağımlıdır. Dolayısıyla sistemik KB’nin düşürülmesi, doğrudan penumbrada kan akımı azalmasına neden olmakta ve enfarkta dönüşümü hızlandırmaktadır. Bir klinik çalışma, ilk 24 saatte OAKB’de her % 10’luk düşüşün kötü prognozu 1.89 kat arttırdığını göstermiştir. Bu nedenlerle iskemik inme hastalarında özellikle ilk 6 saat içinde, hayatı tehdit eden bir sistemik patolojik durumu tetikleme riski bulunmadığı sürece KB’ye müdahale edilmemelidir. 35 Numune Sağlık Dergisi EKİM - KASIM 2011 Antihipertansif ilaç vermeden önce diğer önlemler alınmalı; hastanın hipoksisi düzeltilmeli, mesanesi boşaltılmalı, varsa ağrısı giderilmeli, hasta sakinleştirilerek dinlendirilmeli ve ilaç vermeden önce birkaç ölçüm yapılmalıdır. KB’nin 220/120 mmHg’nin üzerinde olması veya akut akciğer ödemi yapan miyokard enfarktüsü gibi ciddi bir sistemik durumu varlığında KB düşürülebilir ancak OAKB % 20’den daha fazla düşürülmemelidir. Antihipertansif tedavide, daima intravenöz yol ve otonomik sinir sistemi üzerinden etki gösteren ilaçlar (esmolol, metoprolol, labetolol gibi) tercih edilmelidir. Oral ve sublingual ajanlar, ilk 6 saatte kesin olarak kontrendikedir. Hastanın önceki HT öyküsü KB’ye yaklaşımda önem taşır. Kronik HT’li hastalarda otoregülasyon eğrisi sağa kayar, bu hastalar serebral kan akımını sabit tutmak için daha yüksek OAKB değerlerine ihtiyaç duyarlar. Bu hastalarda, iskemik inmeden sonraki ilk 72 saat içinde KB’ye hızlı müdahalede bulunulmaması önerilir. 72. saatten sonra oral antihipertansiflere başlanabilir. İnme sonrası gelişen HT, birinci haftanın sonunda ortadan kalkacağı için; verilen antihipertansif Numune Sağlık Dergisi EKİM - KASIM 2011 dozları KB’de gereğinden fazla düşüşlere neden olabilir ve bu durum özellikle ana arterlerinde stenoz-oklüzyon bulgusu olan hastalarda sorun yaratabileceğinden; sık kontrol önerilmelidir. İskemik penumbra bulunmayan laküner enfarkt ve intrakraniyal kanama gibi durumlarda ise, erken dönemde etkin KB kontrolü sağlanmasında sakınca bulunmamaktadır. İnme sonrası ikincil korunmada kan basıncı kontrolü HT ve ilk inme arasındaki ilişki iyi tanımlanmış olmasına karşın, KB ile tekrarlayıcı inme arasındaki ilişki yakın zamana kadar araştırılmamıştır. Bir çalışmada, KB ile tekrarlayıcı inme arasındaki ilişkinin doğrusal olduğu, diyastolik KB’de 5 mmHg, sistolik KB’de 12 mmHg’lik azalma ile inme riskinde % 34’lük bir düşüş saptanmıştır. Bu çalışmadan sonra yapılan diğer randomize çalışmalarda da, KB kontrolünün inme tekrarını önlemede etkili olduğu gösterilmiştir. Ancak büyük damar hastalığı veya hemodinamik inmesi olan hastalarda dikkatli olunmalı; özellikle % 70 ve üzerinde bilateral karotis darlığı olanlarda, kan basıncının 36 agresif olarak düşürülmesinin inme riskini arttırabileceği göz önünde bulundurulmalıdır. İntrakraniyal kanamada kan basıncı kontrolü İntrakraniyal kanamaya neden olan en önemli risk faktörleri akut HT, kronik HT ve ileri yaştır. Olguların %72-81’inde HT öyküsü bulunmaktadır. Kanama nedeni, HT’ye bağlı olarak arteryel duvarın hasarlanması ve yırtılmasıdır. İntrakraniyal kanamalı hastalarda KB kontrolü oldukça önemlidir. Özellikle ilk 24 saat içinde hematomun büyümesinin engellenmesi açısından önem taşır. Son dönemde yapılan serebral perfüzyon çalışmaları ile, perihematomal iskemik penumbra varlığı dışlanabildiği için, erken dönemde etkin KB kontrolü sağlanmalıdır. Güncel kılavuzlar kronik HT’si olanlarda OAKB’nin 130 mmHg’nin altında tutulmasını önermektedir. İntrakraniyal basınç monitorizasyonu yapılabilen hastalarda KB, serebral perfüzyon basıncı 70 mmHg’nin üzerinde olacak şekilde düşürülmelidir. 1 Numune Sağlık Dergisi MART-NİSAN 2012 UZ. DR. ÖZGÜL UÇAR ANEAH Kardiyoloji Kliniği Hipertansiyonda Bir Hedef Organ Olarak Kalp Hipertansiyon tanısı alan hastalarda, hedef organlardaki (kalp, böbrek, beyin, kan damarları, retina gibi) hasarlar araştırılmalıdır. Hipertansiyonun kalbe olumsuz etkileri koroner arter hastalığı, sol ventrikül hipertrofisi, kalp Numune Sağlık Dergisi EKİM - KASIM 2011 yetersizliği ve ritim bozukluklarına zemin hazırlaması olarak özetlenebilir. ventrikül duvarının kalınlaşarak kalp kitlesinin artmasıdır. SVH, hipertansif hastalarda aşırı yüklenmeye karşı kalp dokusunun gösterdiği bir adaptasyon mekanizmasıdır. Hipertansiyon, kalbin ardyükünü artırarak Laplace kanununa 1- Sol Ventrikül Hipertrofisi Sol ventrikül hipertrofisi (SVH), sol 38 göre SVH’ne neden olur. Kalp hücrelerinin hipertrofisinin yanı sıra, bağ dokusu artışı da tetiklenir. İlk etapta zararsız gibi görünen bu yanıt, klinik kardiyovasküler hastalıkların gelişmesi için ilk basamağı da oluşturur. Hipertansif bir hastada SVH bulunması, kardiyovasküler mortalite ve morbiditenin bağımsız ve güçlü bir belirleyicisidir. Sol ventrikül kitlesinde her 50gr/m² artış için kardiyovasküler ölüm riski 1.5 kat artar. SVH, kalp yetersizliği insidansını 7, ani ölüm insidansını 6 kat artırır. Yapılan çalışmalarda SVH varlığı ile inme, atrial fibrilasyon ve son dönem böbrek hastalığına gidiş arasında ilişki bulunmuştur. Yüksek kan basıncı olan bireylerde elektrokardiyografi (EKG) rutin incelemenin bir parçası olmalıdır. SVH’nin EKG tanısı yüksek voltaj bulunması ve bazı ST-T değişikliklerine göre konur. Ancak EKG’nin SVH’ni saptamada hassaslığı düşüktür. Ekokardiyografi tanıyı daha duyarlı olarak koydurur. Sol ventrikül kitlesi ise ekokardiyografi ve kardiyak manyetik rezonans ile hesaplanabilir. kabul edilmektedir. Hipertansiyon korunmuş sol ventrikül ejeksiyon fraksiyonu ile karakterize “diyastolik kalp yetersizliği” için de bir risk faktörüdür. Diyastolik fonksiyon bozukluğu, sol ventrikül doluş ve genişlemesinde (esnekliğinde) bozukluk olarak tanımlanabilir. Diyastolik fonksiyon bozukluğu semptomlu veya semptomsuz olabilir ve SVH olan veya olmayan kişilerde görülebilir. Ekokardiyografide rastlantısal olarak saptanan Doppler bulguları ile klinik diyastolik kalp yetersizliği farklıdır. Bu nedenle diyastolik kalp yetersizliği halen klinik bir tanıdır. 4- Hipertansiyon ve Ritim Bozuklukları Hipertansif bireylerde konjestif kalp yetersizliği, SVH, miyokard fibrozisi, koroner arter hastalığı nedeniyle ritim bozukluğu riski artar. Reninanjiyotensin-aldosteron sisteminin bir bileşkesi olan anjiyotensin II, aritmojenik etki gösterir. Bu hastalarda hem supraventriküler, hem de ventriküler aritmi riski artmıştır. Sonuç olarak hipertansiyon iskemik kalp hastalığının en güçlü risk faktörlerinden biri olmasının yanı sıra; SVH, konjestif kalp yetersizliği, kalp ritim bozuklukları gibi diğer yapısal ve elektriksel bozukluklara da yol açarak, toplumun kalp sağlığını tehdit eden en önemli sorunlardan biri olmaya devam etmektedir. Son yıllardaki eğilim yalnızca hipertansiyonu değil, hipertansiyonun başta kalp olmak üzere hedef organlardaki olumsuz etkilerini engelleyecek veya geriletecek şekilde tedavi uygulamaktır. 2- Koroner Arter Hastalığı Hipertansiyon prematür koroner arter hastalığının başlıca risk faktörlerinden birisidir. Ayrıca normotansif bireylere kıyasla hipertansiflerde diğer kardiyovasküler risk faktörleri daha fazla görülmektedir. Birçok geniş ölçekli çalışma, kan basıncı yüksekliği tedavisinin kardiyovasküler mortalite ve morbiditeyi azalttığını göstermiştir. 3- Hipertansiyon ve Kalp Yetersizliği Hipertansiyon, konjestif kalp yetersizliğine neden olan en temel faktörlerden birisidir. Hipertansiyonun tedavisi ile kalp yetersizliği gelişim riski %52 oranında azaltılabilir. Konsantrik hipertrofi sol kalp yetersizliğinin öncülü 39 Numune Sağlık Dergisi EKİM - KASIM 2011 DOÇ. DR. KEMAL ÖRNEK Kırıkkale Üniversitesi Tıp Fakültesi, Göz Hastalıkları Anabilim Dalı Hipertansiyon ve Göz Hipertansiyon, erişkin yaş grubunun önemli bir kesimini etkileyen ve göz sağlığına da pek çok olumsuz etkisi olan bir hastalıktır. HT ile izlenen tüm hastaların olası retinopati veya mikrovasküler komplikasyonlar açısından göz muayenesi olmasında fayda vardır. Numune Sağlık Dergisi EKİM - KASIM 2011 Hipertansiyonun (HT) gözün işlevi ve yapısı üzerinde önemli etkileri vardır. Birincisi, yüksek kan basıncı retina, koroid ve optik sinir dolaşımını bozarak hipertansif retinopati, hipertansif koroidopati ve iskemik optik nöropatiye yol açabilmektedir. İkinci olarak HT retina damar yapısını etkileyerek ven, arter tıkanıklıkları, retinal emboli, diyabetik retinopati gibi körlükle sonuçlanabilecek hastalıkların gelişimi açısından önemli bir risk faktörüdür. Son olarak HT, en sık körlük nedenleri arasında yer alan yaşa bağlı makula dejenerasyonu ve glokom hastalıklarının patogenezinde etkili bir hastalıktır. 40 Göze doğrudan etkileri Hipertansif retinopati HT’nin gözde en sık ortaya çıkış şekli retinopatidir. En erken bulgusu yaygın arteriol daralmasıdır. Hastalık kronikleştikçe damarlarda bakır tel ya da gümüş tel manzarası denilen görünümler oluşur. Hipertansiyonun şiddeti arttıkça kan-retina bariyeri bozulur ve damar dışına kaçaklar (eksuda) ve kanamalar oluşmaya başlar. Ağır hipertansiyonlarda kafa içi basınç artışına bağlı optik sinirde ödem ve iskemi görülür. Hipertansif retinopati varlığı kontrolsüz HT’nin bir göstergesidir. HT tedavisi ile retinopati geri dönebilmektedir. Hastalığın tanı ve takibinde artık göz dibi (fundus) muayenesinin yerini dijital görüntüleme ve bilgisayar tabanlı değerlendirme sistemleri almaktadır. Göz hastalığı için risk faktörü olarak hipertansiyon Diyabetik retinopati Hipertansiyon diyabetik retinopatinin başlangıcında ve sonraki ilerleyişinde önemli bir risk faktörüdür. Bu hastalarda yüksek kan basıncına karşı artmış hassasiyet söz konusudur. HT kontrolü, diyabetik retinopatiden korunmada ve diğer mikrovasküler komplikasyonların önlenmesinde etkili bulunmuştur. düşünülmektedir. Hipertansiyonun optik sinir kan dolaşımını bozduğu veya HT tedavileri sonucu oluşabilen hipotansiyonun özellikle geceleri optik sinir kanlanmasını azaltarak glokomun patogenezine katkıda bulunduğu ileri sürülmektedir. Glokom hastalarında, kan basıncı ve göz içi basıncı arasındaki ilişkiye dikkat edilmesi gerekmektedir. Sonuç Retina ven tıkanıklığı Genellikle 40 yaş üstünde görülür. HT ile retina ven tıkanıklığı arasında sıkı bir ilişki vardır. HT olan kişilerde bu risk olmayanlara göre 5 kat fazla bulunmuştur. Retina ven tıkanıklığı bunun dışında, sigara kullanımı, diyabet, kalp hastalığı, pıhtılaşma bozukluğu ve vaskülitler gibi diğer risk faktörleriyle de ilişkilidir. Retina ven tıkanıklığı olanlarda kalp damar sorunları nedeniyle ölüm riski iki kat artmaktadır. Retina arter tıkanıklığı En sık 50 yaşından sonra görülür. Görmeyi tehdit eden bir durumdur. Nedeni genellikle kalp ya da karotis kaynaklı embolidir. Geri dönüşsüz bir hasara yol açmaması açısından 90 dakika içinde müdahale edilmelidir. Bu gruptaki hastalarda inme nedeniyle hayatını kaybetme oranı artmaktadır. Makroanevrizma Hastaların %75’inde HT ile ilgilidir. İki taraflı ya da çoklu olabilmektedir. Kanama ve eksudasyon ile görme azalması yapar. Genellikle kendiliğinden iyileşir. Hipertansiyonun potansiyel risk faktörü olduğu göz hastalıkları Yaşa bağlı makula dejenerasyonu Gelişmiş ülkelerde 65 yaş sonrasının en sık körlük nedenidir. HT, koroid kan dolaşımına olan olumsuz etkileri nedeniyle makula dejenerasyonu için risk faktörü olarak kabul edilmektedir. Yapılan çalışmalarda körlükle sonuçlanması olası hastalık formunun, kontrolsüz HT olan gözlerde anlamlı olarak arttığı saptanmıştır. Ancak HT tedavisinin bu hastalarda makula dejenerasyonunu önleyici bir etkisi olduğu ile ilgili henüz kesin bir ilişki gösterilememiştir. Glokom Hipertansiyon, erişkin yaş grubunun önemli bir kesimini etkileyen ve göz sağlığına da pek çok olumsuz etkisi olan bir hastalıktır. HT ile izlenen tüm hastaların olası retinopati veya mikrovasküler komplikasyonlar açısından göz muayenesi olmasında fayda vardır. Orta derecede hipertansif retinopatisi olanlar, kalp damar hastalıkları açısından risk altındadır. Halen HT hastaları için düzenli göz muayenesi bir zorunluluk olarak görülmese de, bazı erken değişikliklerin fark edilmesi değiştirilebilir risk faktörlerinin kontrolü ve kalp damar hastalıklarının prognozunu etkileyebilecek bilgiler içermesi açısından faydalı olacaktır. Glokom, optik sinir hasarı ve görme alanı kaybı ile giden ve tüm dünyada önlenebilir körlük nedenleri arasında ikinci sırada olan bir göz hastalığıdır. Sistemik hipertansiyonun glokomun gelişme ve ilerleme riskini arttırdığı İskemik optik nöropati Retina kan dolaşımı gibi optik sinir dolaşımı da HT’den etkilenmektedir. Hastalık 50 yaş sonrasının en sık akut optik nöropati nedenidir. Ani ve ağrısız görme kaybı yapar. Olguların yaklaşık % 50’sinde HT mevcuttur. Etkili bir tedavisi yoktur. 41 Numune Sağlık Dergisi EKİM - KASIM 2011 DR. CEMİLE GÜLBAŞ Gazi Üniversitesi Tıp Fakültesi İç Hastalıkları Anabilim Dalı PROF. DR. GALİP GÜZ Gazi Üniversitesi Tıp Fakültesi Nefroloji Bilim Dalı Hipertansiyon Tedavisinde Farmakolojik Olmayan Yaklaşımlar Kan basıncı yüksekliği olan hastalarda morbidite ve mortalitenin önlenmesi için mutlak tedavi gerekli olup; bu tedavinin ilk basamağını yaşam stili değişikliklerini içeren, nonfarmakolojik tedavi oluşturur. Kan basıncı yüksek normal olan ve ilaç tedavisi alan tüm hastalarda yaşam stili değişiklikleri yapılmalıdır. Bu değişikliklerin amacı, ilaç gereksinimi olmadan kan basıncını kontrol altına almak, kullanılacak ilaç sayı ve dozunu azaltmak ve yüksek kan basıncına bağlı gelişecek komplikasyonları önlemek ve geciktirmektir. Hastalara uygulanacak olan yaşam stili değişiklikleri; tuz alımını azaltmak, ideal kiloya ulaşmak, fiziksel aktiviteyi arttırmak, sigarayı bırakmak, alkol kullanımını sınırlamak, meyve ve sebze tüketimini arttırmak ve kolesterolden fakir beslenmek gibi önerileri Numune Sağlık Dergisi EKİM - KASIM 2011 içermektedir. Sigara bırakma Sigara, kan basıncı ve kalp hızında bir sigara içiminden sonra 15 dakikadan uzun süren akut bir yükselmeye neden olur. Buna yol açan mekanizma, santral etki ile sempatik sinir sisteminin uyarılması ve katekolamin düzeylerinde artışa paralel kan basıncı artışıdır. Bunun yanında, lipid parametrelerinde kötüleşme, santral obezitede artış, insülin rezistansı gelişmesi, sol ventrikül hipertrofisi ve arterial duvar kalınlaşması yaparak; serebrovasküler olay ve koroner arter hastalığı riskinde artış oluşturmaktadır. Sigarayı bırakma, kan basıncı kontrolü sağlamada ve kardiyovasküler hastalık (KVH) riskini azaltma en etkili ve en çabuk yöntemdir. Sigaranın kan basıncı üzerine olan etkileri, ambulatuvar kan basıncı ölçümleri ile daha iyi gözlenebilir. Çünkü, sigara kullanan 42 kişiler genellikle sağlık kuruluşlarına başvurmadan önce sigara içmediği için sigaranın akut kan basıncı arttırıcı etkisi gözden kaçabilir. Hem tedavi edilen hipertansif sigara içicilerinde, hem de normotansif olan sigara içicilerinde, normale göre yüksek günlük kan basıncı değerleri kaydedilmiştir. Tüm bu nedenlerle hipertansiyonu olan ve sigara kullanan hastalarda sigara bırakma önerilmelidir. Sigara bağımlısı olan hastalarda nikotin bantları, kan basıncı yüksekliği yapmadan sigaranın bırakılmasında etkilidir. Eğer hastalar sigara kullanmayı bırakamıyor ise, nonselektif beta blokerler hariç, ilaç kullanımı önerilmelidir. Kilo verme 21. yüzyılda hayat tarzının değişmesi ve modern hayatın getirdikleri ile daha fazla kalori alımı, daha az fiziksel aktivite ile kilo alımı kolaylaşmıştır. Gözlemsel çalışmalardan elde edilen veriler, vücut ağırlığının kan basıncı ile doğrudan ilişkili olduğu gösterilmiştir. Vücut kitle indeksi (VKİ) 21 ve 26 olan hastalarda yapılan karşılaştırmalı çalışmalarda; VKİ 26 olanların hipertansiyon riskinin 3 kat; diyabet riskinin 6 kat arttığı gözlenmiştir. Mevcut çalışmaların analizinde; ortalama 5.1 kilo kaybı ile sistolik kan basıncında 4.4 mmHg, diastolik kan basıncında 3.6 mmHg olan bir azalma sağlamıştır. Kilo vermenin kan basıncı üzerine uzun dönem etkileri ise Trials of Hypertension Prevention 2 çalışmasında gösterilmiştir. 595 hastada yapılan çalışmada, hastaların sadece %13’ünde ortalama 4,5 kg kaybı sağlanmış; fakat bu kilo kaybı bile kişilerde belirgin kan basıncı düşüklüğü ve bu hastaların %65’nde ileride yüksek kan basıncı görülme olasılığı azalmıştır. Tuz kısıtlaması ve hafif derecede kilo kaybı, kan basıncı normal yüksek olan hastalarda hipertansiyonu önleyebilir. Hastalara diyetisyen gözlemi altında düşük kalorili diyet önerilmelidir. Buna ilave olarak, yaşlarına ve genel durumlarına göre fiziksel egzersiz de önerilmelidir. 80 dk/günlük hafif egzersiz veya 35 dk ağır egzersiz yeterlidir. Medikal tedaviler ancak gözlem altında verilmelidir, çünkü bu ajanlar kan basıncı yüksekliğine neden olabilir. Sodyum alımının azaltılması Diyetle alınan sodyumun kan basıncı üzerine etkisi yaklaşık 100 yıl önce gösterilmiştir. Orta derecede sodyum azaltılması (2.4 gr /gün - 110 mmol ) hipertansiyonu önlemede ve tansiyon regülasyonu sağlamada tüm kılavuzlarda önerilmektedir. Tüm bunlarla birlikte, sıkı tuz kısıtlamasının zararlı olduğunu savunan görüşler de vardır. Alderman ve ark. 1995’te 3.8 yıl süreyle takip edilen hasta gruplarında, sıkı tuz kısıtlaması yapan erkek hastalarda miyokard enfarktüsü riskinin arttığını göstermişlerdir. Fakat kadınlarda böyle bir ilişki gösterilememiştir. Yine de çalışma grubunun küçük olması yanıltıcı olabilir. Çok ciddi tuz kısıtlamasının ise kendi içinde zararları vardır: 1- Sıkı tuz kısıtlamasında plazma katekolaminlerinin düzeyi artmakta, orta dereceli kısıtlamada ise katekolamin seviyesinde azalma olmaktadır. 2-Sıkı tuz kısıtlamasında serum LDL seviyesi ve trigliseritlerde artış olmakta, orta dereceli kısıtlamada ise böyle bir etki görülmemektedir. 3- Sıkı tuz kısıtlaması ile insülin rezistansı artmaktadır. Hipertansif hastalarda yapılan çalışmalarda kişiler arasında farklılıklar gösterilse bile; 180 mmol’lük başlangıç düzeyinden 80-100 mmol’e kadar tuz azaltmanın, ortalama 46 mmHg kan basıncında düşme sağladığı gösterilmiştir. Diğer diyet uygulamaları, tuz kısıtlaması ile birlikte uygulandığında daha efektif sonuçlar alınmaktadır. DASH (Dietary Approach to Stop Hypertension) sodyum çalışmasında ise, 3 ayrı grup sodyum içeren diyet ile 1 ay boyunca beslenme yapılmış ve kan basıncına olan etkileri gözlenmiştir. Düşük (50 mmol/gün), orta (100 mmol/gün) ve yüksek sodyumlu (150 mmol/gün) beslenme yapılan 3 grubun kan basıncı değerleri izlenmiş; düşük sodyum alan grupta sistolik kan basıncında ortalama 4,6 mmHg düşme sağlanmıştır. Orta dereceli sodyum alımında ise 2,1 mmHg kan basıncı düşüklüğü elde edilmiştir. Düşük sodyum içeren DASH diyetiyle, yüksek sodyum içeren diyet karşılaştırıldığında; kan basıncı hipertansif olmayan kişilerde 7,1 mmHg düşerken; hipertansif olanlarda 11,5 mmHg düşme sağlanmıştır. Diastolik kan basıncı için de benzer düşme elde edilmiştir. Benzer şekilde, sodyum alımının günlük 110 mmol’den 50 mmol’e düşürülmesi ile inme riskinde % 22 azalma; koroner arter hastalığında %16 azalma olmaktadır. Tuz kısıtlamalı diyette, hastalara aşırı tuz kullanımından kaçınmaları; hazır ve işlenmiş gıdalardan uzak durmaları, daha fazla potasyum içeren doğal besinlerle beslenmeleri önerilmelidir. İdeal sodyum tüketimi için önerilen, günlük sodyum tüketiminin 100 mmol’den, 65 mmol’e düşürülmesidir. Bu değer ortalama 3,8 gr sodyum klorüre denk gelmektedir. Bu hedef değere ulaşması zor olan hastalarda, hedef 85 mmol yani 5 gr’ın altı olmalıdır. Her 100 g ekmek içinde (kepekliler dahil) 1.7 g NaCl olduğu dikkate alınarak, bu konuda hastaların bilgilendirilmesi önemlidir. Fiziksel egzersiz Sedanter bir yaşama sahip olmak, kan basıncı yüksekliğinden ve diğer risk faktörlerinden bağımsız olarak kardiovasküler mortaliteyi arttıran ciddi bir risk faktörüdür. Düzenli olarak yapılan egzersiz, kan basıncında düşme sağlar. Her 30 dakikalık 43 Numune Sağlık Dergisi EKİM - KASIM 2011 egzersizden sonra oksijen alımında %50 artış sağlar ve günün kalan kısmında kan basıncında düşme sağlar. Yapılan çalışmaların toplamında aerobik egzersizlerin istirahat halindeki sistolik ve diastolik kan basıncı değerlerini 3/2.4 mmHg azalttığı gösterilmiştir. İstirahat halinde kan basıncında azalma hipertansif hastalarda 6.9/4.9 mmHg, normotansif grupta 1.9/1.6 mmHg olmuştur. Orta düzeyde dahi yapılan egzersizler kan basıncını düşürmüş, insülin rezistansını azaltmış, vücut yağ oranında ve bel çevresinde azalma sağlamış ve HDL düzeylerini arttırmıştır. Tüm bu faktörler hipertansiyon ve buna bağlı mortalite ve morbiditeyi belirgin oranda azaltmıştır. Sedanter yaşamı olan hastalara düzenli olarak orta düzeyde 3045 dakikalık egzersiz önerilmiştir. Hastalara özellikle dayanıklılık sağlayacak yürüme, jogging ve yüzme gibi egzersizler önerilmelidir. Egzersiz öncesinde hastaların kardiovasküler durumu gözden geçirilmeli ve eşlik eden diğer hastalıkları da dikkate alınarak uygun egzersiz seçilmelidir. Kan basıncı kontrolü sağlanamamış hastalarda, egzersiz programı ertelenmelidir. Alkol alımının azaltılması 60 gr etanol alımı, akut olarak ilk 6 saat içerisinde kan basıncında ortalama 4/4 mmHg düşme sağlar; bunu takip eden saatlerde ise 7/4 mmHg basınç artışı gelişir. Az veya orta düzeyde alkol alan kişilerde; hiç alkol almayanlara kıyasla KVH karşılaşma riski daha düşük bulunmuştur. Bununla birlikte inme riski, Numune Sağlık Dergisi EKİM - KASIM 2011 periferik vasküler hastalık riski, osteoporoz riski ve tip 2 diyabet riskinde artma olduğu gözlenmiştir. Son dönemde yapılan çalışmaların meta analizinde ise, 2000’li yıllarda ortaya atılan tüm bu söylemlerin gerçek olmadığı sonucuna varılmıştır. Bunun ötesinde ağır alkol tüketiminin inme riskinde bire bir artışa neden olduğu gösterilmiştir. Alkol, antihipertansif ilaçların etkinliğini azaltır anacak alınan alkol oranının %80 azaltılması ile bu etkide geri dönüşüm olur. Aşırı alkol tüketimi olanlarda (günde 5 bardak ve fazlası), alkol yoksunluk sendromu sonrası veya rutin alkol alınan zamanların dışında hipertansif olma olasılığı artar. Alkol alımında azalma ise kan basıncı değerlerinde iyileşme gösterir. Kadınlarda 1 porsiyon ve erkeklerde ise günde 2 porsiyondan fazla alkol alımı var ise, alkol azaltılması tavsiye edilmelidir. Etanol 44 eşdeğeri olarak erkeklerde 20-30 gr/gün ve kadınlarda 10-20 gr/gün aşılmayacak şekilde alkol kullanımı önerilmelidir. Diyet faktörleri Yüksek kan basıncı genetik faktörler ve çevresel etkenlerin birlikteliği ile ortaya çıkar. Çevresel faktörler arasında kan basıncı üzerine en çok etki eden diyet faktörüdür. Yapılan çalışmalarda kan basıncının doymuş yağ asitleri, kolesterol, yüksek proteinli beslenme ile kan basıncı yüksekliği arasında direkt bağlantı olduğu görülmüştür. Son yıllarda yapılan çalışmalarda, potasyumdan zengin ve DASH diyeti içerikli (meyve ve sebzelerden zengin, düşük yağ oranlı süt ve süt ürünleri, toplam yağ içeriği azaltılmış diyet) beslenmenin, kan basıncı kontrolü üzerine olumlu etkileri olduğu gözlenmiştir. Zeytinyağı ve omega 3 gibi doymamış yağ asiti alımı da, kan basıncını düşürmede etkilidir. Diyet içerisinde protein alımının farklı etkileri vardır. INTERSALT çalışmasında ortalamanın %30 üzerinde protein alımı ile kan basıncında 3.0/2.5 mmHg düşme sağlandığı görülmüştür. Bunlarla birlikte Ulusal Sağlık ve Beslenme İncelemesi 3, artmış protein alımının sistolik kan basıncı üzerine direkt etkili olduğunu göstermiştir. Sonuç Bu veriler değerlendirildiğinde, tüm hipertansif hastalarda yaşam stili değişiklikleri uygulanmalıdır. Amaç kan basıncını düşürmek, diğer risk faktörlerini kontrol altına almak ve verilecek antihipertansif ilaç doz ve sayısını azaltmaktır. Yaşam stili değişiklikleri, yüksek normal kan basıncı olan hastalarda hipertansiyon gelişme riskini azaltmak için önerilir. Bu önlemleri uygulamak uzun dönemde zor olduğundan ve yanıtları kişiden kişiye farklılık gösterdiğinden, hastalar gerektiğinde ve tam zamanında farmakolojik tedaviye başlanmak için yakından izlenmelidir. 1 Numune Sağlık Dergisi MART-NİSAN 2012 DR. CANAN YAZICI ÖZGÜR, DOÇ. DR. FATİH DEDE ANEAH Nefroloji Kliniği Hipertansiyon Tedavisinin Farmakolojik Yönetimi Hipertansiyon tedavisinde hedef; özellikle kardiyovasküler ve renal uç organ hasarını önlemek ve buna bağlı gelişebilecek mortaliteyi azaltmaktır. Sistolik kan basıncı ve hedef organ hasarı arasındaki güçlü korelasyon düşünüldüğünde; sistolik kan basıncının kontrolü asıl hedeftir. Antihipertansif tedavinin ilk basamağını oluşturan yaşam tarzı değişikliklerine rağmen hedef kan basıncına ulaşılamayan hastalarda ve/veya hipertansiyon tanısına eşlik eden uç organ hasarı açısından yüksek risk faktörlerine sahip hastalarda; yaşam tarzı değişiklikleri ve hipertansiyon tanısı ile eş zamanlı ilaç tedavisi başlanmalıdır. Farmakolojik tedavinin yönetimi, Numune Sağlık Dergisi EKİM - KASIM 2011 hipertansiyonun evresi ve başta kardiyovasküler olmak üzere, risk faktörlerinin varlığı ve/veya tanı konmuş hedef organ hasarının değerlendirilmesi esasına dayanır. Kimler İlaçla Tedavi Edilmeli? I Yüksek normal kan basıncı olan ve yüksek risk faktörü olmayanlarda, ilaç tedavisinin hipertansiyon başlama zamanını geciktirmek dışında ek fayda sağlamadığı gösterilmiştir. O yüzden bu grupta yaşam tarzı değişikliği ve yıllık kontrol önerilir. I Düşük ve orta riskli evre 1 hipertansiyonda, yaşam tarzı değişikliği uygun bir süre denendikten sonra farmakolojik tedavi açısından 46 değerlendirilmelidir. I Evre 2 ve 3 hipertansiyonu olan ve/veya yüksek riskli hastalarda ilaç tedavisine hemen başlanmalıdır. Hedef kan basıncı değerleri ne olmalıdır? Eşlik eden hastalığı ne olursa olsun, tüm hastalarda alt sınırlara yakın olması kaydıyla, kan basıncını 130-139/80-85 mmHg aralığında tutmak hedeflenmelidir. Diyabetes mellitus, özellikle > 1gr/gün proteinüriye yerleşik renal hastalık varlığı, geçirilmiş kardiyovasküler hastalık ve serebrovasküler hastalık hikâyesi gibi yüksek risk faktörlerine sahip hastalarda, sistolik kan basıncının 130 mmHg’ya yakın olacak şekilde, 140 mmHg’nın oldukça altındaki değerlerin hedeflenmesi önerilmektedir. Burada unutulmaması gereken önemli bir nokta, çok düşük kan basıncı değerlerinin, daima iyi sonuçlarla birlikte olmadığıdır. Aksine, tanı almış kardiyovasküler hastalık varlığında ve yüksek riskli bazı hasta gruplarında, kan basıncının 125/75 mmHg’nin altına düşürülmesi (J eğrisi fenomeni), kardiyovasküler mortalitede belirgin bir artışa neden olabilmektedir. Antihipertansif ilaçların genel özellikleri ve kullanım ilkeleri Risk faktörleri Subklinik organ hasarı I Sistolik I Elektrokardiyografik ve diyastolik KB düzeyleri basıncı düzeyleri (ileri yaştakilerde) I Yaş (E>55 yaş; K>65 yaş) I Sigara I Dislipidemi - TC>5.0 mmol/L (190 mg/dl) veya; - LDL-C >2.0 mmol/L (115 mg/dl), <1.2 mmol/L (46 mg/dl) veya; - TG >1.7 mmol/L (150 mg/dl) sol VHk (SokolowLyon >38 mm; Cornell >2440mm*msn) veya; I Elektrokardiyografik sol VH* (sol VK| E>125 g/m2, K>110 gr/m2) - Kaotis duvarında kalınlaşma (IMK >0.9 mm) veya plak I Karotis-femoral nabız dalga hızı >12 m/sn I Ayak bileği/brakiyal KB indeksi <0.3 I Plazma kreatininde hafif artış: E: 115-133 mmol/L (1.3-1.5 mg/dl) K: 107-124 mmol/L (1.2-1.4 mg/dl) Etkinliği ve tolerabilitesi göz önüne alındığında, başlangıç tedavisine uygun antihipertansif etkili 5 grup ilaç [diüretikler, beta blokerler, anjiotensin converting enzim inhibitörleri (ACE-İ), kalsiyum kanal blokerleri ve anjiotensin reseptör blokerleri (ARB)] vardır. İleride bahsedileceği gibi bazı ilaç grupları farklı hastalıklarda, başlangıç ilacı olarak ilk tercih nedeni olabilmekle birlikte; birinci basamak tedavide tüm ilaçlar kullanılabilir. Basamak tedavisi şeklinde kısıtlayıcı bir uygulama, günümüzde tercih edilmemektedir. I Nabız Diüretikler Diabetes mellitus Yerleşik KV veya renal hastalık I Açlık I Serebrovasküler I Açık plazma glukozu 5.6-6.9 mmol/L (102-125 mg/dl) I Anormal glukoz tolerans testi obezite (Bel çevresi>102cm (E), >88cm (K) I Ailede erken yaşta KV hastalık öyküsü (E <55 yaş; K <65 yaş) I Abdominal Nefronun farklı bölgelerinden, su ve sodyum itrahını artırarak etkilerini gösterirler. plazma glukozu >7.0 mmol/L (126 mg/dl) (tekrarlanan ölçümlerde) veya I Yükleme sonrası plazma glukozu >11.0 mmol/L (198 mg/dl) Tiazid diüretikleri Hidroklorotiazid; grubun tipik üyesidir. Sodyum itrahında artış, ekstraselüler sıvı hacminde ve periferik damar direncinde azalma sağlayarak etkisini gösterir. Kombinasyon tedavilerinde sıkça tercih edilmektedir ve diğer antihipertansif ilaçların tamamına yakınıyla kombine edilebilir. Hipokalemi, hiponatremi, hipomagnezemi, hiperürisemi, hiperglisemi, hiperkolesterolemi, hipertrigliseridemi, impotans ve cilt döküntüleri; sık karşılaşılan ve tedavide sorun oluşturabilecek yan etkiler arasındadır. Diyabetes mellitus, gut ve dislipidemi tanısıyla izlenen hastalarda, metabolik tabloyu olumsuz etkilediklerinden dikkatli kullanılmalıdır. Kıvrım diüretikleri En sık kullanımda olan üyesi furosemid; sodyum itrahında artış ve ekstrasellüler sıvı hacminde azalma sağlayarak etkisini gösterir. Etki süresi kısa olduğu için; antihipertansif tedavide ideal bir ilaç değildir. Volüm fazlalığı durumları NOT: Beş risk faktöründen (abdominal obezite, açlık plazma glukozunda değişme, KB >130/85 mmHg, düşük HDL-K ve yüksek TG [yukarıda tanımlandığı şekilde]) üçünün bir arada bulunması metabolik sendroma işaret eder. I Tahmini glomerüler filtrasyon hızının m(<60 mL/dak./1.73 m2) veya kreatinin klirensinin (<60 mL/dak) cdüşük olması I Mikroalbüminüri 30-300 mg/24 saat veya albümin/kreatinin oranı: >22 (E); veya >31 (K) mg/g kreatinin hastalık: iskemik inme; beyin kanaması; geçici iskemik atak I Kalp hastalığı: miyokard infarktüsü; angina; koroner revaskülarizasyon; kalp yetersizliği I Böbrek hastalığı: diyabetik nefropati; böbrek bozukuğu (serum kreatinin E >133, K>124 mmol/L); proteinüri (>300 mg/24 sa) I Periferik arter hastalığı I İlerlemiş retinopati: kanama veya eksüda, papilla ödemi E: erkek, K: kadın, KV: kardiyovasküler hastalık, IMK: intima-media kalınlığı, KB: kan basıncı, TG, trigliserid, cCockfort Gault formülü, mMDRD formülü, kKonsantrik sol VH (sol ventrikül hipertrofisi) için risk maksimum: >0.42 düzeyinde bir duvar kalınlığı/yarıçap oranıyla birlikte artmış sol VK| (sol ventriküler kitle indeksi). Tablo 1. Hipertansiyon seyrinde, prognozu etkileyen risk faktörleri dışında, kullanım alanı sınırlıdır. Volüm kaybı ve elektrolit bozukluğu gelişimine neden olabilir. değerinde yükselmeye neden olabileceğinden, özellikle renal fonksiyon bozukluğu olan hastalarda düzenli takip edilmeleri gerekmektedir. Potasyum tutucu diüretikler Spironolakton, eplerenon gibi aldosteron antagonistleri, triamteren ve amilorid bu grupta yer alan diüretiklerdir. Ödem tedavisinde, kıvrım diüretiklerin etkinliğini artırmak için kullanılabilirler. Aldosteron antagonistleri, konjestif kalp yetersizliği olan hipertansiflerde tercih edilen ilaçlardır. Bu grupta yer alan diüretiklerin tamamı, serum potasyum 47 Beta blokerler Kalp atım hacminde, plazma renin aktivitesinde ve sempatik sinir ucundan norepinefrin salgılanmasında azalma ve adrenerjik reseptörlerin inhibisyonuyla etkilerini gösterirler. Koroner arter hastalığı ve sol ventrikül sistolik disfonksiyonu olan hastalarda öncelikle tercih edilmelidir. İnsülin direnci ve Numune Sağlık Dergisi EKİM - KASIM 2011 artmış diyabet riski, diyabetik hastalarda hipoglisemi belirtilerinin baskılanması, impotans, ileri evre bronşial astım ve obstrüktif akciğer hastalığı varlığında bronkospazmın tetiklenmesi ve lipid profilinde bozulma gibi yan etkileri mevcuttur. Periferik tıkayıcı damar hastalığı ve bradiaritmisi olanlarda kullanımı sakıncalar oluşturabilir. Kalsiyum kanal blokerleri Ekstrasellüler mesafeden sitoplazmaya kalsiyum geçişini bloke ederek uyarıkontraksiyon kinetiğini engelleyen ve periferik vasküler direnci azaltan ilaçlardır. Nondihidropiridin (diltiazem, verapamil) ve dihidropridinler olmak üzere iki grupta sınıflandırılırlar. Ek sistemik hastalığı olmayan izole arteriyel hipertansiyonda, ilk akılda tutulması gereken ilaç grubudur. Periferik tıkayıcı damar hastalığı, koroner kalp hastalığı ve inme tanısı olan hastalarda öncelikle tercih edilmelidir. İnme, koroner kalp hastalığı, major kardiyovasküler olaylar ve ölüm oranlarını azalttığı gösterilmiştir. Nondihidropiridinlerin antiproteinürik etkinlikleri gösterilmiştir. Kalp hızını yavaşlatıcı etkilerinden dolayı, beta blokerlerle birlikte kullanımında yakın takip edilmelidir. Baş ağrısı, periferik ödem, bradikardi ve kabızlık sık görülen yan etkileridir. Angiotensin converting enzim inhibitörleri Asıl etkileri, renin angiotensin aldosteron sisteminin inhibisyonuyla, güçlü bir vazokonstriktör madde olan anjiotensin-II’nin yapımını baskılamaktır. Mikroalbuminüri, aşikâr proteinüri ve diyabetes mellitus tanısıyla izlenen hastalarda seçkin tercihtir. Kalp yetmezliğine eşlik eden hipertansiyonu olan hastalarda, diüretikli kombinasyonları ilk tercih edilecek ilaçlardandır. Koroner arter hastalığı açısından yüksek riskli hastaların ele alındığı çalışmalarda, kardiyoprotektif etkinliği gösterilmiştir. Renovasküler hipertansiyonda ilk tedavi seçeneğidir. Kronik böbrek hastalığı varlığında, hastalığın progresyonunu yavaşlatıcı I KB>180 mmHg sistolik ve/ya da >110 mmHg diyastolik I Sistolik KB>160 mmHg düşük diyastolik KB (<70 mmHg) I Diabetes mellitus I Metabolik sendrom I >2 kardiyovasküler risk faktörü I Aşağıdaki subklinik organ hasarlarının biri ya da daha fazlası: - Elektrokardiyofrafik (özellikle zorlanmayla) soıl ventrikül hipertrofisi - Karotis arter duvarında kalınlaşma ya da plak - Arteriyel sertlikte artış - Serum kreatininde orta düzeyde artış - Tahmini glomerüler filtrasyon hızı ya da kreatinin klirensinde azalma - Mikroalbüminüri ya da proteinüri I Yerleşik kardiyovasküler ya da renal hastalık Tablo 2. Yüksek/çok yüksek riskli hastalar etkisi gösterilmiştir. Renoprotektif etkinliğinin güçlü olması nedeniyle, uygun vakalarda serum kreatinin değerine bakılmaksızın tercih edilebilir. İlacın tercih edilmesine engel olacak kesin bir üst limit serum kreatinin değeri yoktur. Ancak, tedavinin başlangıç döneminde, serum kreatinin değerlerinin artmasına sebep olabilir Kan basıncı (mmHg) ve bu serum kreatinin değeri 3 mg/dl’nin Normal Yüksek normal Evre 1 Evre 2 Evre 3 Diğer risk üzerinde daha sıktır. SKB 120-129 SKB 130-139 SKB 140-159 SKB 160-179 SKB >180 faktörleri Tedavi başlangıcından Organ hasarı sonra serum kreatinin veya veya veya veya veya Yerleşik hastalık DKB 80-84 DKB 85-89 DKB 90-99 DKB 100-109 DKB >110 artışı, ilacın etkinliğini varlığı göstermekle birlikte; başlangıç serum Başka risk Ortalama risk Ortalama risk Düşük ek risk Orta derecede Yüksek faktörü yok ek risk ek risk kreatinin değerlerine göre %30’dan fazla artış 1-2 risk faktörü Düşük ek risk Düşük ek risk Orta derecede Orta derecede Çok yüksek ve/veya hiperpotasemi ek risk ek risk ek risk ≥ 3 risk faktörü (>5.5 mEq/L) olan hastalarda tedavinin Metabolik sendrom Orta derecede Yüksek Yüksek Yüksek Çok yüksek kesilmesi/ara verilmesi Organ hasarı ek risk ek risk ek risk ek risk ek risk uygun olacaktır. Tedavi süresince; ileri evre Diyabet kronik böbrek hastalığı Yerleşik kardiyovasküler Çok yüksek Çok yüksek Çok yüksek Çok yüksek Çok yüksek (evre 4,5 - glomerüler veya renal hastalık filtrasyon hızı [GFH]< ek risk ek risk ek risk ek risk ek risk 30 ml/dk), tip 4 renal Avrupa Hipertansiyon Derneği ve Avrupa Kardiyoloji Derneği, 2007 Arteriyel Hipertansiyon Tedavisi Klavuzu: tübüler asidoz, yaşlı DKB: diyastolik kan basıncı; SKB: sistolik kan basıncı hastalarda, angiotensin Numune Sağlık Dergisi EKİM - KASIM 2011 48 reseptör blokeri (ARB) ve spirinolaktonla kombinasyon tedavilerinde, hiperkalemi görülebilir. En sık yan etkilerden bir diğeri kuru öksürüktür. Gebe hipertansiflerde ve çift taraflı renal arter stenozunda kontrendikedir. Angiotensin reseptör blokerleri Angiotensin-II’nin, tip 1 reseptörlerini bloke ederek etki gösterirler. ACE-İ ile benzer kullanım alanına sahiptirler. Ancak maliyetleri daha yüksektir. Mikroalbuminürisi veya aşikâr nefropatisi olan tip 2 diyabetes mellitusta, sol ventrikül hipertrofisi ve kalp yetmezliğinde kullanımı önerilir. Kuru öksürük gelişimi daha azdır. ACE-İ ile kombine kullanılabilirler. Kombinasyon tedavilerinin antiproteinürik etkisi daha güçlü olmakla birlikte; kardiyovasküler açıdan stabil olmayan hastalarda, hiperpotasemi ve mortalitede artışla birlikteliği gösterilmiştir. Gebe hipertansiflerde ve çift taraflı renal arter stenozunda kontrendikedir. Alfa adrenerjik blokerler Semptomatik prostatizmi olan hastalar dışında genellikle ilk ajan olarak kullanılmazlar. Total kolesterolü düşürürken, HDL kolesterolü artırıcı etkileri gösterilmiştir. Ortostatik hipotansiyon ve senkop gelişimine neden olabilirler. Diğer ilaç grupları Santral sempatolitik etkili, arteriyoler vazodilatasyonla etkisini gösteren ve periferik sempatik inhibisyonla etkisini gösteren antihipertansif ilaçlar mevcuttur. Bu ilaçlar sıklıkla dirençli hipertansiyon tedavisinde tercih edilirler. Ülkemizde birçoğunun preperatı yoktur. Metildopa, en sık kullanımda olan santral sempatolitik etkili antihipertansif ajandır. Gebelerde yaygın olarak kullanılmaktadır. Hepatit ve hemotilik anemiye sebep olabilir. Renin inhibitörleri; direk renin inhibisyonu yaparak angiotensin-I ve angiotensin-II oluşumumunu azaltırlar. Kan basıncını düşürmede ACE-İ, ARB ve diüretiklerle sinerjistik etki gösterir. Antiproteinürik etkileri mevcuttur. Klinik kullanımı için yeterli çalışma verisi yoktur. İlaç tercihinde dikkat edilecek noktalar ne olmalıdır? Yıllar içerisinde tedavinin basamak şeklinde planlanması görüşü terk edilmiştir. Son kılavuzlarda başlangıç tedavisinin planlanması ve ilaç seçimi için katı bir öneri yoktur. Ek sistemik hastalığı olmayan hastalarda, hipertansiyona ait bir uç organ hasarı da yoksa amaç; hedef kan basıncına ulaşmaktır ve bunun için herhangi bir antihipertansif ilaç sınıfı tercih edilebilir. Ancak özellikle düşük 49 doz tiazid diüretiklerle başlama yönünde bir eğilim olduğu da görülmektedir. Kısaca, özellikle yandaş hastalığı olan hipertansiflerde, arteriyel hipertansiyonun tedavisi bireysel düzenlenmelidir. Diyabetik hipertansifler Diyabetiklerde kan basıncı hedefleri, diyabetik olmayanlara göre daha düşüktür. Hedef kan basıncı düzeyi, Birleşik Ulusal Komitenin 7. kılavuzunda (JNC VII), 130/80 mmHg olarak önerilirken; Avrupa Hipertansiyon Derneği ve Avrupa Kardiyoloji Derneği’nin kılavuzunda (ESH 2009), sistolik kan basıncı için 140 mmHg’nın olabildiğince altında değerler olarak belirtmiştir. JNC VII kılavuzunda, eşlik eden 1 gr/gün ve üzeri proteinüri varlığında bu hedefin 125/75 mmHg’ya çekilmesi önerilmiştir. ESH 2009’da proteinüri düzeyine göre ek öneri de bulunulmamıştır. Metabolik kontrol açısından bakıldığında, başlangıç tedavisi olarak yüksek doz diüretiklerden ve beta blokerlerden kaçınmak mantıklıdır. İlaç seçiminde, ACE-İ veya ARB, düşük doz diüretikler ve üçüncü olarak kalsiyum kanal blokerleri sıralaması uygun olabilir. Tip 1 diyabetik Numune Sağlık Dergisi EKİM - KASIM 2011 ajanlardan beta blokerler ve kalsiyum kanal blokerleri, aynı zamanda antianjinal etkilidir. Eşlik eden sol ventrikül disfonksiyonunda, ACE-İ ve ARB’ler akılda tutulmalıdır. Postmiyokardiyal enfarktüse eşlik eden hipertansiyonda en iyi tedavi seçeneği; beta blokerler ve ACE-İ’leridir. Yaşlılarda hipertansiyon Yaşlılarda diüretikler, kalsiyum kanal blokerleri öncelikli olmak üzere, ACE-İ ve ARB’ler kullanılabilir. Beta blokerler ilk tercih edilecek ajanlar arasında değildir. Yaşlı hipertansiflerde, diyastolik kan basıncının 70 mmHg’nin altına düşürülmesinin, kardiyak ve serebral iskemiye neden olabileceği akıldan çıkarılmaması gereken önemli bir husustur. Tedavinin seyrinde sıklıkla gözlenebilen ortostatik hipotansiyonun, antihipertansif tedavinin devamında çeşitli zorlukları getireceği de akıldan çıkarılmamalıdır. Avrupa Hipertansiyon Derneği ve Avrupa Kardiyoloji Derneği, 2007 Arteriyel Hipertansiyon Tedavisi Klavuzu: DKB: diyastolik kan basıncı; KB: kan basıncı; KV: Kardiyovasküler; SKB: sistolik kan basıncı nefropatide ACE-İ’lerin proteinüriyi azalttığı ve rezidüel renal fonksiyonları koruduğu gösterilmiştir. Tip 2 diyabetik nefropatide de, ARB’lerle yapılan çalışmalarda benzer sonuçlar alınmıştır. Mikroalbuminürinin uzun dönemde hem kardiyovasküler hastalık, hem de kronik böbrek hastalığı gelişimi için bağımsız bir risk faktörü olduğu düşünüldüğünde; tüm diyabetiklerde kan basıncı hedefinin 130/80 mmHg olarak planlanması uygun görülmektedir. Kronik böbrek hastalığı ve hipertansiyon JNC VII kılavuzuna göre, kronik böbrek hastalığına eşlik eden hipertansiyon varlığında, hedef kan basıncı 130/80 mmHg’nın altında olmalıdır. Eşlik eden 1 gr/gün ve üzeri proteinüri varlığında ise, bu hedefin 125/75 mmHg’ya çekilmesi önerilmiştir. Kronik böbrek hastalığına eşlik eden hipertansiyon, sıklıkla hipervolemi ile seyrettiğinden; diüretikler seçkin ilaçlardır. Tiazid diüretikleri GFH 30 ml/dk’nın altında efektif değildir. Kıvrım diüretikleri, Numune Sağlık Dergisi EKİM - KASIM 2011 GFH’ye bakılmaksızın kullanılabilir. Kanıtlar göstermiştir ki, ACE-İ ve ARB’ler, özellikle 1 gr/gün ve üzeri proteinürisi olan hastalarda, renal hastalığın progresyonunu yavaşlatmak için öncelikle tercih edilmesi gereken ilaçlardır. Burada önemli bir husus unutulmamalıdır. Kronik böbrek hastalığının progresyonunu yavaşlatmada önemli olan hedef kan basıncı değerlerine ulaşmaktır. Diğer antihipertansif ilaçlar da, hedef kan basıncına ulaşılması halinde renoproteksiyon sağlarlar. Obezite ve hipertansiyon Kilo kaybı kan basıncını düşürmedeki asıl yoldur. İnsülin direnci ve obezite arasındaki ilişki ve yüksek doz diüretiklerin insülin direncini potansiyelize etmelerinden dolayı, yüksek doz diüretik kullanımından kaçınılmalıdır. Metabolik yan etkileri nedeniyle beta blokerlerden de kaçınılmalıdır. Yeterli çalışma verisi olmamakla birlikte, ACE-İ ve ARB’ler öncelikle tercih edilebilir. Dislipidemi Koroner arter hastalığı ve hipertansiyon Beta blokerler serum trigliserid seviyelerini artırdığı, HDL kolesterol seviyelerini azalttığı ve insülin duyarlılığını bozduğu için, primer korumada artık önerilmemektedir. Alfa blokerlerin, lipit profili üzerine olumlu etkileri mevcuttur. ACE-İ, ARB ve kalsiyum kanal blokerlerinin, lipit profili üzerine belirgin etkileri yoktur. Antihipertansif 50 1 Numune Sağlık Dergisi MART-NİSAN 2012 DOÇ. DR. YAKUP EKMEKÇİ Kırıkkale Üniversitesi Tıp Fakültesi, Nefroloji Bilim Dalı Hipertansif Aciller Hipertansif kriz, kan basınçlarında farklı derecelerde artış ve acil müdahale gerektiren çeşitli klinik durumları içerir. Bazı kaynaklarda hipertansif kriz sistolik kan basıncının 220 mmHg’nin üzerinde veya diastolik kan basıncının 120-130 mmHg’nin üzerinde olması olarak da ifade edilmektedir. Hipertansif kriz; hipertansif acil ( emergency ) ve hipertansif öncelikli durum ( urgency ) olarak ikiye ayrılır. Hipertansif acil; hedef organ hasarı ile birlikte olan kan basıncı yüksekliğidir. Bunlar hipertansiyona bağlı ensefalopati, kafa içi kanama, kararsız angina pektoris, akut myokard infarktüsü, koroner bypass sonrası hipertansiyon, katekolamin fazlalığı ile giden durumlar (feokromasitoma, kokain kullanımı), akut sol ventrikül yetmezliği, aort diseksiyonu, eklampsi ve böbrek yetmezliği olarak sıralanabilir. Hipertansif acil durumlarda ilerleyici organ hasarını önlemek için hasta yatırılmalı (mümkünse yoğun bakım şartlarında ve monitörize edilerek) ve parenteral antihipertansifler kullanılarak kan basıncı dakikalar veya saatler içinde düşürülmelidir. Hipertansif öncelikli durum ise, hedef organ hasarının eşlik etmediği ağır kan basıncı yüksekliğidir. Buna örnek verecek olursak; preeklampsi, akut glomerulonefrit, akut sistemik vaskülit, skleroderma krizi, ağır burun kanaması, ağır yanıklar ve böbrek nakli sonrası geç dönemde gelişen hipertansiyon şeklinde sıralanabilir. Bu tabloda kan basıncı 24 saat içerisinde güvenilir düzeylere düşürülmelidir. Hastanın yatırılması zorunlu değildir. Ayaktan oral antihipertansifler ile kan basıncı düşürülebilir. Ortalama arter basıncının 140 mmHg’nin üzerinde olduğu ve retinal kanama, eksüda ve papil ödeminin eşlik ettiği tablo da malign hipertansiyon olarak tanımlanır. Aslında bu tablo da, hipertansif acil bir durumdur. Önceki yıllarda papil ödeminin eşlik etmediği malign hipertansiyon için akselere hipertansiyon terimi kullanılsa da daha sonra yapılan çalışmalarda papilödeminin kısa ve uzun süreli prognozdaki kısıtlı etkisi nedeni ile bu terim güncelliğini kaybetmiştir. Malign hipertansiyon daha çok tedaviye uyumsuz ve uzun süreli kontrolsüz hipertansiyonu olan hastalarda görülür. Fizyopatoloji Hipertansiyona neden olan her durum, hipertansif krize neden olabilir. Kan basıncının düzeyinden çok, yükselme hızı Numune Sağlık Dergisi EKİM - KASIM 2011 52 önemlidir. Daha önceden hipertansif olan bireyler belirli bir kan basıncı değerinde hiçbir klinik bulgu vermezken, aynı kan basıncı değerleri önceden normotansif olan bireylerde hedef organ hasarına neden olabilir. Hipertansif krizde kan basıncının aşırı yükselmesine neden olan bazı faktörler; ağır egzersiz, stres, antihipertansif tedaviye uyumsuzluk, sempatomimetik ilaç kullanımı ve diğer sekonder hipertansiyon nedenleri olarak sıralanabilir. Hipertansif krizdeki temel fizyopatolojik olay arteriol ve kapillerlerdeki aşırı basınç artışı sonucu endotel hasarının gelişmesi ve plazmanın damar duvarına geçişidir. Bunun yanında aşırı yüksek kan basıncı, basınç natriürezine neden olur. Oluşan hipovolemi nedeni ile vazoaktif maddelerin (angiotensin II, ADH, katekolaminler vb) salınımı artar ve kan basıncını sürekli yükselten bir kısır döngü gelişir. baş ağrısı ve baş dönmesi görülür. Daha az sıklıkla da geçici fokal beyin iskemisi ve kanamalar görülebilir. Baş ağrısı, bulantı, kusma, çeşitli bilinç değişiklikleri ve fokal nörolojik semptomlarla kendisini gösteren hipertansif ensefalopati günümüzde oldukça az görülmektedir. Temel nedeni aşırı yüksek kan basıncı nedeni ile serebral vasküler otoregülasyonun bozulması ve ortaya çıkan beyin ödemidir. Kan basıncının düşürülmesi tabloyu düzeltebilir, ancak otoregülasyon düzelmesi zaman aldığından, beyin iskemisinden kaçınmak için kan basıncı yavaş düşürülmelidir. Renal bulgular: Böbrek tutulumu sıklıkla vardır. Proteinüri ve hematüri görülebilir. Nefrotik düzeyde proteinüri nadirdir. Proteinürisi belirgin olanlarda kreatinin düzeyleride sıklıkla yüksektir. Böbrek hasarı belirgin olanlarda oligüri tabloya eklenebilir. Klinik Hipertansif acil ile hastaneye başvuran hastalardaki klinik bulgular hedef organ hasarına bağlı olarak değişkenlik gösterir. Tablo 1’de çeşitli hedef organ hasarlarına göre değişkenlik gösteren klinik bulgular sıralanmıştır. Göz dibi: Hipertansif retinopatinin evre III-IV bulguları saptanabilir. Hematolojik bulgular: Mikroanjiyopatik hemolitik anemi saptanabilir. Hastanın değerlendirilmesi Detaylı bir anamnez, fizik muayene ve Kan basıncı: Kan basıncı düzeyi çok birkaç laboratuvar tetkiki ile tanı değişik şekillerde karşımıza çıkabilir. konulabilir. Anamnezde hastada var Kronik hipertansiyonu olan hastalar çok olan hipertansiyonun süresi, önceden daha yüksek kan basınçlarını tolere edebilirken, kan basıncı daha önce normal olan bireyler diyastolik kan İlaç Doz Etki basıncı 100 mmHg’yi geçtiğinde başlangıcı hipertansif ensefalopati tablosu ile Nitroprussid 0.2-10 μg/kg/dk Derhal başvurabilir. Labetalol 20-80 mg bolus + Kalp: Akut akciğer ödemi ve akut sol kalp yetmezliği en çok görülen bulgulardır. Anjina, hatta myokard infarktüsüne neden olabilir. Nörolojik semptomlar: Sıklıkla hastaların ilk şikâyetleridir. En çok Fenoldopam Nitrogliserin Enalaprilat Nikardipin Fentolamin Esmolol Hidralazin 2 mg/dk inf 0.1-0.6 μg/kg/dk 5-100 μg/dk 1.2-5 mg bolus 2-10 mg/saat 5-10 mg/dk 0.5 mg/kg yükleme + inf.25-50 μg/kg/dk 10-20 mg bolus Klinik bulgu Serebral infarkt Akut akciğer ödemi Hipertansif ensefalopati Akut sol kalp yetmezliği Akut koroner sendrom İntraserebral/ subaraknoid kanama Eklampsi Aort diseksiyonu Sıklığı (%) 24.5 22.5 16.3 14.3 12 4.5 4.5 2 Tablo 1:Hipertansif acillerde klinik bulguların sıklığı hedef organ hasarının olup olmadığı ve aldığı ilaçlar detaylı bir şekilde sorgulanmalıdır. Hastanın aldığı antihipertansif ilaçlar, kan basıncının kontrol altında olup olmadığı, alkol alımı ve narkotik kullanımı öğrenilmelidir. Hedef organ hasarını düşündüren özel semptomların olup olmadığına bakılmalıdır. Örneğin göğüs ağrısı akut koroner sendrom ve aort diseksiyonunu, sırt ağrısı aort diseksiyonunu, dispne pulmoner ödem ve kalp yetmezliğini, nörolojik şikayetler hipertansif ensefalopati ve serebrovasküler olayları akla getirmelidir. Kan basıncı her iki koldan ölçülmeli, volüm durumunu değerlendirmek için hem supin hem de ayaktan kan basıncı ölçülmelidir. Göz dibi incelemesi aciliyet hakkında fikir sahibi olmak açısından önemlidir. Kardiyovasküler sistem muayenesinde boyun venöz dolgunluğunun görülmesi, S3 duyulması ve raller kalp yetmezliği ve pulmoner ödemi düşündürür. Nörolojik olarak hastanın bilinci, görme Etki süresi Yan etki 1-2 dk Hipotansiyon, bulantı 5-10 dk 5-10 dk 1-3 dk 15 dk 5-10 dk 1-2 dk 2-6 saat 10-15 dk 5-15 dk 4-6 saat 2-4 saat 3-5 dk Bronkospazm, AV blok Hipotansiyon, baş ağrısı Baş ağrısı, kusma Hipotansiyon, böbrek yetm. Taşikardi, flushing Taşikardi 1 dk 10 dk 10-20 dk 2-6 saat Bronkospazm, AV blok Taşikardi Tablo 2: Hipertansif acilde kullanılan ilaçların doz, etki ve yan etkileri 53 Numune Sağlık Dergisi EKİM - KASIM 2011 alanı, meningeal iritasyon varlığı, görme alanı ve motor fonksiyonlar değerlendirilmelidir. Tetkik olarak acilen BUN, kreatinin, elektrolitler, kan sayımı, periferik yayma, tam idrar tetkiki, EKG ve PA akciğer grafisi istenmelidir. Gerekli durumlarda beyin bilgisayarlı tomografisi, toraks bilgisayarlı tomografisi, EKO yapılabilir. Böbrek arterlerinde darlık şüphesi var ise, böbrek arter doppler USG incelemesi de yapılabilir Hipertansif acil durumda tedavi Kan basıncı yakın izlenmeli, sıvı dengesi, elektrolit düzeyleri, hemodinami ve böbrek fonksiyon testleri takip edilmelidir. Çoğu durumda kan basıncının hızlı düşürülmesinden kaçınılmalıdır. Çünkü bu durum kalp ve beyin gibi organlarda iskemik değişikliklere neden olabilir. Hipertansif acil durumda kan basıncının hızlı İlaç Kaptopril Klonidin Labetalol Prazosin Felodipin İsradipin Metildopa Doz 25 mg oral/dilaltı 0.1-0.2 mg/saat başı. Max: 0.6 mg 200-400 mg. 2-3 saat ara ile tekrar 1-2 mg. Saat başı tekrarlanabilir 5-10 mg 5-10 mg 250-500 mg. 8 saatte bir tekrar Dikkat edilmesi geren durumlar Hipovolemi, böbrek yetmezliği Hipotansiyon, ağız kuruluğu Kalp bloğu, bronkospazm Senkop, ortostatik hipotansiyon Akut hepatit ve feokromasitomada kontrendike Tablo 3: Hipertansif öncelikli durumda kullanılabilecek oral ilaçlar düşürülmesi gereklidir. Ancak yine de arteriyel kan basıncı 2 saatin sonunda %25’den fazla düşürülmemelidir. 2-6 saatin sonunda 160/100mmHg düzeyindeki kan basıncı düzeyleri kabul edilebilir sınırlardır. Kronik hipertansiyonu olan hastalar ve yaşlılar anormal beyin otoregulasyonuna sahip olduğundan, kan basıncındaki ani düşüklüklerde daha ciddi iskemik beyin hasarı riski altındadır. Genel olarak daha az yan etki ve daha yüksek etkinlik nedeni ile ilaç kombinasyonları uygun bir yaklaşım olabilir. Genel olarak hipertansif kriz olgularında volüm azalması olduğundan tedavi sırasında ani kan basıncı düşmeleri olabilir. Bu nedenle renal parankimal hastalığı ve akciğer ödemi dışında diüretik kullanımından kaçınılmalıdır. Ayrıca, hipertansif acillerde dilaltı nifedipin kullanımının kontrendike olduğu, ani ve kontrolsüz kan basıncı düşüklüğüne ve ölüme neden olabileceği unutulmaması gereken bir noktadır. Hipertansif acil tedavisinde kullanılan ilaçlar Hipertansif acillerde parenteral tedavi seçenekleri kullanılmalıdır. Tablo 2’de kısaca bu ilaçların özelliklerinden bahsedilmiştir. Bu durumda invazif kan basıncı izlemi önerilmektedir. Kan basıncı kontrol altına alındıktan sonra oral ajanlara başlanmalıdır. Hipertansif öncelikli durumda ise, direk olarak oral ilaçlara başlanabilir. Kaptopril kısa etkili bir ilaçtır ve hacim azalması durumunda ani kan basıncı düşüklüğüne neden olabilir. Klonidin ve metil dopa gibi santral sinir sistemine etkili ilaçlar hipertansif ensefalopati varlığında tercih edilmemelidir. Diazoksit, minoksidil ve hidralazin gibi refleks sempatik aktiviteyi arttıran ilaçlar myokard iskemisini ve aort diseksiyonunu arttırabilir. Diazoksit: Direkt düz kas gevşeticidir. İ.V olarak 15 dak’da bir 1-3 mg/kg Numune Sağlık Dergisi EKİM - KASIM 2011 54 İlaç/Jenerik Nitrogliserin Nitroprussid Esmolol Preparat Nitrogliserin, perlinganit Nipruss Brevibloc Kaptopril Felodipin İsradipin Metildopa Prazosin Kapril, Kaptoril Plendil DynaCirc-SRO Alfamet Minipress Ticari şekli 10 mg ve 25 mg ampul 60 mg ampul 10 ml flakon 250 ml. hazır solüsyon 25-50 mg tablet 2.5-5-10 mg tablet 5 mg kapsül 250 mg tablet 1-2-5 mg tablet Tablo 4: Ülkemizde bulunan ve hipertansif kriz tedavisinde kullanılabilecek ilaçlar dozunda boluslar şeklinde verilebilir. Hiperglisemi, hiperürisemi, su ve tuz tutulumu en önemli yan etkileridir. Enalaprilat: İ.V olarak kullanılan enalaprilatın etkisi 15 dak’da başlar ve 4-6 saat sürer. Gebelerde kullanımı kontrendikedir. Esmolol: Peroperatuvar dönemde ve miyokard infarktüsünde güvenle kullanılabilir. Fenoldopam: Renal kan akımını ve sodyum atılımını arttırması en önemli özelliğidir. Hidralazin: Uzun ve kontrolsüz kan basıncı düşüklüğüne neden olduğundan günümüzde kullanımı büyük oranda sınırlanmıştır. Labetalol: Alfa ve beta bloker etkilidir. Akut myokard infarktüsünde kullanılabilir. Nikardipin: Beyin ve kalp iskemisi ile giden hipertansif krizlerde ve ameliyat sonrası ataklarda kullanılabilir. Fentolamin: Feokromasitomada atak sırasında İV olarak kullanılırlar. Sodyum nitroprussid: Doğrudan arteriyel ve venöz dilatatör etkisi vardır. Bir çok krizde ilk seçilecek ilaçtır. Işığa duyarlı bir ilaç olduğu için infüzyon sırasında serum şişesi ışığı geçirmeyecek şekilde korunmalıdır. Siyanür ve ardından tiyosiyanata metabolize olduğundan, karaciğer ve böbrek yetmezliğinde siyanür ve tiyosiyanat toksisitesi gelişebilir. Nitrogliserin: Özellikle miyokardiyal iskemi varlığında tercih edilir. Venödilatatör etkisi ile kardiak atım hacmini azaltarak kan basıncını düşürür. Diüretikler: Birçok hipertansif acilde başlangıçta verilen 40 mg İV furosemid kan basıncını düşürebilir. Ancak bu hastalarda volüm eksikliğinin olmadığından emin olmak gerekir. Diüretikler hipertansif acillerde rutin olarak verilecek ilaçlar değildir. Özel durumlar Hipertansif ensefalopati: Seçkin ilaç sodyum nitroprussiddir. Ayrıca labetalol ve nikardipin de kullanılabilir. Özellikle yaşlı ve süreğen hipertansiyonu olanlarda kan basıncının hızlı düşürülmesinden kaçınılmalıdır. Kan basıncının ilk 2 saat içerisinde %25 oranında düşürülmesi uygundur. 55 Serebrovasküler olaylar (beyin içi kanama, subaraknoid kanama): Tedavide hedef birkaç saat içerisinde ortalama arter basıncını 130 mmHg veya diyastolik kan basıncını 110 mmHg düzeylerine indirmektir. Tedavide nitroprussid, enalaprilat ve labetalol uygun ajanlardır. Son dönemde özellikle subaraknoid kanamalarda serebroselektif bir kalsiyum kanal blokeri olan nimodipin kullanımı özellikle tercih edilmektedir. Akut miyokard infarktüsü: İlk tercih nitrogliserindir. Ayrıca nitroprussid ve labetalol de tercih edilebilir. Diazoksid, hidralazin ve minoksidil gibi refleks sempatik aktiviteyi arttıran ilaçlar verilmemelidir. Tedavide hedef diyastolik kan basıncını 100 mmHg düzeylerine indirmek olmalıdır. Sol kalp yetersizliği: Nitrogliserin ve nitroprussid öncelikle tercih edilir. Akciğer ödemi varsa furosemid tedaviye eklenmelidir. Beta bloker kullanımı sakıncalıdır. Aort diseksiyonu: Tedavi çok agresif olmalıdır. Diyastolik kan basıncı kısa sürede 100 mmHg sınırına indirilmeli, ardından kısa sürede Numune Sağlık Dergisi EKİM - KASIM 2011 normotansiyon hedeflenmelidir. Nitroprussid ve beta blokerler ( propronalol vb ) ilk tercih edilecek ajanlardır. Nitroprussid başlanmadan önce beta bloker tedavi başlanmalıdır. Labetalol de tercih edilebilir. Hidralazin gibi sempatik aktiviteyi arttıran ilaçlar sakıncalıdır. Böbrek yetersizliği: Acil hipertansiyonun hem nedeni hem de sonucu olabilir. Temel amaç böbrek perfüzyonunu azaltmadan periferik direnci azaltmaktır. Fenoldopam ve nikardipin ilk tercihdir. Dirençli olgularda düşük doz ve kısa süreli olarak nitroprussid kullanılabilir. Eklampsi: Kesin tedavisi sezaryen ile doğumdur. Doğum öncesi sistolik kan basıncı 100 mmHg civarında tutulmalıdır. İlk tercih olarak hidralazin ve labetalol düşünülmelidir. Yanıtsız olgularda kalsiyum kanal blokerleri ilave edilebilir. Yine yanıt alınamazsa kısa süreli nitroprussid verilebilir. Numune Sağlık Dergisi EKİM - KASIM 2011 düşünülebilecek ajan bir ACE inhibitörü olan kaptoprildir. Ancak böbrek yetmezliği ve volüm eksikliği olanlarda kullanımının riskli olduğu unutulmamalıdır. Hipertansif öncelikli durumda kullanılabilecek çeşitli preparatlar tablo 3’de belirtilmiştir. Adrenerjik kriz: İV olarak fenoksibenzamin veya fentolamin verilmesini takiben beta bloker tedavisi başlanır. Ameliyat sonrası hipertansiyon: Artmış sempatik aktiviteye bağlı olarak kan basıncı yükselebilir. Nitrogliserin ilk tercihtir. Yanıtsızlık durumunda nitroprussid eklenebilir. Yurdumuzda yukarıda genel olarak bahsedilen preparatların tamamı yoktur. Ancak mevcut olan ilaçlarla da uygun tedavi mümkündür (Tablo 4). Hipertansif öncelikli durumda tedavi Görüldüğü gibi hipertansif aciller farklı klinik bulgularla seyreden ve mortal olabilen bir tablodur. Bu nedenle dikkatli ve ayrıntılı değerlendirilmesi tedavinin uygun seçilebilmesi için zorunludur. Gelen her hastaya dilaltı nidilat, İV furosemid ve diazem başlanması gibi sıkça yapılan yanlış uygulamalar ağır sonuçlara neden olabilmektedir. Bu nedenle her hasta ayrı olarak değerlendirilmeli ve co-morbid durumlarda dikkate alınarak tedavi bireyselleştirilmelidir. Genellikle tedaviye uyumsuz kronik hipertansiyonlu hastalarda görülür. Öncelikle kan basıncını arttırabilecek ağrı ve uyku bozukluğu gibi rahatsızlıkların varlığı araştırılmalıdır. Tedavi ayaktan ve oral ajanlarla yapılabilir. Hedef kan basıncını 24 saat içerisinde 160/100 mmHg sınırlarına indirmek olmalıdır. Etiyolojik sebep araştırılması unutulmamalıdır. Bunun yanında uzun süreli tedavilerde 2-3’lü kombinasyonlar tercih edilmelidir. Hipertansif öncelikli durumda ilk 56 1 Numune Sağlık Dergisi MART-NİSAN 2012 UZ. DR. EYÜP KOÇ PROF. DR. ALİ RIZA ODABAŞ ANEAH Nefroloji Kliniği Göztepe Eğitim ve Araştırma Hastanesi, Nefroloji Kliniği Dirençli Hipertansiyon Dirençli hipertansiyon, farklı sınıflardan en az üç tane antihipertansif ilacın (tercihen bir tanesi diüretik) optimal dozlarda kullanılmasına rağmen kan basıncının hedef değerlerin üzerinde olması olarak tanımlanmaktadır. Hedef kan basıncı değerleri yandaş hastalıklara göre değişmekle birlikte, 140/90 mmHg ve altı olarak tanımlanmaktadır. Bunun yanında, kan basıncı hedef değerlerde olan ve 4 veya daha fazla antihipertansif ilaç kullanan hastalar da dirençli hipertansiyon hastası kabul edilmektedir. Dirençli hipertansiyon sıklığı, çalışmalarda %20-30 olarak bildirilmektedir. 42.000’in üzerinde hasta katılımıyla gerçekleştirilen ALLHAT (Antihypertensive and Lipid-Lowering Treatment to Prevent Heart Attack) çalışmasında hastaların %15’inin dirençli hipertansiyon olarak sınıflandırılabileceği bildirilmiştir. Numune Sağlık Dergisi EKİM - KASIM 2011 Kan basıncı kontrolünü bozan en önemli faktör yaştır. Yaş arttıkça kan basıncı kontrolü zorlaşmaktadır. İkinci en önemli faktör sol ventrikül hipertrofisi ve obezitedir (vücut kitle indeksi >30 kg/m2). En kuvvetli tedaviye direnç belirteci, kreatinin >1.5 mg/dl olarak tanımlanan kronik böbrek hastalığıdır. Bazal kan basıncının yüksek olması, diyetle fazla tuz alımı, diyabet, siyah ırk ve kadın cinsiyet kan basıncı kontrolünü zorlaştıran faktörler arasındadır. Dirençli hipertansiyon ile ilişkili hasta özellikleri Kadın cinsiyet Sol ventrikül hipertrofisi Genetik: epitelyal sodyum kanalı (ENaC) mutasyonu, CYP3A5 allel Genel olarak dirençli hipertansiyon sorunu 4 kategoriden birisinin içinde yer alır: (1) yalancı direnç görünümü, (2) yetersiz medikal uygulama, (3) hasta uyumsuzluğu veya vazopressör madde alımı (4) sekonder hipertansiyon. 1- Psödorezistans (yalancı direnç görünümü): İleri yaş Obezite Kan basıncı düzeyi Kronik böbrek yetmezliği Diyabetes mellitus Siyah ırk Hatalı kan basıncı ölçümü tedaviye dirençli hipertansiyon görünümü oluşturabilir. En sık yapılan 2 hata; hastanın dinlenmesine izin vermeden tansiyonunu ölçmek ve çok küçük manşon 58 kullanmaktır. Beyaz önlük hipertansiyonu (izole muayenehane hipertansiyonu), hem genel hipertansif toplumda hem de dirençli hipertansiyonu olanlarda sıktır, prevelansı % 15-20 dolayındadır. Bu kişilerde, doktorun odaya girişinden 1-4 dakika sonra kan basıncı ortalama 27/15 mmHg yükselmektedir. Hastanın kan basıncı doktor tarafından ölçülmese bile, doktor ile aynı ortamda bulunmak beyaz gömlek etkisi yapmaktadır. Doktor yerine hemşire varlığında bu etki daha az olmaktadır. Evde kan basıncı takibi veya ambulatuar kan basıncı yöntemi tanıda yararlı olur. Aterosklerotik yaşlı hastalarda, damar duvarının sertleşmesi sonucu alttaki arterin kompresyonu için daha yüksek manşon basıncına gerek olur ve sistolik kan basıncı yükselmeleri görülür (psödohipertansiyon). Yaşlı popülasyonun yaklaşık %7’sinde izlenir. Yaşlı bir hastada uygulanan antihipertansif tedavi sırasında, standart yöntemlerle yapılan kan basıncı ölçümleri yüksek bulunuyorsa, hastada hedef organ hasarı yok ise ya da organ hipoperfüzyonuna ilişkin bulgular mevcutsa psödohipertansiyon düşünülmelidir. 2- Yetersiz medikal uygulama: Tedavide kullanılan ilaç dozları yetersizse, tablo dirençli hipertansiyon olarak yorumlanabilir. Monoterapide eğer hasta ilaçla ilgili yan etki tanımlamıyor ise, ilacın dozu tedricen maksimuma kadar artırılmalıdır. Eğer akselere hipertansiyon yok ise doz düzenlemeleri arasında 4 hafta beklenmelidir. Gerektiğinde ilaç sayısı artırılabilir. Ancak buna bağlı olarak hasta uyumu azalabilir. Birden fazla ilaç kullanımı gerekiyorsa, sabit doz hazır kombinasyonlar uyumu artıracaktır. Görünürde ilaç rezistansının en sık sebebi, uygun diüretik tedavisinin olmaması, kısa etkili loop diüretiklerinin yeterli sıklıkta kullanılmaması (böbrek fonksiyonu normal olan bireylere günde bir kere furosemid verilmesi gibi) veya böbrek fonksiyon bozukluğu olan kişilere düşük doz tiyazid diüretiği verilmesidir. Yapılan bir çok çalışmada tedaviye direnç gösteren hastalarda önemli oranda volüm fazlalığı olduğu saptanmıştır. Furosemid ile 24 saat diürez sağlamak için günde 23 doz uygulanmalıdır. Kas kitlesi azalmış yaşlı hastalarda serum kreatinin düzeyinin 1.2-1.4 mg/dl olmasına rağmen, böbrek fonksiyonları anlamlı derecede bozulmuş olabilir. Böyle bir hatadan kaçınmak için, glomerüler filtrasyon hızı serum kreatinin, yaş ve vücut ağırlığı dikkate alınarak hesaplanmalı ve spot idrarda protein/kreatinin oranına bakılmalıdır. Glomerüler filtrasyon hızı < 30 ml/dk ise potent diüretik seçilmelidir. Sıkça kullanılan nonsteroid antiinflamatuar ilaçlar (NSAİİ), asetaminofen ve aspirin gibi narkotik olmayan analjezikler, kan basıncı kontrolünü en fazla olumsuz etkileyen ilaçlardır. NSAİİ’lerin tuz ve sıvı retansiyonu ile; diüretiklerin, anjiotensin dönüştürücü enzim inhibitörlerinin, beta blokerlerin ve anjiyotensin reseptör blokerlerinin kan basıncını düşürücü etkilerini azalttığı gösterilmiştir. NSAİİ'in etkileriyle ilgili yapılan metaanalizlerde, ortalama kan basıncını 5 mmHg arttırdıkları gösterilmiştir. Bu etkiler; yaşlı, diyabetik ve kronik böbrek yetmezliği olan bireylerde daha sık görülür. Kan basıncı kontrolünü olumsuz yönde etkileyen diğer ilaç grupları; sempatomimetik ajanlar, oral kontraseptifler, amfetamin benzeri stimulanlar, kortikosteroidler, eritropoetin, siklosporin, sigara, likör, alkoldür. 3- Hasta uyumsuzluğu Görünürde dirençli hipertansiyonun diğer bir nedeni; obezite, fazla tuz alımı, alkol alımı, sigara ve bazı vazopressör etkili maddeleri (kafein, metanefrin, bitkisel ilaçlar gibi) kullanma alışkanlığı ile ilgili 59 olarak, hastaların yaşam tarzı düzenlemesine karşı direnç göstermesidir. 4- Sekonder hipertansiyon a. Tıkayıcı uyku apne sendromu (TUAS): Özellikle obez erkeklerde sık gözlenir. Dirençli hipertansif hastalarda obezite varsa veya ambulatuar olarak non-dipper hipertansiyon izleniyorsa TUAS’dan şüphelenilmelidir. TUAS’ın bu hastalardaki prevalansının % 25’lere vardığı bildirilmektedir. Hastalarda, gündüz uyuklama hali, konsantrasyon eksikliği, baş ağrısı, gece ise horlama, boğulma ve noktüri sık görülür. Teşhis polisomnografi ile konulur. TUAS’ın hipertansiyona nasıl sebep olduğu tam olarak bilinmemekle birlikte apneye bağlı hipoksinin ve sekonder sempatik hiperaktivitenin kan basıncını artırdığı düşünülmektedir.. b. Renal arter stenozu (RAS): RAS’ın %90’ı ateroskleroza bağlıdır. Hipertansif hastalarda prevalansı % 2’dir. c. Renal parankimal hastalık: En sık olarak, kronik glomerülonefrit, polikistik böbrek hastalığı ve hipertansif nefropati sonucunda oluşur. d. Primer aldosteronizm: Dirençli hipertansiyondaki prevalansı %20’dir. Dirençli hipertansiyon ile birlikte hipokalemi varsa primer aldosteronizmden şüphelenilmelidir. e. Feokromositoma f. Aort koarktasyonu g. Cushing sendromu Dirençli Hipertansiyona Yaklaşım Dirençli hipertansiyonu olan hastalara yaklaşım; tedaviye gerçek direnç varlığının doğrulanması, hipertansiyonun sekonder nedenleri de dahil olmak üzere tedaviye direnç gelişimine katkıda bulunan nedenlerin tanımlanması ve hedef organ hasarının saptanmasını içerir. Yalancı direncin dışlanması için tedaviye uyumun doğru bir şekilde değerlendirilmesi ve kan basıncı ölçümünün uygun bir teknikle yapılması gerekmektedir. Numune Sağlık Dergisi EKİM - KASIM 2011 Çoğu vakada tedaviye direncin etyolojisi multifaktöryeldir. Hastadan alınan öykü; hipertansiyonun süresi, ağırlığı, seyri, hastanın yaşam tarzı değişiklikleri ve tedaviye uyumu, yan etkiler de dâhil olmak üzere daha önce kullanılan ilaçlara yanıtı, bitkisel ilaçlar da dahil olmak üzere en son kullandığı ilaçları ve hipertansiyonun olası sekonder nedenlerine ait semptomları kapsamalıdır. Hastanın tedaviye uyumu dikkatli bir şekilde değerlendirilmelidir. Hasta da uyumsuzluğa neden olan faktörler mümkünse düzeltilmelidir. Hastanın değiştirilebilir yanlış alışkanlıkları belirlenmeli ve düzeltilmelidir. Steroidler, oral kontraseptifler, sempatomimetikler, nazal dekonjestanlar, kokain gibi ilaçların kan basıncını yükseltebileceği akılda tutulmalıdır ve bu ilaçların kullanılıp kullanılmadığı hastaya sorulmalıdır. Fizik muayenede; sekonder hipertansiyon varlığını düşündüren bulgular detaylı incelenmelidir. Beyaz önlük etkisi ve gerekli olgularda 24 saatlik kan basıncı takibi yapılması unutulmamalıdır. Retinopati, kronik böbrek yetmezliği ve sol ventrikül hipertrofisi gibi hedef organ hasarları, kontrolsüz hipertansiyon tanısını destekleyen patolojilerdir. Numune Sağlık Dergisi EKİM - KASIM 2011 Tedaviye dirençli hipertansiyonun biyokimyasal olarak değerlendirilmesi için rutin metabolik profile (glukoz, sodyum, potasyum, bikarbonat, klor, üre, kreatinin) bakılır, idrar analizi yapılır, sabah plazma renin ve aldosteron düzeyi ölçülür, böbrek fonksiyonlarının değerlendirilmesi için 24 saatlik idrarda kreatinin klirensi hesaplanır. Şüpheli olgularda, renovasküler, renal parankimal veya endokrinolojik nedenleri dışlamak için ileri tetkikler planlanmalıdır. TEDAVİ Dirençli hipertansiyonun en sık rastlanan nedenlerinden biri, ilaç tedavisine veya tavsiye edilen yaşam tarzı değişikliklerine uyum veya bağlı kalma düzeyinin düşük olmasıdır. Tüm hastalarda yaşam tarzı değişiklikleri ısrarla gözden geçirilmeli ve her hastanın günlük yaşamına uyumlu bir program düzenlenmelidir. Yakın tıbbi gözetim altında tüm ilaç tedavisini askıya almak ve yeni, daha basit bir rejimle tekrar başlamak yararlı olabilir veya kan basıncını izlemeye devam ederken, gözetim altında tedavi uygulamak üzere, kısa bir süre için hastaneye sevk planlanabilir. Dirençli hipertansiyonu olan hastalarda kan basıncının kontrolünü sağlamada güçlüklere yol açtığı bilinen ilaçlardan özelikle kaçınılmalıdır. Eğer bu ilaçların klinik olarak kullanması zorunluysa, mümkün olan en düşük dozlarda başlanılmalı ve doz titrasyonu giderek arttırılmalıdır, bu sırada kan basıncı kontrolü sık yapılmalıdır. Bazı direçli 60 hipertansiflerde, tedaviye diüretik eklenmesi ile veya diüretik dozunun arttırılması ile kan basıncı kontrolünün sağlandığı görülmüştür. Kronik böbrek yetmezliği olan hastalarda efektif volüm ve kan basıncı kontrolü için loop diüretiklere de gerek duyulabilir. Ancak, furosemidin günde iki kez kullanılıyor olmasından dolayı torsemid gibi daha uzun etkili bir loop diüretik tercih edilebilir. En uygun üçlü tedavi kombinasyonu anjiotensin dönüştürücü enzim inhibitörü veya anjiotensin reseptör blokeri, kalsiyum kanal blokeri ve tiyazid grubu diüretik içeren kombinasyondur. Alfa ve beta blokerlerin kullanım alanlarının dar olmasına rağmen kombinasyonları kan basıncının kontrolünde etkilidir. Santral etkili antihipertansif ajanlar kan basıncının kontrolünde oldukça etkilidir, ancak yan etki insidansları yüksektir, bu durum kullanım alanlarını sınırlamaktadır. Hidralazin ve minoxidil gibi potent vazodilatatörler özellikle yüksek dozlarda etkindir. Dirençli hipertansiyonu olan hastalarda mevcut ilaç kombinasyonlarına mineralokortikoid reseptör antagonistlerinin eklenmesi, kan basıncı kontrolünde ek yarar sağlamaktadır. Spironolaktonun görece düşük bir dozda (25-50 mg/gün) verildiğinde, iyi bir ek antihipertansif yanıta yol açtığı bulunmuştur. Amilorid için de benzer veriler bildirilmiştir. Bazı dirençli hipertansif hastaların antialdosteron ilaçlara iyi yanıt vermesinin, saptanmamış birincil aldosteronizme mi, yoksa çoklu tedaviyle indüklenen ikincil aldosteronizme mi bağlı olduğu halen bilinmemektedir. Eğer hastada TUAS mevcut ise, nazal CPAP (continuous positive airway pressure) uygulaması düşünülmelidir. Bunun ile kan basıncının anlamlı olarak düştüğü (yaklaşık 10 mmHg) gösterilmiştir. PROF. DR. ÜLVER DERİCİ Gazi Üniversitesi Tıp Fakültesi, Nefroloji Bilim Dalı Gebelik ve Hipertansiyon Gebelik, kadın vücudunun tüm sistemlerinde önemli değişikliklerin olduğu bir dönemdir. Kardiyovasküler ve üriner sistemde de gebeliğin ilk aylarından itibaren ciddi değişiklikler oluşmaya başlar. Öncelikle plazma volümü, hücre dışı sıvı hacmi ve kalp debisinde ilerleyici bir artış vardır. Gebelik, kalp debisini yükselten artmış sıvı hacminin yanı sıra, periferik direncin düşmesine neden olan artmış vazodilatasyon ile birliktedir. Normal gebelik sürecinde plazma volümü %40 oranında artar, idrarla sodyum atılımı azalır. Bu olaylar hormonal ortamın ortaya çıkardığı ilerleyici vazodilatasyon karşısında gelişen uyum sağlamaya yönelik değişikliklerdir. Bu sayede gebelerde kan basıncındaki artışlar engellenir. Gebelikteki artmış vazodilatasyonun nedenleri aşağıda sıralanmıştır: Yüksek düzeyde salgılanan östrojen ve progesteronun hormonal etkileri, Anjiotensin II’nin vazokonstriktör etkilerine azalmış yanıt, Anne dolaşımına arteriovenöz bir şant gibi eklenen plasentanın, endotel hücrelerinde vazodilatatör prostaglandin ve nitrik oksit sentezinde artış. 61 Vazodilatasyona artmış meyil nedeniyle normal gebeliğin ilk yarısında, sistolik kan basıncında (SKB) 9 mmHg, diastolik kan basıncında (DKB) ise 17 mmHg civarında azalır. Kan basıncı gebeliğin ikinci yarısında giderek artmakta ve terme doğru gebelik öncesi düzeylerine ulaşmaktadır. Normal gebelikte izlenen bu fizyolojik kan basıncı düşüşleri, hipertansif durumların değerlendirilmesi ve tanı konulmasında bazı güçlüklere neden olabilmektedir. Zira kronik hipertansif kadın gebeliğin ilk yarısında ilk defa muayene edildiğinde, kan basıncı normal saptanarak normotansif olarak kabul edilebilir. Aynı vaka 20. haftadan sonra görüldüğünde ise kan basıncında izlenen artışlar, yanlışlıkla preeklampsi tanısının konulmasına neden olabilir. Gebe kadınlarda kan basıncının ambulatuar monitorizasyonu yapıldığında, normal bireylerde gözlenen sirkadian değişimlerin gebelerde de olduğu ve gece ölçülen kan basınçlarının gündüz ölçümlerine göre daha düşük olduğu saptanmıştır. Kronik hipertansif gebelerde de bu diurnal varyasyon korunmuş olup, preeklamside bozulmuş olarak saptanmıştır. Gebelikte hipertansiyondan bahsedebilmek için; Kan basıncının ≥ 140/90 mmHg veya, Gebelik öncesi döneme yada birinci trimestrdeki kan basıncı değerlerine göre SKB ≥30 mmHg ve/veya DKB ≥15 mmHg daha yüksek olması gereklidir. Numune Sağlık Dergisi EKİM - KASIM 2011 Gebelikteki hipertansif sendromların sınıflandırılması Gebelikte izlenen hipertansif sendromlar, dört ana başlıkta sınıflandırılır: Preeklampsi – eklampsi Süperimpose preeklampsi Gestasyonel (Transient) Hipertansiyon Kronik Hipertansiyon Preeklampsi Preeklampsi, sadece hipertansiyondan öte bir durum olup sistemik bir patolojiyi tanımlar. Hastalar ya genç primipar ya da yaşlı multipar kadınlardır. Genellikle 32. haftadan sonra ortaya çıkar. Primer renal hastalığı ya da kronik hipertansiyonu olanlarda erken preeklampsi (süperimpoze) izlenebilir. Mol hidatiform varlığında ise ilk trimesterde bile preeklampsi saptanabilir. Preeklampside klinik bulgular hafiften şiddetliye geniş bir tablo oluşturur. Progresyon haftalar içinde olabileceği gibi, saatler içinde fatal sona gidebilen vakalar da gözlenebilmektedir. Kan basıncı yüksekliği hafif bile olsa, diğer komplikasyonlar yaşamı tehdit edici olabilir. Proteinüri minimalden nefrotik düzeylere kadar değişebilir. Tedavide klinik ve laboratuvar bulguları ile doğum endikasyonları sürekli değerlendirilmeli ve gerekirse doğum indüklenmelidir. Kan basıncı 170/110 mmHg ve üzerindeyse akut tedavi, 160/90 mmHg üzerindeyse konik tedavi gereklidir. Antihipertansif ilaç olarak metildopa ilk seçenek olup, bu ilacın yetersiz kaldığı ya da tolere edilemediğinde beta blokör, kalsiyum antagonisti kullanılabilir. ACE inhibitörleri ve ARB’ler kontrendikedir. Hipertansiyon tedavisi yanı sıra eklampsi profilaksisi, volüm genişletici tedavi ve destekleyici tedaviler (Trombosit infüzyonu, taze donmuş plazma, diyaliz) de yapılmalıdır. Superimpoze preeklampsi Gebelik öncesinde var olan hipertansiyon kliniği üzerine, preeklampsinin Numune Sağlık Dergisi EKİM - KASIM 2011 2. trimesterden itibaren eklenmiş olmasıyla karakterizedir. Yaklaşım ve tedavi preeklampside olduğu gibi yapılmalıdır. Doğumla birlikte preeklampsi bulguları hipertansiyon hariç kaybolur. Gestasyonel (geçici) hipertansiyon Gebeliğin özellikle 20. haftasından sonra ortaya çıkan ve doğum sonrasında tamamen normale dönen hipertansiyon tipidir. Multipar, aşırı kilolu ve ailede hipertansiyon öyküsü olan gebeler bu açıdan risk altındadır. Bu vakalarda insülin rezistansının olabileceği ve ileriki dönemlerde diabet ve kronik hipertansiyon gelişim riski ile karşı karşıya kalabilecekleri de kabul edilmektedir. Kronik hipertansiyon Gebelikte izlenen hipertansif durumların %30 kadarından kronik hipertansiyon sorumludur. Kronik hipertansiyonla komplike olmuş gebeliklerde preeklampsi, intrauterin büyüme geriliği, düşük doğum ağırlığı, prematür doğum, perinatal mortalite ve morbidite riskinde artış söz konusudur. Özellikle DKB 110 mmHg üzerine ulaştığında ve anne yaşı yükseldiğinde bu risklerde belirgin artış olmaktadır. Kronik hipertansiyonu olan gebelerde preeklampsi gelişme riski %4.752 oranında değişmektedir. Gebeliğin ilk yarısında kan basıncı yüksekliğinin saptanması, kronik hipertansiyonun kanıtı olarak değerlendirilebilir. Zira mol hidatiform veya hidrops fetalis dışında bu dönemde preeklampsi habercisi olan hipertansiyon gözlenmez. Kronik hipertansiyon kategorisinde izlenen vakaların çoğu hafif-orta komplike olmayan esansiyel (primer) hipertansiyona sahip vakalardır. Çoğu gebelik boyunca benign seyreder. İkinci trimestrde kan basıncı normal düzeylere düşer. Bu düşüşün aşırı olması kronik hipertansiyon tanısını gizleyebilir ve üçüncü trimestrde görülen kan basıncı artışları yanlışlıkla preeklampsi tanısı konulmasına 62 neden olabilir. Gebelik öncesinde diabetes mellitus, konnektif doku hastalığı ve renal hastalığı olanlarda da benzer şekilde bu komplikasyonlarda artış saptanmaktadır. TEDAVİ Gebelikteki hipertansiyon tedavisinin hedefi, SKB 140-160 mmHg, DKB ise 90-100 mmHg düzeyinde tutmaktır. Hedef organ hasarı olan kronik hipertansif gebelerde ise hedef DKB 90 mmHg’nın altında tutulmaya çalışılır. Kan basıncının 130/80 mmHg altında olmasından sakınılmalıdır. Zira bu düzeyin altındaki kan basınçlarının, plasental perfüzyonu bozarak fetal distrese neden olduğu görülmüştür. Bu nedenlerle gebelikteki kronik hafif komplike olmayan hipertansiyonun (SKB:140-160 mmHg, DKB:90-110 mmHg) tedavisinin yararı hala tartışmalıdır. Genel görüş bu grupta tedavinin gerek maternal gerek fetal sonuçlar üzerine pek fazla yarar sağlamadığı, ne preeklamsi ne de ablasyo plasenta riskini azaltmadığı şeklindedir. Şiddetli kronik hipertansiyonda ise (DKB >110mmHg) antihipertansif tedavinin mutlaka başlanması önerilir. Bu grupta tedavinin annedeki kardiyovasküler komplikasyonları, inme riskini, preeklampsi ve ablasyo plasenta oluşumunu azalttığı; fetal prognozu da iyileştirdiği görülmüştür. Bu gruptaki gebelerin tedavisiyle hospitalize edilme gerekliliği de en aza indirilebilmektedir. Gebelikteki kronik hipertansiyonun tedavisinde sıkı bir sodyum kısıtlaması rutin olarak önerilmez. Çünkü belirgin sodyum kısıtlamasının volüm açığı yarattığı, kardiak debiyi azalttığı, azotemi, elektrolit bozukluğu yaptığı ve sistemik vasküler rezistansı arttırdığı görülmüştür. Gebelik öncesi uygulanan orta derecede sodyum kısıtlamasına devam edilir. Antihipertansif tedavide önerilen ilaçlar Santral etkili adrenerjik inhibitörler: Gebelikte etkinlik ve güvenilirlik açısından en çok tercih edilen antihipertansif ilaç grubudur. Metildopa bu grubun en çok reçete edilen ilacıdır. Fetus ve annede oluşturduğu etkiler açısından en güvenilir olan ajan olarak kabul edilmektedir. Kalsiyum Kanal Blokörleri: Bu grupta isradipin, nimodipin, nikardipin, nitrendipin gibi ilaçlar olmasına rağmen; nifedipin gebelerdeki kronik hipertansiyonun tedavisinde uygulanan prototip ajandır. Vazodilatatörler: Hidralazin; metildopa gibi gebelikte güvenle kullanılabilecek direk etkili bir vazodilatatör ajandır. Hidralazin fetus için güvenilir bir kullanıma sahip olmakla beraber; yeni doğanda trombositopeniye yol açabildiği de gösterilmiştir. Metildopa ile kontrol altına alınamayan vakalarda ikinci seçenek antihipertansif ajan olarak değerlendirilmelidir. Beta (β) adrenoreseptör blokörleri: Bu grup ilaçların gebelerde kullanımı yaygın olarak bildirilmesine karşın, güvenilirlik ve kesin endikasyonları henüz açık değildir. Plasentayı geçerek intrauterin büyüme geriliği, neonatal bradikardi, hipoglisemi, neonatal respiratuar depresyon ve artmış perinatal mortalite gibi ciddi yan etkilere yol açtığı bildirilmiştir. Özellikle son trimestrden önce β blokör kullanımıyla bu komplikasyonların oluşumunun arttığı belirtilmiş olup; gebeliğin erken dönemlerinde β blokör kullanımı tavsiye edilmemektedir. Gebeliğin geç dönemlerinde oksiprenolol, atenolol, pindolol ve metoprolol ile ilgili yapılmış küçük popülasyonlu çalışmalarda bu yan etkilere rastlanılmadığı rapor edilmiş olsa da; henüz β blokörlerin rahatça kullanımına ait kesin bir konsensus oluşmuş değildir. α+β adrenerjik blokörler: Labetolol, son yıllarda gebelikte hipertansiyonun ve preeklampsinin tedavisinde populer hale gelmeye başlayan bir ajandır. 63 Fetoplasental kan akımını etkilemeden annenin kan basıncını düşürdüğü, proteinüriyi azalttığı, fetal ve neonatal komplikasyonları azalttığı gösterilmiştir. Henüz labetololün fetal yan etkileri saptanmamış olmakla beraber, uzun dönemli kullanıma ait sonuçlar yoktur ve bu nedenle ikinci seçenek ilaç olarak tercih edilmelidir. Alfa adrenoreseptör blokörleri: Bu grubun prototipi prazosin olup; yapılan çalışmalar yeterli olmadığı için, gebelikte prazosin kullanımına ait bilgilerimiz sınırlıdır. Diüretikler: Tiazid grubu diüretiklerin gebelerdeki hipertansiyonun tedavisinde kullanımı tartışmalıdır. Diüretik alan gebe kadınlardaki plazma volümünün diüretik almayan kontrol grubuna göre belirgin olarak azaldığı, plasental perfüzyonun bozulduğu ve bunun da fetusün büyümesinde olumsuz etki ettiği görülmüştür. Bu grup antihipertansiflerin yenidoğanda trombositopeni, hiperglisemi ve elektrolit imbalansına neden olduğu saptanmıştır. Annede ise hipokalemi, hipomagnesemi, hiponatremi ve hiperürisemi gibi yan etkilere sahiptirler. Loop diüretiklerinin gebelikte kısa süreli kullanımına ait özel endikasyonlar; pulmoner ödem, kalp yetmezliği, renal yetmezlik ve aşırı sıvı retansiyonu saptanan durumlardır. Diazoksid: Gebelerdeki ciddi hipertansiyonun acil tedavisinde kullanılabilecek bir ajandır. Ancak ani hipotansiyon yapıcı etkisiyle fetal distres, maternal ölüm, maternal serebral iskemi, maternal -neonatal hiperglisemi ve doğumun inhibisyonu gibi etkilere sahiptir. Su ve sodyum retansiyonuna neden olur. Kalp hızı ve kardiyak debiyi arttırır. Hiperglisemi yapıcı etkisi vardır. Kronik hipertansiyonun daimi tedavisinde bu yan etkiler ve pahalılığı nedeniyle önerilmez. ACE inhibitörleri ve anjiyotensin reseptör blolörleri: Gebelikte kullanılmaz. Numune Sağlık Dergisi EKİM - KASIM 2011 Ankara Numune sanatta da referans olmaya devam ediyor Ankara Numune Eğitim ve Araştırma Hastanesi (ANEAH) çalışanlarının yaptığı resimlerden oluşan “2. Hastane Sergisi’ ANEAH Başhekimlik giriş lobisinde açıldı. Serginin açılışını ANEAH Başhekimi Prof. Dr. Nurullah Zengin, Turizm Bakanlığı Müsteşar Yardımcısı Nihat Gül, Sağlık Eğitimi Genel Müdürü Prof. Dr. Safa Kapıcıoğlu, Ankara Vali Yardımcısı Mehmet Oduncu (Sağlıktan Sorumlu) ve Sağlık Eğitimi Genel Müdür Yardımcısı Uzm. Dr. Engin Uçar yaptı. Numune Sağlık Dergisi EKİM - KASIM 2011 Serginin açılış konuşmasını yapan Ankara Numune Eğitim ve Araştırma Hastanesi Başhekimi Prof. Dr. Nurullah Zengin; “Böyle güzel bir günde sizlerle beraber olmaktan çok mutluyuz. Hastanemizde bir yıl süren eğitim bugün renklere dönüştü. Bundan dolayı ANEAH Başhekimi olarak onur ve gurur duyuyorum.” dedi. nasip olmayacak organizasyonlar düzenlediklerini belirterek, Ankara Numune Eğitim ve Araştırma Hastanesi olarak bir “Hastane Sergisi” kavramını meydana getirdiklerini söyledi. Sergideki resimlerin sağlıkçıların insani yönünü ortaya çıkardığını ifade eden Zengin, böyle bir sergiye ev sahipliği yaptıkları için çok mutlu olduklarını kaydetti. Ankara Numune Hastanesi “Hastane Sergisi” kavramını ortaya çıkardı Sergide emeği geçen Hemşire Sema Efe ve Numuneli sağlık çalışanlarına teşekkürlerini sunan Başhekim Nurullah Zengin, her yıl bu organizasyonu tekrarlayacaklarının altını çizdi. Prof. Dr. Nurullah Zengin, her hastaneye 64 Serginin açılışında konuşan Turizm Bakanlığı Müsteşar Yardımcısı Nihat Gül, Ankara Numune Eğitim ve Araştırma Hastanesi’nin sağlık alanında ülkemizin öncü kuruluşlarından biri olduğuna dikkat çekerek, “ Bu sergi bize Numune çalışanlarının sanat alanında da öncü olduğunu göstermektedir. Bu resim sergisinin diğer sağlık kuruluşlarına da örnek olmasını umuyor, hayırlı olmasını diliyorum.” dedi. Sağlık Eğitimi Genel Müdürü Prof. Dr. Safa Kapıcıoğlu, Ankara Numune Eğitim ve Araştırma Hastanesi’nde böyle bir serginin açılmasından dolayı mutlu olduklarını dile getirdi. Sağlıkçıların duygu ve inceliklerini ortaya çıkaran bu eserleri gururla izlediklerini, yoğun mesaileri dışında bu eserleri oluşturan sağlıkçılara, bunu sağlayan Başhekim Prof. Dr. Nurullah Zengin’e ve desteklerinden dolayı Turizm Bakanlığı’na ve Ankara Vali’liğine teşekkürlerini sundu. Açılış sonrası bir kokteyl düzenlendi. Daha sonra ziyaretçiler ve eserleri sergilenen ressamlar hep birlikte sergiyi gezdiler. 65 Numune Sağlık Dergisi EKİM - KASIM 2011 DOÇ. DR. İBRAHİM ÖZCAN ANEAH 2. KBB Kliniği İşitme Cihazları İnsanların birbirleri ile iletişiminde en önemli ve en sık kullanılan konuşarak anlaşmanın öğrenilmesi ve devam ettirilmesinde işitme gereklidir. Konuşmanın normal öğrenilmesi için işitmenin sağlam olması gereklidir. İşitme kayıpları gerek çocukluk döneminde gerekse erişkinde konuşma ve dil bozukluklarına yol açmaktadır. Çocukluk çağında düzeltilmeyen işitme kayıpları konuşma ve dil öğrenimini etkiler; çocuklarda sosyal, duygusal pek çok problemlere yol açar. İleri yaşlardaki işitme kayıpları da kişinin sosyalleşmesini ve günlük hayattaki aktivitelerini kısıtlar ve yaşam kalitesini bozar. İşitme cihazları medikal veya cerrahi olarak düzeltilemeyen işitme kayıplarında çevresel seslerin şiddetini yükselterek kulağımızın duyabileceği seviyeye getiren elektroakustik protezlerdir. İşitme cihazlarının tarihsel gelişimi insanoğlunun teknolojik gelişimi ile paralellikler gösterir. Bu konuda kullanılan aletlerden biri insanın kendi elidir. Roma imparatoru Hardian’ın MS. 117135 yılları arasında işitmeyi güçlendirmek için ellerini kulak kepçesi arkasına götürdüğü bildirilmiştir. Bunun yanında çeşitli hayvan boynuzları, deniz canlıları kabukları, çeşitli metallarden yapılmış kulak trompetleri, yelpazeler gibi pek çok doğal ve yapay materyal elektrik öncesi dönemde işitmenin artırılması amacıyla kullanılmıştır. Numune Sağlık Dergisi EKİM - KASIM 2011 66 Elektroakustik cihazların gelişimi ise 1876’da Alexander Graham Bell’in manyetik mikrofonu bulması sonrası mümkün olmuştur. Bu sayede sesin önce elektrik enerjisine çevrilerek yükseltilmesi ve tekrar ses enerjisine çevrilerek kulağa verilmesi mümkün olmuştur. İşitme cihazlarının teknolojik gelişimi devam etmekte olup, günümüzde sesi farklı frekanslarda yükseltebilen, farklı ses seviyelerine ayarlanabilen, çıkış gücünden kazancına kadar çok çeşitli parametreleri değiştirilebilen hatta tüm bu işlemlerin otomatik olarak yapıldığı % 100 digital işitme cihazları kullanılmaktadır. İşitme Cihazları Sınıflandırılması A- Hava Yolu İşitme Cihazları 1- Kulak arkası 2- Konka 3- Kulak içi 4- Kanal içi 5- Gözlük tipi 6- Cep tipi B- Kemik Yolu İşitme Cihazları 1- Gözlük tipi 2- Baş bantlı cep tipi C- Kemiğe çivili işitme cihazları D- Orta kulak implantları Bu yazıda daha çok kullanılan hava yolu ve kemik yolu işitme cihazlarından bahsedilecektir. İşitme Cihazı Bölümleri 1- Mikrofon 2- Amplifikatör (Yükseltici) 3- Receiver (Hoparlör) 1- Mikrofon: Ses enerjisini elektrik enerjisine çeviren kısımdır. Genellikle kalıcı elektrik yükü taşıyan florokarbon plastikten yapılmış kondansör mikrofon olan elektret mikrofonlar kullanılır. Çok yünlü ve / veya yönlü mikrofon şeklinde yerleştirilebilir. Son zamanlarda ortama göre hangi tip mikrofon kullanılması gerektiğini kendi programları yoluyla otomatik olarak seçen işitme cihazları da üretilmektedir. 2- Amplifikatör (Yükseltici): Sinyal işleyici de denebilir. Elektrik enerjisine çevrilen sesi işler ve yükseltir. Üzerinde bulunan ton düğmeleri yoluyla ses frekansları, volume (ses) düğmesi yoluyla da ses ayarının alçaltılıp yükseltilmesi kontrol edilir. Günümüzde kullanılan işitme cihazlarında 3 tip amplifikatör- sinyal işleyici bulunur. a- Analog Sinyal İşleyici (Analog işitme cihazları): Klasik tip işitme cihazlarındaki amplifikatörlerdir. İşlemciler elle ayarlanır. İlk analog işitme cihazı patenti 1932’de alınmıştır. b- Digital Olarak Kontrol Edilebilen Analog Sinyal İşleyici (Digital programlanabilen işitme cihazları): Amplifikatör analogtur, ancak digital bir devre aracılığı ile özel filtre sistemleri ve otomatik kazanç kontrol devreleri kontrol edilebilir. İlk digital programlanabilen işitme cihazı patenti 1975’de alınmıştır. c- Digital Sinyal İşleyici (Digital işitme cihazları): Amplifikatör ve kontrol üniteleri tamamen digitaldir. İşitme cihazı tamamen digital olarak kontrol edilir ve kullanıcı tarafndan veya otomatik olarak esnek bir şekilde ayarlanabilir. İlk digital işitme cihazı patenti 1984’de alınmıştır. süresi işitme cihazı tipine, sinyal işleyicisinin özelliklerine göre değişmektedir. Kullanılmış pillerin imhası için şehir çöpüne değil, özel çöplüklere atılması da çevre açısından son derece önemlidir. 3- Hoparlör (Receiver): Yükselticiden gelen elektrik sinyallerini ses sinyallerine çevirir. Hava iletimi veya kemik iletimi olmak üzere iki tip hoparlör işitme cihazının tipine göre kullanılır. İşitme cihazları kullanılan devreler, programlama algoritmaları ve içinde kullanılan parçaların teknolojik gelişimi ile birlikte sürekli geliştirilmektedir. Çıkış gücü sınırlandırmaları, yüksek seslerin otomatik kesilmesi, otomatik kazanç-kontrol devreleri, yüksek veya alçak frekans geçirgen filtreler, bluetooth, FM, kablosuz iletişim yolları, iki taraflı cihaz kullanımlarında cihazların birbri ile kablosuz iletişimi yoluyla senkronize standartizasyonu vb. pek çok uygulama ve geliştirme yoluyla yaratılışımızdaki doğal ve mükemmel işitme duyusunun taklidi yapılmaya çalışılmaktadır. Bu 3 ana bölümün dışında bataryalar yani piller de işitme cihazlarının en önemli yedek parçasıdır. Eskiden tüm işitme cihazlarının pilleri civalı iken; son yıllarda özellikle çevre kirliliği açısından civanın zararları nedeniyle çinko-hava tipi, gümüş-oksit tipi veya tekrar doldurulabilen nikelkadmiyum tipi piller kullanılmaktadır. Özellikle çinko-hava tipi pillerde, pilin üzerinde bir sticker (yapışkan) bulunur ve bu yapışkanın kaldırılması ile beraber pile hava girerek enerji üretimi başlar. Buna pil kullanımında dikkat edilmesi gerekir. İşitme cihazı pilleri özel olarak üretilmiş ve kullanımın sonuna kadar düz bir eğri şeklinde enerji verecek şekilde tasarlanmışlardır. Pil kullanım 67 İşitme cihazlarına eklenen bu özellikler yoluyla cihazların kullanımı ile ilgili ekyardımcı pek çok alet de geliştirilmiştir. Bunlar arasında özellikle telecoil, bluetooth, FM sistemi kullanılarak çevresel seslerin ortadan kaldırılması ile sesin daha net iletilmesini sağlanmakta ve entegre sistemlerle televizyon, cep telefonu, müzik ve ders dinleme imkanları bulunmaktadır. İşitme Cihazı Seçimi Çok hafif derecede işitme kaybı olan hastalarda özel durumlar hariç, genellikle işitme cihazına ihtiyaç olmaz. Numune Sağlık Dergisi EKİM - KASIM 2011 Hafif ve orta derecede işitme kaybı olan hastalar işitme cihazı için ideal olan ve en fazla fayda gören gruptur. İleri ve çok ileri işitme kaybı olan hastalar ise işitme cihazı yanında dudak okuma ve özel eğitim gibi ek tedavilere de ihtiyaç gösterebilirler. Hastaların işitme kaybı dereceleri ile birlikte işitme kaybının eğrisi, başlama yaşı gibi faktörler ve aynı zamanda sosyal, ekonomik, psikolojik durumları da işitme seçiminde etkilidir. İşitme cihazı seçiminde ve uygulamasında dikkat edilmesi gereken konular şu şekilde sıralanabilir: 1- Kişi işitme cihazı ile daha rahat edebilmelidir. 2- İşitme cihazı kişinin işitme kaybını telafi edecek şekilde ve en çok rahat ettiği gürlük seviyesinde ses oluşturabilecek kadar güçlü olmalıdır. 3- İşitme cihazı kişiye rahatsızlık verecek çok güçlü ve ani sesleri filtre edebilmelidir. Numune Sağlık Dergisi EKİM - KASIM 2011 4- İşitme cihazı konuşma seslerini gürültülü ortamlarda bile yeterince güçlendirebilmelidir. Günümüzde özellikle gelişmiş ülkelerde işitme cihazı olarak kulak içi veya kanal içi olarak sınıflandırılan kısmen veya tamamen kulak içinde olan modeller tercih edilirken, ülkemizde en çok kulak arkası hava yolu cihazlar kullanılmaktadır. Kulak içi veya kanal içi cihazlar genellikle ölçüm sonrası kişinin dış kulak yoluna özel olarak yapılmakta; kulak arkası cihazlarda ise işitme cihazı ile kulak arasında adaptasyonun sağlanması amacıyla silikon veya akrilikten yapılan kulak kalıpları kullanılmaktadır. Bu kulak kalıpları içine havalanma delikleri açılabilmekte, hatta uygun hastalarda open-fit (açık uygulama) şeklinde kalıpsız denilebilecek ince bir tüp yoluyla hoparlörün dış kulak yoluna iletilmesi bile mümkün olabilmektedir. Cep tipi cihaz kullanımı ise neredeyse tamamen terk edilmiştir. 68 Gözlük tipi cihaz ise hava yolu işitme cihazlarında çok nadiren kullanılmakta, ancak kemik yolu iki taraflı iletim sağlamak amacıyla özellikle gözlük de kullanan işitme kayıplı hastaların rehabilitasyonunda kullanılmaktadır. İşitme cihazı seçimi ve uygulaması KBB hekimi, odyolog/odyometrist ve hasta tarafından birlikte yürütülecek bir süreçtir. Hastanın işitme kaybının tipi, nasıl bir işitme cihazının hastaya faydalı olabileceği hastaya ait faktörler de göz önüne alınarak planlanmalı ve uygulanmalıdır. İşitme Cihazı İle İlgili Dikkat Edilmesi Gereken Konular İşitme kaybı olan her kişi işitme cihazı adayıdır. Çocuklarda işitme kaybı fark edildiği anda, erişkinde ise ihtiyaç hissedildiğinde işitme cihazı uygulanmalıdır. İşitme kaybının tipine ve derecesine göre tıbbi veya cerrahi tedavi mümkünse hastalar bu konuda bilgilendirilmeli ve tedavileri düzenlenmelidir. İşitme kaybından en fazla bebeklerin zarar görmesi nedeniyle doğum sonrası en erken dönemde işitme kaybının belirlenmesi ve işitme cihazı, gerekirse özel eğitim yoluyla rehabilitasyonu çocuklarımızın konuşma, dil, zeka, sosyal ve psikolojik gelişimi açısından hayati önemdedir. Özellikle çocuklarda iki taraflı işitme cihazı ile rehabilitasyon; ses lokalizasyonu, işitme cihazı etkinliğinde artış, başın gölgeleme etkisinde azalma ve konuşmayı ayırt etme üzerindeki olumlu etkileri nedeniyle tercih edilmelidir. İşitme cihazı teknolojisindeki ilerlemelerin hastalara sunulabilmesi ve cihazların ekonomik ömürleri nedeniyle, hastalarımız işitme cihazlarını 5 yılda bir değiştirebilecekleri konusunda bilgilendirilmelidir. 1 Numune Sağlık Dergisi MART-NİSAN 2012 HALKLA İLİŞKİLER UZM. RABİA ONUR CANSIZ, PSİKOLOG FUNDA İZCİ ANEAH Halkla İlişkiler Birimi Numunelilerden Maşukiye - Şile - Ağva - Kerpe - Kefken Gezisi Haftalardır beklediğimiz gün geldi…7 Mayıs Cumartesi sabahı saat 07:30’da hastanemizin önünde buluştuk ve bizi bekleyen tur otobüsümüze yerleştik. Hastanemizden farklı yaş ve meslek grubundan 45 Numuneli bir araya gelmiştik. 18:45’te otobüsümüz hareket etti ve gezimize başladık. Tur rehberimizin turla ilgili verdiği bilgilerin ardından kahvaltı paketlerimiz dağıtıldı. Kahvaltımızı yaptıktan sonra çay ve kahvelerimizi yudumlarken otobüsümüz Çamlıdere’ye ulaştı. İlk molamızı vermek üzere Çamlıdere Gölü’nün kıyısında durduk. Nefis göl manzarası ve yeşil renkli doğa, daha Ankara sınırlarından çıkmadan bizi hakimiyeti altına aldı. Bu yeşil ve mavi birleşimi muhteşem manzaralar, gezimizin sonuna kadar peşimizi hiç bırakmadı. Havanın güneşli ve açık olması tüm geziye katılanların moralinin yüksek olmasında etkili oldu. 7-8 Mayıs’ta havanın yağmurlu ve soğuk olabileceği endişesi geziye çıkmadan önce hepimizde hakimdi. Ancak havanın güzel olması için ettiğimiz dualar da kabul olmuş olmalı ki; iki gün boyunca sıcak, yağışsız ve muhteşem hava bizi çok mutlu etti. Çamlıdere Gölü’ndeki moladan sonra tekrar yola koyulduk. Karnımız doydu, ihtiyaçlar giderildi, sıra eğlencenin başlamasına geldi. Artık gezi ve eğlenme moduna girmiştik, üzerimizdeki mahmurluğu, çekingenliği attık. Otobüsümüzün müzik çalarından yükselen neşeli şarkılara hep beraber eşlik etmeye başladık. Gezi grubumuz da yavaş yavaş kaynaştı. Oyun havaları eşliğinde oyunlar bile oynandı. 09:50’de yola çıktığımız Çamlıdere Gölü’nden, kaptan şoförümüzün güvenli ve dikkatli sürüşü sonunda saat 12:00’de Maşukiye’ye ulaştık. Maşukiye’ye gelirken Sapanca Gölü’nün yanından geçtik ve doğa harikası güzelliği her yerde anlatılan Sapanca Gölü’nü de seyretme fırsatı bulduk. Maşukiye, kent yaşamının gürültüsünden uzaklaşıp, sessizliği arayanlar, huzuru bulmak isteyenler için ideal bir yer. Kartepe eteklerinde bulunan Maşukiye, Kocaeli sınırları içinde temiz havası, alabalık çiftliği, orman içinden akan çağlayanlarla birlikte kestane, gürgen, ıhlamur, karaağaç, çınar ve meyve ağaçları arasındaki piknik yerleri, alabalık lokantaları, çiçek seraları ile bir doğa harikası. Maşukiye’de orman içinden akan Yazıcılar Deresi’nin oluşturduğu çağlayanlar görülmeye değer. Doğa ile baş başa kalmak, orman içinde dolaşmak, toprağa basmak, temiz hava solumak, su ve kuş sesleri dinleyip, haftanın yorgunluğunu atmak için Maşukiye muhteşem bir yer. Yöre halkının “buraya gelen aşık olur” dediği Maşuk (aşık)’tan gelen ismi ile bizim de hayran olduğumuz bu güzel beldede öğle yemeğimizi yedikten sonra orman içinde kısa bir yürüyüş yaptık. Yürüyüşün ardından 13:50’de Maşukiye’den Şile’ye doğru yola çıktık. 14:12’de İzmit’e ulaştık ve çevreyi seyrederek sürdürdüğümüz yolculuğumuzda Şile’ye yakın bir mola yerinde 15:50’de ihtiyaç molası verdik. Molanın ardından 16:07’de tekrar yola koyulduk, 16:30’da Şile’ye ulaştık. Marmara Bölgesi’nin kuzeyinde yer alan Şile, İstanbul’a bağlı Karadeniz kıyısında güzel bir ilçe. İsminin anlamı “yaban çiçeği” olan Şile ilçesi 60 km’lik sahil Numune Sağlık Dergisi EKİM - KASIM 2011 70 şeridine sahip. Şile’ye ulaştıktan sonra gezimizin ilk durağı olan Şile Feneri’ni görmeye gittik. Türkiye’nin en büyük, dünyanın da işler durumdaki ikinci büyük feneri olan Şile Feneri 1860 yılında yapılmış. Şile Feneri’nin hemen yanında bulunan Kavala Parkı’nda muhteşem deniz ve Şile Kalesi manzarası eşliğinde çay ve kahvelerimizi içtik. Ardından 17:30’da Ağlayan Kaya Plajı’na gitmek üzere yola koyulduk. Ağlayan Kayalar, Şile Feneri’ne 600 m uzaklıkta, taşlar arasından çıkan bir su kaynağı. Akış biçimi ağlayan bir insanın gözyaşlarına benzetildiği için bu adı almış. Biz de Ağlayan Kayalara gittiğimizde kayaların arasından sızan suları izleyip, hemen yanı başındaki plajda yürüyüş yaptık. Buraya gezmeye gelenlerin Ağlayan Kayaların yanında bulunan ağaçlara dileklerinin kabul olması için beyaz bezler bağladığına da şahit olduk. Daha sonra gece konaklayacağımız otelimize doğru yola çıktık ve oteldeki odalarımıza yerleştikten sonra saat 20:00’deki akşam yemeğine kadar dinlendik. Otelimizin deniz manzarasına sahip ve sahil yolunda olması bizi çok sevindirdi. Bazı arkadaşlarımız akşam yemeğine kadar sahilde yürüyüş bile yaptılar. Otelin yemek salonundaki müzikli açık büfe akşam yemeğinde stres atmak için bol bol eğlendik, orkestranın çaldığı şarkılara eşlik ettik ve eğlencenin ardından saat 23:30’da sahile yürüyüş yapmaya gittik. Tam kapanmak üzere olan bir çay bahçesi bulduk ve sahibinden bizim için çay demlemesini rica ettik. Bizi kırmadılar ve 30 kişilik gurubumuz için yeniden çay demlediler. Gecenin sonunda deniz kenarında, denizin küçük dalgalarının çıkardığı sesleri dinleyerek çaylarımızı yudumladık ve gittiğimiz yerler hakkında sohbet ettik. Sohbetimizin ardından uyumak üzere otelimize geçtik ve odalarımıza dağıldık. Otel, bulunduğu çevre içinde değerlendirirsek; temiz, yemekleri iyi ve deniz kenarında olması nedeniyle de memnun kalınabilecek bir oteldi. Ertesi gün, 8 Mayıs Pazar günü sabah 07:30’da kalktık ve açık büfe kahvaltının ardından otelden ayrılarak saat 08:50’de Ağva’ya doğru yola çıktık. Ağva, bir yanında Yeşilçay, diğer yanında Göksu Nehri, yeşilin bin bir tonunu barındıran ormanları ve Karadeniz’e bakan altın sarısı kumsallarıyla bir yeryüzü cenneti. Şile’ye bağlı bir mahalle olan Ağva, latincede “iki dere arasındaki köy” anlamına geliyor. Göksu ve Yeşilçay dereleri Ağva’dan geçip, Karadeniz’e dökülüyor. Birçok dizi ve film setine ev sahipliği yapan Ağva’ya saat 09:55’te geldik. Ağva’daki dükkanlardan şile bezi alışverişlerimizi yaptıktan sonra 10:45’te tekne gezisi için Göksu nehrinin kıyısına geldik. Göksu nehri üzerindeki tekne gezimiz 45 dakika sürdü. Tekne gezisi sırasında Göksu Nehri’nin Karadeniz’e döküldüğü yere kadar gidip geri döndük. Muhteşem manzara eşliğinde yaptığımız tekne turu gerçekten yaşanmaya değerdi. Göksu’daki tekne turumuzun ardından 11:50’de Kandıra’ya doğru hareket ettik. 12:46’da Kandıra’ya geldik ve Kandıra’nın meşhur manda yoğurdu ve yöresel peynirlerinden almak için mola verdik. 71 Numune Sağlık Dergisi EKİM - KASIM 2011 Kandıra’daki yoğurt ve peynir alışverişimizden sonra 13:46’da Kerpe’ye doğru yola çıktık. Virajlı, dar ama manzarası muhteşem, yeşillikler içindeki yolların arasında dans eder gibi kayıp giderek 14:10’da Kerpe’ye ulaştık. El değmemiş doğası ve denizi ile son yıllarda keşfedilen yerlerden biri olan Kerpe, Kocaeli’nin Kandıra ilçesine bağlı. Kerpe’nin en ilgi çekici yanı hırçın Karadeniz’in dalgalarıyla döverek oluşturduğu doğa harikası Anıt Kayalar. Birçok sanatçı, moda-gezi dergileri; katalog ve klip çekmek için bu Anıt Kayaları tercih etmektedir. Kerpe’ye ulaştığımızda hepimiz çok acıkmış olduğumuz için önce öğle yemeğini yiyebileceğimiz yerlere yöneldik. Kerpe sahilinde sıra sıra yer alan balık restaurantları ve çay bahçelerinde yemeklerimizi yiyerek, yorgunluk kahvelerimizi denizi seyrederek yudumladık. Daha sonra Anıt Kayalara doğru yürümeye başladık. Anıt Kayalara ulaştığımızda gördüğümüz enfes manzara bizi büyüledi ve hemen fotoğraf makinelerimize sarıldık. Buradaki fotoğraf çekimi, manzara seyri ve yürüyüşlerin ardından, gezimizin son durağı olan Kefken’e doğru yola çıktık. 16:35’te Kefken’e geldik ve 16:45’te Pembe Kayalara ulaştık. İnanılmaz güzellikteki Pembe Kayalar, geometrik bir düzen içinde şekillenmişler. Kayaların bir kısmı pembe renkte. Suyun içinde yumuşak bir hal alırken, sudan çıkartıldığında sertleşen yapısı olan Pembe Kayalar, Osmanlı döneminde dikdörtgenler şeklinde kesilerek İstanbul’a getirilmiş ve Sultanahmet Camii dahil birçok caminin yapımında ve Anadolu Hisarı’nın inşasında kullanılmış. Pembe Kayalar’ı gördükten sonra kayaların yanında biraz çay, kahve molası verdik ve deniz manzarasına karşı keyif yaptık. Çünkü artık dönüş yoluna geçme vakti gelmişti ve denizi arkamızda bırakacaktık. Pembe Kayalar’dan saat 17:30’da ayrıldık ve Ankara’ya doğru yola çıktık. Yine Kandıra’dan geçerek dönüş yolumuzda ilerledik. İzmit’i geçmeden 15 dakikalık bir ihtiyaç molasının ardından, İzmit’i geçtikten sonra 45 dakikalık yemek molası verdik. Akşam yemeğimizi de yedikten sonra mola vermeden yolumuza devam ettik ve saat 23:30’da hastanemizin önüne geldik. İki günlük bu gezi sırasında hastanemiz çalışanlarının iş ve kent yaşamının stresinden uzakta mutlu saatler geçirdiğini görmek, bu geziyi düzenleyen bizleri çok mutlu etti. Birbirini tanımayan hastane çalışanlarının kaynaştığını, çeşitli paylaşımlarda bulunduğunu görünce gezi sonrası motivasyonlarının da artacağını düşündük. Bu geziye katılan 45 kişi artık hastane koridorlarında birbirlerini gördüklerinde selam verecek ve birbirlerine gülümseyecekler. Gezimizin sorunsuz ve yüzlerde tebessüm bırakarak bitmesi ve geziye katılanların organizasyon için teşekkür etmeleri bize tüm yorgunluğumuzu unutturdu. Bir sonraki gezimizin yeri için bile konuşmalar yapıldı. Bu güzel organizasyonu gerçekleştirebilmemiz için bize destek olan Başhekimimiz Sayın Prof. Dr. Nurullah Zengin’e de hastanemizdeki sosyal aktivitelere fırsat yarattığı, kurum kültürünün devamlılığını sağlama yönündeki çabalarımızı desteklediği için teşekkürü bir borç biliyoruz. Ülkemizin muhteşem doğal ve tarihi güzelliklerini görmeye devam edeceğimiz, Numuneliler arasındaki paylaşımların artacağı yeni bir gezi güzergahında tekrar buluşmak dileğiyle… Numune Sağlık Dergisi EKİM - KASIM 2011 72 Av. BEHİYE ALKOÇ avalkoc@windowslive.com Borabay Gölü Ankaralıları çağırıyor İş için düşmüştüm aslında yollara. Geçtiğim restuarant olduğunu, gölün içinde ise aynı yerlerde iz bırakmayı ve oralarda nefes zamanda oltanız varsa balık almayı severim. Yıllık izinlerde yapılır ya tatil tutabileceğinizi… İşte bu hayaller içinde planları ben pek sevmem bu tatilleri ve plan devam ediyorum yoluma… yapmayı… Yollar beni nereye hangi bilinmeze götürüyorsa oradayımdır… Amasya’ya 67 km uzaklıkta bir yer BORABAY GÖLÜ… Erzincan-Amasya Yine yollardayım ve bu defa aslında bildiğimi karayolunda Ladik dönüşünde kahverengi yol sandığım bir şehirdeyim… Amasya… levhası çıkardı beni yolumdan… Yol dağlara Birçoğumuz şehzadeler şehri olarak bilir… uzanıyor… Ağaçların arasında, sonra şirin Dağların arasından ve içinden kıvrılarak akan bir belde Borabay… Yol üzerinde orada Yeşilırmak nehri kenarında yalı boyu tarihi yaşayan sakinler küçük alışveriş yerleri evler ve tarih kokan bir şehirdir Amasya… kurmuş… Göle 3 km mesafede… Ben bu defa farklı bir yerindeyim bu şehrin… Duymuştum aslında burada bir doğa harikası Yol kıvrılarak çıkıyor dağların tepesine her Bir ağacın altına oturuyorum, ayaklarım olduğunu ve doğal bir heyelan gölü olduğunu. taraf yemyeşil… Doğayı, havayı kokluyorum gölün kenarında suyun içinde.. Küçük Akdağ üzerinde gölün en derin yerinin 11 ve hafif bir rüzgar yüzümde ve saçlarımda. dalgaların dansını izliyorum dağlarla ve metre, boyunun 500 m genişliğinin 40-110 m Yol hala kıvrılıyor dağların tepesine doğru ağaçlarla… Güneş ışıkları vuruyor o küçük arasında değiştiğini. Ve en önemlisi de flora merak ediyorum yolun sonunu. Son virajı dalgalara ve ahenkle dans ediyor. Zaman yönünden çok zengin (bunu gölün kenarında dönmüşüm meğerse ve işte BORABAY duruyor ve saatlerce oturabilirim diye gerçekten anlıyorsunuz) bir yer olduğunu… GÖLÜ… Yemyeşil bir göl dağların düşünüyorum burada… Gölün kenarında konaklama yapılabilecek ortasında… Gölün kenarında suda uzayan güzel ve küçük evler olduğunu… Gün ağaçlar gölgeleri düşmüş suya ve muhteşem Ormanın tüm renkleri suyun yüzeyinde... Göl, batımının ise muhteşem izlenebileceği bir yer bir görüntü… Nefes alırken hissediyorsunuz ormanı yansıtıyor. Kestane ağaçları, çamların olduğunu, kıyısında hemen başında bir havayı hafif bir serinlik var gölün kenarında.. yeşilden maviye doğru değişen farklı tonları; kuzeye bakan yamaçlarda gürgen, kayın, kestane, güneyde ise sarıçam ve karaçam ağaçları... Kimisi yarı beline kadar suyun içine gömülmüş. Ağaçların altı ise kır çiçekleri, yosun ve mantarlarla bezeli… Ve gitme zamanı bu büyülü gölden, tekrar dağlardan aşağı kıvrılarak süzülen yoldan aşağı doğru süzülüyorum ilk fırsatta kamp kurarak daha uzun süre bu eşsiz güzelliğin içinde kalmak için kendime söz vererek. Ama aklım ve nefesim kalıyor gölün mavi-yemyeşil sularında… 73 Numune Sağlık Dergisi EKİM - KASIM 2011 OP. DR. BARIŞ D. YILDIZ PROF. DR. FATİH M. AVŞAR ANEAH 6. Cerrahi Kliniği ANEAH 6. Cerrahi Kliniği İnce Barsak Nakli İnce barsak nakli son on yıl içinde deneysel bir yöntem olmaktan çıkıp kronik parenteral nütrisyona bağlı komplikasyon gelişen hastalar için tek seçenek haline gelmiştir. Organ koruma, cerrahi teknik, immunosüpresyon ve ameliyat sonrası bakımdaki gelişmeler ince barsak naklinde daha iyi sonuçlar alınmasını sağlamıştır. Geri dönüşümsüz ince barsak yetmezliğinin insidansı milyonda 2-3 olarak tahmin edilmektedir. Hastaların çoğu 6 yaşın altındadır ve birçoğunun daha önce bir organ nakli gereksinimi olmuştur. Bu gereksinime rağmen hastaların nakil listesinde bekleme süresi diğer organlardan çok daha uzundur. Ne yazık ki, bekleme listesinde ölümler de en sık 1-5 yaş, 3549 yaş grubunda olmaktadır. İnce barsak naklinin çocuklardaki en sık nedeni doğuştan ince barsak yetersizliğine neden olan hastalıklardır. Erişkinlerde ise iltihaplı barsak hastalıkları , damar tıkanıklıkları ve tümörler en sık nedenleri oluşturur. Bu durumların tümü hastaların damar yoluyla beslenmelerini Numune Sağlık Dergisi EKİM - KASIM 2011 gerektirebilmektedir. Damar yoluyla beslenme ise uzun vadede enfeksiyon, damar tıkanıklığı, karaciğer hastalığı gibi sorunlara yol açabilmektedir. Diğer hastalıkların yanında bunlar da ince barsak naklini gerektiren nedenleri oluşturur. İnce barsak nakli için kadavra veya canlı verici kullanılabilir. Kadavradan organ seçiminde diğer organlara göre daha seçici davranılır. Canlıdan alındığında ise canlı vericinin hayatı söz konusu olduğundan verici çok iyi değerlendirilmelidir. Nakil işlemi gerçekleştirildiğinde verici ve alıcıda yeterli miktarda işlev görecek barsak kalmış olmalıdır. Nakil ameliyatı büyük bir ameliyattır ve süresi 3-4 saatten 10-18 saate kadar değişebilir. Ameliyatta karın açılır ve ana toplar damar ve atar damar bulunduktan sonra vericiden alınan barsağın damarlarına dikilir. Nakil işlemi öncesinde ve sonrasında alıcıya bağışıklık 74 sistemini baskılayıcı çeşitli ilaçlar verilmesi gereklidir. Hasta bu ilaçları ömür boyu kullanmak zorundadır. Ameliyattan sonraki ilk zamanlarda hastaların barsaklarına endoskopi ile sık sık bakılması gerekmektedir. Alıcının hastanede yatış süresi aylar sürebilir. Vücudun yeni nakledilen barsağı reddetme oranı çok yüksektir. Bu da tekrarlayan ameliyatlar gerektirebilir. Ameliyat sonrası dönemdeki takiplerde nakledilen organ enfeksiyon nedeniyle de kaybedilebilir. Enfeksiyon riski diğer organ nakillerine göre daha yüksektir. Bu enfeksiyona barsağın kendi içinde normalde bulunan bakteriler neden olabileceği gibi; bağışıklık sisteminin baskılanması nedeniyle ortaya çıkan virüsler de neden olabilir. Tüm bunlara rağmen ameliyat sonrası bir yıllık yaşam beklentisi %81 ve nakledilen organın çalışma olasılığı %73 civarındadır. İnce barsak nakli diğer organ nakillerine göre daha yenidir. Buna rağmen barsak yetersizliği olan hastalar için ümit vaat etmektedir. Nakil sonrası yaşam beklentisi de karaciğer nakillerindekine benzer yönde iyiye gitmektedir. Kısa barsak ve barsak yetmezliği olan hastaların organ beklerken gerçekleşen ölümleri diğer nakil bekelyen hastalara göre daha yüksektir. Bunun da nedeni yetersiz organ bağışıdır. Son söz olarak söylenmesi gereken hayat kurtarmak için organ bağışının artması gerektiğidir. Karaciğer Nakli Karaciğer nakli hastalıklı karaciğerin organ bağışı yapmış bir insandan normal bir karaciğer alınıp değiştirilmesi işlemidir. Bu işlem ilk kez 1963 yılında A.B.D’de Dr Thomas Starzl tarafından yapılmıştır. Karaciğer nakli ani gelişen veya uzun sürede ortaya çıkan karaciğer yetmezliğinin tedavisi olarak yapılabilir. Karaciğer sirozuna neden olan alkol, hepatit, ilaç zehirlenmesi gibi durumlar erişkinlerde en sık nedenlerdendir. Çocuklarda ise doğuştan olan karaciğerin yapısal anormallikleri en sık nedenlerdir. Karaciğer nakli için organ, canlı vericiden veya kadavra vericiden alınabilir. Nakil ameliyatı 18-20 saat kadar sürebilmektedir. Ameliyatta hastanın çalışmayan karaciğeri çıkartılır. Yerine sağlıklı karaciğer konulur ve yeni karaciğerin toplar damarı, atardamarı ve safra yolu alıcınınkilere dikilir. Ameliyat sonrası alıcının uzun süre yoğun bakımda yatması gerekebilir. Eğer verici canlı verici ise onun da ameliyatı aynı sürelerde gerçekleşebilir ve yoğun bakım gerektirebilir. Ameliyat sonrası alıcı hastanın en az 10-20 arası sayıda ilaç kullanması gerekmektedir. Hastanede kalış süresi 1 haftayla birkaç ay arası değişebilir. Ameliyat sonrası kanama, enfeksiyon, damar tıkanıklıkları, safra kaçağı, organın reddi gerçekleşebilir. Tüm bu durumlar tekrar ameliyat veya tekrar nakil gerektirebilir. Hastaların ameliyat sonrası düzenli aralıklarla kontrole gelmeleri ve karaciğerlerinden parça aldırmaları gerekebilir. Kullanmaları gereken ilaçların önemli bir kısmı bağışıklık sistemini baskılayan ilaçlardır. Bu nedenle hastaların mikrop kapmamaya dikkat etmeleri gerekir. 75 Yine bu ilaçlar düzenli kullanılıp kan düzeylerinin belli aralıklarla takip edilmesi gerekir. Eğer bu takip yapılmazsa organ vücut tarafından reddedilebilir veya ilaçların yan etkileri ortaya çıkabilir. Nakil sonrası hastaların 15 yıllık yaşam beklentisi %58 dolaylarındadır. Kadavradan nakil için hastaların bekleme listesine adlarını yazdırmaları ve uygun karaciğer vericisini beklemeleri gerekmektedir. Canlıdan nakilde ise genelde alıcının akrabalarından en uygun olanı karaciğerinin bir parçasını verir. Canlı verici ameliyatı da uzun ve riskli bir ameliyattır. Burada önemli olan vericinin organının bir parçası alındıktan sonra kalan kısmının kendisine yetmesi gerektiğidir. Canlıdan karaciğer alınmasının avantajı hastaların nakil listesinde beklemekten kurtulmalarıdır. Yukarda da bahsedildiği gibi hem nakil listesinde beklemek hem de canlı nakil hastaların hayatını riske sokmaktadır. Bu nedenle organ bağışının arttırılması gerekmektedir. Numune Sağlık Dergisi EKİM - KASIM 2011 SERVET SOMUNCUOĞLU TRT Yapımcı - Yönetmen Türkler M.Ö. 3000 Yılında Ankara’daydı TAŞTAN MEKTUPLAR Ankara Salihler Köyü Kaya resimleri çok uzak zamanlardan günümüze yazılmış, sessiz mektuplardır. Her bir mektubun, zarfın üzerinde damgasının olduğunu, kimden gönderildiğini anlamam, tanımam epeyce uzun yıllarımı aldı. Baykal Gölü kıyılarından Macaristan’a, Kanada’ya kadar uzanan yüzey araştırma ve fotoğraflama gezilerine çıktım. Geriye dönüp saydığımda son yedi yılımın dört yüz gününde dağlarda, taştan mektuplardaki gizemi çözmek için uğraşmışım. İşin macera kısmını daha doğrusu bütün yolculuklarımı anlattığım “Karlı Dağlardaki Sır” kitabımı bu kış çıkaracağım diye umut ediyorum. Birçok sözümü oraya sakladım… Ankara – Güdül – Salihler Köyü kırsalında yer alan kaya resimlerinin diline, mektup gibi yazılmış sırlarına ulaşmamız hiç de kolay olmadı. Oysa resimler çok uzun zamandan bu yana orda duruyordu. Yörede yaşayanlar için Numune Sağlık Dergisi EKİM - KASIM 2011 tanıdık ve bildik şeylerdi, hatta “canları sıkılan çobanların çiziktirdiği bir şeylerdi.”, bu bakış açısının kırılması için belki de zaman dediğimiz sayaç, “Karlı Dağlardaki Sır” belgeselinin çekilmesi, yayınlanmasını beklemişti. 2007 yılında yayınlanan belgeseli seyreden Güdül Salihler Köyü’nden Cemil Söylemezoğlu ile karşılaşmamız 2008 yılı nisan ayında oldu. Kaya resimlerinin “Damgaların Göçü” belgeseline taşınması için epeyce zaman vardı daha ve iki yıl boyunca Cemil’le köyünün yakınında yer alan dağlarda defalarca yüzey araştırması gezisi yaptık. Bu Anadolu arkeolojisinde gerçek bir keşifti, çünkü alana o güne kadar meraklı dahil hiç kimse uğramamış, bilimsel ya da tespit adına hiçbir şey yapılmamıştı. Literatürde Atlas Dergisi’nin 2009 Nisan’da çıkan 193 sayısına kadar hiçbir kayıt yoktu. İlk kaydı belirttiğimiz kaynakta düştük, ilk yazıyı yayınlarken doğrusu epeyce 76 umutluydum ama bu umudu saklamak, ertelemek durumunda kaldım. Çünkü yetkili sayılabilecek kimse ilgilenmemişti bu keşifle. Üzülecek ya da düşünecek bir şey yoktu, aksine daha çok uğraşmak durumundaydık. Cemil yılmadan ve bütün dağları karış karış geziyordu. Yerel isimleri ile Delikli Kaya, Gölgelidere, Yandaklıdere, Yıkılan Kaya, Asmalıyatak, Kaba Oyuk, Satoğlu kayası, Pirveli kaya resmi alanlarını birer birer tespit ettik. 2010 yılı Haziran ayında ise yirmi gün süren çekim maratonunu tamamladık. Atlas Ocak 2011 – 214 sayısında “Anadolu’nun Kaya Resimleri – İşaretler” başlığı ile konuyu işledik ve 2011 yılı 27 Ocak / 3 – 10 Şubat tarihlerinde “Damgaların Göçü” belgeseli yayınlandı. Ankara – Güdül – Salihler ve Adalıkuzu köyü kırsallarında yer alan kaya resimleri, sayıları bin kadar olarak ifade ettiğimiz kurganlar bize neyi anlatıyor, kimlerin hangi dönemlerde yazdığı mektupları getiriyordu? Bu zor ve çetin soruya cevap vermek için sadece Ankara’da bulunan kaya resimlerini görmek yetmiyordu. Tek bir yer kaya resmi üzerinde yapılan yorumlar sağlıklı olmuyor, doğru bir düzlem üzerine oturmuyordu. Ankara’ Güdül’e Samyalıtaş, Gobi, Tamgalısay, Bayan Ülgey, Altay, Tuva’daki birçok kay resmi alanından gelmek gerekiyordu. Yüzden fazla kaya resmi alanında gördüklerimi birbiri ile karşılaştırarak baktım Ankara’da, Anadolu’nun ortasında yer alan kaya resimlerine. İşte o zaman mektupların zarfları açıldı ve her bir resim sırlarını fısıldamaya başladı. Alanların tek tek tanımlamasına, panoların tek tek anlatımına girmek bir tanıtım yazısının boyutlarını çok fazla aşıyor. Alanların tamamı ve karşılaştırmalı bilgilerin yer aldığı yakında çıkacak olan “Damgaların Göçü / Ankara – Güdül Salihler Köyü Anıt Alanları – Kurganlar Vadisi” kitabımda, çok yakın zamanda yapılmasını umut ettiğimiz “Kurgan Kazısı” dışında konuyu birçok boyutu ile aldım. Tarih öncesi dönemlerden bugüne kadar izler taşıyan bu anıt alanı ana başlıkları ile değerlendirdiğimiz zaman şu sonuçlar ortaya çıkıyor. Ankara – Güdül - Salihler ve Adalıkuzu köylerinin kırsalında, en önemli kısmı da Düdük Dağı’nda bulunan kaya resimleri, tarih öncesine ait anıt alanlardır. Bu anıt alanlar yerleşim birimlerine uzaktır ve kendi dönemlerinde yılda sadece birkaç kez toplu, kutsal mekan olması hasebiyle derde derman aramak ya da adanan kurbanı kesmek için bireysel ziyaretlerin yapıldığı yerlerdir. Toplu törenler ya da bireysel ziyaretleri içeren çok fazla işaret vardır. Ayrıca alanlarda var olan yazıtlarda bu fikrimizi doğrulamaktadır. Günümüzde Anadolu Türklüğünde devam eden “Ermiş, Eren, Evliya, Dede, Türbe, Yatır” gibi isimlerle devam eden geleneğin kökleri binlerce yıl öncesi Türk Ankara’dan... kültürüne dayanmaktadır. Çünkü kutsal alan diye tanımladığımız bu alanlarda zaman içinde toplum içinde saygın kişilerin ya da devlet büyüklerinin mezarları yer almaya başlamıştır. Anıt mezar geleneği hâlâ devam etmektedir, “Anıtkabir” bunun en çarpıcı örneğidir. Dünya tarihinin geçmişe dair izlerini sürmenin yolu, dinsel inanışlara ait kutsal yerler, anıt alanlar ve anıt mezarlardan olmaktadır. Bu alandaki verileri ikiye ayırmak gerekiyor. Yüzeydeki ve yer altındaki veriler. Yüzey verileri üzerinde fotoğraflama ve tespit çalışması var olan alanlar açısından bitmiştir. Ancak sayıları bin civarındaki kurganlardan örnekleme yöntemi ile yapılacak kazı çalışması hala beklemektedir! İlla ki bir yabancının kazmasını mı bekleyeceğiz diye merak etmekten kendimi alamıyorum! Özellikle iki büyük kurgan, birinin çapı on yedi Orta Asya’dan... 77 metre, diğerinin ki ise otuz – otuz beş metre ve çift odalı. Bu yaz yaptığım Moğolistan çalışmasında birebir aynısını gördüm ve fotoğrafladım. Bunun dışında, Ankara Güdül Düdük dağında yere alan ve “Arkaik mezarlık” diyebileceğimiz yerde define avcılarının yaptığı kaçak Numune Sağlık Dergisi EKİM - KASIM 2011 Orta Asya’dan... Ankara’dan... kazıda orya çıkarılan kurganın iç yapısı ile Moğolistan’da kaçak kazı yapılan bir kurganın iç yapısının aynı olduğunu gördüm. Şimdiden, yazılı olarak çok kesin olarak iddia ediyorum ki, yüzeydeki bütün verileri bir yana bıraksak bile, kurganlardan çıkacak olan buluntular, Anadolu Türk tarihini kökünden değiştirecek, bugüne kadar oluşan bütün kabulleri yerle bir edecektir. Yeter ki Kurganlar Türk bir bilim adamı tarafından kazılsın, elde edilen buluntuların yorumlanması Anadolu’da yapılan birçok kazıda olduğu birkaç kişinin tekelinde olmasın! Beş binden fazla kaya resmi, bin civarında kurgan ve şimdiye kadar tespit edilmiş elli kadar yazıtın bulunduğu Salihler – Adalıkuzu Anıt alanı, Türklerin MÖ. Üçüncü binden itibaren Anadolu’yu vatan tuttuklarının en açık ve tartışılmaz belgesidir. Bu satırları yazmanın mutlaka ki sorumluğu vardır ve bu sorumluluğu üstleniyorum. Mukayeseli olarak aksini ispat edecek Ankara’dan... Numune Sağlık Dergisi EKİM - KASIM 2011 78 olan ya da olanlar varsa, her ortamda, her şartta karşılaşmaya hazırım. Özellikle de alanda var olan damgalar son derece çarpıcı veriler içermektedir. Bir ipucunu daha paylaşmakta, bu ipucunu tespit etmekte yarar var. Ankara Güdül Salihler Köyü Asmalıyatak mevkiindeki kaya resmi alanında Kaşgarlı Mahmut’un Divan’ü Lügat’it Türk adlı eserini ölçü aldığımızda “Kayı Damgası” diye tanımladığımız damga, Ukrayna – Poltava şehrinde bulunan ve 7. – 8. yüzyıllarda yaşamış, Büyük Bulgar Devleti’nin kurucusu Han Kubrat’ın mezar taşındaki damga ile aynıdır. Tartışmalı olmasına rağmen Kıpçakların bir kolu olduğunu kabul ettiğimiz Bulgarlar ya da genel olarak tanımlarsak müthiş bir fırtına hatta bir savaş makinesi olan Kıpçaklar, tartışmasız olarak MS. 4.-5. yüzyılda, kalıcı olarak Anadolu’dadırlar. Fakat Türklerin Anadolu’ya gelişi için bu tarih bir başlangıç değildir, Türkler Milat öncesi çağlardan itibaren Anadolu’ya akın akın gelmişlerdir. Buna dair elimizde çok ciddi arkeolojik veriler mevcuttur. “Kayı Damgası” olarak tanımladığımız damga üzerinde tekrar tekrar durmak ve Kaşgarlı’dan önceki anlamını mutlaka çözmek zorundayız, hatta şunu demem gerekir, “Türk Damgalar Antolojisi” ortaya konmadan, Türk Tarihi’nin kilidi açılmayacaktır. Bir yorum ya da düşünce olarak eklersem, Osmanlı’yı kuran boy yani Kayılara ait olduğunu Kaşgarlı’da gördüğümüz damga, aslında devlet kurmayı, devlet kutan hanedan ya da boy adına “Tanrısal Gücü” ifade etmektedir. Nitekim “Tengri Damgası” olduğu Orta Asya’dan... yönünde bilgiler vardır. Asya’nın en uzak köşesinden, Anadolu’nun en batı ucuna kadar kaya resimleri konusunda henüz yeterli veri tabanı oluşmamıştır. Veri tabanını oluşturmak adına “Sibirya’dan Anadolu’ya Taştaki Türkler” ve “Saymalıtaş – Gökyüzü Atları” kitaplarımızı birer albüm olarak hazırladık ve bilim insanlarımızın faydalanabilmesi için fotoğrafların kullanımını serbest bıraktık, fotoğrafların bilim insanları tarafından, bilimsel etiğe uygun kullanılması durumunda hiçbir telif hakkı talep etmeyeceğimizi kitapların künyesinde belirttik. Tarihin el değmemiş bir hazinesi, orda kendi yalnızlığı içinde hepimizi bekliyor. Atalarımızın binlerce yıl önce yaptığı, Kağan Kurganının tam karşısında Asmalıyatak’da yer alan Kağan Panosu bile gitme zahmetinize değecektir. Bir kağanın yaşam öyküsünü anlatan ve tek zamanlı yapılmış resimler karşısında kesinlikle şaşıracaksınız. Gök Tanrı dininin kutsal bir mabedi olan bu anıt alan, Oğuz Türklerinden binlerce yıl önce Anadolu’ya yerleşen atalarımıza aittir. Özellikle Ankara’da yaşayanlar bu alan ulaşmak hiç de zor değil. Ankara’dan yola çıkıp, Beypazarı’na yaklaşık on beş km. kala Salihler köyüne dönerek, alana ulaşmak en fazla doksan dakikalık bir yol. Ama önceden yapılması gereken bir iş daha var, mutlaka Cemil Söylemezoğlu (0 535 526 07 19) ile irtibat kurmanız gerekiyor. Bugün ben de gitsem, yine Cemil’i ya da arkadaşlarını bulmak zorundayım. Orta Asya’dan... 79 Dileğimiz, bu alanın ekolojik dengeler dikkate alınarak hatta milli park statüsüne kavuşturularak bir an önce turizme kazandırılmasıdır. Çünkü dünyada gördüğüm kaya resmi alanları içinde ilk ona girecek özellikte zenginliğe sahiptir. En çok dikkat edilmesi gereken hususlardan biri ise insanlar kolay gezsin diye, kaya resimlerin hemen dibine kadar yol götürülmemesidir. Özellikle egzos gazının resimler üzerinde yapacağı tahribatı düşünmek bile ürpertici. Bu alan hepimizindir, Anadolu’nun en önemli turizm alanlarından biri olmaya adaydır. Sahip çıkmak, korumak ve kollamak hepimizin görevidir. Bir an önce özellikle de Türk bilim insanları tarafından yapılacak kazı, bugüne kadar kabul edilmiş bütün tarih tezlerini alt – üst edecektir. Kazı yapacak ekibin önündeki engellerin bir an önce kaldırılması büyük önem taşımaktadır... Numune Sağlık Dergisi EKİM - KASIM 2011 Ankara’dan... NASIL GİDİLİR? Ankara’dan... İbn-i Sina (980-1037) İslam düşünce tarihinin en büyük isimlerinden olan İbn-i Sina’nın başarısı, her yönden özgün, ayrıntılı ve mükemmel bir sistemle oluşturulmuş felsefesinden gelir. İbn-i Sina, ilahiyattan ahlak ve siyasete kadar felsefenin o dönemdeki bütün konularını ele almış başta tıp olmak üzere, pozitif bilimlerde de söz sahibi olmuştur. Gerçek adı Ebu Ali El-Hüseyin İbn-i Abdullah İbn-i Sina El-Belhi olan İbn-i Sina, 980 yılında Buhara yakınlarındaki Afşana’da doğmuştur. Babası da bilim adamı olan İbn-i Sina, dönemin şartlarına göre iyi bir eğitim almıştır. Geometri, mantık, fıkıh, felsefe ve tıp alanında çalışmalar yapan İbn-i Sina, tıp alanında eğitimini ise Kuşyar isimli bir hekimin yanında almıştır. Çeşitli konularda yaklaşık 450 makale yazan İbn-i Sina’nın, makalelerinden 240 tanesi günümüze kadar gelmiştir. İbn-i Sina henüz on yaşındayken Kuran-ı Kerim’i ezberlediğini, Arap edebiyatı alanında yetiştiğini, ilköğreniminden sonra kendi çabasıyla fizik, metafizik ve tıpta uzmanlaştığını, on altı yaşındayken başka hekimlere danışmanlık yapacak düzeye ulaştığı belirtilir. Kendisinden sonraki Doğu ve Batı filozoflarının birçoğunu etkileyen İbn-i Sina, müzikle de ilgilenmiştir. Bilim amaçlı geziler yapan İbn-i Sina, Cürcan’dayken, Batı’da yüzyıllar boyunca, Doğu’daysa bu yüzyılın başına kadar tıp incelemelerinde temel kaynak Numune Sağlık Dergisi EKİM - KASIM 2011 sayılan El-Kanun Fi’e-Tıb adlı eserini yazmaya başlamıştır. Bir ara Hemedan’da vezirlik de yapan İbn-i Sina, aynı görevi ikinci kez aldığında bir taraftan siyasal çalışmalar yaparken, bir taraftan ise geceleri bilimsel çalışmalar yapıyordu. İbn-i Sina İsfahan’dayken evi yağmalanmış ve bu olayda Kitabül İnsaf adlı felsefe ansiklopedisi eseri kaybolmuştur. İbn-i Sina’nın en son ve özgün felsefesini yansıttığı bilinen Hikmetü’l-Meşrikıyye (Doğu Felsefesi) de bu eserle birlikte yok olmuştur. İsfahan hükümdarının Hemedan’a düzenlediği bir sefere İbn-i Sina da katılmış ve bu seferde 57 yaşındayken ölmüştür (1037). Batıda Avicenna ismiyle anılan İbn-i Sina’nın başlıca eserleri şunlardır: El-Kanun fi't-Tıp: Tıpta Kanun (Tıp ile ilgili zamanının bilgilerini içerir. Orta çağda dört yüz yıl Batı'da ders kitabı olarak okutulmuştur. Montpellier ve Louvain'de 1650 yılına kadar ders kitabı olarak okutulmaya devam edilmiştir. Latinceye on çevirisi yapılmıştır.) Kitabü'ş-Şifa: Mantık, Matematik, Fizik ve İlahiyat yani Metafizik konularında yazılmış on bir ciltlik bir eserdir. Birçok kez Latinceye çevrilmiş ve ders kitabı olarak okutulmuştur. Mantık bölümü, mantık, musiki ve hitabet kitaplarından meydana gelmektedir. Matematik bölümünde aritmetik, geometri ve astronomi kitapları yer alır. Fizik bölümünde ise, fizik, kimya ve mineralleri inceleyen bölümler oluşturuyor. 80 Kitabü'l-Necat: Kurtuluş Kitabı (Metafizik konularda yazılmış özet bir eserdir.) Risale fi-İlmü'l-Ahlak: Ahlak Konusunda Kitapçık İşarat ve'l-Tembihat: Belirtiler ve Uyarılar İbn-i Sina’ya göre bilimler madde ve biçim ilişkisi bakımından üçe ayrılıyor: El-ilm ül-esfel (Doğa bilimleri ya da aşağı bilimler), maddesinden ayrılmamış biçimlerin bilimidir. Mabad-üt-tabia (metafizik), el-ilm'üll-âli (mantık ya da yüksek bilimler) maddesinden ayrılan biçimlerin bilimleridir. El-ilm ül-evsat (matematik ya da orta bilimler) ancak insanın zihninde maddesinden ayrılabilen, bazen maddesiyle birlikte, bazen ayrı olan biçimlerin bilimidir. 1 Numune Sağlık Dergisi MART-NİSAN 2012 1 Numune Sağlık Dergisi MART-NİSAN 2012