Solid
Tümörler
Uzm. Dr. H. Murat MUTUŞ
Wilms Tümörü
Nefroblastoma da denilir
Çocuklarda en sık görülen solid tümörlerden
biridir
15 yaş altında 8/106 oranında görülür.
Görülme sıklığı coğrafik bölgelere göre değişir
Yaş, cinsiyet ve bilateralite:
Erkek/ kız oranı=1/1,1
Olguların başvuru yaşı 3,5-4 yaş civarıdır
Bilateral Wilms tümörü %7 oranında görülür
Wilms Tümörü
Birlikte Görülen Anomaliler
Aniridi,
Hemihipertrofi
İnmemiş testis,
Hipospadias
Male pseudohermafroditizm
Renal hipoplazi
Renal ektopi
Duplikasyon anomalileri
Atnalı böbrek
Wilms Tümörü
Birlikte görülen sendromlar
WAGR sendromu
Wilms Tümörü, aniridi, genitoüriner malformasyon, mental retardasyon
Wiedemann- Beckwith sendromu (WBS)
Makroglossi, organomegali, hemihipertrofi, karın duvarı
defektleri, hipoglisemi, kulak kepçesi deformitesi
Drash sendromu
Pseudohermafrotidizm, dejeneratif böbrek hastalıkları
Klippel-Trenaunay sendromu
Perlmann sendromu
Spesifik sitogenetik anormallikler
•Wiedemann- Beckwith
sendromu (WBS)
•Makroglossi
•Organomegali
•Hemihipertrofi
•Karın duvarı
defektleri
•Hipoglisemi
•Kulak kepçesi
deformitesi
Wilms Tümörü
Aniridia
1000 kez daha fazla Wilms olma şansına
sahiptir
Aniridili tüm çocuklar ilk 2 yaşta her 3 ayda
bir, 4 yaşına kadar 6 ayda bir fizik muayane
ve abdominal ultrasound kontrolünden
geçmelidir.
Hemihipertrofi:
Normale göre 1000 kat daha fazla risk
altındadırlar.
Bu olgular da yukarıdakine benze şekilde
dikkatli izlenmelidir
Wilms Tümörü
Genitoüriner anomaliler
İnmemiş testis ve hipospadias populasyonda sırasıyla
%0,7 ve %1,0 insidansa sahip iken, Wilms tümörlü
olgularda %5,2 olmaktadır.
Bilateral tümör görülme olasılığı bu tür genitoüriner
anomalisi olanlarda daha fazladır (%25).
Familial Wilms tümörü
Wilms tümöründe aile öyküsü %1,5 oranındadır
Familial olgularda da Bilateralite yüksek orandadır
(%16)
Tablo. NWTS grubun 1980-99 yıllarında saptanan Wilms Tümörlü
hastalardaki konjenital anomaliler ve sendromlar
Anomali, Sendromlar
Hasta sayısı
Prevalans (%0)
Wilms Tümörü, aniridi,
genitoüriner malformasyon,
mental retardasyon
(WAGR)sendromu
52
7,5
Denys-Drash sendromu
28
4,0
Beckwith-Wiedeman sendr.
74
10,7
Sporadik hemihipertrofi
171
25,1
İnmemiş testis (erkeklerde)
49
46,6
Hipospadias (erkeklerde)
64
20,0
Moleküler Genetik:
Wilms tümör geni
WT-1 geni; bir tümör supressor geni olup11.
kromozomun p13 bölgesindedir (11p13).
Bu gen WAGR sendromlu (Wilms tümörü, aniridi,
genitoüriner anormallikler, ve mental retardasyon)
çocukların tümünde delesyona uğramıştır. Oysa sporadik
Wilms tümörlülerde %5-10 oranında delesyon
saptanmıştır.
WT-2 geni (11p15) de bir supressor gendir.
Diğer genetik anormallikler saptanmıştır.
Örneğin p53 supressor geni Wilms tümörünün agressif
formunda rol oynar.
Klinik / Semptomlar
Abdominal kitle
genellikle ilk bulgudur
Hipertansiyon
Hematüri
Klinik / Bulgular
Büyük, düzgün ve yumuşak bir kitle palpe edilebilir
Lezyon genellikle hassas değildir ve relatif olarak
immobildir
Genellikle orta hattı geçmez
Bazen abdominal ağrı,ateş ve anemi
intraperitoneal veya subkapsüler kanama ile tümör nekrozunun
bir sonucudur. Bu yüzden nöroblastomdan ayırt etmek zordur
İntravenöz uzanım
kardiak murmur, hepatosplenomegali, asit, varikosel ve gonadal
metastaz
Genellikle akciğere metastaz yapar
TANI / Diagnostik Görüntüleme
Sırasıyla;
akciğer grafisi
abdominal düz radiografileri takiben
USG ve CT rutin ve MRGgerektiğinde yapılır
Kitlenin natürünü ve orijin aldığı organı,
Kontralateral renal dokunun durumu,
Bilateral hastalığın varlığını,
VCI ve renal venin açıklığını
Uzak metastaz varlığını saptamak.
IVP
USG
CT
Metastaz
Blastomatozis Wilms
Wilms + Adenopati
Wilms + Adenopati + Kapsül İnvazyonu
Bilateral Wilms Tümörü -MRI
Bilateral Wilms
Bilateral Wilms
Patoloji
Blastemal, stromal veya epitelial
elementlerden oluşur.
Herhangi hücre tipi dominant olabileceği
gibi, mixed doku paterni de gözlenebilir
Histopatolojik olarak; “favorable ve
unfavorable histoloji” en önemli prognostik
faktördür
Patoloji
Nefroblastomatosis (Nefrojenik artık)
Premalign bir lezyon olarak kabul edilir
Histolojik olarak persistan metanefrik doku
söz konusudur
Wilms tümörü ile açık bir ilişkisi vardır
Bu durum postmortem incelemelerde %1
oranında saptanırken, Wilms tümörlü
olgularda %25-40 görülür
Bu da daha sonraki dönemlerde kontralateral
WT riskini artıran en önemli bulgusudur
Nefrojenik kalıntı
Wilms T-NWTS-5 Evreleme Sistemi
Evre I: Tümör böbrekte sınırlı ve tamamen
rezeke edilmekte - Renal kapsül intakt
Evre II: Tümör böbrek ötesine uzanmakta ama
tamamen çıkarılabilir
Evre III: Residual nonhematogen tümör vardır ve
abdomende sınırlıdır
Evre IV: Abdominopelvik bölge dışına hematojen
metastaz veya lenf nodu matastazı vardır.
Evre V: Tanı anında bilateral böbrek tutulumu
vardır.
Evre 1
Tümör böbrekte
sınırlı ve tamamen
rezeke edilmekte Renal kapsül intakt
Evre 2
Tümör böbrek
ötesine uzanmakta
ama tamamen
çıkarılabilir
Evre 3
Residüel nonhematogen tümör
vardır ve
abdomende
sınırlıdır
Evre 4
Abdominopelvik
bölge dışına
hematojen
metastaz veya
lenf nodu
matastazı vardır
Evre 5
Tanı anında bilateral böbrek tutulum
Cerrahi Tedavi
Cerrahın iki temel sorumluluğu vardır:
Tüm viable tümörün komplet rezeksiyonunu sağlamak,
Doğru evreleme bilgilerini sağlamaktır.
Genellikle çoğu olguda unilateral radikal nefrektomi yapılır.
Venöz tutulum ve bilateral Wilms tümörü varlığının araştırılması ve
varsa bunlara spesifik cerrahi prosedürlerin gerçekleştirilmesi
gerekir.
Radyasyon ve Kemoterapi uygulamaları zaman içinde sırasıyla
gerçekleştirilen “National Wilms’ Tumor Study-1,2,3,4,5” adlı
klinik çalışmalar ile devamlı olarak geliştirilmektedir. Bu tedavi
modaliteleri de cerrahiye ek olarak protokollere bağlı olarak
kullanılmaktadır.
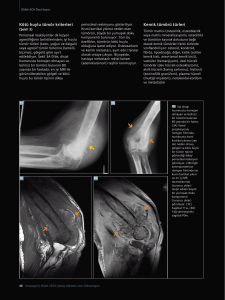
CLEAR CELL SARCOMA
Çocuklarda kemiğe metastaz yapan renal
tümörü olarak da bilinir. UH ye sahip WT’ne
benzerler. %25 inde kemik metastazı yapar.
Önemli histolojik özellikleri; tümörde
fibrovasküler septasyon oluşumu ile birlikte
vasküler arkus formasyonu ile tümör hücreleri
kord veya kolonlara bölünmesidir.
Multisentrik veya bilateral clear cell sarkom
bildirilmemiştir.
Tedavide tüm hastalara nefrektomi, radyoterapi
ve kemoterapi standart uygulanır. Kemik
metastazı varsa uzun süreli sürvey oldukça
düşüktür (%16).
RHABDOID TÜMÖRLER
o Nadir görülür ama çok fatal seyreder.
o Renal medullada nöral krest orijinli hücrelerden
köken aldığı düşünülen bir tümördür.
o Renal tümörlerin %2 sini oluştururlar.
o Bu olgularda hiperkalsemi gözlenebilir.
o CT de WT den ayırıcı özellikler olabileceği
bildirilmiştir.
o Tüm olgular unilateraldir.
o Metastaz çeşitli yerlere olabilir ama en sık
pulmoner metastaz söz konusudur.
o Tedavide cerrahi,kemoterapi ve radyoterapi
uygulanmakta olup sonuçlar pek yüz güldürücü
değildir
RENAL ADENOCARCINOMA
Oldukça nadir görülen bir tümördür. Çoğunlukla
geç çocukluk ve adolesan dönemde görülür.
Klasik olarak abdominal ağrı, hematüri ve flankta
kitle triadı erişkinde klasik bulgular olduğu halde
çocukluk ve adolesan dönemlerinde sık değildir.
En sık akciğer, karaciğer ve kemiğe metastaz
yaparlar. Prognoz klinikopatolojik evreye göre
değişir.
Önerilen tedavi, radikal nefrektomi+rejional
lenfadenektomidir.Beklenen sürvey oranı
ortalama %50 dir. Kemoterapi ve radyoterapi
(metastatik lezyonlara) de diğer tedavilerdir.
KONJENİTAL MEZOBLASTİK NEFROMA
•Yaşamın ilk 3 ayında en sık görülen renal
tümördür
•4. aydan itibaren ise Wilms tümörü en
sıktır
•Pediatrik renal tümörlerin % 5’idir
•%90 dan fazlası ilk 1 yaş içinde görülür
•Erkek çocuklarda 2 kat daha fazladır.
•İlk başvuru yaşı 3.-4. aydır
KONJENİTAL MEZOBLASTİK NEFROMA
•Genellikle karında palpe edilen kitle ile
başvururlar
•Hematüri az da olsa görülebilir
•Prenatal olarak da saptanabilir
•Bu olgularda polihidramnioz vardır
•Preterm eylem, düşük doğum ağırlığı ve
hidrops fetalis de söz konusu olabilir.
KONJENİTAL MEZOBLASTİK NEFROMA
•Bilateral lezyon bildirilmemiştir.
•Tedavinin en önemli parçası cerrahi
eksizyondur.
•%95’i sadece cerrahi ile tam kür
sağlanabirken,
•%5 olguda rekürrens görülebilir
•Bu açıdan cerrahi sonrası USG ile izlem
önemlidir.
•Relatif olarak benign karekterli olan bu tümör
bazen agresif özellikler de gösterebilmektedir.
KONJENİTAL MEZOBLASTİK NEFROMA
KONJENİTAL MEZOBLASTİK NEFROMA
KONJENİTAL MEZOBLASTİK NEFROMA
Longitudinal section of
kidney showing large
blood clot occupying
upper and middle poles
with thinned cortex
KONJENİTAL MEZOBLASTİK NEFROMA
Low-power
photomicrograph
showing cystic area,
large fibrous strand,
and innumerable
small, round cells in
renal cortex typical
of mesoblastic
nephroma
Multikistik nefroma
Bilateral Multikistik Nefroma
Lösemi Renal Tutulum
Nöroblastoma
Nöroblastoma
Çocukluk çağında lenfomalar ve
santral sinir sistemi tümörlerinden
sonra en sık görülen solid tümörüdür
Nöral krest hücrelerinden; sempatik
sinir sistemi gangliyonlarını oluşturan
sempatoganglionlardan ve adrenal
medulladan gelişir
Nöroblastoma
İnsidans:
Irklara göre insidans değişebilir.
Asya’da 7-12 /1 milyon/yıl’dır
Çocukluk çağı kanserlerinin % 6-10’unu
oluşturur.
%30 u ilk 1 yaşta , %50 si 1-4 yaş arasında,
ve %5 i 10 yaştan sonra görülür.
Erkek/Kız = 1,3/1 olup erkeklerde bir miktar
daha fazla görülür.
Nöroblastoma
Etyopatogenez:
Etyolojisi bilinmiyor.
Çoğunlukla sporadiktir. Nadiren familiyal
olgular tanımlanmıştır (Sıklıkla multiple
primer tümörler şeklindedir).
Erken fötal yaşam esnasında
paravertebral ganglionlardan adrenal
medulla içine nöroblast migrasyonu
oluşur.Neoplasm gelişince, vasküler ve
komşu yapılara invazyon ile lokal
yayılımı gelişir.
Nöroblastoma
Metastazlar:
Lenf nodu, kemik, kemik iliği, karaciğer
ve deriye olur.
4S evreli bebekler hariç, sekonder
yayılım genellikle büyük primer tümör ile
alakalıdır ve hastalığın geç döneminde
oluşabilir.
Nöroblastoma
Histopatoloji:
Makroskopik olarak yumuşaktır. Nekrotik ve hemorajik alanlar vardır
Nörofibriler çekirdek etrafında nöroblastların oluşturduğu bir halka olan
“Rozet Formasyonu” karekteristik bir bulgudur. Ancak her olguda
görülmez.
Histopatolojik olarak SHIMADA sınıflandırmasında; stromanın
varlığı, NB hücresinin diferansiyasyon derecesi ve nüklear morfoloji
(mitozis ve karyoreksis) ortaya konulur.
Mitozis-karyorrhexis indeksi (MKI) hesaplanır (=her 5000 hücrede
mitotik veya karyorektik hücrelerin sayımı)
<100 hücre/5000 .....düşük
100-200.....................orta
>200........................yüksek index.
Buna göre iki prognostik gruba ayrılır: İyi ve kötü prognoz
Nöroblastoma
Tümörün Yeri:
Adrenal medullada %50-60
Retroperitonealde %20
Mediasteniumda %10
Pelviste %2-6
Boyunda %2
Genellikle ilk başvuru anında %62-70 oranında
çocuklarda metastatik hastalık ardır.
Lokalize hastalık %25 iken, Stage4S %10
civarındadır.
Nöroblastoma
Tümör Markerları:
Nöroblastomaların %85 den fazlası yüksek
katokolamin metabolitleri salgılarlar.
En sık vanillylmandelik acid (VMA) ve
homovanillic acid (HVA) ölçülür.
VMA adrenalin ve nonadrenalin yıkım ürünüdür.
HVA ise dopa ve dopamin’in metabolitleridir.
Bu iki metabolitin idrar ve kandaki ölçümleri ile
NB taraması ve tanısı mümkündür.
Nöroblastoma
Tümör Markerları:
Biyokimyasal:
Nöron Spesifik Enolaz: Santral ve periferik sinir sistemi
hücreleri ve nöroblastom hücreleri tarafından ekskrete
edilen bir glikolitik enzimdir. 15 ng/ml den yüksek ise
anormaldir. 100ng/ml den daha yüksek düzeyler ileri
evreleri ve düşük sürvey oranları ile koreledir.
Laktik Dehidrogenaz: 1500 IU/ml den az değerler iyi
sürvey oranına işarettir.
Ferritin: Nöroblastom hücreleri ferritin üretirler. Düşük
evrelerde yüksek ferritin düzeyleri olağan değildir. 142
ng/ml üstü düzeyler Evre 3 ve 4 de görülür ve daha kötü
gidişatı göaterir.
Nöroblastoma
Moleküler:
N-myc proto-onkogen,
diploid DNA kontenti (Hiperdiploidi),
kromozom 1p’ nin delesyonu,
CD44 ekspresyonu,
Trk-A,
MRP geni veya proteini
Nöroblastoma
Evreleme: Birden fazla evreleme şekli vardır.
Nöroblastoma-Pediatrik Onkoloji Grubu Evreleme Sistemi
Evre A: Gross olarak komplet rezeksiyonu mümkün olan
tümör, mikroskopik residü var veya yok.
Evre B: Gros olarak rezeke edilemeyen tümör
Evre C: Primer tümör komlet veya inkomplet rezeke
edilebilir, ama primere yapışık olmayan intrakaviter
nodlullerde histolojik olarak tümör pozitifliği.
Evre D: İntrakaviter nodüllerin de ötesine disseminasyon
vardır (ekstrakaviter nodlar, karaciğer,deri,kemik iliği,
kemik gibi)
Evre D(S): Evre 1 ve 2 olan tümörün karaciğer
infiltrasyonu veya kemik iliğine metastazı (S=spesiyal)
Nöroblastoma
Klinik:
Karında kitle veya metastaz varlığına ait
semptom ve bulgular:
Bulantı, kilo kaybı, ateş, ve terleme genel semptomlar
Kemik ve eklem ağrısı metastazın bir sonucu olup ilk
başta juvenil artrit gibi tanı konulabilir
Periorbital ekimoz veya proptozis ilk belirti olabilir
Tümör boyunda ise kitle dışarıdan görülebilir
Apikal toraks tümörlerinde Horner sendromu görülebilir
Pelvik tümörlerde barsak ve mesane fonksiyonlarında
değişiklik ve sfinkter sorunları görülebilir.
Nöroblastoma
Klinik:
Abdominal tümörlerin çoğunluğu semptomatik
metastatik hastalık sonucu teşhis edilirler.
Lokomotor rahatsızlıklar ve progresif parapleji
de bir kısım nöroblastomalarda görülebilir.
Fizik incelemede
Abdominal nöroblastomlar genellikle sert, irregüler, ve
fiksedir.
Bazen bebeklerde yumuşak ve ballotable olabilir.
Pelvik tümörler abdominal muayenede veya rektal
muayenede ele gelebilirler.
Nöroblastoma
Klinik:
Evre IVS bir bebekte multipl deri lezyonları görülebilir.
Sıklıkla hepatomegaliden dolayı abdominal distansiyon
vardır.
Hipertansiyon, yeni tanısı konulmuş NB’lularda %19
oranında görülür ve genellikle katekolamin sekresyonuna
veya renal arter kompresyonuna bağlıdır.
Kan basıncı ile üriner katekolamin sekresyonu arasında
bir korelasyon bulunamamıştır.
Hipertansiyon, tümör rezeksiyonu veya kemoterapi ile
düzelir.
Nöroblastoma
Klinik:
Paraneoplastik sendromlar
Opsomyoclonus (dans eden gözler) sendromu;
Progresif serebellar ataksi ile karekterizedir.
Bu hastaların yarıdan fazlasında torakal primer
tümör vardır.. Bunlar nöroblastoma göre
ganglonöroma ve ganglionöroblastomada daha
sıktır.
İnatçı diareler ise nadirdir ve tümörden salgılanan
vasoaktif intestinal polipeptide bağlıdır
Nöroblastom
Rakun gözü bulgusu
Masif hepatomegali (EvreIV S)
Nöroblastoma
Tanı:
Klinik bulgular sonucu şüphelenilen durumun
konfirme edilmesi için laboratuvar ve rayolojik
incelemelerin yanı sıra doku incelemesinin
yapılması gerekir. Daha sonra evreleme
araştırmaları ile tamamlanır.
Labaratuvar araştırmaları:
Üriner katekolamin metabolitlerinin ölçümü ilk tanısal
taramadır. Üriner VMA ve HVA nöroblastomlu çoğu olguda
yüksektir. Ayrıca tam kan sayımı, serum biyokimyası,
karaciğer ve böbrek fonksiyon testleri, serum ferritin, LDH
ve NSE ölçülmelidir.
Nöroblastoma
Tanı:
Görüntüleme:
Sırasıyla düz grafiler (ADKG, iki yönlü akciğer grafisi,
kemik grafileri) USG, kontrastlı CT veya MRI ve MIBG
sintigrafisi yapılır.
Düz grafide; %50 den fazla distrofik kalsifikasyonlar
görülür.
Toraks grafisinde mediastinal tümör olup olmadığı
görülebilir.
USG ile kistik veya solid kitle ayrımı yapılır.
Nöroblastomanın US grafik olarak diagnostik bir
görüntüsü yoktur. Genellikle kalsifikasyon ve nekroz
alanlarına sahip mixed eko paterni görülür. Pelvis ve
toraksta USG kısıtlı kullanıma sahiptir.
Görüntüleme:
Doğru bir anatomik detay için kontrastlı CT veya
MRI gerekir.
MRI
yumuşak doku değişiklikleri, karaciğer tutulumu ve
intraspinal uzanım anatomisi (dumbbell tümörü)
yönlerinden daha deyaylı bilgiler verir.
Myelografiden daha üstün olup halihazırda kemik
tutulumunun olup olmadığıda görülebilir.
İskelet tutulumu düz grafilerde periostal erezyon,
radiolüsensi ve patolojik kırıklar şeklinde kendini
gösterebilir. Ancak kemik ve kemik iliği tutulumunu
en iyi radioizotop işaretli “metaiodobenzylguanidine
(MIBG)” sintigrafisi ortaya koyar. MIBG ile yalancı
negatif sonuçlar elde edilebilir.
Bu yüzden Tc99m metilen difosfonat (MDP) kemik
sintigrafisi MIBG nin negatif olduğu hallerde
kullanılır.
Nöroblastom
Nöroblastom
MIBG sintigrafisi
Tümör
Nöroblastoma
Tanı:
Doku biyopsisi:
Tanıda doku biyopsisi esastır.
Kemik iliği aspirasyonu, primer veya sekonder hastalığın
biopsisi ile doku alınabilir.
Tanı ve sitogenetik çalışmalar için yeterli doku
alınmalıdır.
Nöroblastoma
Tedavi:
Nöroblastomun tedavisi multidisiplinerdir.
Tedavi; cerrahi, kemoterapi ve radyoterapi
içerir.
Cerrahın rolü;
mümkün olduğunca tümörün çıkarılması,
gerekirse biyopsi alınması ve
vasküler yolun sağlanmasıdır.
Nöroblastoma
Prognoz
1970’li yıllarda 5 yıllık sürvi oranı %15 iken
günümüzde oldukça iyi bir duruma
gelmiştir.
1980 –1990 yılları arasında tüm sürvi
oranı %58 olarak hesaplanmıştır.
Prognozu etkileyen birçok faktörler vardır.
Nöroblastoma
Prognostik faktörler
Ganglonöroma’ya maturasyonu:
Nöroblastoma spontan olarak regrese
olabilen tek tümördür.
Bunun insidansı bilinmiyor.
Çok yeni taramalar göstermiştir ki; tedavi
edilmemiş tümörlerde spontan regresyon
olmuştur.
Nöroblastoma
Prognostik faktörler
Erken tanı ve tarama
Antenatal olarak saptanan tümörler favorable
biyolojik profil gösterir.
Tarama sonucu bulunan tümörler “favorable”
olup ve sürvi şansı %92’dir. Bu grupta spontan
regresyon sıktır.
Nöroblastoma
Prognostik faktörler
Biyokimyasal ve Moleküler Marker:
Bahsedilen çeşitli marker varlığı veya
düzeyleri tümörün akıbetini etkiler.
Nöroblastoma
Prognostik faktörler
Başvuru yaşı:
1 yaş altında tanı almış çocuklarda sürvi oranı %84
iken 1 yaş üstündekilerde %42 dir.
Nöroblastoma
Prognostik faktörler
Paraneoplastik sendromlar
Paraneoplastik sendromların
görüldüğü hastalarda mortalite oranı
sürpriz bir şekilde düşüktür.
Nöroblastoma
Prognostik faktörler
Orijin aldığı yer
1970’lerde sürvi oranları servikal ve pelvik primer
tümörlerde %100, torasiklerde %75 ve abdominal
tümörlerde %28 di.
1990’ların ortalarında torasiklerde %83 olarak
bildirilmiştir.
Servikal ve torasik primer tümörü olan bebeklerin
çoğunluğunda hiperdiploid DNA kontenti görülür.
Spinal kanala uzanımı
Dumbbell tümörlerinde yüksek sürvi oranıları söz
konusudur.
Nöroblastoma
Prognostik faktörler
Evreleme ve Stage IVS
Düşük evrelerde sürvi daha yüksektir.
Evre IVS hastalarda sürvi %50 civarındadır.
Adjuvan terapi:
Lokal olarak yayılmış veya metastatik
hastalıklar için, myeloablative tedavi ile
kombine multiajan kemoterapi sürvi oranını
artırmıştır.
Nöroblastoma-Prognozu etkileyen
faktörler
Faktör
İyi Prognoz
Kötü Prognoz
Yaş
<1 yaş
>1 yaş
Evre
I, II, IV-S
III, IV
Shimada histoloji
Stroma zengin
Stroma fakir
Yeri
Mediatenum, pelvis, boyun
Adrenal, çölyak aks
>10 N-myc kopyası
Hayır
Evet
DNA-flow sitometri
Hiperdiploid
Diploid
Yükselmiş trk-A
Evet
Hayır
Yüksek serum
Ferritin
Nöron-spesifik enolaz
Laktat dehidrogenaz
Hayır
Hayır
Hayır
Evet
Evet
Evet
Kr. 1 heterozigosite yokluğu
Hayır
Evet
Multidrug rezistant-gen
Hayır
Evet
Multidrug rezistant protein-gen
Hayır
Evet
Somatostatin reseptörleri
Evet
Hayır
Vazoaktif intestinal peptid sekresyonu
Evet
Hayır
MHC class 1 antijeni
Evet
Hayır
Tarama sonucu saptanma
Evet
Hayır
Karaciğer Tümörleri
Karaciğer Tümörleri
Çocukluk çağında hepatik orijinli tümörler
sık olmamasına karşın tüm karaciğer
lezyonlarının yaklaşık ¾ ü malign’dir.
Pediatrik hepatik kanserlerin %90’dan
fazlasını Hepatoblastoma (HB) ve
Hepatocellular carsinoma (HCC) oluşturur.
Primer hepatik malignansilerin %65’ini HB,
%25’ini HCC oluşturur
Çocukluk çağı primer hepatik tümör insidansı
Tümör
İnsidans (%)
Hepotoblastoma
43
Hepatoselüler Ca
23
Sarkom
6
Benign vasküler tümör
13
Mezenşimal hamartom
6
Adenoma
2
Fokal nodüler hiperplazi
2
Diğerleri
5
Karaciğer Tümörleri
HB ve HCC;
insidans oranları,
epidemiyolojik özellikler,
tedaviye cevap ve
prognoz yönleriyle birbirinden oldukça
farklıdırlar.
Karaciğer Tümörleri
EPİDEMİYOLOJİ
HB; tipik olarak 1-3 yaş çocuklarda gelişen
bir embriyonel tümördür.
Olguların çoğunluğu sporadiktir.
Ancak bazı spesifik sitogenetik
anormalliklerde rölatif artış olabilir.
En sık kromozom 2 ve 20’nin trizomisi ve
kromozom 11’in kısa kolunda
heterozigosity yokluğu dikkati çeker.
Karaciğer Tümörleri
EPİDEMİYOLOJİ
HB; Beckwith-Wiedeman sendromlu
(BWS) çocuklarda yüksek sıklıkta görülür.
Aynı zamanda hemihipertrofili, renal ya da
adrenal agenezili kişilerde ve familial
adenomatöz polipozisili olguların
çocuklarında sıklığı artar.
BWS geninin yerleştiği 11p15; tümör
süpresor lokusunun varlığını gösterir.
Karaciğer Tümörleri
EPİDEMİYOLOJİ
HCC; çocukluk çağında erişkindeki gibi agresif
biyolojik davranış gösterir.
Sıklıkla; daha önceden karaciğer hastalığı olan
kişilerde ve hepatit B’nin endemik olduğu Afrika
ve Asya’nın belli bölümlerinde görülür.
Bu bölgelerde HCC insidansı 200 kez daha
sıktır. Bu ülkelerde en sık görülen primer
karaciğer tümörü HCC’dir.
Hepatit B infeksiyonun yüksek olan
popülasyonlarda hepatit B aşısı ile rutin
immunizasyon bir efektif kanser kontrol
stratejisidir.
Karaciğer Tümörleri
EPİDEMİYOLOJİ
HCC; metabolik ve inflamatuvar
hepatopatilerin diğer tiplerine sahip
hastalardada gelişebilir.
Tirozinozis,
glikojen depo hastalığı,
alfa-1 antitripsin eksikliği,
neonatal hepatit ve
bilier atrezi gibi durumlar HCC gelişimi için
yüksek risk oluştururlar.
Karaciğer Tümörleri
KLİNİK
HB; tipik olarak ilk 3 yaş sırasında (ort:3,5 yaş)
görülür
HCC’li olguların çoğunluğu okul çağı çocuğudur.
(ort 11,2 yaş).
Her iki tümör de erkek çocuklarda fazla
görülmektedir (erkek/kız oranı 3/1 dir).
Abdominal kitle %68, abdominal distansiyon
%28, anoreksi %23, kilo kaybı %23 abdominal
ağrı %19 ve kusma %11 görülür. Ateş ve
trombositozis sıklıkla gözlenir.
Karaciğer Tümörleri
TANISAL GÖRÜNTÜLEME
Hem preoperatif tanıda hem de
postoperatif izlemde radyolojik tanısal
görüntüleme önemlidir.
Diagnostik görüntülemede amaç; benignmalign ayırımı, tanının belirlenmes ve
rezeke edilebilirliğin belirlenebilmesidir. Bu
amaçla ; standart abdominal ve toraks
radiografileri alınır. Daha sonra abdominal
ultrasonografi (US) önerilir.
Karaciğer Tümörleri
TANISAL GÖRÜNTÜLEME
US; kitlenin sınırları, uzanımı
(solit/multifokal), komşulukları, natürü
(kistik/solid veya karışık), kanlanması ve
kan damarları hakkında yararlı bilgiler
sağlar. US hatta perkütan biopsi amacıyla
kullanılabilir. Bazen da intraoperatif olarak
tümörün uzanımını belirlemede
kullanılabilir.
Karaciğer Tümörleri
TANISAL GÖRÜNTÜLEME
CT ve MRI incelemeleri de mutlaka yapılması
gerekir.
MRI; Tümörün hepatik vasküleriteye
komşuluklarını tam belirlemede CT’den
üstünlükleri vardır.
Her hastaya preoperatif olarak, metastatik
hastalık açısından toraks CT’si çekilir. Pulmoner
metastazlı çocuklar ve ekstensif bilobar veya
multifokal tümörlü olgular properatif kemoterapi
adayıdırlar.
Majör karaciğer rezeksiyonunda komplikasyon
sıktır.
Karaciğer Tümörleri
TANISAL GÖRÜNTÜLEME
MRI ve spiral CT’nin ilerlemesi ile, arteriografi
çocukluk çağı hepatik tümörlülerde tanısal
amaçlı nadir kullanılmaktadır. Arteriografi sıklıkla
terapötik amaçlı (kemoembolizasyon ve
sitotoksik ilaçların intraarterial infüzyonu)
kullanılır.
Günümüzde diagnostik arteriografi belki
inkomplet rezeksiyon yapılmış ve reoperasyon
planlanan olgular için rezerve edilmelidir.
Karaciğer Tümörleri
LABORATUVAR ÇALIŞMALARI
CBC, trombosit sayımı, koagülasyon
profili, ve karaciğer fonksiyon testleri
çalışılmalıdır.
Anemi sık görülür.
Trombositozis, hastaların %60’ı oranında
olduğu bildirilmiştir.
Karaciğer Tümörleri
LABORATUVAR ÇALIŞMALARI
Hem tanısal hem de terapötik bakımdan en informatif
laboratuar testi; serum alfa-fetoprotein (AFP)
çalışmasıdır.
AFP, İlk prezantasyon anında, hepatik epiteliyal
malignansili çocuklarda %93’ündeyükselmiştir.
AFP düzeyleri tümör aktivitesi ile iyi korele olmasına ve
hepatik epiteliyal malignansi varlığını göstermesine
karşın, artmış AFP, HB ve HCC için kesin tanısal değildir.
Artmış AFP düzeyleri; çocuklarda yolk sac neoplazmları,
mezenkimal hamartomlar, sarkomlar ve
hemangioendoteliomalar’da da söz konusudur.
Karaciğer Tümörleri
LABORATUVAR ÇALIŞMALARI
HCC’de ilk AFP ölçümünün büyüklüğü
tanısal öneme sahip olabilir.
HCC’de yüksek AFP kötü prognozu
gösterir. HB’de ise bunun tersini gösteren
çalışmalar vardır.
Ancak follow-up yönünden AFP’nin önemi
tartışılmaz. AFP’nin yarı ömrü 4-8 gündür.
Rezidü tümör yoksa linear tarzda bir düşüş
gösterir.
Karaciğer Tümörleri
EVRELEME
EVRE
TANIM
I
Primer hepatik tümörün komplet rezeksiyonu. Bilinen residü hastalık yok.
Favorable / unfavorable histoloji
II
Total gross rezeksiyon, mikroskopik residü hastalık bulgusu var
İntrahepatik / ekstrahepatik
III
Cerrahi sonrası gross residual tümör var.
Komplet rezeke edilen primer hepatik tümör fakat nodüller pozitif veya
tümör spill sözkonusu.
IV
Metastatik hastalık
Komplet rezeke edilen primer hepatik tümör
Komplet rezeke edilemeyen primer hepatik tümör
Karaciğer Tümörleri
PATOLOJİ
Hepatoblastomanın histolojik
subtipleri:
Epitelial
Fetal
Embryonal
Macrotrabeküler
Küçük hücre
Mixed Epitelial / Mezenkimal
Teratoid
Nonteratoid
Karaciğer Tümörleri
TEDAVİ
Günümüzdeki tedavi stratejileri; cerrahi, kemoterapi ve
transplantasyon kombinasyonlarıdır ve bu strateji
tümörün PRETEXT evresi ile belirlenir.
PRETEXT: Preoperatif evreleme sistemidir (SIOP).
Burada hastalığın evresini tutulan karaciğer sektör
(Couinaud segmentleri) sayısı belirlemektedir.
Cerrahi rezeksiyon ve kemoterapi gerekir. İlk
laparotomide total rezeksiyon çok önemlidir. Rezeke
edilemeyen tümör söz konusu ise preoperatif kemoterapi
ile tedaviye başlanır ve geç hepatik rezeksiyon yapılır.
HB’li çocuklarda prognoz HCC’den çok iyidir. İlk
rezeksiyon HCC’de daha hayati önem taşır. Çünkü
HCC’nin kemoterapiye yanıtı çok kötüdür.
Karaciğer Tümörleri
TEDAVİ
TRANSPLANTASYON
Ekstrahepatik tutulumu olmayan ve kemoterapi sonrası
komplet rezeke edilemeyen olgularda önerilmektedir
KEMOTERAPİ
Tüm HB ve HCC’li olgulara kemoterapi (rezeksiyon
sonrası ve / veya rezeksiyon öncesi) gerekir.
RADYOTERAPİ
HB ve HCC’de radyoterapinin sınırlı bir kullanımı söz
konusudur. HB radyosensitif bir tümördür, ama HCC’de
radyoterapi etkili değildir.
Karaciğer Tümörler
SONUÇ
Geçtiğimiz 20 yıl süresince HB’li
çocukların prognozunda oldukça iyi bir
ilerleme olmasına karşın HCC’de çok
küçük değişiklikler olmuştur.
Bu tümörlerin düşük insidansları
dolayısıyla çok merkezli pediatrik kanser
çalışma gruplarına ihtiyaç vardır.
Teratomlar
Teratomlar
EMBRİYOLOJİ ve TERATOMA
Eski yunanca’da teratos (dev)ve onkoma
(şişlik) kelimelerinden köken alır.
Totipotent primordial germ hücrelerinden gelişir.
Her ne kadar teratomlar embriyonik üç
tabakadan (endodermal, mezodermal,
ektodermal tabakaları) köken alan tümörler
olarak tanımlansa da günümüzde monodermal
tipleri de içeren sınıflandırmalar yapılmaktadır.
Teratomlar
EMBRİYOLOJİ ve TERATOMA
Birçok tümör deri elementleri, nöral dokular, diş, yağ,
kıkırdak, normal ganglion hücreli intestinal mukoza
içerirler.
Bu dokular genellikle disorganize şekilde yerleşirler.
Bazen oldukça organize dokular içeren (ince barsak,
ekstremite ve hatta çalışan kalp) tümöre fetiform teratom
adı verilir.
Eğer kitle vertebra veya notokord içeriyor ve yüksek
derecede organize yapı varsa buna fetus in fetu adı
verilir. Doğumda malignansi çok nadirdir, ancak yaş ve
inkomplet rezeksiyon ile bu risk artar.
Teratomlar
Teratomlar genellikle izole lezyonlardır.
Anorektal malformasyon, sakral anomali
ve presakral kitle (genellikle teratom veya
meningosel’ dir, nadiren duplikasyon kisti
veya dermoid kisti olabilir) triadı çok iyi
ortaya konmuştur.
Teratomlar
BİYOLOJİK MARKERLAR
ALFA-FETO PROTEİN: Bir alfa-globülindir.
AFP’nin esas kaynağı fötal karaciğerdir.
Endodermal sinüs tümörlerinde ve embriyonel
karsinomda AFP yüksektir. AFP düzeylerinin
izlenmesi rezeksiyonun yeterliliği açısından
önem taşır. Aynı zamanda erken tümör
rekürrensinin saptanmasında faydalıdır. AFP
başka hastalıklarda da yükselebilir: Hepatik
malignensiler, hipotiroidizm, atexia
telengectasia, hetit, gastrointestinal
malignensiler, ve herediter tirozinemi. Tüm
bunların germ hücreli tümörlerden ayırt edilmesi
gerekir.
Teratomlar
BİYOLOJİK MARKERLAR
BETA HUMAN KORİONİK GONADOTROPİN (βhCG): Trofoblastik elementler içeren germ
hücreli tümörlerde (koriokarsinom) saptanır.
Ayrıca bazı testiküler tümörlerde, hepatomada,
hepatoblastomda, pineal bezin germinomunda
beta-HCG saptanabilir. Yarılanma ömrü 45
dakika olduğundan, tümör rezeksiyonundan
hemen sonra hızlıca kaybolması gerekir.
Nadiren de karsinoembriyonik antijen (CEA) bir
marker olabilir.
Teratomlar
Lokalizasyon
Lokalizasyon
Sakrokoksigeal
Over
Beyin / CNS
Göğüs
Farenks
Servikal
Pelvik
Retroperitoneal
Diğer
%
47,2
27,1
3,6
5,1
2,2
4,5
0,8
4,0
1,0
Teratomlar
KLİNİK
Çoğunlukla sakrokoksigeal teratomlar doğumda
gözle görülür şekildedir.
Kızlarda 3 kat fazla görülür.
Ayırıcı tanıda meningosel ve lenfanjiom göz
önünde bulundurulmalıdır.
Radyolojik olarak düz grafiler, USG ve
MRI kullanılarak, tümörün büyüklüğü, uzanımı
ve komponenti hakkında bilgi edinilir.
Tedavide esas tümörün komplet çıkarılmasıdır.
İnkomplet rezeksiyonlar ile malignansi riski artar.
Teratomlar
KLİNİK
Prenatal USG ile tanısı konulabilir.
Doğumda ise kitle 5 cmden veya fötüs
çapından büyük ise sezeryan
önerilmektedir. Distosi sonucu tümör
rüptürü ve kanama olabilir. Sakrokoksigeal
teratomlar fötal cerrahi uygulaması yapılan
ender patolojilerden biridir. Sakrokoksigeal
teratomların sonuçları genellikle iyidir.
Teratomlar
KLİNİK
Torasik teratomlar: Mediastinal teratomlar ve
Intraperikardiyal teratomlar
Abdominal teratomlar: Retroperitoneal
teratomlar ve Gastrik teratomlar
Baş ve Boyun Teratomları: Servikal teratomlar,
Kraniofasiyal teratomlar (Epignatus, Pharengeal
teratomlar, Orofarengeal teratomlar, Orbital
teratomlar, Orta kulak teratomları) ve
İntrakraniyal teratomlar
Diğerleri: Deri, koksiks’den uzak perianal bölge,
umbilikal kord ve plasenta gibi diğer yerlerde de
teratomlar bidirilmiştir.
Germ Hücre Tümörlerinin Klasifikasyonu
(embryolojik yakınlık temelinde)
Germinoma
Disgerminoma
Seminoma
Embryonik diferansiyasyon (embryonel
karsinoma)
Somatik diferansiyasyon
Matür teratoma
Immatüre teratoma
Malign teratoma
Ekstraembryonik diferansiyasyon
Yolk sac endodermal sinüs tümörü
Trofoblast koryokarsinoma
Germ Hücre Tümörlerinin Karşılaştırmalı
Klinik Prezentasyonları
TÜMÖR
YAŞ
%
SEMPTOMLAR
BULGULAR
PATOLOJİ
Sakrokoksigeal
Bebek
41
Konstipasyon, mesane veya alt
ekstremitede nörolojik anormallikler
Presakral kitle
%65 benign,
%5 immatür
%30 malign
Mediastinal
2 yaş altı
6
Öksürük, weezing, dispne
Anterior mediastinal kitle
Benign veya malign
5
Bası ağrısına sekonder, genitoüriner obst
Sıklıkla retroperitoneal
Benign veya malign
Ekstragonadal
Abdominal
İntrakranial
Çocukluk
6
Baş ağrısı, inkoordinasyon
Pineal veya supraselüler
tümörler; serebrospinal
sıvıda AFP veya HCG
Herhangi tip germ hücreli tümör
Baş ve boyun
Bebek
4
Bası ile ilgili; solunum veya yutma güçlüğü
Büyük kitle
Genellikle benign
Vajina
3 yaş altı
1
Kan boyalı vajinal akıntı
Vajinadan polipoid kitle
Genellikle malign
Ovarian
10-14 yaş
29
Abdominal ağrı, bulantı, kusma,
konstipasyon, genitoüriner
semptomlar
Abdominal pelvik kitle,
%50sinde
kalsifikasyon, sıklıkla
AFP veya HCG;
gebeliği taklit edebilir
Herhangi tip germ hücreli tümör
Testiküler
Bebek, postpubertal
7
Testisi ağrısız şişliği, ağrılı torsiyon
Testiküler kitle; bebeklerde
akciğere metastaz
Herhangi tip germ hücreli tümör;
%82 malign,
%18 benign; bebekte çoğunlukla yolk
sac tümörler
Gonadal
Germ Hücre Tümörleri
TEDAVİ
Germ hücreli tümörlerin tedavisi; polimorf histoloji,
multipl lokasyonlar, klinik evre ve hastanın yaşına göre
değişir.
Tedavide; ilk “debulking” cerrahi, yoğun multimodal
kemoterapi ve bazen radyasyon tedavisi gibi değişik
kombinasyonlar kullanılır.
Temel olarak tüm germ hücreli tümörler komplet cerrahi
rezeksiyonla tedavi edilirler. Benign germ hücreli
tümörlerde tek başına cerrahi ile kür sağlanır.
Rezektabiliteyi belirleyen en önemli faktör anatomik
lokalizasyondur. İmmatür elementler içeren tümörler
geniştir ve rezeksiyonları zordur.
Germ Hücre Tümörleri
PROGNOZ
1970 lerde %10 olan tüm yaşam oranı
günümüzde %90’ların üstündedir.
Malign germ hücreli tümörlerde kötü prognoz
faktörleri:
ekstragonadal yerleşim,
11 yaşından büyük olma,
hastalığın uzanımı,
komplet rezeksiyon yapılamaması ve
germinom veya miks germ hücreli tümör histolojisi.