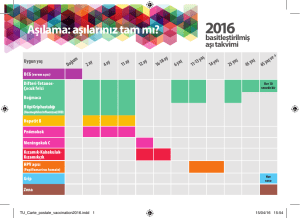
cocuk sağlığı hakkında genel bilgiler
advertisement

ÇOCUK SAĞLIĞI HAKKINDA GENEL BİLGİLER MİMARSİNANA.S.M. DOĞUM ÖNCESİ BEBEK GELİŞİMİ Bu sayfalar Prof. Dr. Kazım ARISAN'ın DOĞUM BİLGİSİ adlı kitabı ve Westside Crisis Pregnancy Center Adlı Web sayfaları ana kaynak olmak üzere yüzlerce web sayfası taranarak ve profosyonel mesleki bilgilerimiz eklenerek oluşturulmuştur. 1.TRİMESTR (İLK ÜÇ AY) Not:Aşağıdaki takvim kadının son adet kanamasının ilk günü başlangıç kabul edilerek izlenmelidir. 2.Hafta:Fertilizasyon:Sperm ve yumurta hücreleri fallop tüpü içinde yeni bir insan oluşturmak için buluşurlar.Sağdaki resim ilişkiden henüz 30 saat sonra döllenmiş yumurtayı göstermektedir. 4.Hafta:Artık uterusa yerleşmiş olan embriyo salgıladığı hormonlarla annenin adet kanamasını durdurur. 2.Ay:Gebeliğin 45.gününde(6 hafta) embriyon dış görünüşü ile ortaya çıkmış, göbek kordono ile plasentaya bağlanmış, amnios kesesi ve amnios suyu tam oluşmuştur.Embriyon 2,5 cm.lik boya ulaşmıştır. 7 haftalık fetus 6 haftalık fetus 6 haftalık fetus 3.Ay:Baş, vücut boyunun yarısı kadar büyüktür.Ağız, burun ve kulaklar belirir, gözler yanlarda oluşmuştur, el ve ayaklar daha belirgin, tırnaklanma başlamıştır. Dış genital organlarda cinsiyet farklılıkları ortaya çıkmıştır. Anüs açılmıştır. Amniyon sıvısı içinde spontan hareketler yapabilir. 8 haftalık fetus 10 haftalık fetusta ayakların boyutu Mimarsinan asm 2.TRİMESTR (İKİNCİ ÜÇ AY) 4.Ay:Bu ay sonunda fetus 10-17 cm. uzunluğunda ve 100 gr. kadar ağırlıktadır. Deri saydam ve düz kırmızı renklidir. Kafa büyük, yüz küçüktür. Çene ve alında tüyler belirmiştir. Genital organlarda cinsiyet belirlenebilir. 14 haftalık fetus 5.Ay:Vücut gelişmesi hızlanır. Başla vücut arasındaki oran değişmeye başlar. Deri kırmızıdır ve matlaşmaya başlar.Saçlarda belirmeye başlar. 5 Aylık fetus 6.Ay:Deri buruşuktur ve matlaşmaya başlar.Bütün vücut tüylerle örtülüdür.Deri altında yağ birikmeye başlar. Baş büyüklüğünü korur. 3.TRİMESTR (3. ÜÇ AY) 7.Ay:35-38 cm. uzunluğu ve 1000 gr. kadar vücut ağırlığına ulaşmıştır. Deri kırmızıdır.Tırnaklar parmak ucu hizasını hafif geçmiştir. Kız çocuklarda clitoris labialar arasında hafif taşkındır. Erkek çocuklarda testisler henüz torbalara inmemiştir. 8.Ay:Deri biraz soluk, hala kırmızı ve buruşuktur.Tüyler kol bacak ve sırtta vardır.Isı kontrol,solunum ve sindirim sistemleri dış şartlara uyabilecek olgunluğa yaklaşmıştır. 9.Ay:Yaklaşık 46 cm. boy ve 2500 gr. ağırlığa ulaşmıştır.Deri altı yağ dokusu tamamlanmaya başladığından vücut hatları daha düzgün ve dolgundur.Yüzde kırışıklıklar kaybolmuştur.Yaşama şansları daha fazladır. 10.Ay:...Ve Mutlu Son Tam gelişmiştir.Dış çevre şartlarına uyum yeteneği kazanmıştır.Ortalama 50 cm. boyunda ve 3000 gr. ağrlığındadır. Deri açık pembe renkli ve gergindir.Saçlar uzamıştır. Kulak ve burun kıkırdakları teşekkül etmiştir. Kızlarda labia majorlar birbirleri ile temas halindedir. Erkeklerde testisler torbalara inmiştir. http://www.populermedikal.com ÇOCUĞUN NORMAL GELİŞİMİ VE GELİŞİMİN AŞAMALARI MOTOR GELİŞİM İlk üç ay içinde Gözleri ile hareket eden şekilleri takip edebilir kucağa alındığında kafasını dik tutabilir , yüz üstü yatarken kafasını bir miktar yukarı kaldırabilir ve yanlara çevirmeye çalışır, kollarını hareket ettirebilir,ellerini yumruk haline getirebilir. Üç altı ay arasında Nesne ve oyuncakları yakalamaya çalışır onlara uzanmaya çalışır , eline aldığı nesneleri ağzına götürmeye çalışır, hoşuna giden nesnelere uzanmaya çalışır. Kafasını yüz üstü yatarken tam dik kaldırabilir. Kafasını tutabilir. Altı oniki ay arası Oturabilir , emekleyabilir , tutunarak ayağa kalkabilir , 12. ayın sonuna doğru ayakta çok kısa süreli durabilir ,ayakta tutulduğunda ayaklarını hareket ettirir, ufak eşyaları ve oyuncakları iterek yuvarlayabilir , elleri arasında oyuncak geçişi yapabilir, sırt üstü yatarken düz dönebilir, işaret parmağı ile nesneleri gösterebilir. Oniki onsekiz ay arası Yürür , elinden tutulduğunda merdiven tırmanır ,ayakta iken çömelebilir,ayağı ile topa vurabilir,yere doğru eğilir , destekle zıplayabilir, kaşığı rahatlıkla tutabilir. Onsekiz yimidört ay arası Kapıyı açabilir , kendi başına merdivenden inip çıkabilir , bir elini daha çok kullanmaya başlar , oyuncakları ile oynarken el becerilerini rahatlıkla kullanabilir (2-3 küpten kule yapabilir ). İki üç yaş arası Düşmeden koşabilir , bazı çizgileri taklit eder merdivenden rahatlıkla kendi başına inip çıkabilir , oyuncakları ile oynarken el becerilerini rahatlıkla kullanabilir ,düğmesini açabilir,üç tekerlekli bisikleti sürebilir ,tek ayak üstünde kısa bir süre durabilir , bir bardak suyu taşıyabilir ,yürürken engelleri adım atarak rahatlıkla geçer , rahatlıkla çömelip kalkabilir , geri geri yürüyebilir , Üç dört yaş arası Tek ayağı üzerinde uzun süre durabilir , ayakkabısını giyer , kendini doyurabilir , düz çizgi çizebilir , tek başına dolaşmaya çalışır , çift ayakla 40 cm sıçrayabilir , öne takla atabilir , yardımsız kaydıraktan kayabilir , çömelip kalkma hareketini rahatlıkla yapabilir , oyuncakları ile oynarken el becerilerini rahatlıkla kullanabilir , 40-50 cm den aşağı atlayabilir , tek ayakla sıçrayabilir , dans etme müzik ile beraber tempo tutma , zıplayan topu eli ile tutma , kağıttaki şekilleri boyar , 3-4 renk eşleştirebilir , aynı kartları eşleştirebilir , bazı harfleri eşleştirebilir , artı eksi yapabilir , Dört altı yaş arası Makasla kağıtları kesebilir , bakarak 1 den 8-9 a kadar sayı yazabilir , öğretilirse adını yazabilir sek sek oynayabilir , üçgen ve kare yi kopyalar , kendi giyinir kendi soyunur , ayakkabısını bağlar , yüzünü yıkar , dişini fırçalar , altı yaşında iki tekerlekli bisiklete binebilir , el becerileri gözle görülür bir şekilde gelişir, İlk üç ay içinde Sese karşı tepki verir , agulama şeklinde sesler çıkarabilir , tanıdık kişi ve eşyaları görünce ellerini sallar gözü ile takip eder , kendi kendine gülümseyebilir ,müzik ve konuşmaya karşı tepki verir kendi kendine oynarken bazı heceleri tekrarlar dudakları ile p , b, m gibi harfleri çıkarmaya çalışır. Üç altı ay arasında Çevresinde konuşan kişileri arar , ağlarken konuşulunca rahatlar , agulama şeklinde iletişim kurar , yüksek sesle güler , kendine göre ağlama dışında heceler kullanır, Altı oniki ay arası Annenin sesini taklit etmeye çalışır , cee oyunu oynar , bazı eşyaları ses çıkartmak için kullanır , ma ma -da da gibi sesleri rahatlıkla çıkarır , 12 aya doğru baba mama der , oyuncakları ve kişileri ile anlamsız dahi olsa konuşmaya çalışır , Oniki onsekiz ay arası Hızla yeni kelimeleri öğrenmeye devam eder , her gün gördüğü cisimleri adlandırmaya ve onları rahat tanımaya başlar , insanlar ile ilişki kurarken anlamlı kelimeleri çoğunlukla kullanmaya başlar , ailenin öğrettiği kelimeleri kendi kendine tekrarlar ,onsekizinci aya doğru iki komutu üst üste anlayıp yerine getirir, (bardağı al mutfağa götür gibi ) Onsekiz yimidört ay arası İki kelimelik cümleler yapmaya başlar , tanıdıklarının ismini bilir , isteklerini rahatlıkla ifade edebilir , ikiden fazla komutu anlar ve yerine getirir yirmidördüncü aya doğru üç kelimelik cümleleride konuşur İki üç yaş arası Tanıdığı yetişkinler ile rahatlıkla sohbet eder , reddetme ifadesi kullanabilir , cümle yapısı erişkin cümle yapısına benzemeye başlar , vücudunun parçalarını raharlıkla yapar , bütün komutları yerine getirebilir , kelime hazinesi hızla artar, Üç dört yaş arası Konuşma ve cümle kurması erişkine iyice benzemeye başlar , kendine ait yaş , soyad gibi özellikleri bilir , ezberlediği şarkı sözleri vb. rahatlıkla söyler , erişkinler ile rahat sohbet edebilir, Dört altı yaş arası Grup halinde olan konuşmalara katılır , hikaye ve masal anlatır , sayı sayar , kelime hazinesi iyice artmıştır , sıfatları rahat kullanmaya başlar , cümle yapısı ve şekli erişkinle hemen hemen benzer , isteklerini ayrıntıları ile anlatabilir, İlk üç ay içinde Anneyi tanıyarak tepki verir , konuşulunca dinler kucağa alınınca susar , nesneleri takip eder , gülümser Üç altı ay arasında Anne babasına sarılarak kucaklar , nesneleri ve yiyecekleri ağzına götürür,kendiliğinden gülümser , elini uza Altı oniki ay arası Oyuncakları ile 10-15 dk oynar , ce oyunu oynar , karşılıklı oyun oynar , yabancıları tanır , tanıdıklarına ses çıkartır , anneden ayrı kalınca endişelenir , baba mama gibi kelimeler ile iletişime geçmeye çalışır, Oniki onsekiz ay arası Kendi kendine bardakla su içebilir , kaşıkla yemek yiyebilir , oyuncaklar ile etkileşimi artar , giyimine yardım eder , müzik ile beraber tempo tutabilir , istemediği şeyleri belli eder , ayakkabı çorabını çıkarabilir Onsekiz yimidört ay arası Tuvaletini söyleyebilir , istendiğinde ufak komutları yerine getirerek erişkinler ile etkileşime girer , taklide dayalı oyunlar oynar ( bir kutuyu araba gibi sürmek gibi ) ,diğer çocuklara ilgisi artar , diğer çocuklar ile oyuncakları ile beraber oynar , oyuncaklarını diğer çocuklardan kıskanır , rahat su içer , yemek yer, İki üç yaş arası Evcilik oynar , ev işlerine yardım eder , çatal kullanır , giyimini kendi başına yapabilir , tuvaletini haber verir , bazı arkadaşlarına daha fazla ilgi gösterir Üç dört yaş arası Diğer çocuklar ile etkileşim ve iletişimi iyice artmıştır , yetişkinlerin söylediklerinin büyük çoğunluğunu anlar , oyunlarındaki kurallara uymaya çalışır , kıyafetlerinin tamamını çıkarabilir , gece tuvalet kontrolünü sağlayabilir , el yüz yıkama diş fırçalama işlemini yapar Dört altı yaş arası Sosyal hayata adapte olmaya çalışır , arkadaşları ile uyumu artar , TV da bazı programları takip eder , kendine has özellikler belirir , etrafla etkileşimi iyice artar , kendisi masal anlatabilir Çocuk yetiştirmek en büyük sanattır . Çocukların genel davranış özelliklerini anlamak , onların ruh dünyalarına inmek gerçekten her anne babanın yapabildiği bir şey değildir . Bazı anne babalar çocukların sadece fiziksel bakımlarına yönelik beslenme , barınma , sağlık problemlerini gözetip onların olaylar karşısındaki düşündükleri şeyler , tepkileri , yorumları , üzüntüleri , sevinçleri hesaba katmazlar . Kişisel görüşme ile haberleştiğimiz Amerikalı bir sağlık mensubu şunu söylüyor '' acil sağlık müdahaleleri yaparken olaylardan çocukların etkilendiğini , bazı psikolojik problemlerin oluştuğunu görüyorum , anne babalara veya bakım veren kişilere çocukların sıkıntılarını bahsettiğimde , onlar çocuk ne olacak ki diyorlar ,ben buna dayanamıyorum ,onlarında ruh dünyası var '' şeklinde yakınıyordu. Hatta günümüzde bırakın ruhsal sorunları , 2000 yılına girdiğimiz bu günlerde, dünyada milyonlarca çocuk kötü bakımdan , basit sağlık sorunlarından , kazalarda , salgın hastalıklarda , anne baba ihmaline bağlı nedenler ile hayatını kaybediyor. Herbir çocuğu ayrı bir dünya olarak kabul edip , onların ruhsal sorunlarına inebilmek , ancak eğitim ve anne baba bilinçlendirilmesi ile olacaktır . Ayrıca çocukların yaşadıkları ortamların , çevre imkanlarının , devletin sağlayacağı imkanların çeşitliliği ve kalitesi bu sorunların oluşması ve sürecinde etkili olabilmektedir . Çocuk eğitiminde çocuğun gerektiği şekilde yetiştirilmesi ve onun topluma hazırlanması büyük oranda , anne babanın hayatın ilk gününden itibaren çocuk ile etkileşimi , konuşmaları , eğitim açısından vermeye çalıştıkları , ev içerisindeki tutumları ,etkili olmaktadır . Anne babaların çocuklarının normal bir şekilde sosyal , kişilik ve mental motor gelişimin olması ve sağlıklı bir psikolojik yapıya sahip olmaları için yapmaları gerekenler : Dengeli eğitim ve yönlendirme Anne babanın kendi aralarındaki söz ve davranış birliği Çocuğa karşı aşırı hoşgörü veya aşırı disiplin uygulamalarından kaçınmaları Olaylar ve ilerleyen süreç içerisinde davranış olarak tutarlı olmaları ve farklı farklı tepki vermemeleri Çocuğa tepkilerinin yersiz ve abartılı olmaması Güzel ve faydalı şeylerde çocuğun davranışlarının onaylanması Hatalı durumlarda uygun bir şekilde cezalandırılmaları Yapılan yanlışları sadece kızarak değil nedenini mantık çerçevesinde açıklamaları Onlara değer vermeleri Kişilik yapılarına saygılı olmaları Onlara söz hakkı tanımaları Sevildiklerini hissettirmeleri Onlara güven duygusunu aşılamaları Sosyal ve psikolojik gelişimini yakından takip etmeleri Gösterilen davranış problemlerine karşı duyarlı olmaları Kendi psikolojik çatışmalarını çocuklara yansıtmamaları ile daha sağlıklı çocuk yetiştirme mümkün olacaktır. ÇOCUĞUNUZUN YAŞINA UYGUN BOY VE KİLO ÖLÇÜLERİ NOT:Boy ve kilo ölçülerinde Prof .Dr. Olcay Neyzi , pediatri 1993 , 1.cilt ten faydalanılmıştır. (nobel kitabevi 2.baskı) KIZ ÇOCUKLARDA NORMAL BOY GELİŞİMİ ÖLÇÜLERİ Not:bu sınırlar en alt ve en üst değerler olup aradaki değerler normal sınırlarda kabul edilmektedir. Doğum 3 .ay 6.ay 9.ay 12.ay 15.ay 18.ay 2.yaş 2.5 yaş 3.yaş 3.5 yaş 4.yaş 4.5 yaş 5.yaş 5.5yaş 6 yaş 6.5 yaş 47-53 cm arası 54-64 cm arası 58-70 cm arası 61-75 cm arası 64-80 cm arası 68-84 cm arası 71-88 cm arası 76-95 cm arası 81-100 cm arası 85-104 cm arası 89-108 cm arası 92-112 cm arası 94-115 cm arası 97-118 cm arası 100-121 cm arası 103-125 cm arası 105-128 cm arası 7.yaş 108-131 cm arası 7.5 yaş 112-134 cm arası 8.yaş 115-137 cm arası 8.5 yaş 117-140 cm arası 9.yaş 120-143 cm arası 9.5 yaş 123-146 cm arası 10.yaş 125-149 cm arası 10.5yaş 129-153 cm arası 11.yaş 133-157 cm arası 11.5yaş 137-161 cm arası 12.yaş 140-165 cm arası 12.5 yaş 143-167 cm arası 13.yaş 144-169 cm arası 13.5 yaş 146-170 cm arası 14.yaş 147-170 cm arası 14.5 yaş 148-170 cm arası 15.yaş 148-171 cm arası 15.5 yaş 148-171 cm arası 16.yaş 148-171 cm arası 16.5yaş 148-171 cm arası 17.yaş 148-171 cm arası KIZ ÇOCUKLARDA NORMAL KİLO GELİŞİMİ ÖLÇÜLERİ Not:bu sınırlar en alt ve en üst değerler olup aradaki değerler normal sınırlarda kabul edilmektedir. Doğumda 2.6-4.3 kg arası 3 .ay 6.ay 9.ay 12.ay 15.ay 18.ay 2.yaş 2.5 yaş 3.yaş 3.5 yaş 4.yaş 4.5 yaş 5.yaş 5.5yaş 6 yaş 4-7 kg arası 5.4-9.2 kg arası 6.4-10.8 kg arası 7.1-12.1 kg arası 7.7-13 kg arası 8.3-13.7 kg arası 9.2-15.1 kg arası 9.9-16.3 kg arası 10.6-17.5 kg arası 11.2-19 kg arası 11.6-20.6 kg arası 12-22 kg arası 12.6-23.8 kg arası 13.2-25.2 kg arası 13.7-26.6 kg arası 6.5 yaş 14.4-28.3 kg arası 7.yaş 15.3-30 kg arası 7.5 yaş 16.2-31.8 kg arası 8.yaş 17.3-34 kg arası 8.5 yaş 18.6-36.5 kg arası 9.yaş 20-39 kg arası 9.5 yaş 21.6-42 kg arası 10.yaş 23-45 kg arası 10.5yaş 24.8-49 kg arası 11.yaş 26.5-53 kg arası 11.5yaş 28-56.6 kg arası 12.yaş 30-59 kg arası 12.5yaş 32-61 kg arası 13.yaş 34-63.3 kg arası 13.5 yaş 36.5-65 kg arası 14.yaş 38-66.3 kg arası 14.5 yaş 39-67 kg arası 15.yaş 40-68 kg arası 15.5 yaş 41-69 kg arası 16.yaş 41-70 kg arası 16.5yaş 42-70 kg arası 17.yaş 43-71 kg arası ERKEK ÇOCUKLARDA NORMAL BOY GELİŞİMİ ÖLÇÜLERİ Not:bu sınırlar en alt ve en üst değerler olup aradaki değerler normal sınırlarda kabul edilmektedir. Doğumda 46-54 cm arası 3 .ay 55-66 cm arası 6.ay 60-72 cm arası 9.ay 64-77 cm arası 12.ay 68-82 cm arası 15.ay 71-86 cm arası 18.ay 75-89 cm arası 2.yaş 77-92 cm arası 2.5 yaş 83-100 cm arası 3.yaş 86-105 cm arası 3.5 yaş 89-109 cm arası 4.yaş 92-114 cm arası 4.5 yaş 95-118 cm arası 5.yaş 98-121 cm arası 5.5yaş 101-125 cm arası 6 yaş 104-127 cm arası 6.5 yaş 106-130 cm arası 7.yaş 109-133 cm arası 7.5 yaş 112-136 cm arası 8.yaş 115-139 cm arası 8.5 yaş 117-142 cm arası 9.yaş 120-145 cm arası 9.5 yaş 122-148 cm arası 10.yaş 125-151 cm arası 10.5yaş 127-155 cm arası 11.yaş 130-158 cm arası 11.5yaş 132-161 cm arası 12.yaş 135-165 cm arası 12.5 yaş 137-168 cm arası 13.yaş 140-171 cm arası 13.5 yaş 143-175 cm arası 14.yaş 146-178 cm arası 14.5 yaş 149-181 cm arası 15.yaş 152-182 cm arası 15.5 yaş 155-184 cm arası 16.yaş 158-185 cm arası 16.5yaş 160-185 cm arası 17.yaş 162-185 cm arası KIZ ÇOCUKLARDA NORMAL KİLO GELİŞİMİ ÖLÇÜLERİ Not:bu sınırlar en alt ve en üst değerler olup aradaki değerler normal sınırlarda kabul edilmektedir. Doğumda 2.6-4.6 kg arası 3 .ay 4.1-7.5 kg arası 6.ay 5.6-9.7 kg arası 9.ay 6.5-11.3 kg arası 12.ay 7.4-12.5 kg arası 15.ay 8.1-13.5 kg arası 18.ay 8.7-14.3 kg arası 2.yaş 9.1-15 kg arası 2.5 yaş 10.3-17 kg arası 3.yaş 11.1-18 kg arası 3.5 yaş 11.7-19.3 kg arası 4.yaş 12.3-21.1 kg arası 4.5 yaş 12.7-22.6 kg arası 5.yaş 13.4-24 kg arası 5.5yaş 14.1-25.5 kg arası 6 yaş 14.8-26.8 kg arası 6.5 yaş 15.6-28.4 kg arası 7.yaş 16.4-30.1 kg arası 7.5 yaş 17.3-31.9 kg arası 8.yaş 18.1-33.8 kg arası 8.5 yaş 19-36.1 kg arası 9.yaş 19.9-38.6 kg arası 9.5 yaş 21-41.8 kg arası 10.yaş 22-45.7 kg arası 10.5yaş 22.9-49.4 kg arası 11.yaş 24.1-52.8 kg arası 11.5yaş 25.4-56.6 kg arası 12.yaş 26.7-60.1 kg arası 12.5yaş 28.3-64 kg arası 13.yaş 30-67.5 kg arası 13.5 yaş 32-70.4 kg arası 14.yaş 34.2-72.8 kg arası 14.5 yaş 36.8-7.5 kg arası 15.yaş 39.5-77.6 kg arası 15.5 yaş 42.1-79.5 kg arası 16.yaş 44.9-80.8 kg arası 16.5yaş 47.4-82 kg arası 17.yaş 48.4-82.7 kg arası YENİDOĞAN BEBEĞİNİZ VE SİZ Doğumdan sonra kucağınıza verilen bebek, artık bir erişkin olmaya programlanmış bir prototiptir, yani GÖZBEBEĞİNİZDİR. O ne ana karnındaki anne kanından beslenen fetüs, ne de sizlerin bir küçültülmüş modeli; kendine özgü organları, kendine özgü dolaşımı, kendine özgü kanı ile özel bir canlıdır, SİZİN BEBEĞİNİZDİR. Anne ve babasından aldığı türü ile ilgili bir sürü bilgiyle donanmış bebek, kucağınızda biriktirmeye hazırdır. Her sözü, her duyguyu , her davranışı, her sesi, her rengi, her antijeni, her dost ve her düşmanı biriktirip zaman içinde 'KENDİSİ' olarak karşınıza çıkmaya programlanmış elmas parçanız sizin yardımınızla pırlanta olmaya adım adım giderken ışıltısını elbette en yakınlarında olanlardan, sizden alacaktır. Bebeğinizin, önündeki bu gelişim çağı, bu çocukluk, içinde karşılaşabileceği türlü sorunlar olabilir. Sorunlar, önce tanınmalı, sonra sağaltım yoluna biran evvel gidilmelidir. O halde belki yardımı dokunacak akla ilk gelen birkaç nokta: Bebeğinizi kucağınıza alın. Ne hoş kokuyor. Onu inceleyin; gözleri, kulakları, saçları, başı, göğsü, kolları, bacakları, poposu nasıl, sizinkine benziyor mu? Emiyor mu, ilk kakasını ne zaman yaptı, nasıldı? Bu basit gözlemler ile bile binlerce sorun oluşturabilecek durumun tanınması mümkün olacak, doğumsal anomaliler dediğimiz bir takım hastalıklar için ipuçları yakalanabilecektir. Doğumdan hemen sonra doktorunuzun zaten dikkat ettiği bu özelliklere bir kez de siz bakın. Bebeğinizi anne sütü ile ve doğru olarak besleyin, bebeğiniz için bundan iyi bir öğün düşünülemez. Bebeğinizin büyümesini monitörize edin, yani onu ölçtürün, tarttırın, bu ölçümleri kaydedin ve kayıtlarınızı doktorunuzla diğer çocuklardan elde edilmiş kayıtlar ile karşılaştırın. Hiçbir sorun olmasa bile rutin doktor ve diş hekimi ziyaretlerinize devam edin. Bu hem doktorun sizi tanıması hem de sizin gözünüzden kaçabilecek durumların erken tespiti için değerlidir. Çocuğunuz büyürken; ateşi, kusmaları,cilt döküntüleri, nedenini bilmediğiniz ağlamaları olduğunda doktorunuza başvurmaktan çekinmeyiniz. Çocuğunuza ilaç vermeyiniz, sadece ateşe soğukla yanıt verebilirsiniz; bu da doktora gidinceye kadardır. Çocuğunuzu iyi gözleyin; çişini, kakasının rengini, en son ne zaman tuvalete gittiğini, kusarak neler çıkardığını, terinin nasıl koktuğunu, nasıl ağladığını doktorunuz bilmek isteyecektir. Çocuk karnım ağrıyor dediğinde üşütmüş veya numara yapıyor olsa bile bunu size doktorunuz söylemelidir. Çocuğunuz çok narin yapılı ve çok değerlidir. Kendinde meydana gelen değişikleri de çok iyi algılamayabilir. Düşmeler, çarpmalar, çoğu kez profesyonellerce değerlendirilmelidir. Çocuğunuzu evdeki zehirleyebilicilerden koruyun. Size asla yedirilemeyecek bir şeyin tadı onun için çok çekici gelebilir. Evde 'hayatın tadını' öğrenmeye çalışan bir çocuk varken; tüm temizlik malzemelerini, ilaçları, bitkileri, küçük parçalı her türlü eşyayı ve dokunarak öğrenen bebeğinizden ateş ve elektriği ondan uzak ve kapalı tutun. Çocuğunuzun kasıklarında, göbeğinde fark edebileceğiniz şişlikler, karın içinde yerleşmesi gereken yapıların, bağırsakların dışarı çıktığı 'fıtıklar' olabilir. Bunlar sandığınızdan sıktır. Her durumda doktor yardımı ile değerlendirilmelidir. Çocuğunuzun pipisi, hayaları (testisleri ) ile ilgili en ufak bir şüpheniz olduğunda doktora başvurmaktan çekinmeyin.( Sık karşılaşılan birkaç durumla ilgili ayrıntılı bilgi aşağıda verilecektir.) Sünnet cerrahi bir müdahaledir. Mutlaka ehil kişilerce yapılması gereklidir. MİMARSİNAN A.S.M. ANİ BEBEK ÖLÜMÜ SENDROMU Sudden Infant Death Syndrome (SIDS) Hiçbir sağlık sorunu olmayan bir bebeğin beklenmedik bir şekilde ve nedeni otopsi ile de açıklanamayan ölümüdür.İki hafta ila 12 ay arası çocuklarda; sıklıkla 2.-4. aylarda görülür. 6. aydan sonra görülme sıklığı azalır. Tüm dünyada görülür ve ölüm nedenleri arasında kazalardan sonra ikinci sırayı alır. (Türkiye'de maalesef bu konuda yeterli çalışma yapılmadığı için görülme sıklığı bilinmemektedir.) Amerika'da her yıl yaklaşık 6000 bebek SIDS nedeniyle ölmektedir. Ölüm genellikle uykuda olmaktadır.Genellikle kış aylarında görülür.Erkek çocuklarda kızlara oranla daha sık görülür. Risk Faktörleri *Düşük sosyoekonomik düzeyli ailelerin çocuklarında *Prematüre bebeklerde *Düşük doğum kilolu bebeklerde *Alkol ve ilaç bağımlısı annelerin bebeklerinde *Sigara kullanan annelerin bebeklerinde *Doğum öncesi bakımı yetersiz olan annelerin bebeklerinde *20 yaş altı hamileliklerde risk yükselmektedir. Alınacak Önlemler: Bebeğinizi sırtüstü yatırın: Bu sayfaları hazırlamak için yaptığımız internet taramasında SIDS ile ilgili yüzlerce sayfa bulmak bizi oldukça şaşırttı. Amerika'da 1994 yılında ani bebek ölümlerini azaltmak amacıyla ulusal bir kampanya başlatıldığını gördük. Yüzlerce sponsor firmanın ve birçok bilimsel kuruluşun katıldığı bu kampanyada bebeklerin sırtüstü yatırılması önerilmekte.Bu kampanyayla 3 yılda ölüm oranının % 38 azaldığı görülmüş. Uykuda bebeğinizin başını örtmeyin Bebeğinizi sırtüstü yatırın Çarşaf kıvrımları sıkıca kapalı olmalıdır Bebeğinizi sert zeminde yatırın Çarşafı gergin ve temiz olsun Yatağına şilte oyuncak vs. koymayınız Bebeğinizi karyolanın alt ucuna yatırın Resim:www.sidsaustralia.org druzman@mynet.com Doğum öncesi bakımınızı iyi yapın:Hamilelik esnasında rutin doktor kontrollerinizi aksatmayın, beslenmenize dikkat edin Bebeğinizin yatak odasını uygun ısıda tutun:Bebeğinizin ısı regülasyon sistemi henüz tam anlamıyla gelişmediği için yatak odasını ne çok sıcak, nede çok soğuk tutmayın.(18-22 derece) Bebeğinizin doktor kontrollerini aksatmayın:Bebeğinizin hem rutin doktor kontrollerini aksatmayın, hemde olağan dışı belirrtiler gördüğünüzde mutlaka doktora danışın. Bebeğinizin bulunduğu ortamda sigara içmeyin:Bebeğinizin bulunduğu odayı sıksık havalandırın. Bebeğinizi mümkün olduğunca anne sütüyle besleyin:Bebeğinizi ilk 4 ay sadece anne sütüyle besleyin. BÜYÜME VE GELİŞMENİN İZLENMESİNİN ÖNEMİ Çocuğun Büyüme ve Gelişmesinin İzlenmesi Neden Önemlidir ? Çocukların sağlığının korunması ve geliştirilmesi daha bebekler dünyaya gelmeden önceki dönemden başlayarak, yani annenin beslenmesi, gebelikte gerekli bakımın alınıp alınmadığı, bebeklerin yeterli anne sütü ile beslenip beslenmedikleri, ek gıdalara zamanında ve uygun şekilde başlanıp başlanmadığı, aşıların zamanında ve tam yapılıp yapılmadığı, çevre koşulları gibi pek çok faktörün etkisi ile belirlenmektedir. Doğumdan itibaren yeterli ve dengeli beslenen çocuklar sağlıklı olarak büyür ve gelişirler. İyi beslenen çocuklar daha az hasta olurlar ve hastalıklardan daha çabuk iyileşirler. Beslenme bozuklukları ve yetersizlikleri tek başına büyüme ve gelişme geriliklerine, enfeksiyonlarla birlikte hastalıkların ağır ve ölümcül seyretmesine neden oldukları için bebek ve çocuk sağlığını olumsuz etkileyen nedenlerin ilk sıralarında yer almaktadır. Bu noktada bebek ve çocukların sağlık personeli tarafından düzenli olarak izlenmesi ve beslenme, büyüme, gelişme durumlarının değerlendirilmesi büyük önem taşımaktadır. Düzenli yapılacak izlemlerle bebek ve çocuklarda gelişen çeşitli hastalıklar ve sakatlıklar erken dönemde tespit edilerek uygun bakım ve tedavileri sağlanabilecektir. Bebek ve çocuklar Sağlık Personeli Tarafından Hangi Sıklıkla İzlenmelidir ? Bebek ve çocukların izlem aralıkları yaşlarına göre şu şekilde olmalıdır. Yaş Grupları İzlem Aralıkları İlk 48 saat 1 defa 15 nci günde 1 defa 41 nci günde 1 defa 2-12 ayda 2,3,4,6,9,12 nci aylarda 1-3 yaşta 6 ay ara ile 4-6 yaşta 1 yıl ara ile Her yaş gurubunda çocuğun büyüme ve gelişme hızı, beslenmesi, bakımı farklılıklar gösterir. İzlemler sırasında çocuğun boyu ve kilosu ölçülür, gelişme durumu değerlendirilir ve aşı takvimine uygun olarak aşıları yapılır. Çocuğun Yaşına Uygun Normal Gelişimi Nasıldır ? Yeni Doğan Bebek Sırt üstü yattığında dizlerini karnına çeker, kollarını kıvırır. Yüz üstü konduğu zaman kafasını kendiliğinden yana çevirebilir. Emme,arama, yakalama refleksi vardır. Bir Aylık Bebek Yüzükoyun yatırılınca kafasını havaya kaldırabilir, ellerinden tutup oturtulur duruma getirilirse kafası geriye düşer, henüz kafasını tutamaz. Üç Aylık Bebek Yüzükoyun yatırılınca kolları ile destek alarak kafasını kaldırır, sağa sola çevirir. Ellerinden tutulup oturur duruma getirilirse başını dik tutar, gülümser ve ses çıkarır. Arka bıngıldak kapanır. Dört Aylık Bebek Sırt üstü yatarken ellerine verilen çıngırağı tutar ve sallar. Ellerinden tutulup oturur duruma getirilirse başını rahat tutar, başını sağa sola çevirir. Konuşulunca bir takım seslerle karşılık verir ve güler. Beş Aylık Bebek Yattığı yerde yuvarlanıp ters düşebilir. Yakınına konan eşyaları kendiliğinden alabilir. Yere düşen oyuncakları gözleri ile izler. Altı Aylık Bebek Destekle oturabilir. Yabancıları tanıdıklarından ayırabilir, sırt üstü yatarken başına konan örtüyü çekerek oynar. Alt çenedeki iki kesici diş çıkar. Yedi Aylık Bebek Bir süre desteksiz oturabilir, oyuncağı bir elinden öteki eline geçirebilir. Adıyla çağrılınca dönüp bakar, herşeyi ağzına götürür. Sekiz Aylık Bebek Kollarından tutulunca doğrulup oturur. Sırt üstü yatarken karnı üzerine dönebilir. Eşyaları atarak oynar. Düşen oyuncağı yerde arar, " Baba, Mama" vb. kelimeleri söyleyebilir. Üst çenede ortadaki iki kesici diş çıkar. Dokuz Aylık Bebek Destekle ayakta durabilir ve yürüme hareketleri yapar. Arka arka emekler, yerden boncuk, düğme vs. şeyleri alabilir. On Aylık Bebek Yatarken kendi kendine kalkıp oturabilir, yardımsız ayağa kalkar. İşittiği sözleri tekrarlar. El çırpar, hoşçakal anlamında el sallar. On bir Aylık Bebek Elinden tutulunca yürüyebilir. Ayakta iken yerdeki bir oyuncağı eğilip alabilir. 1-2 kelime söyleyebilir. On üç Aylık Bebek Elinden tutulunca yürür. Söylenenlerin bazılarını anlar, 2-3 kelime söyleyebilir. Top ile oynar, 6-8 dişi vardır. On Beş Aylık Bebek Yardımsız yürür, yardımla merdiven çıkar, 4-5 kelime söyler. Gösterilen bir şeyi alıp getirir. On sekiz Aylık Çocuk Koşabilir, zıplar, 8-10 kelime söyleyebilir. Ön bıngıldak kapanır, 12 dişi vardır. Yirmi Bir Aylık Çocuk Geri geri yürüyebilir. eğilip yerden bir şey alabilir, elinden tutulunca merdiven çıkar, iki kelimeli cümle kurabilir. Yirmi Dört Aylık Çocuk Merdiven iner, çıkar. Organlarını tanır, tuvalet ihtiyacını bildirir, eşyalara tırmanır, üç kelimeli cümle kurabilir, 16 dişi vardır. Üç Yaşındaki Çocuk Kalemi tutar, 3-4 kelimeli cümle kurar, şarkı söyler, soru sorar, kendi giyinip soyunabilir. Dört Yaşındaki Çocuk Bir kaç sayı sayabilir, renk tanıyabilir. Grup oyunlarına katılır, para sayar, masal anlatır, tuvaletini kendi yapar. Beş yaşındaki Çocuk Yaşını bilir, resim çizer. Renkleri tanır, ayakkabılarını bağlar. EMZİRME EĞİTİMİ GEBELİK DÖNEMİNDE YAPILACAKLAR Emzirmeye hazırlık gebelik döneminde başlar Bu yazıda ise bir adım daha ileri gidip doğacak bebeğinizi (bebeklerinizi) başarılı bir şekilde emzirebilmek için gebelik döneminde yapabileceklerinizden bahsedeceğiz. Bebeğinizi emzirmeye karar verdiğinize göre öncelikle göğüslerinizi yakından tanımalısınız. Şimdi aynanın karşısına geçin ve herzamankinden farklı olarak bu kez karnınızı değil göğüslerinizi yakından inceleyin. Göğüslerin şekli ve büyüklüğüyle emzirmenin başarısı arasında hiçbir ilişki bulunmadığı gerçeğini gözönünde bulundurarak göğüslerinize aynada yakından bakın. Göğüslerinizin gebelik öncesi döneme göre büyümüş ve daha hassaslaşmış olmaları normaldir ve hormonal değişikliklere bağlıdır. Toplardamarlar irileşerek daha belirgin hale gelmişlerdir. Memucunuzda yeralan Montgomery salgı bezleri de büyümüştür. Gebeliğin ikinci yarısından itibaren üretilmeye başlanmış ilk süt olan kolostrumun aktığını ya da memeuçlarında kuruyarak bir tabaka meydana getirdiğini gözleyebilirsiniz. Bunlar tamamen normal değişikliklerdir. Bazı anne adaylarına emzirmeye hazırlık yapmak amacıyla memeuçlarını sıkmaları ve kolostrumu boşaltmaları öğütlenir. Bazı anne adayları da bunu süt üretimlerinin başlayıp başlamadığını merak ettikleri için yaparlar. Öncelikle memeucundan kendiliğinden veya sıkmakla kolostrum gelmemesinin süt üretiminin olmadığı anlamını taşımadığını bilin. Memeuçlarının belli aralıklarla sıkılması muhtemelen kolostrum yapımını artıracaktır, ancak memeucunun bu şekilde uyarılmasının güçlü bir oksitosin salgılayıcısı olduğunu ve oksitosin adı verilen hormonun da uterus kasılmaları yarattığını unutmamalı ve bunu uygulamaktan kaçınmalısınız. Büyüklerinizden veya arkadaşlarınızdan duymuşsunuzdur: Emzirme sonucunda bazı annelerde memeuçlarında ağrılı çatlaklar oluşabilmekte ve bu durum emzirmeyi hoş olmayan bir deneyime dönüştürebilmektedir. Şimdilik şu bilgiyi aklınızda tutun: İleride memeuçlarınızda çatlak gibi problemleri engellemek için gebelik döneminde yapmanız gereken birşey yoktur. Zira bu çatlakların en önemli nedeni bebeğinize emzirme esnasında yanlış pozisyon vermenizdir. Bu konudan sonraki yazılarımızda bahsedeceğiz. Memeuçlarınızı incelemeye başladıysanız aşağıdaki resimlere bakın: memeucu (areola): Göğüslerin her birinde ortadaki koyu renkli yuvarlak yapı. memebaşı: Bu yapının ortasında yeralan silindir şeklinde sütün esas boşaldığı yapı. Birinci resim normal yapıda memebaşını, ikinci resim ise yassı ya da içe dönmüş memebaşını göstermektedir. Eğer memebaşınızın yapısından tam olarak emin olamadıysanız: yandaki şekilde görüldüğü gibi memeucunuza baş ve işaret parmaklarınızı altlı üstlü yerleştirin ve memeucunuzu çok hafifçe sıkın. Bu hareket bebeğinizin emmesi esnasındaki etkiye benzer bir etki yaratacaktır. Bu esnada memebaşınız dışarıya çıkıyor olmalıdır. Eğer memebaşı yassılaşıyorsa veya içeri doğru giriyorsa memebaşınızın yapısı yassı ya da içedönmüş şekildedir. YASI YA DA İÇE DÖNMÜŞ MEMEBAŞLARI NE TÜR SORUNLAR DOĞURUR VE YAPILABİLECEK BİRŞEY VAR MI? Memebaşlarının yapısı kişisel özelliklere ve hormonal özelliklere göre değişen ve sizin kontrol edemeyeceğiniz bir özelliktir. Bu yapıdaki memebaşları ilk emzirmeler esnasında bebeğiniz memebaşını tam olarak alamayacağından emzirme problemleri yaratabilir. (Bu problemlerin mutlaka oluşması gerekmez, zira bebeğiniz memeucunuzu tam olarak kavradığında emme esnasında oluşan negatif basınç yassı memebaşlarının dışarı çıkmasını sağlayabilir.) Gebeliğinizin son haftalarında şekilde görüldüğü gibi eczanede bulacağınız memeucu başlıklarını hergün bir saat, sonra giderek artan süreler takabilirsiniz . Eğer kasılmalarınız olacağı endişesini taşıyorsanız bunları gebelik döneminde değil, bebeğiniz doğduktan sonra da takabilirsiniz. Bu plastik aletler memeucu etrafında negatif basınç yaratarak memeuçlarınızı dışarı çıkarırlar. Bunlar takılıyken memebaşınız nemleneceğinden işlem sonrası oluşan nemi almayı ihmal etmeyin. Gerekirse bunların delikli olan ve havalanmayı sağlayanlarını tercih edebilirsiniz. Yassı memeuçları sorununu çözmek için yapabileceğiniz başka şeyler de vardır. Ancak aşağıda anlatılan manevralarda memeucu uyarısı sözkonusu olduğundan bu manevralar oksitosin salgısına ve uterus kasılmalarına neden olabilirler. Bu yüzden bunların bebeğin miadında kabul edildiği 38. haftadan önce yapılmasını tavsiye etmiyoruz. Aşağıdaki manevraları dikkatlice, memeucunu hafifçe uyararak yapmalı ve işlem esnasında kasılmalarınız olursa işleme son vermelisiniz. Bu manevraların doğum eylemini başlatacak şiddette bir uyaran oluşturması beklenmemekle beraber böyle bir endişe taşıyorsanız bunları bebeğiniz doğduktan sonraya da erteleyebilirsiniz. 1-Germe egzersizleri Gebeliğin son haftalarında uygulayacağınız bu egzersizde memeucu dokusunu el ve işaret parmağıyla kavrayın. Yanlardan içe doğru hafif bir ağrı duyana kadar ittirerek memebaşınızı dışarı çıkarmaya çalışın, birkaç saniye tutun bırakın. Memeucunuzu parmaklarınızın arasında yuvarlamayı da deneyebilirsiniz. Bu işlemi günde birkaç kez com uygulayabilirsiniz. 2-Hoffman tekniği Her iki elinizin başparmağını aşağıdaki şekillerde gördüğünüz gibi memeucunuzun 3 ve 9 hizasına yerleştirin. Cilt ve memeucunu parmaklarınızı birbirinden uzaklaştıracak şekilde gerin. Daha sonra aynı işlemi 6 ve 12 hizasında yapın. Bu işlemi de günde birkaç kez uygulayabilirsiniz. NASIL EMZİRECEKSİNİZ? Fotoğraflar: Jeb Wallace-Brodeur Nihayet bebeğiniz kucağınızda ve size bakıyor. Neden size bakıyor? Çünkü aç. Sütünüz onun en önemli besin kaynağı ve sağlıklı gelişimi için ihtiyaç duyduğu maddelerin tümüne sahip. Belki çevrenizden emzirmenin ağrılı olabileceğine dair bazı şeyler işittiniz. Aslında usulüne uygun emzirdiğinizde emzirmek kesinlikle ağrılı değildir. Aksine, bebeğinizle aranızdaki bağların kurulması için en önemli köprüdür. Aşağıdaki resimlere bakarak doğru bir şekilde emzirmenin yollarını (eğer henüz gebeyseniz şimdiden) öğrenin. Bebeğinizin dudak kenarına memebaşınızı yaklaştırarak bebeğinizin emme refleksinin devreye girmesini sağlayın... Bebeğinizin ağzını iyice açmasını ve daha sonra memebaşınızı iyice almasını bekleyin... Bebeğinizin sütünüzü en etkili şekilde emebilmesi için memebaşınızın tümünü ağıziçine almış olması önemlidir... İşte bebeğiniz memebaşınızı tümüyle kavradı ve karnını doyurmaya başladı bile... Bebeğiniz emmeye devam ettiği sürece elinizle başını alttan desteklemeye devam edin... Bebeğinizin açlığı giderildi ve mutlu bir şekilde size bakıyor. Tecrübenizi artırdıkça onu ne zaman emzirmeniz gerektiğini öğreneceksiniz. MEME MASAJI SÜT AKIŞINI KOLAYLAŞTIRMANIN YOLLARI (MEME MASAJI) Emzirmeden veya sütünüzü pompayla çekmeden hemen önce ve/veya emzirme esnasında uygulanan meme masajı üretilen sütün kanallara aktarılmasını kolaylaştırır. Bu da bebeğinizin sütünüzden daha iyi faydalanmasını sağladığı gibi, süt kanallarının tıkanarak memelerinizin aşırı dolgunlaşmasını etkili bir şekilde önler. Bebeğinizi emzirmeye başladığınızda, bebeğiniz memeyi alır almaz, sütün kanallarınızdan geçerek bebeğinize ulaşması ne kadar uzun sürerse, bebeğinizin huzursuz olma olasılığı da o kadar artar. İşte meme masajı bu süreyi kısaltır. Emzirmeden önce yapılan meme masajı Sütyeninizi çıkarttıktan sonra avuçiçlerinizle memenizi alttan ve üstten kavrayın Ellerinizi memenin göğüs kafesinize tutunduğu En uç noktadan (meme tabanı) başlayarak memebaşına doğru yavaş yavaş baskı uygulayarak ilerletin. Avuçiçleri yine alttan ve üstten memeyi kavramış durumdayken, memenizi hafifçe alta üste birkaç kez hareket ettirin. Parmakuçlarınızı kullanarak dairesel hareketlerle memenizin çeşitli bölgelerini meme tabanından memebaşına doğru masaj yaparak "tarayın". Emzirme esnasında yapılan meme masajı Emzirme esnasında memeye basınç uygulanması süt akımını kolaylaştırır, tıkanmaya eğilim gösteren kanalların tıkanmasını önler, tıkanmış kanalların açılmasına yardımcı olur. Özellikle uyuklamaya eğilimli, emmesi "zayıf" bebekler için bu teknik faydalıdır. Bebeğiniz memeyi uygun bir şekilde aldıktan sonra bebeğinizin emmeye ara verdiği zamanları iyi gözlemleyin. Bebeğiniz emmesine ara verdiğinde parmakuçlarınızı kullanarak, memenizin üst dış kadranında (kadran=dörtte birlik kısım) (koltukaltıyla komşu olan kısım) yeralan bölgeye masaj yapın. Bu esnada sütünüzün kanallardan bebeğinizin ağıziçine dolmasıyla bebeğin tekrar emmeye başladığını farkedebilirsiniz. Bebeğiniz emip, yeniden ara verdiğinde bu kez de memenin diğer bir kadranına (örnek üst iç) aynı işlemi uygulayın. Böylece her ara vermede memenin tüm kadranlarında yeralan süt kanallarına masaj yapmış olacaksınız Bu masajı uygularken ellerinizi memebaşınıza fazla yaklaştırmamalısınız, zira bu bebeğinizin memenizi etkili bir şekilde almasına engel olabilir. EMZİRMEDE ANNEDE ORTAYA ÇIKAN PROBLEMLER Memelerin aşırı dolgunlaşması Süt üretiminin aktif olarak devam ettiği dönemlerde (lohusalık dönemi ve emzirmenin devam ettirilmesi) memeler sütle dolar. Bu süt boşaltılmadığında memelerde dolgunlaşma giderek artar. Bu dolgunlaşmaya süt kanallarından bir ya da birkaçının tıkanması da eklendiğinde bu dolgunlaşma annede çeşitli sorunlara neden olur. Böyle bir durumda memeler elle dokunulduğunda içlerinde kanalın tıkalı olduğu bölgenin hemen arkasında yeralan sert ve ağrılı bir bölge farkedilebilir. İleri durumlarda memeler tümüyle dolgunlaşarak irileşmiş ve sürekli ağrı verir bir hal alabilirler. Özellikle gece boyunca bebeği uyuyan anneler sabahları, ya da gündüz boyunca emzirmeye zamanı olmayan anneler akşamları bu durumla karşılaşabilirler. Uygun bir esnekliğe sahip olmayan, yani memeleri "sıkan" sütyenler de kanalların sıkışarak tıkanmasına neden olabilir. Böyle bir durumla karşılaşırsanız neler yapmalısınız? Bebeğinizi sık sık emzirin Ağrıyan, dolgun bölgeye ılık bir bez yerleştirin, ya da belli aralıklarla ılık bir duş alın. Sütün daha iyi akması için emzirmeden önce ve emzirirken yapın. Emzirirken bebeğinizi her seferinde farklı bir açıda tutun, böylece tüm kanallar eşit şekilde faaliyet göstersin. Mastit (meme dokusu enfeksiyonu) Annesütü bebeği besleyen çok kıymetli besin maddeleri içerir. Ancak aynı maddeler bakterilerin üremesi için de çok uygun bir besiyeridir. Bu nedenle kanallarda biriken süt herhangi bir nedenle boşaltılmazsa, belli bir süre sonra burada bakteriler çoğalmaya başlar. Belli bir aşamaya kadar vücudun bağışıklık sistemi üreyen bu bakterileri vücutta herhangi bir hastalığa yolaçmadan uzaklaştırabilir. Ancak belirtildiği gibi süt bakterilerin üremesi için mükemmel bir ortam olduğundan, belli bir süre sonunda bakteriler hızlı bir şekilde çoğalarak meme dokusunda enfeksiyona yolaçabilirler. Uzun süreden beri devam eden memelerde dolgunluğa ateş ve "kırgınlık" gibi belirtiler eklendiğinde böyle bir enfeksiyon sözkonusu olabilir. Mastit ("meme dokusu iltihabı") adı verilen bu durumda ortaya çıkan ateş ve diğer belirtiler bakterilerin salgıladığı toksik maddelerin kana geçmesi sonucu oluşurlar. Meme dolgunluğu, mastit olmaksızın da ateş yapabilir. Halk arasında "süt ateşi" olarak bilinen bu durumda ateş dışında başka bir belirti yoktur, ateş memelerin etkili bir şekilde emzirilmesi sonunda kısa sürede düşer. Ancak ateş emzirme sonrasında düşmüyorsa, kırgınlık, genel bir hastalık hali, halsizlik gibi belirtiler varsa en muhtemel durum mastittir. Bu durumda doktora başvurmalısınız. Doktor yaptığı değerlendirme sonucunda mastit tanısını kesinleştirirse, muhtemelen antibiyotik tedavisi verecektir. Doktorun vereceği antibiyotik, bebeğinize sütünüzle geçtiğinde onda normaldışı bir durum yaratma riski olmayan bir antibiyotik olacaktır. Bu nedenle antibiyotik almaya devam ettiğiniz süre içerisinde emzirmeyi sürdürmelisiniz. Emzirmeyi sürdürmeniz tedavinin bir parçasıdır, zira süt kanallarda kaldıkça enfeksiyonu hazırlayan zemin devam edecektir. Memelerdeki enfeksiyonda rol alan bakteriler bebeğinizin normal ağız içi florasında normal olarak bulunan bakteriler olduğundan bebeğinize zarar vermezler. Memelerdeki enfeksiyon ender durumlarda daha da ilerleyerek memeiçi dokuda abse gelişmesine neden olabilir. Bu durumda memede özellikle absenin geliştiği bölgede ağrı, bölgenin cildinde kızarıklık, ateş ve diğer belirtiler daha da şiddetlidir. Böyle bir durumda doktor size antibiyotik yanında ufak bir cerrahi işlemler absenin boşaltılmasını önerecektir. Memedeki absenin ciltte en belirgin olarak göründüğü yere yapılan ufak bir bistüri kesisiyle absenin içindeki pü (ya da irin) boşalacak, ateş ve ağrı olmak üzere diğer belirtiler kısa zamanda düzelecektir. Absenin tedavisi bu şekilde olur, başka türlü olmaz. Meme başı çatlakları İlk emzirmeye başladığınız dönemde az miktarda acı hissetmeyi doğal karşılamalısınız. Bebeğinizi doğru emzirdiğiniz sürece memebaşı çatlakları, veziküller (içi sıvı dolu "baloncuklar") ve memebaşında kanama gibi durumların olmaması gerekir. Bu sorunlarla karşılaşıyorsanız muhtemelen bebeğinizi yanlış emziriyorsunuz. Her emzirmede pozisyon değiştirin. Bu, bebeğin dişetlerinin memeucuna verdiği basıncın her seferinde memeucunun ayrı bir bölgesine olmasına yaredım edecektir. Daha sık ama daha kısa sürelerle emzirin. Zira emzirme arasındaki dönem uzadıkça bebeğiniz daha çok acıkmış olacağından daha sert ve iştahlı bir şekilde emecek bu da memeuçlarına daha fazla zarar verecektir. Her emzirme sonrasında sütünüzü memeuçlarına sürerek kurumasını bekleyin. İyileşmesinde oldukça etkili olacaktır. Memeuçlarının bakımında asla alkol ve sabun gibi tahriş edici maddeler kullanmayın. Eğer ağrınız çok şiddetliyse doktorunuzun önerdiği ağrı kesicileri kullanabilirisniz. Ancak bunun için bu ilaçları ağrının başlamasını beklemek yerine ağrı ortaya çıkmadan, yani takriben emzirmeden yarım saat önce kullanmalısınız. Memeuçlarınız çatlamışsa ve/veya kanıyorsa doktorunuzun önerdiği lanolin içerikli pomaddan az miktarda sürün. Bu maddenin en büyük etkisi memebaşının kurumasını yavaşlatmaktır. Saf lanolin kullanıyorsanız, bebeği emzirirken ilacı silmek zorunda değilsiniz (prospektüsünü mutlaka okuyun). Tüm önlemlere rağmen emziremiyorsanız suçluluk duymayın tek değilsiniz. Mantar enfeksiyonu Bu enfeksiyon, sıklıkla bebeğinizin ağzında ortaya çıkar. Dilinin üzerinde dişetlerinde ve yanaklarının iç kısmında beyaz lekeler tarzındadır. Bu enfeksiyonu bazen de bebeğinizin altını değiştirirken soyulan ve kırmızı renkli döküntüler şeklinde farkedebilirsiniz. Bebeğinizde mantar enfeksiyonu sıklıkla sizin memelerinize de bulaşır ve kızarıklık ve ağrıya neden olur. Başlangıçta problemsiz seyreden bir emzirme döneminden haftalar ve aylar sonra ortaya çıkan emzirmede ağrı sorununun en muhtemel nedeni mantar enfeksiyonlarıdır. Bebeğinizin ağzına giren herşeyi en az 10 dakika kaynatın (memeleriniz hariç :-)) Tedavide nistatin içerikli losyon ya da pomadlar kullanın. Bu ilaçları hem bebeğinizin ağzına hem de meme uçlarına uygulanmalıdır. Nistatin tedavisi en az 10 gün uygulanmalıdır. Memelere her emzirmeden sonra ince bir tabaka sürülür. Nistatin'i bebeğinize uygularken özel aplikatörlerle tüm ağız içine sürün. Unutmayın: Bebek bu ilacı yuttuğunda etki etmez. Prospektüsü mutlaka okuyun EMZİRMENİN ANNEYE FAYDALARI 1.Memeler emzirme görevini yerine getirmek için yaratılmışlardır! Doğada gereksiz yere yaratılmış hiçbir şey yoktur. Memeler de, memeli türlerinin yavrularını beslemeleri için yaratılmışlardır. 2.Emzirme anne ile bebek arasındaki bağı güçlendirir. Emzirme annede oksitosin adı verilen hormonun salgılanmasını sağlar. Oksitosin, uterus kasılmaları ve süt salgısının sağlanması dışında, annelik içgüdüsel davranışlarını yönlendirmeyle de ilgili bulunmuştur. Uvnas-Moberg, Eriksson: Breastfeeding: physiological, endocrine and behavioral adaptations caused by oxytocin and local neurogenic activity in the nipple and mammary gland.: Acta Paediatrica, 1996 May, 85(5):525-30 3.Emziren annelerin kendilerine güvenleri ve annelikten aldıkları haz daha fazladır. Her geçen gün ve her geçen ay giderek gelişen ve büyüyen bir bebeği görmek ve bunun kendi verdiği süt sayesinde olduğunu bilmenin verdiği haz bir anne için benzersiz bir duygu olsa gerek... 4.Anne sütü hemen kullanıma hazırdır. Başka birşey söylemeye gerek yok... 5.Emzirme annenin uterusunun eski haline dönmesini hızlandırır. Uterus gebelik esnasında kitlesel olarak yaklaşık 20 kat büyür. Emzirme esnasında salgılanan oksitosin hormonunun yardımıyla uterus gebelik öncesi büyüklüğüne (her ne kadar doğurmuş bir kadında uterus hiçbir zaman orijinal büyüklüğüne geri dönmese de) daha kolay ulaşır. Emzirmeyen kadınlarda uterus emziren kadınlara göre orijinal boyutlarına daha zor geri döner. 6.Emziren annelerin doğum sonrası kanama riski önemli ölçüde azalır. Emzirme esnasında salgılanan oksitosin hormonu uterusun etkili bir şekilde kasılmasını sağlar. Kasılmalar doğum sonrasında uterus içinde açıkta kalan kan damarlarının uçlarının büzülmesini sağlar. Böylece kasılmalar ne kadar etkili olursa doğum sonrası kanama da o ölçüde azalır. Doğum sonrası emzirmeyen annelerde kanamayı azaltmak için sentetik oksitosin veya uterusu kasılmaya sevkeden diğer bazı ilaçları kullanmak gerekebilir. 7.Emziren anneler doğum sonrası daha kolay kilo verirler. Emzirme eylemi annenin günlük enerji gereksinimini yaklaşık 500 kalori artırır. Dewey KG, Heinig MJ, Nommwen LA. Maternal weight-loss patterns during prolonged lactation. Am J Clin Nutr 1993;58:162-166 Bebeklerini tümüyle ya da kısmen emzirmeyle besleyen annelerin doğum sonrası birinci ayda kalça çevresi ölçümleri emzirmeyen annelere göre belirgin şekilde daha düşük bulunmuştur. Kramer, F., "Breastfeeding reduces maternal lower body fat." J. Am Diet Assoc 1993; 93(4):429-33 8.Emzirme doğal bir gebelikten korunma yöntemidir. Eğer bebeğinize ek gıda vermiyorsanız ve adet görmüyorsanız emzirmenin gebelikten koruyucu özelliği doğum sonrası ilk dört ayda oldukça yüksektir. Ancak ilk dört aydan sonra adet görmeseniz ve bebeğinizi emzirmeye devam etseniz bile mutlaka bir koruma yöntemi kullanmalısınız. Özellikle gece emzirme alışkanlığı olan kadınlarda doğum sonrası ilk adet gecikebilir. 9.Anne sütü bedavadır, mamalar pahalıdır. 10.Mama kullanımı ülke bütçesine de ciddi bir yük getirmektedir. 11.Emzirmek biberonla beslemekten daha kolaydır. İlk başta biraz zorlanılmasına karşın, yeterli bilgi ve emzirmenin zamanla getirdiği tecrübe sayesinde emzirmenin aslında çok kolay bir işlem olduğunu anlayacaksınız. Yapmanız gereken tek şey minik bebeğinizi kucağınıza almak, göğsünüzü açmak ve emzirmeye başlamak. Biberon, mama ve diğer ekipmanlarla uğraşmayacaksınız. Isıtma, karıştırma, dondurma vs. yok. 12.Emzirmek anne için doğal bir sakinleştiricidir. Gerçekten de emzirmek, hem sakinleştirici hem de uykuya dalmayı kolaylaştırıcı etkiler yaratır. Annelerin bebeklerini emzirirlerken uykuya dalarak bebeklerini düşürmemeye dikkat etmeleri önemlidir. Yatarken emzirmek bazı anneler için faydalı olabilir. 13.Emziren anneler hem zamandan hem de çocuk doktoru parasından anlamlı bir şekilde tasarruf ederler. 14.Emzirmek doğa dostudur. Plastik kutular, teneke kutular, tek kullanımlık biberonlar, plastik meme uçları, silikon. Bunlar geri dönüşümsüz maddelerdir. 15.Emziren annelerin ve eşlerinin uykuya ayıracak daha çok zamanları vardır. Biberon hazırlama ve ısıtma işlemi yok...Mama ile beslemeye bağlı ortaya çıkan sorunlar yok... 16.Emziren annenin biberon, kutu, şişe, sterilizasyon için gerekli ekipman, ölçek vs. satınalma ve bunlarla uğraşma derdi yoktur. 17.Emziren annenin hangi markanın daha iyi olduğuyla uğraşma derdi yoktur. Anne sütü hiçbir zaman birebir taklit edilemez. Bu yüzden emzirmeyen anneler hangi mamanın bebekleri için daha iyi olduğu konusunda oraya buraya koşuştururlarken, emzirmeyi seçen anneler bebeklerinin en iyi "mamayla" beslendiklerinden emindirler. 18. Emziren annenin "temiz su" bulma endişesi yoktur. Kaynağı belli olmayan sularda kurşun ve aluminyum gibi bebeğinizin sağlığına olumsuz etki edecek maddeler bulunabilir. Bu maddeler kullandığınız suda çok düşük miktarlarda bulunsalar da mamaya karıştırmadan önce sterilizasyon için suyu kaynatma işlemine tabi tuttuğunuzda konsantre hale gelebilirler. 19. Emziren annelerde demir eksikliği anemisi ortaya çıkma riski azalır. Emziren annelerde doğum sonrası kanama miktarı daha az olduğundan ve emzirmeye devam ettikleri sürece adet görme olasılıkları daha düşük olduğundan bu anneler, doğumda kaybettikleri demir depolarını daha kısa zamanda tekrar oluştururlar. 20. Dünya Sağlık Örgütü ve UNICEF annelere emzirmelerini önermektedir. "Anne sütü bebeklerin sağlıklı büyümesi ve gelişmesi için en iyi besindir. Hem anne hem de bebeğin fiziksel ve ruhsal gelişimi açısından vazgeçilmezdir. Anne sütünün enfeksiyonlara karşı koruyucu özelliği oldukça güçlüdür ve emzirme anne için doğal bir doğum kontrol yöntemidir" 21. Emziren annelerin meme kanserine yakalanma riski nispeten daha düşüktür. Newcomb PA, Storer BE, Longnecker MP, et al. Lactation and a reduced risk of premenopausal breast cancer. 22. Emzirme diabetik (şeker hastası) annenin günlük insülin ihtiyacını azaltır. Davies, H.A., "Insulin Requirements of Diabetic Women who Breast Feed." British Medical Journal, 1989 23. Emziren annelerde endometriozis hastalığının ilerleme hızı daha düşüktür. 24. Emzirmek annenin ileride yumurtalık kanserine yakalanma riskini azaltır. Rosenblatt KA, Thomas DB, "WHO Collaborative Study of Neoplasia and Steroid Contraceptives". Int J Epidemiol. 1993;22:192-197 25. Emzirmek annenin ileride endometrium (rahim iç tabakası) kanserine yakalanma riskini azaltır. Petterson B, et al. "Menstruation span- a time limited risk factor for endometrial carcinoma". Acta Obstst Gyneocol Scand 1986;65:247-55 26. Emzirme anneyi ileride ortaya çıkacak osteoporozdan (kemik erimesi) korur. Blaauw, R. et al. "Risk factors for development of osteoporosis in a South African population." SAMJ 1994; 84:328-32 Dr. Alan Lucas, MRC Childhood Nutrition Research Center of London, found that 8-year-olds who were fed formula rather than breast fed as infants, had less developed bone mineralization than those fed breast milk. Melton LJ, Bryant SC, Wahner HW, et al. "Influence of breastfeeding and other reproductive factors on bone mass later in life." Osteoporos Int. 1993;22:684-691 ÇOCUKLUK ÇAĞINDA BESLENME 0 - 4 AYLIK BEBEĞİN BESLENMESİ: . Anne sütü mükemmel besin içeriği ile kolay hazmedilir, etkili bir biçimde kullanılır. Bebeğinizi hastalıklardan korur, mamalarla beslenmeden daha ucuza mal olur. Bunun ötesinde emzirmek suretiyle, anne bebek bağının kurulması kolaylaşır, yeni bir gebeliğin gecikmesi ve annenin sağlıklı kalması mümkün olur. Doğumdan sonraki ilk 4 ayda yalnızca anne sütüyle beslenen bebekler ishal ve zatürree gibi bulaşıcı hastalıklara, alerjik rahatsızlıklara daha az yakalanırlar, daha sağlıklı büyürler. Bu nedenle; İlk 4 ay bebeğinizi tek başına anne sütüyle besleyiniz. Bu aylarda anne sütüyle birlikte verilen ek besinler bebeğin anne sütünden yeterince yararlanmasını engeller. Bebeğinizin yalnızca anne sütüyle beslendiği bu dönemde, su kaybına yol açan hastalık halleri dışında ilave su gereksinimi yoktur! Eğer ishal gibi mutlaka su verilmesi gereken bir durum söz konusuysa kaynatılmış su veriniz. İlk günlerde gelen anne sütü çok besleyicidir. Bebeğinizi istedikçe ve sık sık emzirerek bu sütten yararlanmasını sağlayınız. Anne sütünün artmasını sağlamak için sık emzirme birinci koşuldur. Bebeğinizin emmediği durumlarda, göğsünüzde süt birikimi söz konusu olduğunda tırle adı verilen pompalarla boşaltma işlemi yapabilirsiniz. Bu pompalar hemen her eczaneden kolaylıkla temin edilebilmektedir. Tüm annelerin sütü yararlıdır. Başlangıçta oldukça koyu olan sütünüz zamanla sulu bir hal alır; bu, anne sütünün genel özelliğidir ve tamamen doğal bir durumdur. Benim sütüm bebeğime yaramıyor gibi sözlerin hiçbir anlamı yoktur. Çünkü her annenin sütü kendi bebeği için özeldir. Bebeğiniz her beslenmeden sonra az miktarda kaka yapabilir, bu durum bazen yanlışlıkla ishal olarak değerlendirilir. Oysaki altın sarısı renkte, kötü kokmayan, sulu, günde 7 - 8 kereye kadar olabilen bu dışkı tamamen normaldir. Yine aynı özellikleri taşıyan ama 3 günde bir bol miktarda yapılan kaka da normal kabul edilir. Ancak dışkı çok sert ise nedeni araştırılmalıdır. Göğüs uçlarında meydana gelen çatlaklar genel kanının aksine, temizlikteki yetersizlikten değil, uygun emzirme pozisyonunun ve tekniğinin sağlanamamasından ileri gelir. Bebek, memenin sadece ucunu değil renkli kısmın önemli bir bölümünü bir ağız dolusu almalı, çene ucu meme cildine temas eder vaziyette ve alt dudak dışa kıvrılmış olmalıdır. Bu şekilde bebeğin yanaklarında şişlik oluşur ve yutkunarak annesinin sütünü aldığı kolayca fark edilir. Eğer çatlak meydana gelmişse doğru pozisyonda ve uygun emzirme tekniğiyle sorun kısa sürede halledilir. Beslenme sonrası bir miktar anne sütünün çatlak bölgelere sürülerek kurutulmasının yararlı olduğu düşünülmektedir. Emziren anneler her zaman bol ve pamukludan yapılma sutyen giymelidirler. Anne sütünün yetmediği inancıyla doktora danışmadan yeni bir gıdaya başlanmamalıdır. Düzenli kilo alan, günde ortalama 6 kez beslenebilen, bezini günde 6 defa ıslatan bir bebek anne sütünü yeterince alıyor demektir. Kaka sayısı beslenmenin değerlendirilmesinde güvenilir bir işaret değildir. Anne sütünün yeterliliği en iyi çocuğun gereken tartıyı almasıyla anlaşılır. Bu nedenle bebeğinizi düzenli aralıklarla sağlık kontrollerine getiriniz. Çalışan anneler sütlerini sağdıktan sonra, kaynatılarak steril edilmiş şişelerde oda sıcaklığında 8 saat, buzdolabında 24 saat ve buzlukta dondurarak 6 ay saklayabilirler. Bu amaçla saklanan anne sütü hiçbir zaman kaynatılmamalıdır.Bebeklere ilk yaşın sonuna kadar kaynatılmamış su verilmemesi tavsiye edilir. Bebeklerini emziren annelerin iyi beslenmesi anne bebek sağlığı açısından çok önemlidir. Bu nedenle annelerin; günde 2 litre (10 su bardağı) kadar sulu gıdalar (su, süt, az şekerli limonata, komposto çorbalar, vb.) almaları önerilir. Günlük beslenmede en az 2 su bardağı süt veya yoğurt, 1 köfte kadar et ve bir adet yumurta, 3 ince dilim ekmek veya 3 porsiyon unlu yiyecek 2 adet meyve bulunmalıdır. Anne sütü verirken sigara içmemeli, çay ve kahve gibi besleyici değeri olmayan içecekleri tüketmemelidir. 4 - 9 AYLIK BEBEK BESLENMESİ Yalnız anne sütüyle beslenen bebeklerde ek gıdalara dördüncü aydan sonra başlanır. 4-6 ay arasında anne sütüyle yeterli büyüme gelişme sağlanıyorsa sadece anne sütüyle beslemeye devam edilir, bu durumda ek gıdalara altıncı aydan sonra başlanır. Bu dönemde çocuğunuza verdiğiniz ek gıdalar anne sütünün tamamlayıcısıdır. Ek Gıdalar: Çocuğun ayına uygun büyüme ve gelişme sürecini destekleyen, değişik tatlarla tanışmak suretiyle sonraki aylarda kolay yeme alışkanlığı kazandıran, besleyici değeri yüksek ama allerji yapma niteliği az olan besinlerdir. Meyve suyu veya meyve püresi, sebze çorbası veya sebze püresi, muhallebi, yoğurt, peynir, reçel, bisküvi, ekmek, yumurta bebek beslenmesinde önde gelen ek gıdalardır. Ek gıdaları kaşık ya da bardakla veriniz. Yeni deneyeceğiniz yiyecekleri çocuk açken alışık olduğu yiyeceklerden önce veriniz. Miktarı daima azdan başlayarak arttırınız. Yeni gıdaların allerji yapıp yapmadığına dikkat ediniz. Bu nedenle aynı gün içinde birden fazla yeni besin denemeyiniz. Şüpheli bir gıdayı kestiğinizde belirtilerin geçip geçmediğini kontrol ediniz. Bir iki gün sonra yeniden deneyiniz. Bebeğinizin hoşlanmadığı önemli yiyecekleri zaman zaman yeniden deneyiniz. Meyve Suyu: Elma ve şeftali gibi meyvelerin suları taze olarak 1-2 tatlı kaşığı miktarından başlanarak verilir ve yavaş yavaş arttırılır. Portakal ve mandalina suyunun daha ileri aylarda verilmesi uygun olur. Meyveler iyice yıkanır, kabukları soyulur ve cam rendede rendelenir. Temiz bir tel süzgeç veya tülbentle süzülerek suyu elde edilir. Meyve suyuna başlandıktan bir iki hafta sonra püre halinde verilebilir. Meyve sularına şeker eklenmemelidir! Sebze Çorbası: Meyve suyuna başlandıktan iki hafta kadar sonra öğle öğününde verilmek üzere patates, havuç, pirinç ve taze sebzelerden günlük olarak hazırlanır. Bir iki tatlı kaşığından başlanarak yavaş yavaş arttırılır. Dört haftalık bir süre içinde tam sebze püresine geçilir. 1. Hafta (sebze çorbası): 3-4 su bardağı su, 2 orta boy havuç, 1 orta boy patates 45 dakika kapaklı kapta pişirilir. Tel süzgeçle hiç ezmeden suyu bir başka kaba alınır. Bir çay kaşığı irmik ilavesiyle tekrar 5-10 dakika pişirilir. Sıvı miktarı 200 gram olacak şekilde ayarlanır. 2. Hafta (basit sebze püresi): Aynı şekilde pişirilir. Havuç ve patatesler tel süzgeçten tamamen ezilerek püre olarak geçirilir. Bu pürenin içine yine irmik katılarak mamanın hazırlanması tamamlanır. 3. Hafta (karışık sebze püresi): Havuç ve patatesin yanına 1 çay kaşığı pirinç ve her gün bir yenisi ilave edilmek üzere mevsimlik sebzeler eklenir . Örneğin ilk gün 3-4 yaprak maydanoz, ertesi gün maydanoz ve bir kaç yaprak ıspanak, sonraki gün ilaveten dörtte bir enginar, daha sonra dörtte bir domates gibi .. Tel süzgeçten ya da blenderden geçirilerek elde edilen püreye yine bir çay kaşığı irmik eklenerek 5 dakika daha pişirilir. 4. Hafta (tam sebze püresi): Ayrıntılarıyla anlattığım şekilde hazırlanan püreye 1 çay kaşığı zeytin yağı veya pastörize tereyağı katılır. Altıncı aydan itibaren sebze çorbası ya da püresine 1 yemek kaşığı kıyma (3 kez çekilmiş yağsız sinirsiz dana) eklenmelidir. . Muhallebi: Sebze püresinden 1-2 hafta kadar sonra genellikle 5. aydan itibaren akşam (gece değil) öğünü olarak verilir. 1 su bardağı süt, bir tatlı kaşığı pirinç unu, 1 tatlı kaşığı toz şekerle yapılır. Soğuk sütün bir kısmıyla pirinç unu iyice ezilir, kalan süt eklenir karıştırılarak pişirilir. Ateşten indirmeye yakın şeker eklenir. İlk günlerde süt sulandırılabilir. Muhallebi, kutu mamalarla da hazırlanabilir. Özellikle inek sütü proteinlerine duyarlı olan bebeklerde bu durum tercih edilir. Bir su bardağı su 1 tatlı kaşığı pirinç unu karıştırılarak pişirilir. Ateşten indirildikten sonra içine 5-6 ölçek hazır mama toz halinde katılır. Topaklanma durumunda tel süzgeçten geçirilir. . Son yıllarda süt çocukluğu döneminde inek sütünün hiç kullanılmaması yönünde olan görüşler giderek ağırlık kazanmaktadır. Yoğurt: Süt kaynatılır, elin dayanabileceği sıcaklığa kadar soğutulur. 1 litre süt içine bir çorba kaşığı yoğurt 1-2 kaşık sütle sulandırılarak eklenir, yavaşça karıştırılır. Hareket ettirmeksizin sıcaklığını koruyabilecek şekilde 3-4 saat bekletilir. Bir kase kadar ikindi öğünü olarak verilir. Kahvaltı: Çocuk altı ya da yedi ayını bitirdikten, sebze püresi, muhallebi, yoğurt gibi gıdalara iyice alıştıktan sonra kahvaltılara başlanır. Süt, beyaz peynir, reçel, pekmez, ekmek veya bebe bisküvisi başlıca malzemelerdir. Tuzu alınmış bir parça beyaz peynir ve reçel sütle ezilir. Karışıma ekmek içi katılır. Bu amaçla 3-4 bebe bisküvisi kullanılabilir. Kahvaltıya önce 1-2 tatlı kaşığı olarak başlanır, miktarı giderek arttırılır. Bal allerji yapma olasılığı nedeniyle bir yaşından önce tercih edilmez. İstenirse 1 çay kaşığı yağ eklenebilir. Bir süre sonra peynir, reçel, yağ ve ekmek sütten ayrı olarak verilebilir. Yumurta: Katı olarak pişirilmiş yumurtanın sarısı 1 çay kaşığı miktarından başlanıp giderek arttırılmak suretiyle kahvaltıya ilave olarak verilir. Bir haftanın sonunda bebeğiniz bir tam yumurta sarısı yiyebilir. İyice alışmış olan çocuklara yumurta kayısı kıvamında verilebilir. Yumurtanın beyazının bir yaşında önce verilmesi genellikle tercih edilmez. Tahıllı Çorbalar: Mercimek, yoğurtlu yayla, acısız tarhana çorbası gibi gıdalar, taze sebze çorbalarına alıştırılmış olan bebeklere 7. aydan sonra değişik tatları öğretmek amacıyla verilebilir. Köfte: Sebze çorbasıyla birlikte, yağsız sinirsiz üç kez çekilmiş dana kıymasından baharatsız olarak hazırlanmış 1-2 köfte 6. Aydan itibaren verilebilir. Balık ve Tavuk: Bebeğiniz yedi sekiz aylık olduğunda kıymaya alternatif olarak püre halinde öğle öğününde tavuk ve kılçıksız balık eti verebilirsiniz. Karaciğer: Kuzu ciğeri tercih edilir. Az tuzlu suda haşlanır, zarı çıkarılır, rendelenerek balık ve tavuk etleriyle dönüşümlü olarak sebze çorbalarıyla birlikte verilir. Çay: Çayın besleyici hiç bir değeri yoktur. Aksine diğer gıdaların besleyici değerini düşürür, barsaklardan demir emilimini bozarak kansızlığa yol açabilir. Bu bakımdan süt çocuğu beslenmesinde yeri yoktur. 6-8 AYLIK BEBEKTE BESLENME ŞEMASI: _____________________________________ 1. Öğün (saat 06.00-07.00) Kahvaltı + Anne Sütü Ara Öğün (saat 09.00-09.30) Meyve Suyu 2. Öğün (saat 11.30-12.30) Et + Sebze Maması + Anne Sütü Ara Öğün (saat 15.30-16.00) Yoğurt + Meyve Püresi + Ekmek 3. Öğün (saat 18.30-19.30) Sütlü Muhallebi + Anne Sütü Gece Öğünü Anne Sütü (1-2 kez) _____________________________________ Anne sütü verilmeyen bebeklerde bunun yerine uygun şekilde hazırlanmış hazır mama verilebilir. Ancak unutulmamalıdır ki hiç bir mama anne sütünün tam olarak yerini tutamaz. Bu nedenle bebeğinizi kendi sütünüzle beslemek için olabildiğince gayret gösteriniz. Et olarak 1 köfte, 5 tatlı kaşığı karaciğer veya tavuk ezmesi dönüşümlü olarak verilebilir. Sütlü muhallebi yerine mamalardan hazırlanmış muhallebiler ya da hazır unlu sütlü mamalar verilebilir. Sebze maması ve muhallebi öğünleri önceleri az miktarda başlanır, daha sonra 200-250 gram (bir kase dolusu) olarak hazırlanır. 9-12 AY ARASI BEBEĞİN BESLENMESİ: Çocuğunuz için bu dönemde özel yiyecekler hazırlamanıza gerek yoktur. Yetişkinler için pişirilen tüm ev yemekleri az yağlı püreler halinde bebeğe verilebilir. Örnek Mönü: Sabah: Kahvaltı 1 Bardak şekersiz süt 1 Yumurta sarısı 1 Tatlı kaşığı reçel ya da pekmez 1 Çay kaşığı yağ 1 İnce dilim ekmek veya 3-4 adet bisküvi Ara: Meyve püresi Öğle: Kıymalı sebze püreleri Dolma içleri, sebzeli köfteler Kuru baklagil püreleri Bir dilim ekmek içi (sebzelerle) Akşam: Muhallebi (veya öğle öğünün aynısı) Sebze olarak bakla ve patlıcan bebek beslenmesinde tercih edilmez. Bir yaşına basan bebekler aile sofrasına oturtulur, kendi kendine yemesi için teşvik edilir. Diğer sütlü besinlerin yanı sıra günde bir bardak süt içmesine özen gösterilir. 1-5 YAŞ ÇOCUK BESLENMESİ: Dokuz aydan sonra çocuğun temel gıdası olmaktan çıkan anne sütü 2 yaşına dek anne için uygun olan bir zamanda kesilebilir. Bir yaşından sonra 13-14 aylık olan çocuğa, çatal kaşık kullanma alıştırmaları yapılabilir. Ailenin diğer fertleriyle birlikte sofrada oturan çocuğun ayrı tabağı olmalı, neyi ne kadar tükettiğine dikkat edilmelidir. Bu dönemde de çocuklar günde dört öğün beslenmeli, temel besin gruplarından (süt ve sütlü gıdalar .. etler, yumurta ve baklagiller .. sebze ve meyveler .. unlu ve nişastalı besinler) yeterli ve dengeli tüketmelidirler. Ülkemizde en sık yapılan hatalardan biri çocuğu yemek suyuyla beslemektir. Hiç bir besleyici değeri olmayan bu beslenme biçimi uygulanmamalıdır. Her gün yarım litre süt çocuklara verilmelidir. Süt her şekilde verilebilir. Sütün içerdiği kalsiyum çocukların gelişimi için çok önemlidir. 25 gram peynirde de 200 gram sütteki kadar kalsiyum vardır. Her gün et ve baklagillerden bir ikisi beslenme listesinde bulunmalıdır. Her gün bir yumurta yedirilmelidir. Düzenli et verilen çocuklara gün aşırı olabilir. Günde bir ya da iki kez sebze verilmelidir. Günde bir iki kez meyve yenmelidir. Fazladan bir öğün meyve vermek sebzenin yerini tutabilir. Meyve suları da meyvenin yerine geçebilir. . Günde bir iki kez nişastalı besinler ve üç dilim ekmek beslenme listesinde bulunmalıdır. Çocuklara olabildiğince erken dönemde kendi kendilerine çatal kaşık kullanarak yemeleri öğretilmelidir. Her çeşit şekerleme, pasta, kek, dondurma sık sık verilmemesi gereken yiyeceklerdir. Öğünler arasında çocuğa şekerleme vermek iştahı azaltarak yetersiz beslenmeye yol açtığı gibi diş çürüklerinin de önde gelen nedenidir. Çay ve kahve verilmesi içerdikleri uyarıcı maddeler nedeniyle sinirliliğe yol açtığından bu içecekleri çocuklara hiç tattırmamak en iyisidir. Bu dönemde çocuklar ağız ve diş sağlığı konusunda eğitilmelidirler. 1,5 - 2 yaşına gelen çocuğun bir diş fırçası olmalı, macunsuz olarak fırçalama eğitimi verilmelidir. Üç yaştan itibaren diş macunu kullanmaya başlanabilir. Sevgili Anne ve Baba, Hazırlamış olduğum bu kısa ve özlü beslenme kılavuzunun, bebeğinizin yeterli ve dengeli beslenmesi için gösterdiğiniz çabada size yol göstererek yararlı olacağını umut ediyorum. Bebek beslenmesi ile ilgili kapsamlı ve kaliteli çok sayıda kaynak eseri kitapçılarda bulabilir, merak ettiğiniz ayrıntıları doktorunuzla konuşarak bilgilerinizi pekiştirebilirsiniz. Sağlıklı ve başarılı nesiller yetiştirmeniz dileğiyle .. . ÇOCUKLUK DÖNEMLERİNE GÖRE BESLENME. BÜYÜME VE GELİŞME. GİRİŞ Büyüme, hücre sayısı ve büyüklüğünün artışıyla vücut hacmi ve kitlesinin artışıdır. Gelişme ise hücre ve dokuların yapı ve içeriğinin değişimiyle bedensel olgunlaşmayı ifade eder. Çocukluk çağı, erkek ve dişi üreme hücrelerinin birleşmesi ile başlar ve ergenliğin tamamlanmasına kadar devam eder. Çoğunlukla bu iki kavram bir arada değerlendirilir. Çocukluk dönemini diğer dönemlerden ayıran en önemli özellik, gebeliğin başlangıcından ergenliğin tamamlanmasına kadar devam eden bir büyüme ve gelişme süreci oluşudur. Büyüme ve gelişme bu evrede zaman zaman daha hızlı seyreder. Doğadaki diğer canlıların yaşam süreçleriyle karşılaştırıldığında çocukluk çağı insanda çok daha uzundur. Çocuklar sürekli büyüyen ve gelişen organizmalar olmaları sebebiyle, sağlık durumlarını bozan her türlü etken, büyüme ve gelişme süreçlerini yavaşlatabilir, hatta durdurabilir. 0 - 1 yaş ya da süt çocukluğu dönemi olarak ifade edilen devrede, büyüme hızının belirgin olarak yüksek oluşu nedeniyle, maruz kalınan etkenler büyüme ve gelişme sürecinde daha ağır ve kalıcı değişiklikler yaratır. Normal büyümenin tarifi oldukça güçtür. Ancak kabaca, hastalık belirtisi göstermeyen, yaşına uygun bedensel büyüme ve olgunlaşma, ruh ve zeka gelişimi sergileyen bir çocukta büyüme ve gelişmenin normal olduğunu söyleyebiliriz. Yaşa uygunluk, toplumda daha önce sağlıklı çocuklarda yapılmış geniş çaplı araştırmalarla ortaya konmuş olan normal büyüme eğrilerine göre değerlendirilir. Büyüme ve gelişme durumunun yaşa göre normal, geri ya da ileri olduğunun belirlenmesi, çocuklarda klinik muayenenin en önemli bölümünü oluşturur. ÇOCUKLUK DÖNEMLERİ Çocuklar büyüme süreci içinde değişik dönemlerden geçerler. Her birinde farklı sorunların görülebildiği bu dönemler, doğum öncesi ve doğum sonrası olmak üzere önce iki gruba ayrılır, daha sonra kendi içinde alt gruplar halinde tasnif edilir (Tablo 1). DİĞER SAYFADA Tablo I I... Doğum Öncesi ( Anne karnında geçirilen ) Dönem A) Embriyonal Dönem ( 0 - 10 hafta ) B) Fetal Dönem ( 10 haftalıktan doğuma kadar ) II.. Doğum Sonrası Dönem A) Yenidoğan Dönemi ( 0 - 4 hafta ) B) Süt Çocukluğu Dönemi ( 1 ay - 12 ay ) C) Oyun Çocukluğu Dönemi ( 1 - 3 yaş ) D) Okul Öncesi Dönemi ( 4 - 5 yaş ) E) Okul Çocukluğu Dönemi ( kızlarda 6-10 yaş, erkeklerde 6-12 yaş ) F) Ergenlik Dönemi ( kızlarda 10-18 yaş, erkelerde 12-20 yaş ) Sevgili anne ve babalar, Tablo 1'de gördüğünüz, gebeliğin başlangıcından ergenliğin sonuna kadar olan evrelere, ilgili bölümlerde ayrıntılı olarak değinilecektir. Kendine özgü karakteristikleri nedeniyle her dönemde fizyolojik ve patolojik bulguların sınırları birbirinden farklı olduğundan, dönemlerin her biri kendi özellikleri çerçevesinde değerlendirilecektir. İntrauterin Dönem Günümüzde yaşamın döllenmeyle başladığı kabul edilmektedir. İntrauterin dönem dediğimiz gebelik süresi, bebeğin doğumdan sonraki yaşam standardını belirleyen en önemli evredir. Büyüme ve gelişme, en hızlı seyrini anne karnındaki dönemde gösterir. Özellikle gebeliğin ikinci yarısında boy ve tartı artışı daha da belirgindir. 10. haftada bütün organ taslakları tamamlanmıştır. 'de, gebelik haftasına göre bebeklerin büyüme eğrilerinde görüldüğü gibi anne karnındaki 12 haftalık bir bebeğin ağırlığı 18 gram, boyu 6,5 cm kadardır. 16. haftada ağırlık 135 gram, boy 16 cm olur. Bundan sonra sırasıyla haftalara göre tartı / boy değerleri: 20. haftada 340 gr / 25 cm, 24. haftada 570 gr / 33 cm, 28. haftada 900-1000 gr / 37 cm, 32. haftada 1600 gr / 40,5 cm, 36. haftada 2500 gr / 46 cm, 40. haftada 3400 gr / 51 cm kadardır. Sevgili anne ve babalar, çocuğunuzun büyüme ve gelişmesinin çeşitli faktörlerden etkilenebileceğini unutmamalısınız. Bebeğinizin büyüme ve gelişmesinde yavaşlama saptandığında daha sık ve yakın takibe girmeniz gerekmektedir. Günümüzde bebeğin gebelik evresi bir muamma olmaktan çıkmıştır. Yeni metodlarla bebeğinizin durumu belirlenebilmektedir. İntrauterin dönemin başlangıcı olan embriyonal dönemde (0-10 hafta) bebek, dış etkilere karşı son derece hassastır. Çoğu doğumsal anormallikler bu dönemde maruz kalınan etkenler sonucu meydana gelmektedir. Bu nedenle gebeliğin ilk haftalarında, diğer dönemlerden çok daha dikkatli olunmalıdır. Fetal dönem 11. haftada başlar ve doğuma kadar devam eder. Bu dönemde doku ve organların olgunlaşma süreci ile hızlı büyüme gerçekleşmektedir. Fetal büyümenin değerlendirilmesinde rahim büyüklüğü, ultrason, son adet tarihi ve bebeğe ait ölçümler gibi parametreler kullanılmaktadır. Fetal dönemde, özellikle gebeliğin ikinci yarısında bebeğin büyüme ve gelişmesi belirgin olarak hızlanmaktadır. Aşağıdaki tabloda sunulduğu gibi *bebeğe, *anneye, *plasentaya ve *çevreye bağlı nedenler bebeğin gelişimini çok çeşitli yönlerden etkileyebilirler. Bu faktörlerin önemli bir bölümü, girişimde bulunulduğunda bebeğin gelişimini iyi yönde etkileyebilecek özelliklerdir. Sevgili anneler, hayatınızın en önemli evresi olan gebelik döneminde sağlığınıza özen gösteriniz. Yeterli ve dengeli besleniniz. Düzenli olarak gebelik kontrollerinizi yaptırınız ve zararlı çevresel faktörlerden kaçınınız. Böylece bebeğiniz kendi genetik potansiyeli doğrultusunda en uygun şekilde büyüme ve gelişme gösterecektir. Tablo II Fetal Büyümeyi Etkileyen Faktörler I. Bebeğe Ait Nedenler: * Irk * Cinsiyet * Genetik * Kromozom anomalileri * Fetal infeksiyonlar * Doğumsal anomaliler * Çoğul gebelik (ikiz, üçüz, vb.) II. Anneye Ait Nedenler: A) İnfeksiyonlar B) İnfeksiyon Dışı Nedenler * Boy * Yaş ( <18, >35 ) * Azalmış besin alımı * Gebelikte yetersiz tartı alımı * Doğum öncesi düşük kilo * Yetersiz bakım * İlaç bağımlılığı, sigara ve alkol * Kronik hastalık (kalp, böbrek, şeker hast., astım..) * Yüksek tansiyon * Sık doğumlar . III. Plasentaya Ait Nedenler Plasenta, anneyle bebek arasında oksijen ve besin alışverişini sağlayan, "eş" olarak da adlandırılan bölümdür. * İnfeksiyon * Plasenta tartısı * Plasentada iletim bozukluğu * Plasenta tümörleri * Plasentanın kısmen ayrılması * İkizden ikize kan geçişi IV. Çevresel Nedenler * Çevre Hijyeni * Radyasyon * Yüksek irtifa Sevgili anne ve babalar, gördüğünüz gibi bebeğin anne karnında büyümesini etkileyen birçok faktör mevcuttur (Tablo II: I-IV. Maddeler). Bunlardan herhangi biri bebeğinizin büyümesini yavaşlatabilir. Hamilelik esnasında hekim denetiminde yapılacak düzenli takiplerle, büyümeyi etkileyen faktörler geç kalınmadan kontrol altına alındığında, anne karnındaki dönemde büyüme normal olacak, sağlıklı bir bebek dünyaya gelecektir. Yenidoğan Dönemi: Doğumdan sonraki ilk 4 hafta yenidoğan dönemidir. Dünyaya yeni gelmiş olan bebek, dış ortama hızla uyum sağlamak durumundadır. Anne karnındaki ideal dönem artık sona ermiştir. Kendi vücut ısısını kendisi düzenlemek, solunum, kan dolaşımı ve sindirim faaliyetleri gibi işlevlerini kendisi yerine getirmek zorundadır. Bu devrede uygun oda sıcaklığının sağlanması ve anne sütüyle beslenme son derece önemlidir. Her annenin sütü kendi bebeği için özeldir. Erken doğum yapan annenin sütü hızlı büyüyen ve yaşıtlarını yakalamaya çalışan prematüre bebeğin beslenmesi için yeterli miktarda protein, yağ ve kalori içermektedir. Sevgili anneler, bebeğinizin en iyi şekilde beslenmesini, büyüme ve gelişmesini sağlayan anne sütünü ondan esirgemeyiniz. Bebeğinizi doğar doğmaz ilk yarım saat içinde mutlaka emziriniz!.. Anne sütü ilk 4-6 ay sağlıklı büyüme ve gelişme süreci için tek başına yeterlidir!.. Sevgili anne ve babalr, yenidoğan bebeğinizin diğer dönemlerden farklı olarak hastalık belirtisi olmayan bazı fizyolojik özellikleri vardır ki bu özel durumları bilmenizin son derece yaralı olacağı kanısındayım. Sağlıklı bir yenidoğanın cilt rengi gül kurusu pembesidir. Doğumu izleyen ilk saatlerde daha koyu olabilir, ancak birkaç saat içinde normale döner. Koyu kırmızı renk devam ediyorsa kan hücrelerinin fazlalığı söz konusu olabilir. Solukluk ise kansızlığı düşündürür. Her iki durumda da gerekli kan tahlilleri yapılarak nedene yönelik tedavi ugulanmalıdır. Normal yenidoğanlarda göz kapaklarında el, kol ve bacaklarda hafif ödem saptanabilir. Doğumu izleyen birkaç gün içinde kendiliğinden düzelir. Ciltte küçük damar genişlemeleri görülebilir, çok belirginse doktorunuza danışınız. Kalça ve sırtta kurşuni mavi renkte doğum lekesi olabilir, herhangi bir hastalığa delalet etmez, 1 yaşına kadar kaybolur. Prematüre bebeklerde ciltte bol miktarda tüy bulunabilir, kısa sürede dökülür.Yenidoğanların yaklaşık %40'ında yüzde inci beyazı renkte, toplu iğne başı büyüklüğünde kabarıklıklar görülebilir, tedavi gerektirmez. Bazen anneden geçen hormonların etkisiyle bebeğin yüz ve boynunda sivilceler oluşabilir, kız çocuklarda vaginal akıntı olabilir, tedavi etmeye gerek yoktur, kendiliğinden geçer. Yine aynı nedenle yenidoğan bebeğin memeleri şiş olabilir. Kesinlikle sıkılmamalı, düzelme zamana bırakılmalıdır. Süt Çocukluğu, Oyun Çocukluğu ve Okul Öncesi Dönemi Süt çocukluğu dönemi 1 - 12 ay, oyun çocukluğu 1 - 3 yaş, okul öncesi çocukluk dönemi 4 - 6 yaş arasındaki evredir. Bu evreler birbirleriyle olan yakın ilişkileri nedeniyle bir arada ele alınmışlardır. Süt çocukluğu dönemi, yenidoğan döneminden sonra insan yaşamındaki en önemli evrelerden biridir. Bebeğin doğum sonrasında en hızlı büyüdüğü dönemdir. Bir yaşın sonunda çocuk, doğum ağırlığının 3 misline, boyu 1.5 misline ulaşır. Tablo III Yaş (aylar)................Tartı *(gr/ay).........................Boy* (cm/3 ay) 0 - 3 Ay.....................600 - 1000..................................8 4 - 6 Ay.....................600 - 800...................................8 7 - 9 Ay.....................400 - 600...................................4 10 - 12 Ay..................400 - 600..................................4 * 0 - 12 ay çocukların üçer aylık dönemlerde tartı artışı aylık, boy artışı 3 aylık artış olarak belirtilmiştir. Süt çocuğunda önceleri en hızlı büyüyen bölüm baştır. 6. aydan sonra göğüs çevresi genişler, 9. aydan sonra kol ve bacakların büyümesi öne geçer. Beyin, sinir ve kasların gelişimi baştan ayağa doğru olan bir rota izler. Bu nedenle çocuk önce başını tutar, sonra oturur, daha sonra yürüyebilir. Çocuğun istemli hareketler yapma, anlama, etrafla ilgilenme, istediklerini belirtme yetenekleri gelişir. Sevgili anne ve babalar, çocuğunuzu tabloda sunduğumuz rakamsal değerlerle kıyaslamayınız. Ancak büyüme-gelişme eğrisinde kendisine ait yerini bularak takibini yapabilirsiniz. Eğride normalden sapma (özellikle düşüş) gördüğünüzde doktorunuzla temasa geçerek altta yatan bir sorun olup olmadığının araştırılmasını sağlayınız. (Beslenmeyle ilgili sorunlar, infeksiyon hastalıkları vb..). Vücut Ağırlığı Ortalama doğum ağırlığı 3000-3500 gram kadardır. İkinci ve üçüncü çocukların doğum kilosu birinciden, erkeklerinki kızlardan fazladır. Zamanında doğan bebekler normal olarak ağırlıklarının % 5-10'unu, erken doğanlar tartılarının % 10-15'ini ilk bir iki hafta içinde kaybederler. Buna fizyolojik kayıp adı verilir. Çocuklar ilk 6 ay içinde ayda 600-1000 gram, sonraki 6 ay içinde ayda 400-600 gram ağırlık kazanırlar. Bir bebek 5. ayda doğum ağırlığının 2 katına, bir yaşın sonunda 3 katına, üç yaş sonunda 4 katına çıkar. 7. yaşın sonunda 7 katına ulaşır. 2 yaşından büyük çocuklarda normal vücut ağırlığını kabaca hesaplamak için Yaş X 2 + 8 formülü kullanılabilir. Bulunan rakam ortalama değerdir. Sevgili anne ve babalar, her çocuk kendi büyüme eğrisinde izlenmeli, ne kendi kardeşleriyle, ne de diğer ailelerin çocuklarıyla karşılaştırılmalıdır. Boy Uzunluğu Doğumda boy uzunluğu 48 ile 52 santimetre arasında değişmekle birlikte ortalama 50 cm kadardır. Sonraki 3 ay içinde 8 cm, ikinci 3 ay içinde 8 cm, üçüncü 3 ayda 4 cm, dördüncü 3 ayda yine 4 cm boy uzaması olur. Çocuklar ilk yaş sonunda doğum boylarının yarım katı olan 75 santimetreye, dört yaşında iki katına, 13 yaşında 3 katına erişirler. İki yaşından büyüklerde yaklaşık boy uzunluğunu bulmada Yaş X 5 + 80 formülü kullanılabilir. Elde edilen rakam ortalama boy uzunluğudur. Normal değerler ise çok geniş bir yelpazeye dağılır. Sevgili anne ve babalar, ağırlıkta olduğu gibi her çocuğun boy gelişimi yine kendi eğrisi üzerinde izlenmeli, başka çocuklarla hatta kendi kardeşleriyle bile kıyaslanmamalıdır. Baş Çevresi Baş çevresi doğumda ortalama 35 cm kadardır. 3. ayda 40,5 cm, 6. ayda 43 cm, 1 yaşın sonunda 46 cm olur. Yenidoğanda baş ve göğüs çevreleri eşittir. Birinci yaştan sonra göğüs çevresi baş çevresinden büyük olur. Süt çocuklarında baş çevresinin her ay ölçülmesi çok önemlidir. Baş çevresi eğrileri üzerinde değerlendirilen normalden sapmalar derhal ele alınmalı, nedenleri ciddiyetle araştırılmalıdır. Bu sayede örneğin kısaca beyin içinde su birikmesi olarak tarif edebileceğimiz "hidrosefali"nin erkenden tanınması ve hasar meydana gelmeden tedavi edilmesi mümkün olabilir. Benzer şekilde mikrosefali ( küçük kafa ) de tespit edildiğinde gecikmeden nedenleri araştırılmalı, sebebe yönelik tedavi yapılmalıdır. Diş Gelişimi Diş gelişimi çocuklarda büyüme ve gelişme süreciyle doğrudan ilişkili bir parametre olmamakla birlikte çocuğunuzun beslenmesi yönünden önem arzettiğinden diş gelişimine de kısaca değineceğim. İlk diş çıkarma zamanı daha çok ırsi eğilimlere bağlıdır. İlk diş ortalama 4 - 9. aylar arasında çıkar. Ancak 15 aya kadar gecikmesi de normal kabul edilir. Diş çıkarma sırasında hafif ateş, ishal, huzursuzluk görülebilir. Yerel içme suyunda flor yeterli değilse, diş çürüklerinden korunmak için kalıcı dişler çıkana dek günde 0,25 mg florun ağızdan verilmesi uygun olur. Sevgili ebeveynler, sağlıklı bir diş gelişimi için çocuğunuza diş fırçalama alışkanlığını mutlaka kazandırmalı, çocuk diş hekimlerince düzenli takibini sağlamalısınız. Kemik Gelişimi Kafada 6 adet bıngıldak bulunur. Bunların önde yeralan büyüğü ve arkadaki küçük olan elle kolayca farkedilir. Ön bıngıldak dışındakiler bir kaç ay içinde kapanırlar. Öndekinin kapanması ise 3 ile 18 aylar arasında gerçekleşir. Kapanmadaki gecikmeler doğumsal tiroid bezi yetersizliği, D vitamini eksikliği gibi hastalıkları öncelikle akla getirir. Araştırma sonuçlarına göre nedene yönelik tedavi yapılır. Kemiklerin gelişimi esnasında baş büyüklüğünün vücuda oranı, kulaç mesafeleri gibi bedensel oranlarda önemli değişiklikler olur. Çocuklarda oturma yüksekliği gelişmeyi değerlendirmede çok yaralı bir göstergededir. Boy uzunluğundan oturma yüksekliğinin çıkarılmasıyla bacak mesafesi elde edilir. Heriki değer için de normali yansıtan eğriler mevcuttur. Grafikler üzerinde yapılan değerlendirmeler, büyüme bozukluklarının erken tanısını olanaklı kılar. Kemik gelişimiyle igili bir sorun olduğunda bu konuda yetişmiş uzman bir hekim tarafından değerlendirilmesi gerekmektedir. Okul Çocukluğu Dönemi 6 yaşından cinsel olgunlaşma belirtilerinin başladığı ergenlik dönemine kadar çocuğun gelişmesindeki başlıca özellikler, gittikçe anne babaya olan yakın ilginin azalması; öğrenme, yarışma, ödev, sorumluluk ve başarma duygularının yerleşmesidir. İlkokula yeni başlayan çocuklarda kısa veya uzun süreli uyum sorunları çok yaygındır. Sınıfa annesiyle birlikte girmek, sınıfta durmamak, sıraya oturmamak, altını ıslatmak, altını kirletmek, ağlamak, derste gezinmek, birşeyler yemek gibi belirtilerle kendini gösteren uyum güçlükleri birkaç gün ya da birkaç haftayı bulabilir. Bazı çocuklarda okul fobisi görülebilir. Bu aşırı okul korkusu aslında okuldan korkma değil, anneye aşırı bağımlı olan çocuğun, okula gitmekle annesinden ayrılması sırasında ortaya çıkan anneden ayrılma korkusudur. Okula uyum sorunlarının çözümü için okula yeni başlayan çocukta okuma yazma öğrenmekten önce evdeki olumlu ilişkinin okulda da sürdürülmesi, bir tür anne baba modeli olan öğretmenin çocuğa duygusal doyumu sağlayacak şekilde davranması ve bizzat kendi davranışlarıyla da çocuk için iyi bir örnek oluşturması gereklidir. Sevgili anne ve babalar, aynı yaştaki çocukların tartı ve boy değerleri tıpatıp aynı olamayacağı gibi, aynı nörolojik ve ruhsal gelişim özelliklerini sergilemezler. Bu nedenle yaşa uygun beceriler değerlendirilirken, her bir çocuğun istenen tüm hareketleri yapması beklenmez. Ancak normalden sapmalar varsa, doktorunuza başvurarak nörolojik ve psikolojik durumunun değerlendirilmesini sağlamanız çok yararlı olur. Ergenlik Dönemi Ergenlik, çocukluktan erişkinliğe geçiş sürecidir. Bu süreç iç salgı bezlerinden salgılanan hormonlar tarafından başlatılır ve sürdürülür. Testis ve yumurtalık gibi cinsiyet organlarının ve cinse özgü dış görünüm özelliklerinin gelişmesi, büyüme ve kemik olgunlaşmasında belirgin hızlanma, vücut oranlarında ve bedensel yapıda değişiklik, ergenlik sürecinin özelliklerini oluşturur. Vücutta ergenliğe yol açan hormonal değişikliklerin başlamasından sonra dış görünümdeki ilk değişiklikler kız çocuklarında 10 (8-13), erkeklerde 12 (9,5-15) yaşında ortaya çıkar. Değişikliklerin tamamlanması genellikle 3-5 yıl sürer. Ergenlik döneminin sonunda -kızlarda otalama 16, erkek çocuklarda 18 yaşında- bireyin büyüme ve gelişmesi büyük ölçüde tamamlanmıştır. Adolesans, kimi zaman ergenlikle eş anlamda kullanılmakla birlikte aslında, hayatın bu devresinde vücutta oluşan biyolojik değişikliklere eşlik eden ruhsal gelişme ve psikososyal değişiklikleri de kapsayan bir terimdir. Ergenlikte Büyüme ve Gelişme Boy Büyümesi İlk 4 yaştan sonra büyüme hızı erkek ve kız çocuklarında benzer şekilde yılda 5-7 cm gibi oldukça durağan bir gidiş gösterir. Ergenlik belirtilerinin başlamasıyla beraber cinsiyet hormonlarının vücut kitlesini arttırıcı etkisiyle boy uzamasında belirgin bir hızlanma görülür. Kız çocuklarında ergenlik erkeklere kıyasla 2 yıl daha erken başlar. Bu nedenle büyüme hızlanması da kızlarda daha erken olur. 10-12 yaşlar arasında kız çocukları erkeklerden daha iri olurlar. Ergenlikte büyümenin en hızlı olduğu "büyüme hızı doruğu" kızlarda ortalama yılda 9 cm, erkeklerde ortalama yılda 10,5 cm'dir. Ergenlik sürecinin daha geç başlaması erkek çocuklara büyümede aşağı yukarı 2 yıl kadar bir süre kazandırır. Kalıtım faktörlerinin etkisine bağlı olarak ergenliğe erişme yaşı çok değişken olduğundan büyüme hızı doruğunun görüldüğü yaş da bir çocuktan diğerine farklılık gösterir. Bu nedenle aynı yaştaki iki çocuğun ergenlik belirtilerinin başlayıp başlamamış olmasına göre boy ve vücut yapılarında büyük farklılıklar olması doğaldır. Boy uzaması ergenliğin son evrelerinde giderek yavaşlar, kızlarda 16-18, erkeklerde 18-20 yaşlarında hemen hemen durur. Ancak 30 yaşa dek omurga büyümesinin bir miktar daha devam etmesi sebebiyle 3-4 milimetrelik bir artış gözlenebilir. Kilo Artışı Okul öncesi döneminden ergenliğin başlangıcına kadar olan evrede, boy büyümesine koşut olarak yıllık tartı artışı, 2-3 kilogram arasındadır. Ergenlikte vücut ağırlığı kızlarda yaklaşık 16 kg, erkeklerde 20 kg artar. Erkek çocuklarda kas gelişmesi ve iskelet kitlesinin artması vücut ağırlığının artmasında önemli pay alırken, kızlarda tartı artışı büyük ölçüde yağ depolanması sonucudur. Kemik Büyümesi ve Olgunlaşması İlk önce el ve ayakların büyümesi hızlanır. Bunu ön kol ve bacaklar, daha sonra üst kol ve uylukların uzaması izler. Ardından enine büyüme hızlanır. Kalçalar, göğüs ve omuzlar genişler. Kızlarda kalçaların, erkeklerde omuzların genişlemesi belirgindir. Yüz kemikleri hızla büyür, yüz görünümü değişir. Çene uzar ve kalınlaşır, burun büyür, profil değişir. Ergenlik öncesi kemik olgunlaşması kızlarda 2 yıl daha ileridir. Bu nedenle kız çocuklarda epifizler daha erken kapanır. Boy artışı erkeklerde 17-18 yaşlarına kadar sürerken, kızlarda büyüme 15-16 yaşlarında durur. Ergenlik Dönemiyle İlgili Sorunlar Vücuttaki yapısal değişikliklere ve çevreye uyum gerektiren bu dönem son derece duyarlı olunması gereken bir devredir. Çocukluktan çıkıp erişkinliğe ilk adımını atan insanın bedeninde ve biyolojik işlevlerinde meydana gelen değişikliklere alışması ve kabullenmesi, ayrıca fiziksel değişiklikleri nedeniyle çevresindekilerin kendisine karşı davranışlarına alışması gerekmektedir. Yine bu dönem okulda kendisinden beklenen sorumlulukların arttığı, içgüdülerini kontrol ederek davranışlarında ölçülü olmasının beklendiği bir dönemdir. Geleceği için meslek seçimi ve yaşam biçimi gibi konularda karar vermesi gerekmektedir. Sevgili ebeveynler, çocuğunuzun hem bedensel hem de ruhsal değişimlerin yarattığı karmaşanın içinde boğuştuğu erişkinliğe geçiş sürecinde, anne ve babasının mutlak desteğine gereksinimi vardır. Ona bir erişkin gibi yaklaşmanız, sevgi ve ilginizi hissettirmeniz, sorunlarını anlamaya çalışmanız kuşkusuz çok yararlı olacaktır.. .... ADIM ADIM SÜTTEN KESME ÖĞÜNLER / BESLENME BİÇİMİ 1-2.haftada (5 aylık) Öğle öğünlerinde tatması için sütünün yada mamasının yarısını verdikten sonra, bir çay kaşığı pirinç unu maması, sebze yada meyve püresi yedirin. Alışması için aynı tür püreyi üç gün üst üste verin. Biberonla besliyorsanız ara sıra bebeğinize kaynatılıp ılıtılmış su verin. Sabah erken: biberon/meme Kahvaltıda: biberon/meme Öğle: biberon/meme, katı besin İkindi :biberon/meme Gece : biberon/meme 3-4. haftada (5.5 aylık) Katı besini kahvaltı sırasında, beslenmenin ortasında tattırın. Pirinçunu maması verebilirsiniz. Öğle öğününde de katı besin miktarını 3-4 kaşığa çıkarın. Kaynatılıp ılıtılmış su yada sulandırılmış meyve suyu verebilirsiniz. İstemezse üstelemeyin. Sabah erken: biberon/meme Kahvaltıda : biberon/meme (2 kez Katı besin (az,arad)) Öğle :biberon/meme Katı besin (arttırın) İkindi :biberon/meme Gece: biberon/meme 5-6. haftada (6 aylık) İkindi öğününde de katı besine başlayın. Bunuda diğerleri gibi öğün ortasında yapın, yani önce biraz meme verin, arada biraz katı besin, sonra yine meme yada biberon. Başladıktan birkaç gün sonra öğle öğününde sebze püresinin ardından meyve püreside verin.(her birinden 2-3 çay kaşığı) Henüz erkende olsa fincan yada bardak ile tanıştırabilirsiniz. Şimdilik bu onun için yalnızca bir oyuncaktır. Sabah erken:(artık kaldırın). Kahvaltıda: biberon/meme (2 kez) Katı besin(arada) Öğlen: biberon/meme Katı besin(2 çeşit) İkindi: biberon/meme Katı besin Gece: biberon/meme 7-8. haftada (6.5 aylık) Öğle öğününde önce katı besin ile en son biberon yada meme ile besleyin. Bu aşamada ikindi de iki çeşit katı besin alabilir. İkindi de de katı besini ilk verin ve artık 5-6 tatlı kaşığı katı besini yiyebilir. Artık bebeğinize fincandan içmeyi öğretebilirsiniz. Ancak o içerken yalnız bırakmayın. Kahvaltı:Biberon/meme (2 kez) Katı besin (arada) Öğle:katı besin Biberon/meme İkindi:biberon/meme katı besin Gece:biberon/meme . 9-10. haftada (7 aylık) Öğle öğünlerinde katı besinden sonra fincandan süt içirmeyi deneyin. Meme ve biberon olmadan geçen birkaç günden sonra ikindi öğününede katı besin ile başlayın. Her öğünde fincanla mama, aralarda ise su ve sulandırılmış meyve suyu verin. Kahvaltı:biberon/meme Katı besin Öğle:katı besin (2 çeşit) Fincanda mama/süt İkindi:katı besin (2 çeşit) Biberon/meme Gece: biberon/meme . . . 11-12. haftada (7.5 aylık) Artık ikindide de biberon ile yada memeden vereceğiniz mama veya sütü fincandan içirmeye çalışın. Bu aşamada kahvaltıdaki katı besin ardından ikinci kere süt almak istemeyebilir. Yukarıdaki gibi Kahvaltı: biberon/meme (1 kez) Katı besin Öğle:katı besin(2 çeşit) Fincanla mama/süt İkindi:katı besin(2 çeşit) Fincanla mama/süt Gece:biberon/meme . 13. haftadan sonra (8 aylık ve sonrası) Kahvaltıda da biberon/meme yerine fincanda içeceği bir şeyler verin. Artık bebeğiniz üç öğündede katı besin almakta, ayrıca hazır mama içmektedir. Dokuz aylık olduğunda inek sütüde verebilirsiniz. Yukarıdaki gibi Kahvaltı:katı besin Fincanla mama/süt Öğle:katı besin(2 çeşit) Fincanla mama/süt İkindi:katı besin(2 çeşit) Fincanla mama/süt Gece:biberon/meme . BİBERONLA BESLEME BİBERONLA BESLEME. Bebeğinizi anne sütü yerine biberonla beslemeyi tercih edrseniz bunun dezavantajlarının yanında avantajlarıda vardır.Besleme işlemini bir başkasıda yapabilir,bebeğinizin ne kadar süt aldığınıda görebilirsiniz. Biberonla beslemenin en büyük dezavantajı bebeğinizde mide rahatsızlıkları ve ishale yol açacak bakterilere karşı daha dikkatli olmanız gerekecektir.Bunun için kullanacağınız tüm gereçleri sterilize etmelisiniz.Mama hazırlarken de hazırlama şekline harfiyen uymalısınız. Biberon memesinin deliklerini de sık sık kontrol etmelisiniz.Delik çok küçük olursa bebeğiniz boşa çaba harcar va yorulur. Biberon ile beslenen bebekler daha sonra anne memesini almakta zorlanabilirler. Kauçuk meme, uzun olup bebek çekmek zorunda kalmaz. Biberondan sonra anne memesine geçilen bebekler meme başını lastik meme gibiymişcesine emmeye çalışırlar. Meme başını çekmeyi öğrenemezler. · Bebek sadece meme başının ucunu emecek olursa: · Anne ağrı hisseder ve meme başı derisi zedelenebilir. · Bebek, laktiferöz sinüslara basınç yapamayacağı için süt akımı yetersiz olur. · Meme başına, oksitosin ve prolaktin reflekslerinin yeterli çalışması yönünden yeterli uyaran olamaz. · Bebek sinirlenir ve emmeyi rededer. Bu durumda anne sütün yetmediğini düşünür. Bu durum meme başı şaşkınlığı olarak isimlendirilir. Anne ve bebek eğitilmelidir. Emme Sorunları: Biberondan emmeyi öğrenen bebek, anne memesini reddeder. Meme başı şaşkınlığı adı verilen bir tablo ortaya çıkar. Anne sütü ile beslenmenin yetersiz ve başarısız oluşu çoğunlukla birkaç kez bile olsa denenen biberondur. Biberon Çürüğü : Normal koşullarda süt sıvı bir besin maddesi olduğundan ağızda çok kalmaz ve çürük oluşumuna neden olmaz. Ancak halkımız arasında çocuğun şekerli süt ile doldurulmuş biberonla beslenmesi ve bala veya reçele batırılmış yalancı emziğin uyumadan önce emdirilmesi yaygın bir alışkanlıktır. Ayrıca bazı anneler bebeklerini 2 sene gibi uzun bir süre anne sütü ile beslemektedirler. İşte bu şekilde beslenen çocuklarda 2-6 yaş arasında özellikle üst ön dişlerde yaygın kahverengi çürükler görülmektedir. Hatta çok ileri vakalarda dişlerin tamamı çürümektedir. Bu olay biberon çürüğü olarak adlandırılır. Etken devam ederse süt azılar da etkilenir.. KATI BESİNLERE GEÇİŞ KATI BESİNLERE GEÇİŞ. Erken başlanılırsa ishal ve alerjik hastalıklar artabilir. Annenin sütü azalabilir. Zayıflık ve aşırı beslenme gibi sonuçlar olabilir. Geç başlanılırsa büyüme geriliği,bağışıklıkta azalma ,ishal,vitamin eksikliği görülebilir. Bebeğinizi katı besinlerle tanıştırmak için en uygun zaman 3 ile 6 ay arasıdır. Bu dönemde günlük öğün sayısını artırmanız gerekir. Yeni besinlere başlarken çok çeşitler sunmamaya dikkat etmelisiniz. Bebeğe vereceğiniz en uygun yiyecekler tabiiki sizin hazırladığınız taze yiyeceklerdir. Yemeklerin kuru olmamasına kolay yutulabilmesine,ılık olmasına dikkat etmelisiniz. Püre yaptığınız yiyecekleri biraz kaynatılmış su ya da anne sütü ile yumuşatabilirsiniz.Yiyeceklerin bebeğe dokunup dokunmadığını çok iyi takip etmelisiniz. Çünkü bebek alışık olmadığından bu aylarda kabızlık ya da ishal daha çok olabilir. Ayrıca tuz ve baharat kullanmamalısınız. ÖNEMLİ BİLGİLER Anne sütü ya da adapte sütler 6 ay için yeterlidir. Yalnızca süte dayalı beslenme 5-6. aya kadar önerilebilir. 4.-5. aydan önce sebze verilmez. 5.-6. aydan önce et verilmez. . 4. VE 6. AYLAR :Yumuşak,topaksız ve yarı sıvı püreler verebilirsiniz. Yiyecekleri özenle hazırlamalısınız. Kaynamış su anne sütü,ya da hazır mamayla karıştırdığınız pirinç ununu verebilirsiniz. Soyulup haşlanmış havuçları püre haline getirerek verebilirsiniz. Patates püresini de havuç gibi hazırlayıp verebilirsiniz. Elma ya da armut püresi de verebilirsiniz. 6. VE 8. AYLAR:Besinleri ince ince kıymalı ya da rendelemelisiniz. Artık eline çubuk biçiminde çiğ sebzeler verebilirsiniz. Meyve ve sebze verirken sap ve çekirdeklerini ayıklamalı ,püre ya da rende yapmalısınız. Bu aylarda bebeğinize kıyılmış tavuk ,beyaz balık eti ,haşlanmış yumurta,yoğurt,muz ve peynir gibi yiyecekleri verebilirsiniz. 8. VE 9. AYLAR:Bu aylarda yemek taneleri biraz daha büyük olabilir. Kendi kendine yemeyi öğrenebilir. Kızarmış ekmek ,kırmızı et ,çorba,makarna,pirinç, şeftali,kayısı gibi yiyecekleri verebilirsiniz. 10. VE 12. AYLAR:Bu aylarda bebeğiniz evde yediğiniz hemen herşeyi yiyebilir. Soyulmuş domates,iyi pişmiş lahana ,ton balığı,çilek,portakal,ananas,piliç gibi yeni lezzetlerle tanışabilir. Ek Gıdalara Geçerken Nelere Dikkat Etmeli ? Çocuğun ayına uygun büyüme ve gelişme sürecini destekleyen, değişik tatlarla tanışmak suretiyle sonraki aylarda kolay yeme alışkanlığı kazandıran, besleyici değeri yüksek ama allerji yapma niteliği az olan besinlerdir. Meyve suyu veya meyve püresi, sebze çorbası veya sebze püresi, muhallebi, yoğurt, peynir, reçel, bisküvi, ekmek, yumurta bebek beslenmesinde önde gelen ek gıdalardır. Ek gıdaları kaşık ya da bardakla veriniz. Yeni deneyeceğiniz yiyecekleri çocuk açken alışık olduğu yiyeceklerden önce veriniz. Miktarı daima azdan başlayarak arttırınız. Yeni gıdaların allerji yapıp yapmadığına dikkat ediniz. Bu nedenle aynı gün içinde birden fazla yeni besin denemeyiniz. Şüpheli bir gıdayı kestiğinizde belirtilerin geçip geçmediğini kontrol ediniz. Bir iki gün sonra yeniden deneyiniz. Bebeğinizin hoşlanmadığı önemli yiyecekleri zaman zaman yeniden deneyiniz. BEBEK YEMEYİ REDDEDERSE Katı yiyeceklere başlandığında genellikle bebekler şu bilinen kuralı izler; şüphedeyse, yediklerini kusar. Katı yiyeceklere yeni başlayanlar doğal olarak yeni tadlara, niteliklere ve katı beslenmenin metoduna değişken bir tavır sergilerler Bir hafta isterler, diğer bir hafta istemezler. Böyle bir durumda size aşağıdaki önerileri sunuyoruz : Kaşık olarak parmak ucunuzu kullanın Bebekler kaşığa nazaran parmakları daha hoş karşılarlar. Bir parça pirinci ya da muz püresini parmaklarınıza koyun ve bunu oradan emmesine izin verin. Bu şekilde rahat yemeyi öğrendikten sonra, bir miktar yiyeceği dilinin ucuna yerleştirin böylece zamanla dilinin ucundaki yiyeceği geriye doğru boğazına atarak yutmayı öğrenebilir. Bazen dilinin tam ortasına yiyeceği yerleştirmek bu prosedürü öğrenmesini teşvik etmeye yardımcı olur. Plastik kaşık deneyin Metal kaşıklar soğuk hissi verir ve bebeğinizin öğünlerinde başka bir şeyin dikkatini çekmesini istemiyorsanız bu soğuk metal kaşıkları kulanmayın. Yemesi için zorlamayın Bebeğinizi beslemenizdeki amaç, ona yeni tadlar, nitelikli gıdalar ve yeme metodlarını tanıtmaktır. Bu süreçte, bebeğiniz sık sık iki ileri bir geri şeklinde gelişme gösterecektir. Zaman zaman bebeğinizin katı yiyecekleri reddetmesi beklenen birşeydir. Bu olduğu zaman, bırakın ve başka bir gün deneyin. Bebeğiniz hazır olduğunda yiyecektir.. İlk yaş içinde ortalama beslenme sayısı DOĞUM - 1 HAFTALIK 6 - 10 1 HAFTALIK - 1 AY 6 - 8 1 AY - 3 AY 5 - 6 3 AY - 7 AY 4 - 5 7 AY - 9 AY 3 - 4 9 AY - 12 AY 3 Süt çocuklarının bir öğünde aldıkları yaklaşık besin miktarı YAŞ 1 ÖĞÜNDE ALINAN MİKTAR 1 - 2 HAFTA 60 - 90 ml. 3 HAFTA - 2 AY 120 - 150 ml. 2 AY - 3 AY 150 - 180 ml. 3 AY - 4 AY 180 - 210 ml. 5 AY - 12 AY 210 - 240 ml. PREMATÜRE BEBEĞİN BAKIMI Hazırlayan: Yrd. Doç. Dr. Münevver Türkmen, Neonatolog Adnan Menderes Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları AD, Aydın PREMATÜRE BEBEĞİN BAKIMI Prematüre bebek, zamansız gelen misafir ! İnsan yavrularının , büyümesi ve organlarının dış ortama uyum sağlayacak şekilde gelişmesi için belli bir süreyi anne karnında geçirme zorunluluğu vardır. Bu süreden önce, yani 37. haftasını tamamlamadan önce doğan bebeklere prematüre bebek denir. Prematüre bebeklerin yaşayabilme şansları bilim ve teknolojideki ilerlemelerle artmıştır. Anne adayının prematüre bir bebek doğurma riski varsa, doğumun yenidoğan yoğun bakımı verebilecek bir merkezde gerçekleşmesi bebeğin yaşama ve yaşamını sağlıklı devam ettirme şansını artıracaktır. Hasta bebeklerin , prematüre bebeklerin yoğun bakımının ve tedavisinin yapıldığı ünitelere yenidoğan yoğun bakım ünitesi denir. Yenidoğan yoğun bakım ünitesinde neler vardır ? Küvözler (inkübatörler) bu ünitelerin temel unsurlarıdır. Burada bebekler tıpkı anne karnında olduğu gibi ısıtılır, nemli bir ortamda tutulur, enfeksiyonlardan korunur. Yine bu ünitelerde bulunan ventilatörler, solunumu yetersiz olan bebeklerin solunumuna yardım eden, gelişmiş teknoloji ürünleridirler. Böylece akciğerleri olgunlaşmadan doğan bebekler yaşam şansı kazanırlar. Küvözlere yerleştirilen minik bebeklerin solunum, kalp atışları ve vücut ısıları gibi hayati fonksiyonlarını takip etmek için bebeklerin vücutlarının çeşitli yerlerine problar bağlanır. Bu bağlantılar sayesinde bebekler daha güvenli bir şekilde izlenebilecek, sık sık dokunularak rahatsız edilmeleri önlenecektir. Annelerin, babaların bebeklerine dokunmaları bebekler ve ebeveynler açısından son derece önemlidir. Böylece bebek ile anne ve baba arasında duygusal bir bağ oluşacak, bebeğin yaşam şansı daha da artacak. Yoğun bakım personeli annelerin uygun şekilde giyinip üniteye girmeleri için cesaretlendirmeli, hatta bebeklerinin bakımına katılabilmelidir. Bu katılım annenin stresini azaltacak, bebeğine bağlanacak, evdeki bakımı daha da kolaylaşacaktır. Neonatolog ne demektir ? Yenidoğan bebeklerin bakımı ve tedavisi ile ilgilenen uzman doktorlara neonatolog denmektedir. Yine bu ünitelerde çalışan hemşireler de konularıyla ilgili özel eğitim almışlardır. Yenidoğan ünitelerinde prematüre bebeği yatan ebeveynler ve yakınları öncelikle bebeğim yaşayacak mı ? endişesini taşırlar ve stres altındadırlar. Özellikle anne ve babaların stresleri ile baş edebilmeleri için oluşmuş sosyal destek grupları onlara yardımcı olmaktadırlar.. . Prematüre doğan bebeklerde en sık rastlanan sorunlar nelerdir ? Erken doğan bebeklerin akciğerlerinde sürfaktan denen bir maddenin yeteri kadar yapılamamasına bağlı olarak, doğumundan sonraki saatlerde inleme, solunum sıkıntısı gelişebilir. Bu hastalığa respiratuar distres sendromu denir. Bu bebekler, eksik olan maddenin solunum yolu ile verilmesiyle tedavi edilebilebilmektedirler. Erken doğan bebeklerin beyinlerindeki solunum merkezinin yeteri kadar olgunlaşmamasına bağlı olarak solunumları zaman zaman duraksayabilir. Bu 20 saniyeyi aşan solunum duraksamasına apne denir. Bebek büyüdükçe kendilinden düzelir ancak bebek yoğun bakım ünitesinde izlenirken çok sık apne gelişirse önce ilaç tedavisine başlanır. İlaç etkili olmazsa solunum makinesine bağlamak gerekebilir. Prematüre bebeklerin sindirim sistemi yeteri kadar olgunlaşmadan doğdukları için beslenmeye başlandıktan kısa süre sonra nekrotizan entrokolit denen barsak hastalığı gelişebilir. Bu hastalık besin intoleransı, safralı kusma veya safralı mide içeriği, karnında şişme şeklinde başlar, bebeğin hayatını tehlikeye sokabilir. Bu durumda hemen beslenme kesilerek bebek damar yoluyla beslenmeye başlanır. Bu aşamada tespit edilen bebeklerin çoğu iyileşir. Bazen de cerrahi girişim gerekebilir, hayatın daha sonraki döneminde başka barsak sorunları da ortaya çıkabilir. . Sarılık yenidoğanların çoğunda görülen fizyolojik bir durumdur. Bebeklerin kırmızı kan hücrelerinin bir kısmının parçalanmasına bağlıdır. Bu sarılık bazen fizyolojik sınırları aşabilir, fototerapi (ışın tedavisi), kan değişimi gerekebilir. Prematüre retinopatisi prematüre doğan bebeklerin göz damarlarında gelişen, körlüğe yol açabilen bir sorundur. Yenidoğan yoğun bakım ünitelerinde izlenen çok erken doğan bebekler prematüre retinopatisi açısından yakından izlenirler. Anne karnındaki bebeklerin akciğerleri işlevsizdir. Bunun için sağ kalpten akciğerlere gönderilen kan duktus arteriozus denen bir bağlantı ile ana atar damara geçer. Bu kanalın doğumdan sonra hemen kapanması gerekir. Çok küçük prematürlerde bu kapanma gerçekleşmeyebilir. Bu durum bebeğin kalbini yorduğu için ilaçla kapatılmaya çalışılır. Kapanma gerçekleşmezse cerrahi girişimle kapatılır. Prematüre bebek ne zaman beslenir ? Prematüre bebekler bir takım sorunları nedeniyle ağız yoluyla veya sonda ile bir süre beslenemeyebilirler. Bu süre boyunca anne sütü salgısının devam etmesi için süt sağma pompalarından faydalanılabilir. Sağılan süt daha sonra verilmek üzere dondurularak saklanabilir. Sağılan anne sütü daha sonra bebeğin durumuna göre ağızdan veya burundan yerleştirilen bir sonda aracılığı ile bebeğe verilebilir. Prematüre bebek ne ile beslenmeli ? Prematüre bebekler için en uygun besin kendi annelerinin sütüdür. Prematüre doğum yapan annelerin sütleri zamanında doğum yapan annelerin sütlerine göre daha fazla protein içerir. Bebeklerin büyüme ve gelişmeleri yakından takip edilerek yeteri kadar beslenip beslenmediği anlaşılabilir. Bu bebeklerin kemik gelişimlerinin normal olması için D vitamini , kansızlık gelişmesini önlemek için de demir almaları gerekmektedir. D vitaminini yeteri kadar almazlarsa prematüre bebeklerde kolayca raşitizm gelişebilir. Bebek ne zaman evde bakılabilecek duruma gelir ? Kuvözde izlenirken belli ağırlığa ulaşan, annesini emen veya biberonla beslenen bebekler bir süre kuvöz dışında izlenmeye başlanırlar. Vücut ısısını dış ortamda koruyabilen, solunumları düzenli olan, oksijen tedavisine ihtiyaç göstermeyen bu bebeklerin yavaş yavaş eve gitme zamanı geliyor demektir. Prematüre bebeklerin aşıları ne zaman başlanır ? Prematüre doğan bebekler tıpkı zamanında doğan bebekler gibi iki aylık olunca aşılarına başlanmalı ve düzenli olarak yapılmalıdır. Prematüre doğan bebek akranlarının boy ve kilosuna ne zaman ulaşır ? Birçok erken doğan bebek iki ya da üç yaşında boy ve kilo olarak yaşıtlarını yakalarlar. Bazıları ise daha yavaş büyür ve küçük yapılı erişkinler olarak kalırlar. Prematüre bebeğin evde bakımında nelere dikkat edilmeli ? Bu bebekler yenidoğan yoğun bakım ünitelerinin hareketli, sesli, ışıklı ortamına alışkın olduklarından bir süre evlerini yadırgayabilir, huzursuz olabilirler. Ama kısa sürede evlerine alışırlar. Kaldıkları oda sıcak olmalıdır. Giysileri de yaşadıkları ortama uygun olmalıdır. Bu bebekler enfeksiyonlara çok yatkındırlar. Onun için odasına fazla ziyaretçi kabulü uygun değildir. Özellikle kış aylarında kalabalık, hele hele sigara içilen ortamlardan uzak tutulmalıdır. Çok kolaylıkla üst veya alt solunum yolu enfeksiyonu gelişebilir. Bebeklerde ateş, beslenme azlığı, aktivitesinde azalma, çok sık dışkılama gibi normalden farklı bir durum gözlendiğinde hemen doktorunun aranması bilgi verilmesi uygun olur. Hazırlayan: Yrd. Doç. Dr. Münevver Türkmen, Neonatolog Adnan Menderes Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları AD, Aydın . . AŞILAR, BAĞIŞIKLIK SİSTEMİ VE AŞIYLA KORUNULABİLEN HASTALIKLAR. TARİHÇE Tarihte aşı konusunda ilk uygulamanın M.Ö. 590 yılında Çin'de Sung Hanedanı döneminde çiçek hastalığından korunmak için ciltteki iltihaplı maddenin sağlıklı kişilerin burnunun içine verilmesi olduğu bilinmektedir. Sistemli aşılama ise ilk kez yine çiçek hastalığına karşı olmak üzere 1796 yılında Edward Jenner tarafından başlatılmıştır. Bağışıklık biliminde o günden bu güne çok büyük ilerlemeler olmuştur. Aşılama ile ilgili ayrıntılı bilgiler Jenner'den 100 yıl kadar sonra, Pasteur tarafìndan elde edilmiştir. Bu büyük bilim adamı, infeksiyon hastalıklarının kaynağının mikroplar olduğunu keşfetmiştir. Ayrıca mikropların zayıflatılmış, hastalık yapamayacak hale getirilmiş biçimde insanlara verilmesiyle, bireyin bulaşıcı hastalıklardan korunabileceğini kanıtlamıştır. Pasteur, 1885 yılında daha önce köpeklerde etkinliğini kanıtladığı kuduz aşısını, bir köpek tarafìndan ısırılmış olan Joseph Meister adlı kişiye uygulamıştır. Bu uygulama insan bağışıklamasındaki en önemli atılımdır. 1892 yılında Laffnike adlı araştırıcı kolera aşısını, 1896 yılında Wright tifo aşısını geliştirmiştir. Bu gün BCG adıyla bildiğimiz tüberküloz (verem) aşısı Calmette ve Guerin tarafìndan 1921 yılında geliştirilmiştir. Ramon ve Glenny 1923'te difteri aşısını, aynı yıl Madsen boğmaca aşısını ve 1927 yılında Ramon ve Zoeller tetanoz aşısını üretmişlerdir. Bundan sonra kullanıma sunulan çeşitli aşılar birbirini izlemiştir. 1932 yılında Sellard ve Laigret sarı humma aşısını, 1937 senesinde Salk ilk influenza aşısını ve 1949 yılında Smorodintsev canlı kabakulak aşısını geliştirmiştir. Salk 1954 yılında ölü çocuk felci aşısını, Sabin 1957'de canlı zayıflatılmış ağızdan uygulanan çocuk felci aşısını geliştirmiştir. Kızamık aşısı 1960 yılında önce Edmonston ve daha sonra Schwartz tarafından oluşturulmuştur. 1962'de kızamıkçık aşısı Weller, Neva ve Parkmann adlı araştırıcılar tarafından geliştirilmiştir. Ölü kabakulak aşısını 1966 yılında Weibel, Buynach, Hillemann ve daha sonra Takashashi üretmeyi başarmışlardır. İnsan hücrelerinde üretilen ilk kuduz aşısı 1967 yılında Victor tarafından gerçekleştirilmiştir. Takashashi 1973 senesinde su çiçeği, Maupas ve Hillemann 1976'da ilk kez hepatit B (sarılık) aşısını uygulamışlardır. 1968 yılında meningokok C menenjiti aşısı, 1971 senesinde meningokok A menejiti aşısı geliştirilmiştir. 1978 yılında pnömokok infeksiyonlarına karşı kullanılmak üzere pnömokok aşısı üretilmiştir. Bu gün genel olarak menenjit aşısı olarak bilinen Hemofilus influenza tip B aşısı 1980 yılında geliştirilmiştir. Sonraki senelerde bir arada kullanılan çeşitli aşılar geliştirilerek kullanıma sunulmuştur. Aşı geliştirme çalışmaları halen aktif olarak devam etmektedir. Aşılama çalışmalarında güdülen başlıca amaç, insanların aşı ile önlenebilir hastalıklardan ölümlerini engellemek, yarınımızı emanet edeceğimiz kuşakların daha sağlıklı yetişmesini sağlamaktır. BAĞIŞIKLIK SİSTEMİ VE AŞILAR Vücuda giren yabancı maddelerin etkisizleştirilmesi, dışarıya atılması ya da yok edilmesi için vücudun geliştirdiği bütün doğal düzenleri bağışıklık olarak tanımlamak olasıdır. Doğumla birlikte anne karnındaki steril çevreden ayrılan bebek, dış ortamda çok sayıda mikroorganizma ve yabancı madde ile karşı karşıya kalır. Bağışıklık sisteminin görevi, öncelikle bu maddeleri vücuda girdikleri yerde tutmak, yayılmalarını engellemek ya da geciktirmektir. İnsan vücudunda bağışıklık sistemi (immun sistem), çeşitli organlar ve değişik hücrelerin rol aldığı düzenlerle yabancı maddeleri ve mikropları yok edebilmektedir. Sistemi oluşturan organlar şunlardır: Timus Kemik İliği Dalak Lenf Düğümleri Bağışıklık sisteminin askerleri olarak düşünebileceğimiz çeşitli hücreler, olgunlaşma süreçlerinin değişik aşamalarında bu organlarda bulunur ve kan yoluyla vücuda dağılarak nerede ihtiyaç varsa orada görevlerini yerine getirirler. T ve B lenfositleri, makrofajlar, polimorflar ve trombositler gibi farklı gruplar halindeki bu hücreler, insan bedeninde yabancı maddelere ve mikroplara karşı durmaksızın sürdürülen savunmanın en önemli unsurlarıdırlar. Timus göğüs boşluğu içinde yeralan iki parçadan oluşan bir organdır. Küçük çocuklarda akciğer filmlerinde rahatlıkla farkedilecek kadar büyük olan bu organ zamanla küçülür. Kemik iliği ise kemiklerin ortasında bulunan yağlı ve gözeli bir dokudur. Kırmızı kan hücreleri de dahil olmak üzere bütün kan hücreleri burada yapılır. Daha önce sözünü ettiğimiz T lenfositleri buradan timusa giderek olgunlaşır ve bağışıklık sisteminde üstlendikleri görevleri yerine getirmek üzere yeniden kana karışırlar. Dalak, sol böğrümüzün arka bölümünde yeralır. Kırmızı kan hücreleri ve immun sistemin beyaz kan hücreleri için depo olarak görev yapar, aynı zamanda kandaki yabancı maddelerin büyük bir kısmını süzer. Lenf düğümleri vücudun bir çok bölgesinde gruplar halinde bulunur. Boyun, koltuk altı, kasıklarda olduğu gibi yüzeyde bulunan bezeler kolaylıklla farkedilebilir. Ancak göğüs ve karın boşluğunda da çok sayıda lenf düğümü mevcuttur. Bunların başlıca görevi vücuda giren yabancı maddelere karşı bir süzgeç oluşturarak, mikropların vücuda yayılımlarını engellemek ya da geciktirmektir. Düğümler içinde bağışıklık sistemine ait sayısız hücre bulunmakta, bu hücreler insana zarar verebilecek maddelerin geçişine engel olmaya çalışmaktadırlar. Bu mücadele sırasında lenf bezeleri şişerek elle ya da gözle farkedilebilecek boyutlara ulaşabilmektedir. Bağışıklık sisteminde yer alan hücreler, mikrorganizmalarla olan savaşlarını farklı silahlarla yaparlar. Bir grup hücre (makrofajlar, polimorflar ve bazı T lenfositleri) doğrudan mikropları yok edebilecek donanımlara sahiptirler. Bir başka grup hücre ise (B lenfositleri) kan dolaşımına antikor denilen sıvısal maddeler salgılayarak kendilerinin bulunmadığı ortamlarda dahi tanıdıkları mikropların ölmelerini sağlarlar. İşte bu hücresel ve sıvısal bağışıklık tepkileri birarada görev yaparak, yabancı madde ve mikrop bombardımanı altında yaşayan insanoğlunun, dünyadaki varlığını sürdürmesini sağlamaktadırlar. Bir mikrop türü çeşitli bariyerleri aşarak vücuda yayıldığı zaman hastalık meydana gelir. Belli bir süre içinde destek tedavileriyle ya da kendiliğinden hastalık atlatılır, o mikroba karşı bir bağışıklık sağlanır. Bir kez daha aynı mikroorganizma ile karşılaştığında vücut ve immun sistem bu mikrobu tanıdığı için artık hazırlıklıdır, hastalık oluşmadan onu yok eder. Biz bu durumu fark etmeyiz. Bağışıklık ömür boyu kalıcı olabilir, bazan da bir süre içinde etkinliğini kaybeder. Sistem aynı mikropla karşılaştığında ne yapması gerektiğini hatırlayamaz, yeniden hastalık oluşabilir. Bağışıklık sistemi her zaman başarılı değildir. Kimi zaman hastalığa yenilir, en etkili antibiyotikler dahi etkisiz kalabilir ve nihayet ölüm meydana gelebilir. Bu nedenle bağışıklık sistemleri erişkinlere göre daha zayıf olan çocukların öldürücü ve sakat bırakıcı hastalılara karşı bağışıklıklarının daha bu tip hastalılarla hiç karşılaşmadan sağlanmış olması gerekir. Bu amaçla mikropların zayıflatılmış, hastalık yapamayacak hale getirilmiş şekillerinin vücuda verilmesiyle, bağışıklık sisteminin uyarılmasını sağlamak üzere aşı dediğimiz sıvılar geliştirilmiştir. Aşılar, içerdikleri zayıf ya da ölü mikroorganizmalarla immun sistemi uyararak, hücresel ve veya sıvısal bağışıklık yanıtını oluşturmaktadırlar. Böylece hastalık oluşmadan o hastalığa karşı direnç meydana gelmektedir. Ancak unutulmamalıdır ki hiçbir aşı temsil ettiği mikrooganizmanın kendisi kadar etkili bir cevap oluşturamaz. Bu nedenle kalıcı ya da uzun süreli bir immun direnç için aşıların belli aralıklarla tekrarı gerekmektedir. İdeal bir aşı, hastalık belirtisine yol açmadan, en az hastalığı geçirmekle edinilecek kadar bağışıklık sağlayan aşıdır. Her aşı en iyi bağışıklık yanıtı sağlacak sıvılarla ve kendisi için en uygun olan vücut bölgesine uygulanır. Kimi aşılar ağızdan (çocuk felci), kimileri adale içine (karma vb..) verilir. Bazı aşılarla tek sefer uygulama yeterliyken, bazılarının uygun aralıklarla yinelenmesi gerekmektedir. Ancak usulüne uygun şemalar dahilinde ve tam olarak yapılan aşılama programlarıyla başarılı bir korunma sağlanabilir. Aşılarla sağlanan "aktif edinsel" bağışıklığın yanısıra, antikor denilen sıvısal maddelerin çocuklara hazır olarak dışardan sunulması, kısa süren bir koruma sağlamasına karşın hastalıklardan korunmada önemli bir yer tutar. Bu antikorlar, anneden çocuğuna rahim içindeyken kan yoluyla geçebildiği gibi anne sütüyle de aktarılabilmektedir. Buna "pasif doğal" bağışıklık adı verilir. Süt verme süresince ve doğum sonrasında 4-6 ay süreyle süt çocuğunu bir çok hastalığa karşı korur. Bir de "pasif edinsel" bağışıklık mevcuttur. Yine bir süre için etkili olan bu immun yanıt, piyasada satılan çeşitli "gamma globulinler" ile sağlanır. Gamma globulin preparatları insanlardan, hayvanlardan ya da genetik teknolojilerle elde edilen tekli veya çoklu antikor karışımlarıdır. Yeri geldikçe her bir öge ayrıntılarıyla ele alınacaktır.. AŞILAMADA ANA HEDEFLER 1 yaşındaki çocukların en azından %90'ının aşılanması. Yenidoğan tetanozunun ortadan kaldırılması. KIZAMIK vakalarının %90 oranında ve bu hastalığa bağlı ölümlerin %95 oranında azaltılması. Çocuk Felcinin yeryüzünden silinmesi. Çocukların 6 hastalığa karşı aşılarının 1 yaşlarını doldurmadan tamamlanması. Her anne babanın çocuklarını hangi hastalıklara karşı NEREDE, NE ZAMAN, KAÇ KEZ aşılatması gerektiğini bilmesidir. AŞILAMA (BAĞIŞIKLAMA) çalışmaları, halk sağlığı alanında gerçekleştirilen en büyük atılımdır. Söz konusu çalışmaların toplumda başarılı olabilmesi için bağışıklamanın çocuk ve toplum sağlığı yönünden taşıdığı önem geniş kitlelere anlatılmalı ve ailelerde çocuklarını AŞILATMA İSTEĞİ uyandırılmalıdır. Toplumda AŞI BİLİNCİ'nin yaygınlık kazanmasıyla aileler çocuklarının aşılarını ZAMANINDA ve TAM OLARAK yaptırmalıdırlar. AŞILAMADA TEMEL İLKELER Anne sütünün, bebeğinizin ilk aşısı olduğunu unutmayınız. Sağlık kuruluşuna herhangi bir nedenle getirilen her çocuğun aşı kartı incelenmeli, önemli bir rahatsızlığı olmayan her çocuğa mutlaka aşı yapılmalıdır. Hafif ateş, soğuk algınlığı, nezle gibi rahatsızlıklarda çocukların aşılanması tehlikeli değildir. Hafif gripal infeksiyon belirtileri olduğu için anne babalar çocuklarını aşıya götürmemekte, bazan da böylesi bir durumda hekimler gereksiz yere aşıyı ertelemektedirler. BU YANLIŞ BİR UYGULAMADIR! Bazı aşılar tek bir seferde, bazıları ise aralıklarla uygulandığında bağışıklık sağlar. Bu nedenle aşılamaya zamanında başlanmalı, takvime uygun olarak aşılama sürdürülmelidir. Birden fazla aşı bir arada yapılabilir. Ancak aksi belirtilmedikçe aynı iğnede karıştırılmaz ve herbirinin farklı bacak ya da kola yapılması önerilir. Anne ve babaların bilmesi gereken en önemli nokta şudur: Bir çocuğun tam aşılı olması için İLK YAŞ İÇİNDE EN AZ BEŞ KEZ AŞIYA GÖTÜRÜLMELİDİR. Aşı yapıldıktan sonra çocuk ağlayabilir, huzursuz olabilir, ateş ya da döküntüsü olabilir. Ateş varsa düşürmek için çocuğu soyunuz, ılık su banyosu yaptırınız veya eklem yerlerine ıslak bezler koyunuz. Ateş düşürücü şurup, bol içecek ve sıvı gıdalar veriniz. Belirtiler üç günden uzun sürerse ya da başka yakınmalar varsa doktorunuza danışınız. Gebelik süresince veya aşıdan sonraki üç ay içinde gebe kalma olasılığı olanlara kızamıkçık gibi canlı aşılar YAPILMAMALIDIR. Ağır ilerleyici sinir sistemi hastalığı olanlara, havale geçirenlere, kan ve lenf kanseri gibi kötü huylu hastalığı olanlara aşı yapılması gerektiğinde mutlaka doktorunuza danışınız. AŞILAMA PROGRAMLARI Aşılama yoluyla hastalıklara karşı kalıcı ya da uzun süreli bir korunma sağlayabilmek için aşıların bir program dahilinde belli aralıklarla tekrarlanması gerekir. Aşı programları oluşturulurken çocukların bağışıklık sistemlerinin infeksiyonlara karşı yanıt verebilme yetenekleri, mevsimler, hastalıkların yayılma yolları ve toplumların sosyoekonomik koşulları gibi bir çok faktör göz önünde bulundurulur. Bu nedenle rutin olarak uygulanan aşılama programları ülkeler arasında bazı farklılıklar gösterir. Gelişmiş ülkelerde yenidoğan tetanozu tümüyle, verem ise büyük oranda kaybolmuş hastalıklar olduğundan gebelere tetanoz, yenidoğanlara BCG aşısı uygulanması, bu ülkelerin aşı programlarında yer almaz. İsveç ve Avusturya gibi bazı ülkelerde canlı çocuk felci aşısı yerine rutin olarak ölü çocuk felci aşısı kullanılmaktadır. Amerika Birleşik Devletlerinde çocukların hemen hemen tamamı kızamığa karşı aşılıdır ve bu ülkede kızamık hastalığı, toplumdan neredeyse tamamen silinmiş durumdadır. Gelişmekte olan ülkelerde ise dünyaya gelen çocukların binde beşi çocuk felci sonucu sakat kalmakta; yüzde biri yenidoğan tetanozu, yüzde ikisi boğmaca ve yüzde üçü kızamık nedeniyle ölmektedir. Verem hastalığı da dahil edildiğinde sayılan hastalıklar nedeniyle tüm dünyada her yıl 5 milyon çocuk hayatını kaybetmekte, bir o kadarı da sakat kalmaktadır. Çocukluk çağı hastalıklarını aşılamayla önlemek için "aşıyla önlenebilir hastalıklar"ın herbirinin çeşitli özellikleri ve ölüme yolaçma sıklığının çok iyi bilinmesi gereklidir. Bunun yanında toplumsal ve ekonomik gelişmeler, eğitim durumu, göçler ve bölgesel yapı göz önünde bulundurulmalıdır. Eğer çocuklar gereken biçimde korunabilecekse, aşıların sırası, zamanı ve birlikte yapılacak aşılar belirlenmelidir. Çocukların olabildiğince erken yaştan itibaren, eldeki en etkili ve en basit olanaklarla nasıl korunabileceğinin saptanması başlıca amacımız olmalıdır. Etkili bir bağışıklık için, temel aşıların doğru ve eksiksiz yapılması esastır. Verilecek aşı miktarları, enjeksiyon sayıları ve aralarındaki süreler, ilk ve daha sonraki tekrarlar gerektiği şekilde uygulanmalıdır. Enjeksiyonlar arasındaki ideal süre 1 ay olmakla birlikte çeşitli nedenlerle daha erken ya da geç yapılan uygulamalarda programa yeniden başlanmasına ya da enjeksiyonun tekrarlanmasına gerek yoktur. . Rutin Aşı Takvimi Yaş Aşı Doğum Hepatit B 1 ay Hepatit B 2 ay BCG 2 ay DTP + TOPV 3 ay DTP (*) + TOPV 4 ay DTP (*) + TOPV 6 ay Hepatit B 9 ay Kızamık 16 ay DTP (*) + TOPV 4-6 yaş DTP (*) + TOPV 14-16 yaş dT (**) . Hepatit B: B tipi sarılık aşısı. BCG: Verem aşısı. DTP: "Difteri Boğmaca Tetanoz" karma aşısı. TOPV: Ağızdan "Çocuk felci" aşısı. dT: Eriştin tip difteri aşısı içeren "difteri Tetanoz" aşısı. (*) İlk karma aşıyla havale ve bilinç kaybı gözlenenlere DT (Difteri Tetanoz" aşısı uygulanır. (**) Erişkin tip difteri Tetanoz aşısı bulunamazsa yalnızca Tetanoz aşısı yapılır. 10 yılda bir tekrarlanır. Ana Çocuk Sağlığı Merkezi ve Sağlık Ocaklarında rutin olarak uygulanmayan diğer aşılar: "Kızamık-Kızamıkçık-Kabakulak" MMR (15. ay ve 5 yaş), "Hepatit A" (0.1.6. ay), "Hemofilus influenza tip b" Hib (DTP+TOPV ile beraber) ve "Su çiçeği" aşılarının (15. ay MMR ile beraber) olanaklar elveriyorsa rutin olarak uygulanması sağlanmalıdır. . Aşı Kampanyaları Sağlık ve sosyo ekonomik düzeyin yetersiz olduğu gelişmekte olan ülkelerde, rutin aşı uygulamalarıyla bağışıklama çoğu kez yeterli olmamaktadır. Hemen hemen bütün infeksiyon hastalıklarının her yerde ve yaygın olarak bulunması, teknik olanaksızlıklar vb nedenlerle hedef kitlenin istenilen oranda aşılanamaması söz konusudur. Bu durumda olabildiğince fazla sayıda çocuğun aşılanabilmesi için kampanyalara ihtiyaç duyulmaktadır. Kampanyalar, bir hastalığı tümüyle ortadan kaldırmak amacıyla da yapılabilmektedir. Ağızdan çocuk felci aşısının son dört yıl içinde çok sayıda ülkede aynı tarihlerde kampanyalar halinde uygulanması, yok etme çabalarına iyi bir örnektir. Bu yaygın kampanyada amaç çocuk felcini, tıpkı çiçek hastalığında olduğu gibi tamamen yeryüzünden silmektir. RUTİN OLARAK UYGULANAN AŞILAR 1983 yılında UNICEF (Dünya Çocukları Yardım Fonu) tarafından başlatılan "Çocuk Yaşatma Devrimi"nin ilkelerinden biri de tüm çocukları aşı ile korunulması mümkün, öldürücü ve sakat bırakıcı altı hastalık olan tüberküloz (verem), difteri, boğmaca, tetanoz, çocuk felci ve kızamıktan korumaktır. Ülkemizde bu aşıların uygulanmasına öncelik verilmektedir. T.C. Sağlık Bakanlığı 1998 yılı itibariyle hepatit b aşısını da rutin aşı takvimi içine almıştır. . Aileler çocuklarını bir yaşını doldurmadan önce b tipi sarılık, tüberküloz, difteri, boğmaca, tetanoz, çocuk felci ve kızamığa karşı aşılatmış olmalıdırlar.. Aşılar, çocukları bir çok tehlikeli hastalıktan korur. Aşılanmamış çocuklarda beslenme bozukluğu, sakatlık ve ölümler aşılı olanlardan daha sık görülür. Rutin Olarak Uygulanan Aşılar . BCG (Verem) Difteri-Boğmaca-Tetanoz Çocuk Felci (ağızdan, canlı) Kızamık Hepatit B (B tipi sarılık) Güncel Aşılar Kızamık-Kızamıkçık-Kabakulak (MMR) Hemofilus influenza Tip B (Hib) Hepatit A (A tipi sarılık) Asellüler Boğmaca Çocuk Felci (adale içine, ölü) Su Çiçeği Grip (influenza) Diğer Geliştirilmekte Olan Aşılar Parazit Aşıları AIDS'e karşı aşı Kanser Aşıları Diğer . Verem Aşısı (BCG) Verem (tüberküloz) insanlığın en eski hastalıklarından birisidir. Tüberkülozla ilgili bilinen en eski tıbbi kayıt, milattan bin yıl kadar öncesinde yaşamış Çinli bilim adamı Huang Ti Nei-Ching'e aittir. Arkeolojik araştırmalada bulunan, binlerce yıl öncesine ait insan iskeletlerinde, tüberküloza bağlı değişiklikler tespit edilmiştir. Bu saptamanın ilk örneği 1908 yılında Smith ve Ruffer tarafından Mısır'da ortaya çıkarılan 3000 yıllık mumyada tespit edilen omurga tüberkülozudur. Verem hastalığına neden olan mikrobu ilk kez tanımlayan araştırıcı Dr. Robert Koch'tur. Bin sekiz yüzlü senelerin ikinci yarısında yaşamış olan ünlü bilim adamının balgamdan elde ettiği ve tüberkülin adını verdiği süzüntü, günümüzde halen verem hastalığının teşhisinde "PPD" deri testi olarak kullanılmaktadır. Aradan geçen yıllar içinde hastalığın tanı yöntemleri ve tedavisi konusunda çok büyük ilerlemeler olmasına rağmen tüberküloz, bugün gelmiş olduğumuz noktada hala bir halk sağlığı sorunu olarak önemini korumaktadır. Hatta son yıllarda verem vakalarında belirgin bir artış meydana gelmiştir. Tüberküloz, özellikle akciğeri tutan, ancak vücudun hemen her organına yerleşebilen, sinsi seyirli bir infeksiyon hastalığıdır. Hastalığa neden olan etken Mikobakterium adlı mikroptur. Sıklıkla solunum yoluyla bulaşır. Çocuklarda %90 oranında akciğerlere yerleşir. Ayrıca ağız içi, bademcikler, barsaklar ve deriye yerleşmesi de söz konusu olabilir. Hastalık bulaştıktan 6 hafta kadar sonra ilk belirtiler görülmeye başlar. 38º C civarında ateş, halsizlik, iştahsızlık, hafif öksürük, bazan eklem ağrısı görülür. Kuşkusuz bu belirtiler sadece verem hastalığında görülmez. Çekilen akciğer röntgeninde şişmiş lenf bezelerinin tespiti öncelikle verem hastalığını düşündürür. Tedavi edilmeyen akciğer veremi ilerler; akciğer zarını, iç organları, kemikleri ve nihayet beyin zarlarını tutarak menenjit sonucu ölüme yolaçabilir. Tüberküloz hastalığının tanısı zor, tedavisi uzun süreli, pahalı ve zahmetlidir. Tüberküloz menejitte geç tanı konulan çocuklarda tedaviye rağmen ölüm ya da ağır sakatlıklar kaçınılmaz olabilmektedir. Yine her hastalıkta olduğu gibi verem hastalığından korunma da hastalığın tedavisinden çok daha kolaydır. Verem aşısı (BCG), tüberküloz mikroplarına karşı yüksek derecede koruma gücüne sahip bir aşıdır. Bebek 1 veya 2 aylık olduğunda sol omuzdan deri içine yapılır. Uygulandıktan sonra oluşan beyazlık yarım saat içinde kaybolur. Birkaç hafta içinde yara oluşur, sekizinci haftada kabuklanır. Doğumdan sonraki 3 ay içinde herhangi bir araştırmaya gerek olmaksızın BCG aşısı yapılabilir. Ancak üç aydan büyük çocuklara PPD testi yapılıp negatif bulunduğu taktirde aşı uygulanır. Test pozitif bulunursa bebek, ileri araştırma, kesin tanı ve tedavi için takibe alınır. Sağlıklı bireylere uygulanan aşının koruma süresi yaklaşık 5 yıl olduğundan ilkokul 1. sınıfta verem aşısı tekrarlanmalıdır. Karma Aşı (Difteri-Boğmaca-Tetanoz) (DPT) Difteri, boğmaca (pertusis) ve tetanoz aşılarından oluşan bir karma aşıdır. Rutin aşı takvimindeki sırasına uygun olarak yapılır. Bu bölümde her biri ayrı ayrı ele alınacaktır. Difteri, bir kaç günlük kukuçka devresi sonrasında belirti veren, ani seyirli, Korinebakteriyum adlı mikrop tarafından meydana getirilen bulaşıcı bir hastalıktır. Milattan iki yüzyıl kadar önceki kayıtlarda difteriye ait bilgiler yer almaktadır. Tipik olarak boğazda solunum yollarını tıkayabilecek boyutlarda gri beyaz renkli, plakalar halinde bir zar tabakasının oluşumu söz konusudur. Öksürük, nefes darlığı ve ateş eşlik eden belirtilerdir. Difteri aşısı 1923 yılında Ramon tarafından geliştirilmiştir. Çocukları aşılama programları 1926 yılından beri uygulanmakta olduğu halde difteri, 1950'li yılların başına kadar ölüm nedeni olarak önemini korumuştur. II. Dünya savaşından sonra yoğun aşı uygulamaları sayesinde bu hastalık artık geçmişte olduğu gibi sık görülmemektedir. Süt çocuklarına karma aşı içinde bir iki ay arayla üç kez uygulanır. Son enjeksiyondan 1 yıl ve 5 yıl sonra tekrar dozları yapılır. Altı yaşından sonra karma aşıdaki difteri miktarı azaltılarak erişkin dozu (dT) uygulanır. 10 yılda bir tekrarlanır. Boğmaca, halen çok bulaşıcı, üç dört yılda bir salgınlar yapan, ölümcül olabilen bir çocukluk çağı hastalığıdır. Solunum yoluyla bulaşır ve süt çocuklarında ağır seyreder. Anneden bebeğine doğumdan önce koruyucu antikorların geçmemesi bu hastalık için özel bir sorun oluşturur. Bu durumda erken aşılama boğmaca için büyük önem arzeder. Hastalık, "Bordatella pertusis" adı verilen mikrop tarafından meydana getirilir. Kuluçka devresi 10-14 gün kadardır. Başlangıcı belli belirsiz kırıklık ve hafif öksürük şeklindedir. Bir iki hafta içinde gelişen, kriz halindeki öksürük nöbetleri çok tipiktir. Gün içinde 30 kez ve herbirinde 10-15 öksürük gözlenebilir. Antibiyotik tedavilerine rağmen şikayetler haftalarca sürebilir. Küçük çocuklarda ölüme yol açabileceği için özellikle dikkatli olunması gerekmektedir. Boğmaca aşısı, karma aşı içinde takvime uygun zamanlarda uygulanır. Dört yaşından sonra aşıya bağlı yan etkiler daha fazla görüldüğü için karma aşıdan çıkarılır. Aşının asellüler formu uygulandığında sinir sistemiyle ilgili istenmeyen etkiler daha az görülmektedir. . Asellüler boğmaca aşısına ve hangi durumlarda boğmaca aşısının takvim dışında bırakılması gerektiğine güncel aşılar başlığı altında ayrıntılı olarak değinilecektir. Tetanoz, tüm dünyada görülebilmekle birlikte, sıklığı başarılı aşı uygulamalarının gerçekleştirilebilmesi ölçüsünde faklılık gösterir. Az gelişmiş ülkelerde en sık ölüme yol açan 10 hastalıktan birisidir. Her yıl dünyada 1 milyon kişinin tetanozdan öldüğü tahmin edilmektedir. Kirli yaralardan vücuda giren Klostiridyum tetani adlı mikrobun neden olduğu hastalığın kuluçka devresi 3 ile 30 gün arasında değişebilmektedir. Yüz adalelerinde kasılmalar ilk belirtidir. Zamanla tüm vücutta kasılmalar meydana gelmektedir. Evde doğum, yenidoğan tetanozu için oldukça önemli bir risk faktörüdür. Sağlıksız koşullarda doğum yapan anne ve bebeği tetanoza yakalanabilir. Anneler bu hastalığa karşı aşılanmamışlarsa doğan her 100 bebekten birinin ölümü kaçınılmazdır. 1993 yılında ülkemizde, hamile kadınların ancak %21'i tetanoza karşı aşılanabilmiştir. Gebeliğin ilk aylarından itibaren birer ay arayla aşı olarak hem kendinizi, hem de bebeğinizi tetanoza karşı koruyabilirsiniz. İlk gebeliğinde iki doz aşı yaptıran annenin ikinci gebeliğinde bir doz aşı yaptırması yeterlidir. Bebek ise ilk yılında üç kez karma aşı ile aşılanmalı , bir yıl ve beş yıl sonra aşı tekrarlanmalıdır Çocuk Felci Aşısı ( TOPV) Çocuk felci, "poliovirus" adı verilen mikroorganizmanın neden olduğu önemli bir hastalıktır. Özellikle gelişmekte olan ülkelerde ciddi bir toplum sağlığı sorunudur. Basit bir gripal infeksiyon gibi ilk belirtilerini veren hastalık, bir hafta içinde ortaya çıkan, bacaklardan başlayıp yukarı doğru ilerleyen felç tablosuyla dramatik bir hal alır. Kaslardaki güçsüzlük, solunum adalelerini de içine alırsa, destek sağlanmadığı taktirde ölüme neden olabilir. Felç gelişen olgularda ölüm sıklığı % 5 -10, sakat kalma oranıysa %40 kadardır. Hastalığın herhangi bir tedavisi olmadığı için aşıyla korunma çok çok önemlidir. İlk çocuk felci salgını 1887 yılında Stockholm'de tanımlanmıştır. 1950'li yıllara dek denenen çeşitli aşılama yöntemleri başarısızlıkla sonuçlanmıştır. 1954 yılında Salk ölü çocuk felci aşısını (IPV), 1957'de Sabin canlı-zayıflatılmış-ağızdan uygulanan çocuk felci aşısını (TOPV) geliştirmiştir. Bu gün hala bu iki araştırıcının aşıları yaygın olarak kullanılmaktadır. Canlı polio (çocuk felci) aşısının kullanımı kolaydır. Ağızdan iki damla verilerek uygulanır. Uygulama sonrasında emzirmenin bir zararı olmamakla birlikte, aşının çıkarılması olasılığına karşı bebek yakından izlenmelidir. Kusulursa aşı tekrarlanmalıdır. Ölü aşı ise iğneyle adale içine verildiği için uygulanması daha zordur. Ancak yan etki sıklığı çok daha azdır. Ağızdan verilen çocuk felci aşısının (oral polio) toplumsal bağışıklığın sağlanmasında özel bir rolü vardır. Zayıflatılmış aşı virusu dışkıyla atıldığı için özellikle kampanyalar aracılığıyla tüm ülkeye yayılır, virusla temas eden aşılanmamış çocuklar da dolaylı olarak bağışıklık kazanırlar. Ülkemizde canlı aşı, kullanım kolaylığı yanında bu nedenle de tercih edilmektedir. Gelişmiş ülkelerde ise ölü aşı ön planda yer almaktadır. Kızamık Kızamık, yalnızca insanlarda görülen, salgınlar yapan önemli bir hastalıktır. Dünyada her yıl 1,5 milyon çocuğun kızamıktan öldüğü tahmin edilmektedir. Hastalık, solunum yoluyla yayılır, son derece bulaşıcıdır. Hasta çocuklar kızamık virusunu, döküntülerin ortaya çıkmasından 4 gün öncesiyle 5 gün sonrası arasında çevrelerine yayarlar. Kuluçka devresi 10 -12 gün kadardır. Kızamık, 2 - 5 yılda bir 3 - 4 ay süren salgınlara yol açar. İlk belirtiler halsizlik, huzursuzluk ve ateştir. Daha sonra gözlerde kızarıklık, öksürük, burun akıntısı ve nadiren eklem ağrıları ortaya çıkar. Üç dört gün içinde ciltte kırmızı renkli döküntüler belirir. Alından başlayan döküntüler 3 günde ayaklara ulaşır. Ateş beş gün içinde düşer. Devam etmesi ciddi bir sorun olduğunun habercisidir. Kızamık, orta kulak iltihabına yol açabilir. Bu problem, gelişmekte olan ülkelerde sağırlığın en sık görülen nedenidir. Zatürre ve beyin iltihabı gibi ciddi hastalıklar görülebilir. Bu durumda kızamığın ölüme neden olma sıklığı en yüksek düzeye ulaşır. Doğumdan sonraki ilk aylarda bebek, anneden geçmiş olan antikorların etkisiyle bu hastalığa karşı korunur. Ancak daha sonra korunma yetersiz kalır. 9 ayını dolduran her bebeğe en kısa zamanda kızamık aşısı yaptırılmalıdır. İyi bir bağışıklık sağlamak için aşının bebek 15 aylık olduğunda tekrarı uygun olur. Bu devrede kızamık-kızamıkçık-kabakulak aşısı önerilir. Hepatit B Aşısı Viral hepatitler, gelişmiş ve gelişmekte olan ülkelerde önemli bir toplum sağlığı sorunudur. Son yıllarda yapılan bilimsel çalışmalarla sarılık (hepatit) yaptığı bilinen beş virus tanımlanmıştır. Bunlar Hepatit A, B, C, D ve E viruslarıdır. Halihazırda yalnızca A ve B hepatiti için aşılar mevcuttur. Başka bir çok virusun daha sarılığa yol açabileceği hatırda tutulmalıdır (Hepatit F,G, EBV, CMV, vb). Hepatit A ve E hafif seyirlidir, genel olarak kronikleşmediği bilinir. B, C ve D ise müzminleşebilir, hayatı tehdit edebilir. Hepatit A virus çocukluk çağındaki hepatitlerin (sarılık) başlıca nedenidir. Hepatit B infeksiyonu çocuk olguların üçte birini oluştururken, Hepatit C hemen hemen %20 oranında saptanır. Hepatit D çok nadir olarak ve Hepatit B hepatitiyle birlikte görülür. Hepatit B virus, A hepatitinden farklı olarak daha çok yakın temas, cinsel ilişki, kan yolu ve anneden bebeğine anne karnındayken geçiş biçiminde bulaşır. Hastalığın belirtileri hepatit A'ya benzer. Ancak müzminleşme görülebilir. Hastalığı geçirenlerin tam olarak iyileşememesi durumunda ömür boyu taşıyıcılık, kronik aktif hepatit adı verilen müzmin karaciğer iltihabı ve ilerde siroz ve kanser ortaya çıkabilir. Genel olarak kronikleşme olasılığı %10 kadardır. Ancak çocuklarda, özellikle anne karnındayken alınan infeksiyon durumlarında müzminleşme ve hızlı gelişen karaciğer yetersizliği daha sık olarak karşımıza çıkmaktadır. Hastalığın başlıca kaynağı kendisinde hiçbir belirti olmayan sessiz hepatit B taşıyıcılarıdır. Eşler birbirlerine ve istemeden çocuklarına bu hastalığı bulaştırabilmektedirler. Hepatitin AIDS'ten çok daha kolay bulaştığı hatırda tutulmalı, ülkemizde hemen hemen her 10 kişiden birinin bu hastalığın taşıyıcısı olduğu bilinmeli, hastalık meydana geldiğinde tedavisinin mümkün olmadığı göz önüne alınarak Hepatit B aşısının rutin aşı takvimine dahil edilmesi olanaklar elverdiği ölçüde sağlanmalıdır. Ülkemizde ücretsiz olarak ancak bir yaş altındaki çocuklara hepatit b aşısı uygulanabilmektedir. Hepatit B Aşısı, çocuk doğar doğmaz başlanmak koşuluyla 0. 1. 6. aylarda uygulanır. Beş senede bir tekrarlanır. Ailesinde hepatit taşıyıcısı olan bebekler 0. 1. 2. ve 12. Aylarda aşılanmalıdır. Eğer anne taşıyıcıysa bebeğine, aşıya ilaveten 0. ve 3. aylarda hepatit B'ye özgü gamma globulin (Hepatit B Hiperimmun Globulin) yapılması önerilmektedir. Poliklinik koşullarında herhangi bir risk faktörü ve temas öyküsü olmayan çocuklara rutin aşı öncesi kan testi yaptırmaya gerek yoktur. Testin yarar/maliyet oranı düşüktür. Aşılar tamamlandıktan sonra yalnızca risk grubunda olan çocuklarda yeterli bağışıklığın oluşup oluşmadığını saptamak üzere kan testi yapılabilir. Bütün çocukların rutin olarak testten geçirilmesi gerekmez. Hepatit B ile temastan hemen ve bir ay sonra yapılan immun globulin %75 oranında koruyuculuk sağlar. Cinsel temastan sonra ise iki hafta içinde immun globulin yapılmalıdır. Hepatit B ülkemiz için ciddi bir sorundur. Bulaşma yollarının bilinmesi, aşı ile korunma ve temas sonrası immun globulin yapılması gibi önlemlerle hastalığın kontrol altına alınması mümkündür. Bedelinin sosyal güvenlik kurumlarınca karşılanıyor olması, hepatit B aşısının kullanımını yaygınlaştırmıştır. GÜNCEL AŞILAR Kızamık-Kızamıkçık-Kabakulak Aşısı (MMR) Kızamıkçık infeksiyonu bütün dünyada yaygın olarak görülmektedir. Çeşitli ülkelerde yapılan çalışmalarda doğurganlık çağındaki kadınların ortalama %20'sinin kızamıkçık geçirmemiş olduğu gösterilmiştir. Kızamıkçık genellikle solunum yoluyla bulaşır. Annenin gebeliğinin ilk üç ayında kızamıkçık geçirmesi durumunda bebeğin etkilenme olasılığı çok yüksektir. Kızamıkçık hastalığı yüz yıllardır varolmasına rağmen, gebelikte geçirildiğinde çocukta katarakt, doğumsal kalp anomalileri vb anomalilere yolaçabileceğine ilk kez 1941 yılında Dr. Gregg tarafından dikkat çekilmiştir. 1960'lı yılların başlarında geliştirilen aşıyla hastalığa karşı korunmada ilk başarılı adım atılmıştır. Hastalık çoğunlukla deri döküntüleriyle başlar. Bazan halsizlik, baş ağrısı ve hafif ateş gözlenebilir. Döküntüler üç gün içinde kaybolur. Ensede, kulak ardında ve boyunda lenf bezelerinin şişmesi oldukça tipik bir bulgudur. Hamilelikte annenin geçirdiği kızamıkçık infeksiyonunun bebeği belirgin biçimde etkilemesi nedeniyle hastalığın önlenmesi çok önemlidir. Birçok gebe kadında, infeksiyon sonucu düşük meydana gelirken, yaşayan önemli sayıda bebekte doğumsal anormallikler meydana gelir. Göz ve kalp anomalileri, küçük kafa ve zeka geriliği ortaya çıkabilir. Kızamıkçığa karşı aşılamada asıl amaç, hamile kadınların anormal çocuk doğurmalarına yol açan bu hastalığın önlenmesidir. Doğurganlık çağına gelmeden genç kızların aşılanarak kızamıkçığa karşı bağışıklanmaları gerekmektedir. Tüm çocukların 15 aylık ve 5 yaşında iki kez MMR aşısıyla aşılanmasıyla bu sorun çözümlenmiştir. Eğer bir kadın kızamıkçık geçirmemişse ve gebe kalmayı düşünüyorsa hamile kalmadan en erken üç ay önce aşılanmalıdır. Kabakulak, ilk kez milattan 5 yüzyıl önce modern tıbbın babası Hipokrat tarafından tanımlanmıştır. İkinci dünya savaşında askerler arasında salgınlar yaparak dikkat çekmiştir. 1960'lı yıllarda yaygın olarak uygulanmaya başlanan MMR aşısıyla sıklığı belirgin olarak azalmıştır. Ancak ülkemizde hala her yıl çok sayıda vaka tespit edilmektedir. Özel kurum ve kuruluşlar tarafından rutine konmuş olan MMR aşısı uygulaması giderek yaygınlaşmaktadır. Hastalık 16-18 günlük kuluçka devresinden sonra tükrük bezlerinin şişmesiyle kendini belli eder. Çocuklarda selim seyreden bir hastalık olmakla birlikte %10 oranında menejite yol açar. Ancak menejit tablosu nadiren hayatı tehdit eder. Yetişkin erkeklerde %20-30 olasılıkla testislerde şişme ve iltihap meydana gelebilir. Heriki testis etkilendiğinde kısırlığa yol açabilir. 9 aylıkken kızamık aşısı uygulanmış olan bebeklere 15 aylık olduklarında kızamık-kızamıkçık-kabakulak (MMR) aşısı yapılması tavsiye edilir. Eğer çocuğa kızamık aşsı yapılamamışsa 12 aylıktan itibaren MMR uygulanabilir. Kızamık-kızamıkçık kabakulak aşısının 5 yaşında tekrarlanması gerekmektedir. Hemofilus influenza Tip B Aşısı (Hib) Beş yaşından küçük çocuklarda ciddi mikrobik hastalıkların en sık nedenlerinden birisi olan "Hemofilus influenza tip b" özellikle süt çocuklarında menenjite neden olmaktadır. Bu özelliği nedeniyle hastalığa karşı geliştirilmiş olan Hib aşısı ülkemizde "menejit aşısı" olarak tanınmaktadır. Oysa bu mikrop menejit dışında kanda mikrop üremesi, zatürre, kalp zarı iltihabı ve eklem iltihabı gibi ciddi seyreden başka hastalıklara da yol açmaktadır. "Hemofilus influenza tip b" menenjiti geçiren çocuklarda sağırlık ve zeka geriliği gibi ağır kalıcı değişiklikler meydana gelebilmektedir. Bu ağır sekeller nedeniyle hastalığın önlenmesine yönelik yoğun araştırmalar sonunda 1980 yılında bu gün kullnadığımız Hib aşısı geliştirilmiş ve kullanıma girmiştir. Çocuklarda değişik yaş gruplarında bağışıklık sisteminin aşılara verdiği yanıtlar farklılık gösterdiğinden, 0 - 6 ay arasında Hib uygulanmaya başlanan çocuklara 1-2 ay arayla 3 kez aşı yapılması, son dozdan 1 yıl kadar sonra injeksiyonun tekrarı gerekmekteyken; 6 - 12 ay arasında Hib'le aşılanmaya başlanan olgularda 3 yerine 2 doz verilmesi, yine son dozdan 1 yıl sonra tekrarlanması yeterli olmaktadır. Bir yaşından büyüklere ise tek doz Hib yapılır. Aşının koruyuculuğu, şemaya uygun biçimde verildiğinde 5 yıl kadar devam etmektedir. Beş yaş üzerindeki çocukların aşılanmasına gerek yoktur. Ancak aşağıda sıralanan durumlarda büyük çocuklara da uygulanması önerilmektedir: Orak Hücre Hastalığı olanlar, Dalağı ameliyatla çıkarılmış olanlar, Doğumsal bağışıklık yetmezliği olanlar, Kanser ve ilaç tedavisi nedeniyle bağışıklık yetmezliği gelişenler, AIDS'liler, Kemik iliği nakli yapılanlar... Hepatit A Aşısı Gelişmiş ülkelerde erişkinlerin ancak üçte birinde görülen A tipi hepatitin gelişmekte olan ülkelerde 5 yaş üzerinde sıklığı %100'dür. Hastalık küçük çocuklarda genellikle hafif seyreder. Dışkı - ağız yoluyla insandan insana bulaşır. Hamilelikte geçirilen A hepatiti B hepatitinin aksine çocukta herhangi bir soruna yol açmaz. Çocukların toplu olarak bulundukları kreş, bakımevi gibi ortamlarda hastalık kolaylıkla yayılabilmektedir. Gıda ve su kaynaklı salgınlar ortaya çıkabilmekte, kabuklu deniz ürünleriyle bulaşma meydana gelebilmektedir. Hastalığın başlangıcı genellikle anidir; ateş, huzursuzluk, bulantı, kusma ve karında rahatsızlık başlıca yakınmalardır. İshal görülebilir. İdrar rengi koyulaşıp, cilt ve göz akları sararabilir. Belirtilerin süresi genellikle 1 aydan kısadır. Genellikle tam bir iyileşme olur. Hepatit A ile infekte hastalar 1 hafta süreyle bulaştırıcıdırlar. Daha fazla karantinaya gegek yoktur. Fakat hastaların dışkıları ve dışkıyla bulaşık maddeleri ile ilgili önlemler alınmalı, eller iyice yıkanmalıdır. Hepatit A'nın nadiren çok ağır ve hızlı bir seyir göstererek ölüme yol açabileceği unutulmamalıdır. Hastalıkla temastan önce ya da temastan sonra iki hafta içinde "gamma globulin" uygulanabilir. 2 haftadan sonra yapılmasının hiç bir yararı yoktur. Okul, kreş, bakımevi gibi ortamlarda salgın meydana geldiğinde tüm çocuklara ve çalışanlara gamma globulin yapılmalıdır. Bezlenen bebeklerin anne ve babalarının da uygulanmaya dahil edimeleri gerekir. Son yıllarda yapılan çeşitli çalışmalarda benzeri durumlarda aşıyla korunmanın, gamma globulinle korunmaya eşdeğer ölçüde güvenilir olduğu ortaya konmuştur. Hepatit A aşısı 1 yaşından büyük çocuklara 1 ay arayla iki kez ve ilk dozdan 6 ay sonra tekrar olacak şekilde yapılmalıdır. Piyasada çocuk ve erişkinler için iki farklı formu mevcuttur. Aşının kouyuculuğunun 20 yıl olabileceği tahmin edilmektedir. Asellüler Boğmaca Aşısı Boğmaca yılda ortalama 40 milyon kişiyi etkilemekte ve her yıl bütün dünyada yaklaşık 340 bin ölüme yol açmaktadır. Aşılama, boğmacanın önlenmesinde etkili bir yöntemdir. Yıllardır kullanılan tam hücreli aşının koruyuculuğu oldukça yüksektir (Karma aşı içinde yer alır: DTP). Ancak bazı çocuklarda ortaya çıkan yan etkiler sonucu aşının takvim dışı bırakılması, bu çocukların boğmacaya karşı korunmasız kalmalarına neden olmuştur. Tam hücreli boğmaca aşısının en kaygı duyulan yan etkisi, yüksek ateş ve havale geçirme şeklinde ortaya çıkan komplikasyonlardır. Yüksek ateş (40.5º C), inatçı durdurulamayan ağlamalar, ve konvülzyonlar boğmacanın takvim dışı bırakılmasını gerektirmektedir. Bu yan etkinin sıklıkla ortaya çıkışı aşı şemalarına uyumu zaman zaman güçleştirmektedir. Hücresiz formda daha az yan etki ortaya çıktığı ifade edilmektedir. DTaP şeklinde karma aşı olarak yapılmakta, bazı gelişmiş ülkelerde rutin olarak uygulanmaktadır. İlerleyici merkezi sinir sistemi hastalığı olanlara tam hücreli aşı yapılmamalıdır. Çocuk Felci Aşısı (Adale içine uygulanan ölü formu) (IPV) 1954 yılında Salk adlı araştırıcı tarafından geliştirilmiştir. Amerika, Kanada ve Finlandiya'da yaygın olarak kullanılmış, etkin ve güvenilir olduğu anlaşılmıştır. Ağızdan verilen canlı polio aşısıyla milyonda bir olasılıkla felç meydana gelebilmektedir. Bu yan etki ilk dozlarda daha sıktır. Bu nedenle İsrail gibi bazı ülkelerde ilk dozlar ölü aşıyla, tekrar dozlar canlı aşıyla yapılmaktadır. Bağışıklık yetmezliği olan çocuklara ya da ailesinde bağışıklık yetmezlikli birey olan sağlam çocuklara ölü aşı uygulanması gerekmektedir. Aksi taktirde canlı aşı virusu, çocuğu ya da ailedeki diğer üyeleri tehdit etmektedir. Piyasada ölü poliovirus içeren karma aşılar mevcuttur (DTP+IPV). Su Çiçeği Aşısı Su çiçeği, en sık 5 - 10 yaşları arasında görülen, son derece bulaşıcı bir çocukluk çağı hastalığıdır. Doğrudan temas ve hava yoluyla bulaşır. Kuluçka süresi genellikle 14 - 16 gündür. Döküntüler ortaya çıkmadan 2 gün öncesiyle tamamen kabuklandığı 7 gün sonrası arasında bulaştırıcılık söz konusudur. Ateş, halsizlik, iştahsızlık yakınmalarını takiben ciltte önce kırmızı döküntüler belirir, daha sonra içinde sıvı biriken lezyonlar patlayarak kabuklanır. Kaşıntı her zaman vardır. Hamileyken su çiçeği geçiren kadınların bebeklerinde düşük doğum ağırlığı, beyinde gelişim kusuru, havale, zeka geriliği, katarakt, küçük kafa, kafa içinde kireç birikimleri ve ciltte nedbeler ortaya çıkabilir. Su çiçeği geçirmekte olan çocuklarda döküntülerin mikrop kapması sık rastlanan bir sorundur. Antimikrobiyal tedavi gerekir. Nadiren zatürre, ciddi kanamalar, kalp ve zarlarında iltihaplanma, testis iltihabı, hepatit, ülserli gastrit, nefrit ve artrit meydana gelebilir. Beyin iltihabı, yürüme bozukluğu, titremeler şeklinde sinir sistemi bulguları olabilir. Bağışıklık yetersizliği olanlarda hastalık iç organlara yayılabilir. Su çiçeği özellikle kan kanseri olan çocuklarda önemli bir ölüm nedenidir. Tedavide ateş düşürücü kullanımı, ılık-soğuk banyo ve temizlik önde gelir. Karaciğeri etkileyebileceğinden su çiçeğinde aspirin kullanılmaması tavsiye edilir. Hastalığa karşı korunmada canlı, zayıflatılmış, etkili ve güvenilir bir aşı mevcuttur. Amerikan Pediatri Akademisi tarafından 15 aylık çocuklara kızamık kızamıkçık kabakulak aşısıyla aynı anda rutin olarak uygulanması önerilmektedir. Su çiçeğiyle temas sonrasında korunma için özgün gamma globulin olan "Zoster Immun Globulin" kullanılablir. Özellikle doğumdan 5 gün öncesiyle 2 gün sonrası arasında su çiçeği geçiren annelerin bebeklerine, su çiçeği geçirmemiş annelerin prematüre bebeklerine uygulanması tavsiye edilmektedir. Su çiçeği geçirmiş, tüm yaraları kabuklanmış çocukların okula gönderilmelerinde herhangi bir sakınca yoktur. Grip Aşısı (İfluenza) İnfluenza, kış aylarında adale ağrıları, ateş, öksürük gibi belirtilerle seyreden bir infeksiyon hastalığıdır. Basit virutik hastalıklardan farklı olarak ciddi salgınlar yapabilmektedir. 1889 yılından günümüze kadar 5 defa tüm dünyayı saran salgınlar olmuş, 1918 ve 1919 salgınlarında 25 milyondan fazla insanın ölümüne yol açmıştır. Hastalığın tedavisi yoktur. Ancak aşıyla korunulması mümkündür. Gripe neden olan İnfluenza virusu sürekli yapısını değiştirmektedir. Bu nedenle influenza aşısı yapılırken o yıl için hazırlanmış olan aşılar kullanılmalıdır. Aşının hangi yıla ait olduğu kutusunda belirtilmektedir. Her yıl sonbaharda 9 yaşından küçüklere 1 ay arayla iki doz, büyüklere tek doz yapılmalıdır. Aşı miktarları yaş gruplarına göre ayarlanmalıdır. İnfluenza Aşısı Kimlere Yapılmalıdır?: 1) İnfluenzaya yakalandığında yaşamı tehlikeye girebilen yüksek riskli gruplar: * 65 yaş üzerinde olanlar, * Kronik akciğer-kalp ve damar hastalığı olan çocuk ve erişkinler, Bronşial astım, Kronik tıkayıcı akciğer hastalığı * AIDS'liler, * Bakımevinde bulunanlar, sürekli tıbbi bakıma muhtaç olanlar, * Metabolizma hastalıkları (Şeker hastalığı) * Kronik böbrek hastalığı, * Orak hücre anemisi ve diğer hemoglobin bozuklukları, * Bağışıklık sistemi baskılanmış olanlar, * Uzun süreli aspirin tedavisi almakta olan hastalar, 2) Yüksek riskli kişilere infeksiyonu bulaştırma ihtimali olanlar: * Doktor, hemşire ve diğer sağlık personeli, * Bakımevinde çalışanlar * Yüksek riskli hastayla teması olan aile bireyleri ve diğer kişiler. Pnömokok Aşısı Pnömokok adı verilen mikroplar, çocukluk çağında, alt ve üst solunum yolu infeksiyonları, zatürre, orta kulak iltihabı ve menejit gibi hastalıklara neden olan önemli etkenlerden birisidir. Antibiyotiklerin sık kullanımı nedeniyle sıklığı azalmış olmakla birlikte, hala çok sayıda süt çocuğu ve yaşlı kimsenin ölümüne neden olmaktadır. Pnömokoklara karşı ilk aşı 1978 yılında geliştirilmiştir. Çeşitli kronik hastalıklar, müzmin solunum yolu ve kalp rahatsızlıkları, kanser ve şeker hastalığı olanlarda, dalağı ameliyatla alınmış kimselerde pnömokok infeksiyonu kolaylaşır. Hernekadar pnömokoklar sıradan antibiyotiklerle tedavi edilebilmekteyseler de sayılan risk faktörlerine sahip bireylerde infeksiyon ağır seyredebilmektedir. Son yıllarda antibiyotiklere dirençli pnömokok infeksiyonları artmakta, aşıyla korunma önem kazanmaktadır. Meningokok Aşısı "Neisseria meningitis" adı verilen mikroorganizmanın yol açtığı menenjitler oldukça ağır seyretmektedir. Mevsimlerle ilişkili olarak salgınlar yapmaktadır. Aynı aile içinde kardeşler arasında ard arda belirtiler vermeye başlaması ve yüksek ölüm sıklığı meningokok menejiti için tipiktir. Gripal infeksiyon benzeri tabloyu takiben ortaya çıkan ense sertliği, ciltte çok sayıda küçük kırmızı mor renkte kanama odakları biçiminde döküntüler hastalığın başlıca belirtileridir. Ağır bir hastalık tablosudur, derhal hastaneye yatırılarak yoğun ilaç ve destek tedavileri yanında yakın takip gerektirir. Hasta bireyle temas eden kimselere "rifampisin" adlı ilaç iki gün süreyle verilmekle geçici olarak korunma sağlanır. Çocukların toplu olarak bulundukları okul gibi ortamlarda ortaya çıkan salgınlarda aşıyla korunma önerilebilir. GELİŞTİRİLMEKTE OLAN AŞILAR Parazit Aşıları Hayvanların parazitlere karşı aşılanmalarıyla elde edilen başarılı sonuçlar, insanlarda da anti parazit aşıların kullanımı konusunda cesaret uyandırmıştır. Araştırmalardan elde edilen ilk sonuçlar oldukça sevindiricidir. Sistosoma, tatlı su sivrisinekleriyle bulaştırılan, tedavisi için herhangi bir ilaç olmadığı için aşıyla korunmanın önemli olduğu aşikar olan bir parazittir. Hayvan deneylerinde yüz güldürücü sonuçlar alınmıştır. Ancak insanlarda kullanılabilecek bir aşı henüz geliştirilememiştir. Bu konuda çalışmalar devam etmektedir. Tripanosoma, uyku hastalığına neden olan parazittir. Amerika ve Afrika kıtasında görülen hastalığın farklı iki tipi için ayrı aşı geliştirilmesi çabaları halen sürmektedir. Sıtma, plazmodyum adı verilen parazitin yolaçtığı ciddi bir hastalıktır. Ülkemizde özellikle Çukurova Bölgesinde halen sıkça görülmektedir. Sivrisineklerle insandan insana bulaştırılır, hastalığın kontrol altına alınması için tüm dünyada sürdürülen gayretler henüz istenilen ölçüde başarılı değildir. Her yıl Afrika'da 1 milyon çocuk sıtma nedeniyle ölmektedir. Bu hastalığa karşı doğal bağışıklık yavaş geliştiği için sıtma atakları yıllarca devam eder. Sağ kalanlarda 10 yıl gibi bir süre içinde hastalık gerileyebilir. Moreno ve Patarroyo 1989 yılında, sıtmaya karşı geliştirdikleri sentetik aşılarını bilim dünyasına duyurmuşlardır. Gönüllü insanlarda yapılan araştırmalar, aşının etkili olduğunu göstermiştir. Ancak geniş çaplı saha uygulamaları yapmadan kesin bir güven oluşması olası değildir. Şark çıbanı olarak bildiğimiz "Leismaniasis" hastalığına karşı aşı geliştirme çabaları olumlu sonuçlar vermiştir. AIDS'e Karşı Aşılar AIDS (Edinsel Bağışıklık Yetmezliği Sendromu), HIV (İnsan Bağışıklık Yetmezliği Virusu) infeksiyonuyla meydana gelen ciddi bir hastalık tablosudur. Virus vücuda girdikten sonra yıllarca sessiz kalıp herhangi bir anda çoğalmaya başlamaktadır. HIV virusunu vücudunda taşıyanlar kan testleriyle "seropozitif" olarak tanımlanırlar. AIDS ise zaman içinde meydana gelen bağışıklık yetersizliği sonucu gelişen fırsatçı infeksiyonları da içeren ciddi hastalık tablosudur. Hastalığın henüz başarılı bir tedavisi yoktur. Uygulamaların çoğu ömrü uzatmaya yöneliktir. HIV için aşı geliştirme çabalarında karşılaşılan başlıca güçlük, virusun genetik yapısında sürekli meydana gelen değişikliklerdir. Tıpkı influenza aşısında olduğu gibi aşının sürekli güncellenmesi gerekmektedir. Araştırmalardan elde edilen ilk sonuçlar yüz güldürücü değildir. Ancak Salk ve arkadaşlarıinaktif (ölü) aşı geliştirerek, korunmadan ziyade tedavi amacıyla kullanmayı denemişlerdir. HIV seropozitif kişilerde kullanılan aşıyla elde edilen sonuçlar cesaret vericidir. AIDS'e karşı aşı geliştirilmesinde karşılaşılan ikinci engel ise virusun vücuduna girdikleri insanın hücreleri içinde saklanarak kendisini başarılı bir şekilde maskelemesidir. Tüm olumsuzluklara rağmen aşı geliştirme çabaları ümit vericidir. Yakın bir gelecekte hastalığa karşı korunmanın mümkün olacağına inanılmaktadır. Kanser Aşıları Virusların neden olduğu bir çok kanser türü bulunmaktadır. Örneğin rahim ağzı kanseriyle "Human papilloma virus" (HPV) arasında yakın bir ilişki olduğu bilinmektedir. Lenf dokusu kanserlerinden Burkitt lenfoması ve genizden köken alan "nazofarinks kanseri" "Ebstein Barr Virus" (EBV) ile ilişkili bulunmuştur. Her iki virus türü için de aşı geliştirilmiş olup, klinik çalışmalar devem etmektedir. BCG (verem aşısı), tüberkülozdan korunma haricinde, kanser tedavisinde de kullanılmaktadır. Mesane kanserinde idrar kesesi içine verilen BCG aşısı bağışıklık sistemini uyararak tümörün büyümesini engellemektedir. Araştırmalara yüklü ödenekler ayıran büyük aşı firmaları, özellikle kanser ve AIDS aşılarının geliştirilmeleri için büyük gayret sarfetmektedirler. Henüz erken olmakla birlikte ilk sonuçlar ümitlenmek için cesaret vericidir. Diğer Aşılar Son olarak, geliştirilmekte olan diğer bazı aşıların adlarını vermekte yarar görüyorum. Bunların bir çoğunun kısa süre içinde piyasada yer almasının sürpriz olmayacağını düşünüyorum: Bazı barsak bakterileri (E. coli,..), Hepatit C, Herpes, rotaviruslar, cüzzam, Brusella ve zührevi hastalıklara karşı aşı oluşturma gayretleri halen sürmektedir. AŞILARIN BİRLİKTE UYGULANMASI Bir kez uygulanmakla tam bağışıklık sağlaması, aşılanan her bireyde ömür boyu bağışıklık bırakması ideal bir aşının özellikleridir. Zayıflatılmış bazı canlı virus aşıları dışında bu ideale ulaşmak henüz mümkün olmamıştır. Kalıcı ya da uzun süreli bağışıklık için aşıların bir arada ve belli aralıklarla tekrarlar halinde uygulanması gerekmektedir. Aşılama programı, aynı anda bir çok aşının beraber yapılarak, olabildiğince çok sayıda hastalığa karşı direnç gelişimini sağlamalıdır. Bir arada kullanılan aşılar, iki yolla ugulanmaktadır. Birincisi birden fazla aşının üretim aşamasında aynı enjektör içinde karıştırılarak kullanıma sunulması, ikincisi ise birden fazla aşının farklı enjektörlerde değişik vücut bölgelerine uygulanmasıdır Aksi belirtilmedikçe aşılar, uygulayan kişi tarafından aynı enjektöre çekilerek karıştırılmamalıdır. Bu durumun bir istisnası karma aşı ile Hib aşısının aynı enjektör içinde verilebilmesidir. Birlikte kullanıma sunulan aşılar, söz konusu aşılara özgü yan etkileri şiddetlendirmezler. Kombine aşıların en iyi bilineni "karma aşı"dır. (Difteri-Boğmaca-Tetanoz. Aşağıda bazı kombine aşı grupları sunulmuştur. Her biri son derece güvenilir ve etkili aşılardır. Kombine Aşılar Difteri + Boğmaca + Tetanoz DTP Difteri + Tetanoz DT Erişkin tip Difteri + Tetanoz dT Kızamık + Kızamıkçık + Kabakulak MMR Difteri + Boğmaca + Tetanoz + Ölü Çocuk Felci DTP + IPV Difteri + Boğmaca + Tetanoz + Ölü Çocuk Felci + H. influenza tip b DTP + IPV+ Hib Difteri + Tetanoz + Ölü Çocuk Felci DT + IPV Difteri + Asellüler Boğmaca + Tetanoz DTPa Difteri + Asellüler Boğmaca + Tetanoz + Ölü Çocuk Felci DTPa + IPV Difteri + Asellüler Boğmaca + Tetanoz + H. influenza tip b DTPa + Hib Difteri + Asellüler Boğmaca + Tetanoz + Ölü Çocuk Felci + Hib DTPa+IPV+Hib Difteri + Asellüler Boğmaca + Tetanoz + Hepatit B DTPa + HBV Difteri + Asellüler Boğmaca + Tetanoz + Hepatit B + Hib DTPa+HBV+Hib . ÖZEL DURUMLARDA AŞILAMA · Böbrek Hastalıkları · Kalp Hastalıkları · Şeker Hastalığı · Allerjik Hastalıklar · Gebelik · Bağışıklık Yetersizliği · İlaç Tedavisi · Sinir Sistemi Hastalıkları · Kan Hastalıkları · Kanser · Prematürelik Böbrek Hastalıkları Aşılama sırasında gelişen, "proteinüri" adı verilen, idrarda protein atılımı durumu çoğu kez hekim ve ailede kaygı uyandırır. Böbrek hastalığı olan ya da böbrek hastalığına eğilimi olan çocuklarda proteinürinin ortaya çıkışı sıklıkla aşılamaya ara verilmesine yol açmakta, çocuklar bir çok ciddi hastalığa karşı savunmasız kalmaktadırlar. Fransa gibi bazı ülkelerde kronik böbrek hastalığında aşı uygulanması yasalarla engellenmiştir. Fakat çeşitli araştırıcılar tarafından, aşı takvimlerinde verilen dozlarda ayarlamalar yapılmak suretiyle uygulanan şemalarla güvenilir bir bağışıklamanın sağlanabileceği ileri sürülmüştür. Böbrek hastalığı olan kimselerde, yapılan çeşitli çalışmalarla, BCG, ağızdan çocuk felci aşısı, karma aşı, kızamık-kızamıkçık-kabakulak aşılarının güvenle kullanılabileceği kanıtlanmıştır. Yalnızca tifo aşısının yapılması önerilmemektedir. Aşılar olabildiğince hastalığın iyilik dönemlerinde uygulanmalı, bir dozun tamamı uygulanmadan önce azaltılmış dozlar uygulanıp, idrarda protein atılımı ölçülerek durum değerlendirmesi yapılmalıdır. Kalp Hastalıkları Durumu stabil (durağan) olan çocuklarda aşılama tehlikesiz bir girişimdir. Romatizmal kalp hastalığı olanlarda, aktif dönemde aşı yapılmamalıdır. Kalp hastalığı olan çocuklarda influenza ve kızamık aşıları özellikle ve ilk fırsatta yapılmalıdır. Şeker Hastalığı ( Diabet ) Diabetli çocukların infeksiyonlara direnci çok daha düşüktür. Bu nedenle genel kanının aksine, şeker hastalığı olan çocuklarda aşılama programlarına çok daha fazla önem verilmelidir. Hastalık kontrol altındaysa, çocuğun genel durumu iyiyse, idrarda şeker atılımı en alt düzeylerde ve idrar çıkışı normalse diabtli çocuklarda aşı uygulamalarının herhangi bir sakıncası yoktur. Dikkat edimesi gereken tek konu, tifo ve paratifo aşılarının yarasız ve tehlikeli olduğu için uygulama dışında bırakılması gerektiğidir. Allerjik Hastalar Günümüzde yaygın olarak kullanılan aşıların daha saf olarak hazırlanmaları nedeniyle, allerjik bireylerde aşılama sonrasında allerjik reaksiyonlar ve yan etkiler son derece azalmıştır. Aşılar, mikrobun üretildiği ortama ait bazı maddeleri de içerirler. Bazı aşılarda yumuta proteinleri (influenza, kabakulak, kızamık) eser miktarda bulunur. Yumurta allerjisi olanlarda ürtikere yol açabilir. Kimi aşılar ise az miktarda antibiyotik içerir. Kanamisin, neomisin gibi antibiyotiklere allerjisi olanlarda döküntüler meydana gelebilir. Ancak bu gibi reasiyonlar nadiren yaşamı tehdit edecek boyutlara ulaşır. Allerjik kimselere tifo ve paratifo aşısı yapılmamalıdır. Allerjik çocuklar, hastalıklarının aktif döneminde aşılanmamalıdır. Aşının allerjik kişi için tehlike yaratabileceği bilinen herhangi bir antibiyotik içermediğinden emin olunmalıdır. Şüpheli durumlarda seyreltilmiş aşıyla test yapılabilir. Gebelik Hamile Kadınlarda Zarasız Olan Aşılar: Tetanoz İnfluenza ( grip ) Çocuk Felci ( ölü IPV ) Kolera Hepatit B Yalnızca Gerekli Durumlarda Yapılması Gereken Aşılar: BCG Boğmaca Difteri Kızamık Meningokok Pnömokok Kuduz Kabakulak Hamile Kadınlara Yapılmaması Gereken Aşılar: Çocuk Felci ( canlı TOPV ) Kızamıkçık Bağışıklık Yetersizliği Doğumsal ya da sonrada edinilen bağışıklık yetmezliği durumlarında canlı aşılar kesinlikle kullanılmamalıdır. BCG, kızamık, su çiçeği gibi canlı aşılar takvim dışı bırakılmalıdır. İnaktif (ölü) aşılar ise aşının etkin ve güvenilir olduğu kanıtlanmışsa kullanılmalıdır. İlaç Tedavisi Alan Hastalar Kortizon ve kanser ilaçları kullanılan çocuklarda canlı aşı kullanımı sakıncalıdır. Bu tip ilaçlar bağışıklık sistemini baskıladıkları için BCG, kızamık ve su çiçeği aşısı uygulamalarından kaçınılmalıdır. Lösemili çocuklar tedavi nedeniyle bağışıklık sistemi baskılanmasının tipik bir örneğidirler. Bu çocuklarda aşılamanın, tedavi başlanmadan üç ay önce bitmiş olması gerekmektedir. 3 - 12 ay içinde ilaç tedavisi almayacak olanlara kızamık aşısı yapılabilir. İnaktif (ölü) aşılar lösemili çocuklarda güvenle kullanılabilmektedir. Sinir Sistemi Hastalıkları İlerleyici beyin ve sinir hastalığı olanlarda aşılama yapılmaz. Geçmişinde havale öyküsü olan bebeklerde aşılar dikkatle uygulanır. Boğmaca aşısıyla ilgili ciddi sorunlar ortaya çıkmışsa takvimden çıkarılır. Asellüler boğmaca aşısı (DTPa) ile nörolojik yan etki olasılığı düşüktür. Saralı çocuklarda, havale geçirmeye eğilimli bebeklerde ateş düşürücü ve gerekirse havale önlyici "diazem" koruması altında aşı yapılabilir. Doğumda beyin zedelenmesi nedeniyle arazları olan çocuklarda aşı uygulamaları 1 yaşına dek ertelenmelidir. Kan Hastalıkları Kan dinmezliği (hemofili) hastalarında kanamaya eğilim nedeniyle aşılar, hemen altında kemik bulunan, kanama olduğu taktirde kolay baskı uygulanabilecek bir bölgeye yapılmalıdır. Akdeniz anemisi (talasemi) olan çocuklarda olduğu gibi kan nakli gereken durumlarda, canlı aşı yapılacaksa, kan verilmesinden en az 6 hafta sonra aşı uygulanmalıdır. Kanser Canlı aşılar kanserli hastalarda sakıncalıdır. Ölü (inaktif) aşıların kullanımı herhangi bir sorun oluşturmaz. Aşıların, hastalığın tedavi uygulanmayan iyilik dönemlerinde yapılması uygun olur. BCG (verem) aşısı canlı aşı olmakla birlikte kanserli hastalarda ciddi bir yan etkiye yol açmaz. Eğer kanserli hasta kuduz bir hayvan tarafından ısırılmışsa, aşı mutlaka yapılmalıdır. Kanser tedavisi tamamlanarak iyileşmiş hastalarda aşılar güvenle verilebilir. Ancak enjeksiyonun radyoterapi ya da ameliyat olunmuş bölgenin dışında bir tarafa uygulanması yerinde olur. Prematürelik Yapılan çeşitli araştırmalarla prematüre bebeklerin 2 aydan itibaren aşılanmasının herhangi bir sorun yaratmadığı kanıtlanmıştır. Ancak hastanede yatmakta olan prematürelere, diğer bebeklere bulaşma riski nedeniyle canlı oral çocuk felci aşısı yapılmamalıdır. Vücut ağırlığıyla aşılara bağlı yan etkiler arasında doğrudan bir ilişki olmamakla birlikte Fransa'da BCG aşısının 3 kilogramın altındaki çocuklara uygulanmaması yasal bir zorunluluktur. Ülkemizde bu konuda klinikler arasında farklı uygulamalar mevcuttur. . AŞILARIN YAN ETKİLERİ 1) Yerel Yan Etkiler Sık görülür. Aşı yerinde hassasiyet ve ağrı bir iki gün içinde kaybolur. Bazan aşı uygulanan bölgede bir sertlik oluşabilir, haftalarca devam edebilir. Abseleşme olmadıkça tedavi gerektirmez. 2) Genel Yan Etkiler Ani tansiyon düşmesi, gırtlakta gelişen ödem, şiddetli allerji hayatı tehdit edebilir. Bazı çocuklarda baş ağrısı, mide barsak sistemi rahatsızlıkları görülebilir, bir iki gün içinde kendiliğinden geçer. Aşı sonrasında % 10-20 olasılıkla ortaya çıkan ateş, ateş düşürücülerle bir iki günde kaybolur. Kızamık ve kızamıkçık aşılarının ateşi geç olarak 5-12 gün içinde ortaya çıkmaktadır. Tedavi yaklaşımı aynıdır. 3) Deri Reaksiyonları Aşı yerinde, bazan da aşı yeri dışında döküntüler görülebilir. Kızamık aşısı olanların % 2-5'inde, kızamıkçık aşısı yapılan çocukların % 5-10 kadarında 6-12. günler arasında cilt döküntüleri ortaya çıkabilmektedir. 4) Böbrekle İlgili Sorunlar Böbrek hastalığı olan çocuklarda aşılama sonrasında idrarda protein çıkışı artmaktadır. 5) Sinir Sistemiyle İlgili Sorunlar a) Havale: Boğmaca aşısına bağlı havale sıklığı 6-18 aylık çocuklarda binde bir civarındadır. Meydana geldiğinde herhangi bir iz bırakmaz. Ancak asellüler boğmaca aşısıyla bu tip sorunların sıklığı çok düşük seviyelere indirilmiştir. b) Şok: Boğmaca aşısından sonra 6-10 saat içinde cilt renginde solma, bazan morarma ve huzursuzluk birdenbire başlayabilir. Bir kaç dakikada kendiliğinden iyileşir. Allerjik çocuklarda daha sık görülmekle birlikte genel olasılık on binde bir kadardır. c) Uzun Süren Ağlama: 3-6 aylık çocuklarda aşıdan 6-10 saat sonra ortaya çıkan ve nadir görülen bir durumdur. d) Beyinde Fonksiyon Bozukluğu Boğmaca aşısına bağlı olarak milyonda bir olasılıkla meydana gelir. Daha önce de sözünü ettiğimiz asellüler boğmaca aşısı iyi bir alternatif olabilir. e) Ölüm: Çok nadiren boğmaca aşısı sonrasında, bilinmeyen nedenlerle meydana gelebilmektedir. 6) Felç Canlı çocuk felci aşısısından sonra üç milyonda bir olasılıkla felç ortaya çıkabilmektedir. Bu ciddi sorun özellikle bağışıklık sistemiyle ilgili problemleri olan bebeklerde meydana çıkabilmektedir. İnaktif (ölü) çocuk felci aşısı uygulanan bireylerde bu gibi yan etkiler görülmemektedir. 7) Beyin İltihabı Kızamık aşısı sonrasında binde bir, kuduz aşısını takiben 16-32 binde bir sıklıkla beyin iltihabı meydana gelebilmektedir. Son yıllarda üretilmiş olan kuduz aşılarında bu problem tümüyle ortadan kaldırılmıştır. kızamıkçık ve çocuk felci aşısından sonra nörolojik yan etki nadirdir. 8) Eklem Problemleri Kızamıkçık aşısı eklem reaksiyonlarına neden olan tek aşıdır. Sıklığı çocuklarda % 1, erişkinlerde % 5-10 kadardır. Tedavisiz kendiliğinden iyileşir. 9) Lenf Bezesi Şişmesi Kotuk altında lenf bezesi şişmesi, BCG (verem) aşısı sonrasında % 6-12 sıklıkla karşımıza çıkmaktadır. Başka bir deyişle BCG yapılan her 20 çocuktan bir ikisinde bu reaksiyon görülmektedir. BCG aşısına bağlı lenf bezesi şişmesi genellikle kendiliğinden düzelir, ilaç tedavisi gerekmez. Abseleşme olursa ayrıca müdehale gerekebilir. 10) Kemiklerle İlgili Sorunlar BCG aşısı yapılan çocuklarda kemik iltihabı gelişme sıklığı milyonda bir civarındadır. Aşı yerine yakın bölgedeki kemikte görülür. Özel tedavi yaklaşımlarını gerektirir. AŞILAMADA KARŞILAŞILAN SORUNLAR 1) Ateşli, ağır hastalıklarda aşılama ertelenmelidir. (Böylece hastalığa ait bir belirtinin, aşıya bağlanması önlenmiş olur). 2) Beslenme bozukluğu, orta-hafif ateş, solunum yolu infeksiyonları aşılamaya engel oluşturmaz. 3) Şok, 40.5 derecenin üzerinde ateş, aşıdan sonra 48 saat içinde ortaya çıkan havale ve diğer sinir sistemi belirtileri varlığı durumlarında kombine difteri-boğmaca-tetanoz aşısına ara verilmelidir. Bundan sonra boğmaca, takvimden çıkarılarak difteri-tetanoz ikilisi (DT) kullanılmaya başlanmalıdır. 4) İshal sırasında canlı çocuk felci aşısı yapılmışsa, ishal düzeldikten sonra tekrarlanması uygun olur. 5) Bağışıklık eksikliği olan ya da kortizon, kanser ilaçları, ışın tedavileri gibi nedenlerle bağışıklığı baskılanmış çocuklarda canlı aşılar kesinlikle yapılmamalıdır. 6) Kızamık kızamıkçık kabakulak aşıları, yakın zamanlarda gamma globulin yapılmış olan kimselerde en az altı hafta süreyle ertelenmelidir.. AŞIYA KARŞI REAKSİYON. Çeşitli aşı maddeleri ve aşı çeşitlerine (iğne veya ağızdan alınan aşılar) karşı her çocuğun reaksiyonu farklıdır. Hafif bir reaksiyon çoğu zaman zararsızdır. Bazı durumlarda aşının tuttuğuna işarettir, çünkü beden virüs veya bakterilere karşı başarılı bir şekilde savaşmaktadır. Aşının başarılı olabilmesi ve herhangi bir komplikasyonu engellemek için, çocuğun, aşı yapılırken sağlıklı olması gerekir. Hafif enfeksiyonların üzerinden iki, daha ağır hastalıkların üzerinden en az altı hafta geçmiş olmalıdır. Aşı zamanında, çocuğun gittiği ana okulunda herhangi bir hastalık varsa, aşı tarihi ertelenmelidir. Çünkü çocuğa hastalık bulaşmış olabilir. Alerjisi veya kronik bir hastalığı olan çocuklarda önce hekime danışılmalıdır. İğneyle yapılan aşılarda (aşının türüne bağlı değil), iğne yapılan yerde şişme ve kızarma olur. Bu zararsızdır ve kızarma olur. Bu zararsızdır ve çocuğun canı yanmaz. Genel olarak aşılardan sonraki reaksiyonlar şöyledir: Boğmaca aşısında 6 – 72 saat sonra ateş ve bulantı olur. Ender olarak huzursuzluk ve kasılma nöbeti olabilir. Tetanoz: En sık görülen reaksiyon, aşı yapılan bölgede şişmedir. Ender olarak ateş görülebilir. Dizanteri: Hafif ateş. Çocuk felci: Hafif ateş, ishal, baş ağrısı, yorgunluk. . Tüberküloz: Aşı yapılan yerde (sol kalçanın dış kısmı) altı hafta sonra morluk, bezelye büyüklüğünde bir beze oluşur. İyileştiğinde yara izi kalır. Kasıkta küçük bir lenf boğumu da oluşur. Kızamık, kabakulak, kızamıkçık: Hafif ateş, kızamıktaki gibi deri döküntüsü, kabakulaktaki gibi tükürük bezi şişmesi görülür. Aşı yeri ellenmemeli, hekime danışılmadan yıkanmamalıdır. Eğer aşıya karşı reaksiyon iki gün içerisinde geçmezse çocuk hekime götürülmelidir. Boğmaca aşısından sonra kasılma nöbeti olursa hemen doktora gidilmelidir. Kasılma nöbeti bir defaya mahsus olabilir. Önlem olarak karma aşı yerine sadece dizanteri ve tetanoz aşısı yapılır. Dizanteri, menenjit, boğmaca, tetanoz, çocuk felci aşılarından üç gün sonra reaksiyonlar ortaya çıkabilir. Kızamık aşısında reaksiyonlar on gün sonra bile ortaya çıkabilir. Normalde bir veya iki gün sonra bu reaksiyonlar ortadan kalkar. . BULAŞICI ÇOCUK HASTALIKLARI Çocuk Felci Çocuk felci hastalığının nedeni,polio virüsü denilen bir mikroptur. Çevre koşularının kötü olduğu yerlerde suların,besinlerin mikroplu dışkı ile kirlenmesi ve kalabalık ortamlarda havaya yayılan mikropların solunmasıyla bulaşır. Hastalığa yakalanan çocuklarda hafif ateş,baş ağrısı,kas ağrıları,bulantı -kusma gibi her hastalıkta görülebilecek ortak bulgular mevcuttur. Bazı çocuklarda hastalık bu bulgularla sınırlı kalırken , bazılarında ise ,kalıcı felçler meydana gelmektedir. Felçler çok tipik olarak yumuşaktır. Yani kaslar sert ve kasılmış durumda değildir. Felçler genel olarak, çocuğun kendini ayağa kaldırmasında ve yürümesinde güçlük şeklinde ilk bulgularını verir. Çoğu hastada felç olan bacak ya da kolda duyu kaybı yoktur. İğne batırıldığında bunu hissederler. Bir yaşından büyük yaş grubundaki hassas çocuklar ve yetişkinler mikrobu kaptıklarında felç gelişmesi açısından daha büyük risk altındadırlar. Felç gelişen hastalarda ölüm oranı %2 ile % 20 arasında değişmekte ancak ,beyindeki solunum merkezinin etkilenmesiyle bu oran % 40'a kadar çıkabilmektedir. Çocuk felci hastalığının çiçek hastalığında olduğu gibi ülkemizde ve tüm dünyada kökünün kazınması için yoğun çalışmalar yapılmaktadır. Bazı ülkeler bunu başarmıştır ama ne yazık ki Türkiye'nin de aralarında bulunduğu birçok ülke için çocuk felci büyük bir sorun olmaya devam etmektedir. Tedavisi bulunmayan ,kalıcı sakatlıklar ve ölümlere neden olan bu hastalığın kökünün kazınması , ancak aşılanma ile mümkündür. Hem bu açıdan hem de virüsün çevremizde yaygın olarak bulunması nedeniyle çocuk felci aşılamasının önemi oldukça artmaktadır. Çocuk felci aşıları Günümüzde çocuk felci hastalığına karşı kullanılan iki farklı aşı vardır. İnaktive çocuk felci aşısı (enjeksiyon şeklinde uygulanır ) ve oral çocuk felci aşısı (ağızdan damla şeklinde verilir. ) inaktive çocuk felci aşısı ölü aşıdır. Son derece güvenli ve etkin olması en önemli özelliğidir. Yaşamın ikinci ayından başlayarak 1- 2 ay arayla toplam 3 doz enjeksiyon şeklinde uygulanır. Bebek 18 aylık olduğunda bir hatırlatma dozu daha yapılmalıdır. Pasteur Merieux Connaught tarafından geliştirilen beşli aşı içerisinde difteri,tetanos,boğmaca ve hib aşıları birlikte bulunmaktadır. Başta sanayileşmiş ülkeler olmak üzere bir çok ülkede yaygın olarak kullanılmaktadır. Çocuk felcine karşı bireysel korunmanın sağlanmasında vazgeçilmez bir aşıdır. Oral çocuk felci aşısı ağızdan damla şeklinde verilerek uygulanmaktadır. Oldukça etkin bir aşı olmakla birlikte aşının verilmesi sırasında çocuğun kusması ya da tükürmesi gibi durumlardan olumsuz etkilenebilmektedir. Aşı uygulanması esnasında ishali olan bebeklere bir ay sonra bir doz aşının daha uygulanması tavsiye edilmektedir. Çocuk felcine karşı toplumsal korunmanın sağlanmasında önemi vardır. İnaktive ve oral çocuk felci aşılarının birlikte kullanımı Yapılan çalışmalar,bu hastalığa karşı en iyi korunmanın inaktive ve oral çocuk felci aşılarının ardışık kullanılması ile sağlanabileceğini göstermektedir. Ardışık kullanım önce inaktive ,ardından oral olmak üzere çocuğa farklı zamanlarda her iki aşının da verilmesi prensibine dayanır. Birçok ülkede tercih edilen bu uygulama ;aşılamaya 2,4,6 ya da 2,3,4. Aylarda beşli aşı ile başlanan çocuklara 18. Aydaki hatırlatıcı dozun ağızdan oral aşı şeklinde verilmesi ile gerçekleştirilmektedir. İnaktive ve oral çocuk felci aşılarını ardışık kullanmanın sağladığı en büyük avantaj ,inaktive aşı ile önce bireysel korunmanın sağlanması,daha sonra oral aşı ile toplumsal korunmanın sağlanmasıdır. Böylece çocuk felci hastalığına karşı hem bireyde hem de toplumda çok güçlü ve kalıcı bir bağışıklama sağlanması mümkün olur. Çocuk felci aşılarının her iki çeşidi de ,difteri,tetanos,boğmaca ve diğer çocukluk aşıları ile birlikte ve aynı gün uygulanabilir. Aşı uygulanmasından sonra annelerin bebeklerini emzirmesinde herhangi bir sakınca yoktur. Aşıdan hemen sonra dahi bebeğe mama,süt ve diğer besinler verilebilir,herhangi bir süre kısıtlaması yoktur. Difteri, Boğmaca, Tetanoz Çocukluk döneminin ağır ve ciddi hastalıklarından olan difteri,boğmaca ve tetanos hastalıkları yapılan geniş aşılama çalışmaları ile önemli derecede ortadan kaldırılmış olmakla birlikte maalesef tüm çabalara rağmen bu hastalıkların kökü kazınamamıştır. Bu üç hastalık artık ender olarak görülse de hastalığın ciddiyeti, olumsuz sonuçları ve ölümlere yol açması bu hastalıklara karşı aşılamanın önemini açıklamaktadır. Difteri Difteri,salya ve tükürük gibi salyalarla temas edilmesi veya bu mikropla kirlenmiş maddelerin (oyuncak vb. ) ağıza götürülmesiyle ve solunum yoluyla bulaşmaktadır. Difteri mikrobu çok güçlü bir zehir salgılayarak burunda ve boğazda solunumu engelleyici bir enfeksiyona, kalp yetmezliğine, sinir sisteminde hasarlara neden olabilir. Hastalanan her on kişiden birisi maalesef her türlü tedaviye rağmen hayatını kaybetmektedir. Boğmaca Boğmaca tüm yaşlarda ve hatta erişkinlerde bile ortaya çıkabilen,nefes almayı engelleyecek biçimde öksürük nöbetlerine neden olan bir hastalıktır. Bu öksürük nöbetleri 6-12 hafta arasında sürmekte ve bu nöbetlerin ardından birçok çocukta kilo kayıplarına bile neden olabilen kusmalar görülmektedir. Ayrıca, boğmaca 1 yaş altındaki çocuklarda daha sık olmak üzere zatürreeye,beyin ve göz içi kanamalarına ve ölümlere neden olabilmektedir. Tetanoz Tetanos mikrobu, genellikle toprakta yaşayan, vücuda çok küçük yara ve kesiklerden dahi girebilen bir mikroptur. Mikrop salgıladığı "tetanos zehri" ile omuriliğe ve sinir sistemine zarar vermekte ve gelişmiş tüm tedavi olanaklarına rağmen hala 10 hastadan 6'sının ölümüne yol açmaktadır. Oksijensiz ortamda yaşayan bu mikrop paslı çivi, bıçak gibi maddelerin yanı sıra cam kesiği, hayvan pisliği ve açık yaraların toprakla temas etmesi ve sonucunda insanlara bulaşmaktadır. Tetanoz hastalığı en sık yaşamın birinci ayının bitiminden önce görülmekte ve "yeni doğan tetanosu" adını almaktadır. Yeni doğan bebekler, tetanos mikrobuyla ya sağlıksız şartlardaki doğum esnasında yada doğum sonrası göbek bağının steril olmayan koşullarda yapılması nedeniyle karşılaşmaktadır. Doğum sonrasında göbek kordonunun mikropla temas etmiş bıçak, jilet ve hatta cam ile kesilmesi sonucunda bebeğe bulaşmakta ve kana karışan mikroplar yoluyla hastalık ortaya çıkmaktadır. Bu bebeklerin hemen hepsi her türlü tedaviye rağmen daha yaşamın ilk günlerinde ölmektedirler. Tetanoz hastalığının bebeklerdeki en önemli üç belirtisi; emme güçlüğü kasılmalar ve teskin edilemeyen ağlamadır. Bebekleri yeni doğan tetanosundan korumak için, anne adaylarının gebeliklerinin 3. Ayından itibaren mutlaka tetanos aşısı olmaları gerekmektedir. Tetanos aşısı olmaları gerekmektedir. Tetanos aşısı hem anneyi hem de bebeği koruyacağı gibi ne anne nede doğacak bebeğine karşı zararlı bir etkisi olmaz. İster hastanede, ister farklı bir ortam ve koşulda doğum yapılacak olsun tüm anne adaylarının aşılanması gereklidir. Bu uygulama devletimizin sağlık politikasıdır. Difteri,boğmaca ve tetanoz aşısı (3'lü karma aşı) Karma aşılar,çocukları difteri,boğmaca ve tetanoz hastalıklarına karşı korumak için uygulanmaktadır. Yeni doğan bir bebek ,yaşamını ikinci ayından itibaren 1-2 ay arayla 3 kez aşılanmalı ve ardından 18. Ayda bir hatırlatma dozu yapılmalıdır. İlkokul 1. Sınıfında ise boğmaca çıkarılarak,sadece difteri-tetanos karma aşısı yapılmalıdır. (bu dönemde ayrıca verem,çocuk felci ve kızamık-kızamıkçıkkabakulak aşıları uygulanmalıdır. ) gelişen bilim ve teknoloji,çok sayıda hastalığa karşı tek enjeksiyon ile koruma sağlamaya yönelik yeni aşıları geliştirme çabasındadır. Günümüzde difteri,boğmaca ve tetanos aşılarına çocuk felci ve hib menenjit aşısı eklenerek oluşturulan beşli aşı pasteur merieux connaught tarafından geliştirilerek kullanıma sunulmuştur. Dünyanın ilk beşli aşısı olan bu aşı ilerdeki bölümlerimizde ayrıntılı olarak anlatılmıştır. Aşı kola ya da bacağın ön kısmına adale içi yolla ya da cilt altına uygulanmaktadır. Kabakulak Kabakulak,damlacık enfeksiyonu ile insandan insana bulaşmakta ve ateş,baş ağrısı,kulak ağrısı şeklinde belirtiler veren ve kulak memesi hizasında yanaklarda tek veya çift taraflı şişliğe neden olan tükürük bezlerinin iltihabıdır. Hastalık yapan kabakulak virüsü,vücuda girdikten sonra kan yoluyla yayılmakta ve ayrıca pankreasın iltihaplanmasına ,beyin ve omuriliği saran zarların iltihaplanmasına (menenjit) ,erkek ve kadınlarda yumurtalıkları iltihaplanmalarına da neden olabilmekte ve sağırlık,kısırlık gibi kalıcı hasarlara yol açabilmektedir. Kabakulak Aşısı Hastalık yapan bu üç virüsün zayıflatılması ve hastalık yapıcı etkilerinin ortadan kaldırılması yoluyla geliştirilen üçlü kızamık,kızamıkçık ve kabakulak karma aşısı,yıllardır tüm dünyada güvenle kullanılmaktadır. Bebekler anne karnındayken annenin bu hastalıklara karşı oluşturduğu bağışıklık cisimciklerini ( antikorlar) almakta ve bu şekilde yaşamın ilk aylarında doğal olarak korunmaktadırlar. Ancak,anneden geçen bu antikorların yavaş yavaş ortadan kalkması nedeniyle bebekler 9. Aydan itibaren korunmasız olarak kalabilmektedir. Bu nedenle tüm bebeklerin 9. Aydan itibaren mutlaka bir doz kızamık aşısı almaları gerekmektedir. Kızamık,kızamıkçık ve kabakulak karma aşısı,eğer bebeğe 9. Ayda kızamık aşısı yapılmadıysa 12. Aydan itibaren uygulanmalıdır. Fakat 9. Ayda kızamık aşısı uygulanmışsa kızamık,kızamıkçık ve kabakulak karma aşısının yapılma zamanı 15. Ay olmalıdır. Kızamık. Kızamıkçık ve kabakulak karma aşısı olan bebeklerde ,nadiren aşıdan 5 ile 12 gün sonra hafif ateş ve bazı hafif deri döküntüleri olabilmekte ve bu belirtiler tedaviye gerek kalmadan 1-2 günde kendiliğinden iyileşmektedir. Bu bebeklere doktor tavsiyesiyle bir iki gün süreyle ateş düşürücü şurup ya da fitil verilebilir . Kızamık. Kızamıkçık ve kabakulak karma aşısı ,bu hastalıklardan herhangi birini geçirmemiş erişkinlere de uygulanabilir. Aşı yapılacak kişinin örneğin önceden kabakulak geçirmiş olması,bu üçlü karma aşının yapılmasını engelleyici bir neden değildir. Sadece hamilelere uygulanmaması gerekir. Kızamık Çok bulaşıcı bir akut virüs enfeksiyonudur; özel bir tedavisi yoktur, rahatsızlık veren belirtileri gidermeye yönelik ilaçlar kullanılır. Nedenleri Kızamığın etkeni olan virüs, hastaların burun ve yutak salgılarıyla çıkan damlacıklarda bulunur; ağız ya da burundan üst solunum yollanna ya da dolaylı olarak konjunktiva mukozasına girer. Vücuda girdiği yerde üreyerek düşük miktarda bütün vücuda yayılır ve lenf dokusu hücrelerinde üremeyi sürdürür.Daha sonra ikinci kez, çok daha uzun süreli ve kitlesel olarak kana yayılır; bu döneme ilişkin ilk belirtiler virüsün bulaşmasmdan yaklaşık 9-10 gün sonra ortaya çıkar. Hastalık bu aşamadan sonra, 14-15'inci güne değin çok bulaşıcıdır. Virüsün vücuda girmesinden yaklaşık 14 gün sonra döküntülerin başlamasıyla virüsün üremesi azalır; 16. günden sonra genellikle kanda virüse rastlanmaz. Yalnız idrarda bulunan virüs bu ortamda varlığım günlerce sürdürür. Döküntüler kanda hastalığa özgü antikorların belirmesi ve hastanın iyi-leşmeye başlamasıyla aynı dönemde görülür; kızarıklıkların pul pul dökülmeye başlamasıyla bulaşıcılık dönemi bütünüyle sona erer. Bulaşma Kızamığın derideki belirtileri yaygın döküntülerdir. Kızamık tüm dünyada yaygın olarak rastlanan döküntülü bir hastalıktır. Etkeni, çok küçük ve vücudun dışındaki kimyasal ve fiziksel etkenlere karşı çok az direnci olan bir virüstür. Hastadan sağlıklı kişilere üst solunum yolları yoluyla ve özellikle konuşurken ve öksürürken çıkan tükürük damlacıkları aracılığıyla kolayca bulaşır. Bulaşmanın bu kadar kolay oluşu nedeniyle kızamık genellikle ilkbahar ve sonbahar aylarında küçük salgınlar halinde görülür. Kızamık salgınında hastalığa önce çocuklar yakalanır; erişkinlerin büyük bir bölümü ile üç aylıktan küçük bebekler salgını, hastalığa yakalanmadan atlatabilir. îlk bakışta tuhaf görünen bu olay kolayca açıklanabilir. Vücut ilk kez virüsle karşılaştığında hastalığa yakalanır ve virüse özgü antikor üretmeye başlar. Kandaki bu antikorlar virüsle yeniden karşılaştığında, virüsü etkisizleştirir; böylece hastalığa karşı direnç geliştirilmis olur. Sütçocukları anne karnındaki yaşamlannda bu antikorları annelerin-den aldıklanndan, erişkinlerin büyük bir bölümü de çocukluk çağında hastalığa tutulduklarından salgından etkilenmezler. Hastalığın ileri derecede bulaşıcı olması nedeniyle 2-4 yılda bir kızamık salgınları ortaya çıkar. Bir toplulukta salgın görüldüğünde, bağışıklığı olmayan bütün bireyler hastalanır ve bağışıklık kazanır; bu nedenle, hastalığa yakalanacak yeni bireylerin ortaya çıkması için belli bir süre geçmesi gerekir. Hastalığın Belirtileri Kızamıkta sıklıkla belirgin olarak birbirinden ayrılabilen dört dönem gözlenir: Kuluçka dönemi, döküntü öncesi dönem (prodrom dönemi), döküntülü dönem ve iyileşme dönemi. Bulaşma kuluçka döneminde anında başlar, virüs 8-12 gün boyunca vücutta belirti vermeden ürer. Normal olarak 10. günde döküntü öncesi dönem başlar, ateş hızla yükselir ve ağızda yanağın içinde, azıdişleri hizasında kırmızı bir alanla çevrili küçük beyaz lekeler belirir; bu lekeler ilk tanımlayan hekimin adıyla anılır (Koplik lekeleri). 2-3 günden fazla sürmeyen bu dönemde çocuk isteksiz, yorgun ve uykuludur; iştahı azalmıştır, aksırır, hırıltılı, inatçı ve kuru bir öksürüğü vardır; sulanan ve kızaran gözleri güçlü ışıktan rahatsız olduğundan ışıklı ortamlar dan uzak durur. Bu aşamada kızamığa henüz tam konmamış olsa da son derece bulaşıcıdır ve çocuğun enfeksiyonu aile bireylerine yayma olasılığı yüksektir. Ateşin geçici olarak azalmasıyla döküntülü dönem başlar. Döküntüler başlangıçta düz, sınırları belirgin pembe renkli küçük lekeler biçimindedir; daha sonra hafifçe kabanr, büyür, sayılan artar ve giderek koyulaşıp kırmızılaşır. Döküntüler çıkarken ateş yemden yükselir ve çocuğun genel durumu kötüleşir. Sürekli yatmak ister ve çok yorgundur, gözleri kolayca sulanır, aksırıklar yerini gerçek bir soğuk algınlığına bırakır, öksürük hala hıntılı ve çok rahatsız edicidir, özellikle küçük çocuklarda ishal görülür. Döküntülerin ortaya çıkmasından üç ya da dört gün sonra, ateş hızla düşer; kırıklık hali, öksürük ve soğuk algınlığı kaybolur, çocuk rahatlamış görünür. Döküntüler de ilk ortaya çıktığı bölgelerden başlayarak hızla solar. Kızarıklıkların pullanarak dökülme döneminin ardından çocuğun tümüyle iyileştiği söylenebilir. Döküntüler hiçbir iz bırakmadan hızla kaybolur; özellikle yüz ve boyun çevresindeki deri pul pul dökülür. Ne var ki, hastalığın bu son evresi her zaman fark edilmez, özellikle hastalığın hafif geçtiği olgularda hiç görülmez. Görülebilecek Komplikasyonlar Tüm olguların yaklaşık yüzde 6'sında komplikasyonlar görülür; iki yasma kadar ve erişkinlerde bu oran daha yüksek olabilir. En sık rastlananlar solunum sistemi komplikasyonlandır; döküntülerin ortaya çıkmasından önceki dönemde ve dö-küntülü dönemde başlayan ve olguların büyük bir bölümünde kızamık virüsünün doğrudan etken olduğu bronş-akciğer iltihapları (bronkopnömoni) ile genellikle bakteri kökenli enfeksiyonlara bağlı olarak iyileşme döneminde görülen-bronş-akciğer iltihaplan ayırt edilmelidir. îlki özellikle küçük çocuklarda çok ağır geçer ve virüs kökenli olduğundan antibiyotik tedavisiyle tedavi edilmez. Geç dönemde görülen bakteri kökenli bronş-akciğer iltihaplarında, ateş, irinli ve balgamlı öksürük ile solunum güçlüğü görülür. Bu tablo, antibiyotiklerle tedavi edilebildiğinden pek tehlikeli sayılmaz. Bir başka solunum sistemi komplikasyonu da üç yaşından küçük çocuklarda görülen ve solunum güçlüğüne neden olan gırtlak iltihabıdır (laren-Jit). Geçmişte çok sık görülen irinli kulak iltihabı (otit) antibiyotik tedavisinin uygulanmasından sonra giderek azalmıştır; virüs kökenli iltihabın yerleştiği ortakulak mukozasında bakterilerin üremesiyle oluşur. Kızamık komplikasyonlanndan en tehlikeli olanı son yıllarda daha sık görünen beyin iltihabıdır (ensefalit). Bin olgudan birinde görülen beyin iltihabı sıklıkla 2-9 yaş arasında ortaya çıkar. iyileşme döneminde ateşin yeniden yükselmesiyle başlar, havale nöbetleri ve koma görülür. Ender rastlanan bazı olgularda çok erken dönemde, döküntüler ortaya çıkmadan önce de başlayabilir. Klinik belirtiler genellikle çok değişken ve ağırdır. Çocuğun 1-2 gün içinde ölmesine yol açan biçimleri de vardır. Tanı Döküntü ortaya çıkmadan önce kızamık tanışı koymak, hastalığın bulaşıcı olup olmadığı da bilinmiyorsa, çok güçtür, îlk belirtiler (ateş, soğuk algınlığı, öksürük vb) kesinlikle hastalığa özgü değildir ve grip gibi üst solunum yolları enfeksiyonlannda da görülür. Erken dönemde görülen Koplik lekeleri tanı açısından büyük önem taşır. Kızamığa özgü döküntüler gerek özellikleri, gerek ortaya çıkış biçimi (kulakların arkasından başlayıp yüze ve vücuda yayılması) açısından tanıyı kolaylaştırır. Gene de döküntünün yukarıda betimlenenden farklı olabileceği de unutulmamalıdır; lekeler kimi zaman çok küçük ve soluk, kimi zaman da büyüktür ve içi sıvı dolu küçük keseciklerle kaplıdır. Kimi zaman döküntülerin altındaki kılcal damarlar çatlar ve kanamaya benzer bir görünüm ortaya çıkarsa da çok önemli değildir. Döküntülerin görünümü hastalığın gidişini hiçbir zaman etkilemez. Koplik lekeleri başka hiçbir hastalıkta görülmediğinden, kızamağın erken dönemde, özellikle bulaşıcılığın en yüksek olduğu dönemde tanınmasını sağlar. Tedavi Kızamık virüsünü yok eden özel bir ilaç olmadığından belirtileri hafifletmeye yönelik tedavi uygulanır. Kon-junktivit için gözler ılık borik asitle yıkanır ve gözkapaklan özenle temizlenir. Soğuk algınlığı sırasında günde birkaç kez burna damar büzücü damla damlatılırsa çocuk daha kolay soluk alıp verebilir, îshal başlasa da özel bir tedavi gerekmez, çocuğa bir iki gün sıvı besinler verilir. Yalnızca solunum sistemi belirtilerinin ağır olduğu az sa-yıdaki olguda, antibiyotik tedavisi gerekir. Hasta evinde uygun koşullar sağ-landığında rahatlıkla tedavi edilebilir ve komplikasyonlardan korunur. Beslenme ve ortam özellikle önemlidir. Küçük hasta en az on gün yalnız kalacağından, özellikle nezleli ve dökün-tülü dönemlerde odasmın rahat ve konforlu olması, iyi havalanması, ama hava akımının olmaması, oda sıcaklı-ğının 20°C kadar olması ve odanın aşırı aydınlatılmamış olması gerekir. Bu arada hastanın yalıtılmasının da (karantinaya alınmasınm) tartışmalı olduğunu belirtmek gerekir. Çünkü hastalığın en bulaşıcı olduğu aşama, henüz tanı konulamayan döküntü öncesi dönemdir. Hastalık sırasında sıvı ya da yarı sıvı, kolay sindirilen, sebze çorbası, sütte ezilmiş bisküvi, taze meyve suyu (özellikle şekerli limonata ve portakal suyu) gibi besinler verilmelidir. Özellikle iştahın az, ateşin yüksek olduğu döküntülü evrede çocuk yemek için zorlanmamalıdır. Korunma Günümüzde en etkili korunma yöntemi kızamık virüsüne özgü insan gamma globülinidir. Salgınlarda ve çocuğun sağlığının başka hastalıklar nedeniyle kötü olduğu dönemlerde korunmaya önem verilmelidir. Gammagiobülin, bulaşmadan önce uygulandığında, kızamığı etkili bir biçimde önler; geç uygulandığında etkisizdir, yalnızca belirtileri hafifletir. Kızamık çocuklarda erişkinlere göre daha ağır geçtiğinden en iyi önlem gammagiobülin kullanılarak hastalığın hafif geçmesinİ sağlamaktır. tki ya da üç yaşından küçük çocuklar dışındaki bireylerde bulaşmayı önlemektense koruyucu önlemlereağırlık vermek önerilir. Hastalığı geçiren çocuğun vücudunda kızamık virüsüne özgü antikorlar üretildiğinden yaşam boyu bağışıklık kazanılır. Kızamık aşısı da korunma sağlayabilir; bu amaçla tavuğun embriyon hücrele-rinden elde edilen ve etkinliği azaltılmış bir kızamık virüsü türü kullanılır. Aşı, tek dozda derialtına şırınga edilir. Bebeklere dokuz aydan başlayarak kızamık aşısı yapılabilir. Bu durumda yüzde 95 koruma sağlanır. Bir yaşında yapılan aşılarda ise, koruma oranı yüzde 99'dur. Salgın durumlannda altı aylık bebekler de aşılanabilir. Ama aşının sonradan yinelenmesi gerekir. Aşıdan sonra çocuk çok hafif bir enfeksiyon geçirebilir, ve kalıcı bağışıklık kazanır Kızamıkçık Kızamıkçık,damlacık enfeksiyonu yoluyla insandan insana bulaşan ve ateş,boğaz ağrısı ve vücutta bir kaç gün süren deri döküntülerine neden olabilen bir hastalıktır. Hastalık yuva,kreş ve okul gibi kalabalık ortamlarda çok kısa sürede bulaşabilmekte ve çocuklarda genellikle hafif geçirilmektedir. Hastalık ergenlik çağında ve erişkinlerde daha ağır seyretmektedir. Birçok genç erişkinde ve büyükte kızamıkçık enfeksiyonu sırasında büyük eklemlerde ağrı ve kızarıklıkla seyreden eklem iltihapları görülür. Eklem sorunları kısa sürede geçer ancak nadiren kronikleştiği de olur. Kızamıkçığın en önemli ve ciddi tablosu hamile bayanların kızamıkçığa yakalanması sonucunda ortaya çıkmaktadır. Hamileliğin erken dönemlerinde kızamıkçığa yakalanılırsa bebekte körlük,sağırlık,beyin gelişimi bozuklukları ve zeka geriliği ,kalp bozuklukları,hatta düşükler ve ölü doğumlar görülebilir. Bu nedenle tüm kadınların hamile kalmadan önce bir kan testi ile kızamıkçık geçirip geçirmediğinin tespit edilmesi gerekmektedir. Eğer hastalık daha önce geçirilmediyse tüm bayanların kızamıkçık aşısı ile aşılanmaları ve 3 ay süreyle hamile kalmamaları tavsiye edilmektedir. Aşılanan kişilerin %98'i bu hastalığa karşı yaşam boyu korunmaktadırlar. . Kızamıkçık Aşısı Hastalık yapan bu üç virüsün zayıflatılması ve hastalık yapıcı etkilerinin ortadan kaldırılması yoluyla geliştirilen üçlü kızamık,kızamıkçık ve kabakulak karma aşısı,yıllardır tüm dünyada güvenle kullanılmaktadır. Bebekler anne karnındayken annenin bu hastalıklara karşı oluşturduğu bağışıklık cisimciklerini ( antikorlar) almakta ve bu şekilde yaşamın ilk aylarında doğal olarak korunmaktadırlar. Ancak,anneden geçen bu antikorların yavaş yavaş ortadan kalkması nedeniyle bebekler 9. Aydan itibaren korunmasız olarak kalabilmektedir. Bu nedenle tüm bebeklerin 9. Aydan itibaren mutlaka bir doz kızamık aşısı almaları gerekmektedir. Kızamık,kızamıkçık ve kabakulak karma aşısı,eğer bebeğe 9. Ayda kızamık aşısı yapılmadıysa 12. Aydan itibaren uygulanmalıdır. Fakat 9. Ayda kızamık aşısı uygulanmışsa kızamık,kızamıkçık ve kabakulak karma aşısının yapılma zamanı 15. Ay olmalıdır. Kızamık. Kızamıkçık ve kabakulak karma aşısı olan bebeklerde ,nadiren aşıdan 5 ile 12 gün sonra hafif ateş ve bazı hafif deri döküntüleri olabilmekte ve bu belirtiler tedaviye gerek kalmadan 1-2 günde kendiliğinden iyileşmektedir. Bu bebeklere doktor tavsiyesiyle bir iki gün süreyle ateş düşürücü şurup ya da fitil verilebilir . Kızamık. Kızamıkçık ve kabakulak karma aşısı ,bu hastalıklardan herhangi birini geçirmemiş erişkinlere de uygulanabilir. Aşı yapılacak kişinin örneğin önceden kabakulak geçirmiş olması,bu üçlü karma aşının yapılmasını engelleyici bir neden değildir. Sadece hamilelere uygulanmaması gerekir. Kızıl Tanım Kızıl, çocuğun bütün derisinde özgün bir kırmızımsı-pembe döküntü oluşturan, oldukça yaygın bir çocukluk hastalığıdır. Boğaz ağrısına da yol açan streptokok bakterilerinden yol açtığı kızıl, kolayca tedavi edilen bir hastalıktır. Nedenleri,Görülme sıklığı,Risk faktörleri Kızıla yol açan bakteri, aynı zamanda bademcik iltihabına ve birçok boğaz ağrısına da yol açan streptokoklar grubundandır. Kızıl hastalığından sorumlu olan streptokok türü boğaz ve bademciklere yayılarak, çoğalır. Bakteriler çoğalmaları sırasında toksin üretirler ve bu toksin biriktikçe, kan dolaşımı aracılığıyla bütün bedeni etkilemeye başlar. Bakteriler öksürük ve hapşırmayla, ayrıca enfeksiyonu taşıyan insanlarla temasla bulaşabilir. Bedene girmelerinden sonra, kuluçka dönemi altı gün kadar sürer. Belirtiler En kötü biçimiyle kızıl, çocuğun ateşinin apansız çok fazla yükselmesiyle başlar; ayrıca çocuk kızarır, boğazı ağrır, bademcikleri şişerek kızarır ve beyaz bir zarla kaplanır. İkinci gün, yüzü kırmızı bir renk alır ve döküntü bedenin her yerine yayılır. Kabarık lekeler, deriye benekli bir görünüm verir. Başlangıçta dil beyaz ve kaba tüylü bir görünümdedir; hastalık ilerledikçe kırmızı lekelerle kaplanmaya başlar ve kızıl hastalığının niteleyici görünümü olan “çilek dil” görünümünü alır. Çocuk kendini son derece kötü ve bitkin hisseder, iştahı son derece azalır. Ama döküntü soldukça, kendini daha iyi hissetmeye başlar. Derisi ve dili normale dönmeden önce, altı hafta kadar soyulur; bununla birlikte hastalığının başladığı günden bir hafta ya da on gün sonra iyileşir. Tedavi Tedavide genellikle streptokokları öldüren penisilin kullanılır. Hastalığın hafif geçtiği çocuklarda bile mikropların üreme şansı kalmaması ve çocuğun enfeksiyonu başkalarına bulaştırmaması için, birkaç gün süreyle penisilin tedavisi uygulanır. Hasta çocuk yatak dinlenmesine alınır; ateşi yüksekse, düşürmek için bedenin günde birkaç kez ılık suya batırılmış süngerle silinmesi gerekir. Terleme yoluyla yitirdikleri beden sıvılarını karşılamak ve su yitimine uğramalarını önlemek için bol sıvı içirilmelidir. Sulandırılmış meyve suları içtiği sürece, iştahsızlığı karşısında herhangi bir kaygıya kapılmaya neden yoktur. Komplikasyonlar/Riskler Kızıl genellikle, normal evrimini tamamlayarak hiçbir soruna yol açmadan kısa sürede iyileşir. Tedaviye hemen başlanılmaması, yani streptokokların çoğalarak yayılmalarına olanak verilmesi durumunda, ortaya çıkabilecek ikinci enfeksiyonlar arasında ortakulak iltihabı, bir çeşit böbrek iltihabı ve romatizma sayılabilir. Romatizma ve böbrek iltihabı ciddi hastalıklardır. Kaynak : Medicare Suçiçeği Su çiçeği döküntü ile karakterize,ciltte kalıcı sorunlar yaratan ve izler bırakan bulaşıcı viral bir hastalıktır. Su çiçeği genellikle hafif seyirli bir hastalık olmakla birlikte hem erişkinler hem de çocuklarda aşağıdaki komplikasyonlara yol açabilir : Ciltte bozukluk ve izlere yol açan süperenfeksiyonlar ( Özellikle yüzde oluştuğunda rahatsız edici olan kalıcı bozukluk ve izler). Hastanede tedavi gerektiren zatürre, ensefalit. Bazı vakalarda ölümler. Su Çiçeği nasıl bulaşır? İnsandan insana soluma, öksürme ve hapşırma yoluyla. Su çiçeği döküntüleri çok bulaşıcı olduğu için hastayla doğrudan temas yoluyla. Çocukların kreş, okul, vb. toplu bulundukları ortamlarda bulaşma çok hızlıdır. Su çiçeği ne zaman bulaşır? Döküntülerin ortaya çıkışından 2 gün önce ve 4-5 gün sonrasına kadar hastalık bulaşıcı durumdadır. Döküntülerin görülmesinden 2 gün öncesine kadarkarakteristik klinik belirtiler görülmediğinden su çiçeğinin bulaşması kolay ve sinsi bir süreç izler. Su çiçeğinin belirtileri nelerdir? Su çiçeği belirtileri, hasta ile temastan 14 ile 16 gün sonra ortaya çıkmaya başlar. Döküntüden 1-2 gün önce baş ağrısı, ateş, karın ağrısıve halsizlik görülür. Kızarıklıklar kafa derisi, yüz ve gövdenin üst kısımlarından başlayıp daha sonra kol ve bacaklara yayılır. Su çiçeğine karşı korunmanın yolu nedir? Su çiçeği’ nden korunmanın yolu su çiçeği aşısı olmaktır.Aşılama, çocuk ya da erişkinlerin bu hastalığa karşı korunmasında son derece etkin ve güvenilir bir yoldur. Su çiçeği aşısı hakkında bilinmesi gerekenler: Su çiçeği aşısı, etkin bir bağışıklık ve aşılanmış kişilere uzun süreli koruma sağlamaktadır. Güvenilir ve iyi tolere edildiği kanıtlanmış olan bu aşı 12 aylıktan başlamak üzere her yaştaki insana uygulanabilir. . Aşılanmanın avantajları nelerdir? Hastalığın geçirilmesi engellenerek: Yara izleri, süperenfeksiyon gibi cilt bozuklukları yanında hayati tehlike yaratabilen diğer komplikasyon risklerini ortadan kaldırmak, Karantina, okula devamsızlık ve işgücü kayıplarını önlemek, Su çiçeği geçirmemiş çocukları, doğurganlık çağındaki kadınları ya da çocuk sahibi anne ve babaları korumak. Verem (Tüberkuloz) Tüberküloz ya da halk arasında verem (ince hastalık) olarak bilinen ve her yaşta görülen bu hastalığın ,ağır ve ciddi sonuçları olabilmektedir. Damlacık enfeksiyonu şeklinde solunum yoluyla giren mikrop,akciğerlere yerleşmekte ve oradan da beyin zarına ,kemik iliğine ve lenf bezlerine yayılabilmektedir. Bu durum özellikle çocuklarda ölüme kadar gidebilen çok ağır tablolar oluşturmaktadır. Tedavisinin çok uzun süreli olması ve bir çok ilacın bir arada kullanılmasının gerekliliği ise hastalığın bir başka yönüdür. Verem hastalığı ,iyileşme sonrasında bile yaşam boyu süren solunum sistemi bozuklukları,zeka geriliği ve sakatlıklar gibi çok önemli kalıcı hasarlara neden olabilmektedir. Verem aşısı ( bcg ) Verem aşısı ( bcg ) doğumdan sonra 3. Ay içerisinde tek doz şeklinde uygulanmalıdır. Daha sonra ,ilkokul 1. Ve 5. Sınıflar ile lise 3. Sınıflarda bcg aşısı hatırlatma ( rapel ) dozu yapılmalıdır. Aşı omuz bölgesinden cilt içine özel bir iğne ile uygulanmaktadır. Aşı yerinde 2-4 hafta sonra hafif bir yara oluşmakta ve bu yara kendiliğinden iyileşmektedir. Bu durum genellikle tedavi gerektirmemektedir,ancak bir hekimin tavsiyesinin alınmasında fayda vardır.. ÇOCUKLUK ÇAĞINDA ALLERJİ Allerji nedir? Allerji, çoğu bireyin temas ettiğinde sorun yaşamadığı bir maddeye karşı vücudun anormal duyarlılık göstermesi olarak tanımlanabilir. Allerji çoğu zaman aile bireyleri arasında multifaktoriyel genetik bir geçiş göstermektedir. Anne ya da babadan birinin allerjik vücut yapısına sahip olması durumunda çocukta allerji gelişme riski % 25 iken, hem annenin hem babanın allerjik olması durumunda bu oran % 50'ye çıkmaktadır. Hem anne, hem babada aynı allerjik hastalığın bulunması durumunda ise çocukta aynı hastalık görülme riski % 70 olarak bildirilmektedir. Allerji nelere karşı gelişir? Çevremizde var olan her tür maddeye karşı allerjik reaksiyon gelişebilir. Allerjenler gıdalarla alınanlar, hava yolu ile alınanlar, vücuda dışarıdan enjekte edilenler ve deri yolu ile alınanlar şeklinde sınıflandırılabilir. İlk 3 yaşta ağızdan alınan maddelere karşı (en sık inek sütü, soya ve yumurta) allerji gelişimi ön planda iken, 3 yaştan sonra hava ile alınan allerjenlerle reaksiyonlar ön plana geçer. Hava ile alınan allerjenler içinde, , küf mantarları, hayvan epitel ve tüyleri, yabani ot, çimen ve ağaç polenleri sayılabilir. Allerjik hastalıklar nelerdir? Allerjik reaksiyonlar çocuklarda çeşitli hastalık tipleri ile karşımıza çıkmaktadır. , , , (kurdeşen), ve genel hastalık tiplerini oluşturur. Astım nedir? Astım, hava yollarının çeşitli uyaranlara artmış yanıtının söz konusu olduğu, tekrarlayıcı, kendiliğinden veya tedavi ile tamamen veya kısmen geri dönüşümlü öksürük, hırıltı, nefes darlığı gibi belirtilerinin yer aldığı bir hastalıktır. Neden olur? Çocukluk çağında % 90 oranında allerjik kökenli olduğu bilinmektedir. Yıl boyu maruz kalınan ev içi allerjenlerin bronşlarda yarattığı allerjik iltihabi durum, soğuk hava, egzersiz, viral solunum yolu enfeksiyonları, kimyasal buharlar, hava kirliliği ve sigara dumanı gibi nonspesifik uyaranlarla temas sonucu astım belirtilerinin ortaya çıkmasına neden olur. Bunun yanında spesifik olarak allerjinin söz konusu olduğu ev dışı allerjenlerle temas sonucu genellikle mevsimsel olarak aynı tablo gözlenmektedir. Nasıl seyreder? Astım tanısı alan çocukların çoğunun hayatın ilk 2 yılında belirti verdiği saptanır. İlk yıllarda öksürük ve hırıltının ana uyaranı viral solunum yolu enfeksiyonlarıdır. Bu yaşlarda akciğerlerin gelişiminin henüz tamamlanmamış olması, küçük hava yolu çaplarının dar, kıkırdak dokunun az olması, tekrarlayıcı bronş daralmasına katkıda bulunur. Dört beş yaşlarında akciğerlerin gelişiminin tamamlanması ile erken yaşlarda astım belirtileri gösteren birçok çocukta klinik olarak düzelme gözlenmektedir. Düzelmeyen bir grup hasta ve daha geç astım tanısı almış çocukların bir kısmı da ergenlik çağında klinik bir iyilik dönemine girerler. Genel olarak çocukluk çağında astım tanısı almış hastaların yaklaşık %50-60'ı ergenlik döneminde iyileşirler. İyileşen olguların bir bölümü orta yaş döneminde tekrar hastalık belirtileri göstermeye başlayabilmektedirler. Nasıl teşhis edilir? Astım tanısı koymada en değerli tanı aracı öyküdür. Öksürük, hırıltı ve / veya nefes darlığı belirtilerinin gece kötüleşmesi şiddetle astımı düşündürür. Yattıktan sonra veya sabaha karşı yaklaşık 30 dakika süreyle devam eden ve bronş genişletici ilaçlara olumlu yanıt veren öksürük aksi ispat edilene kadar astım kabul edilmelidir. Akciğer fonksiyonları nasıl değerlendirilir? Astımda akciğer fonksiyonlarının ölçülmesi gerek tanı gerekse tedaviye yanıtın değerlendirilmesi açısından büyük önem taşır. Spirometre ile ölçülen solunum fonksiyonlarında zorlu nefes verme sırasında yapılan ölçümlerin sağlıklı bireylerle yapılan karşılaştırılması ve tedavi ile bu değerlerin göstermekte olduğu düzelme değerlendirilmektedir. Allerji nasıl belirlenir? Astıma neden olması olası allerjinin hangi maddeye karşı geliştiğinin saptanmasında allerji deri testleri kullanılır. Ön kol ön yüzüne veya sırta delme metodu ile uygulanan deri testinde ciltteki kızarma ve kabarmanın şiddetine göre değerlendirme yapılıp, hastanın neye allerjisi olduğu saptanmaktadır. Allerji deri testi uygulamasının mümkün olmadığı, 3 yaş altı çocuklar, yaygın allerjik egzaması olan hastalar, antihistaminik içeren ilaç kullanmakta olanlar, ciltte dermografismus adı verilen cilde bastırma sonucu kabarma reaksiyonu verenlerde, kanda spesifik immünoglobulin E düzeyi saptanması yöntemiyle allerjen tespiti yapılabilir. Astım nasıl tedavi edilir? Tüm allerjik hastalıklarda olduğu gibi astımda da birinci basamak tedavi alleji geliştirilmiş olan maddeden uzak durmaktır. Uygun öneriler doğrultusunda alınacak çevre önlemleri ile hastalık belirtilerinin ve bronşlardaki aşırı duyarlılığın belirgin derecede azalması mümkündür. Çevre önlemlerinin yeterli olmadığı, ilaç tedavisinin uygun görüldüğü hastalarda havayolu ile akciğerlere çekilip bronşları tedavi eden sprey ilaçlar kullanılmaktadır. Bunlar sadece bronşları gevşetici özelliğe sahip rahatlatıcılar ve allerjik iltihabın yarattığı aşırı bronş duyarlılığını azaltmak yoluyla tedavi edici özelliğe sahip olanlar olarak ikiye ayrılabilir. Son yıllarda bu amaca yönelik kana karışma oranı en aza indirilmiş, kortizonlu ilaçlara özgü yan etkileri ağızdan alınanlara kıyasla çok çok az olan yeni jenerasyon kortizon bazlı sprey ilaçlar geliştirilmiştir. Allerjinin bronşlarda yapabileceği kalıcı hasarı önlemede tek seçenek olarak sunulan bu ilaçlarla astım belirtileri en aza indirilmektedir..... ALLERJİK NEZLE "Allerjik Nezle" nedir? Allerjik nezle (allerjik rinit) çevresel bazı faktörlere allerji gelişimi sonucu, burun tıkanıklığı, burun akıntısı, burunda kaşıntı, hapşırma ve göz yaşarması gibi belirtilerin haftanın çoğu gününde görülüyor olması halidir. "Allerjik Nezle"nin kaç tipi vardır? Allerjik rinitin iki tipi vardır. Biri mevsimsel allerjik nezle, diğeri ise yıl boyu süren (perennial) allerjik nezledir. Mevsimsel olan tipi sadece bireyin duyarlı olduğu madde ile karşılaştığı belli bir dönem boyunca burun akıntısı, burun kaşıntısı, hapşırık belirtileri ağırlıklı olarak görülür. Halk arasında saman nezlesi olarak da tanımlanır. Yıl boyu süren tipte ise birey sorumlu allerjen ile devamlı temas halindedir. Burun tıkanıklığı ana belirtidir. Bununla beraber hapşırma, burun akıntısı ve burun kaşıntısı gibi belirtiler de ısı değişikliklerine bağlı olarak veya kimyasal bazı maddeler ile temas sonrası gibi fiziksel uyaranlarla ortaya çıkabilir. "Allerjik Nezle"ye bağlı olarak görülebilecek hastalıklar nelerdir? Çocuklarda yıl boyu süren allerjik nezleye bağlı olarak gelişen burun tıkanıklığının sonucu olarak tekrarlayan sinüzit ve orta kulakta sıvı birikmesi sık görülen durumlardır. Sinüzit, viral bir üst solunum yolu enfeksiyonunun, yani soğuk algınlığı veya nezlenin normalde geçmesi gereken 1 hafta - 10 günden uzun sürmesi, özellikle sabah kalkıldığında artış gösteren balgamlı öksürükler, sarı burun akıntısı, burun tıkanıklığı belirtilerinin görülmesi ile tanınır. Orta kulakta sıvı birikmesi ise ateş ve kulak ağrısı ile gelebileceği gibi sadece belli belirsiz bir duyma kaybı ile de kendini gösterebilir. Sözü edilen birinci durumda orta kulakta iltihaplı bir sıvı birikimi söz konusu iken, ikinci durumda ise iltihapsız bir sıvı birikimi vardır. Her iki durumda da duyma kaybının kalıcı olmaması için mutlak olarak altta yatan allerjinin tedavi edilmesi gerekmektedir. "Allerjik Nezle" nasıl tanınır? Allerjik nezlede tanı hastanın hikayesi ve destekleyici laboratuar testleri ile konur. Burun tıkanıklığı, akıntısı, kaşıntısı, hapşırık ve göz yaşarması belirtilerinin haftanın çoğu gününde görülmesi halinin varlığı; bununla beraber allerji deri testinde duyarlılığın olduğu bir maddenin saptanması ve sümüğün incelenmesinde allerjik hücrelerin tespiti tanı koydurmaktadır. "Allerjik Nezle"nin tedavisi nasıldır? Allerjik nezlede birinci basamak tedavi allerjinin saptandığı maddeden bireyin uzak tutulmasıdır. İkinci basamakta ise ilaç tedavisi gelir. Bu tedavi ağızdan allerji şurup / hapları ile veya burun spreyleri ile sağlanabilir. Tedavi her hasta için farklılık göstermektedir. Çevre önlemleri ve ilaç tedavisinden yeterli yanıt alınamayan vakalarda dilaltı damla şeklinde aşı tedavisi uygulanabilir.. ALLERJİK EGZAMA "Allerjik Egzama" nedir? Allerjik egzema özellikle hayatın ilk yıllarında en yoğun olarak görülen cilt kuruluğu, döküntü ve kaşıntı ile seyreden bir cilt hastalığıdır. Tipik olarak yanaklar, boyun altı, dirsek içleri ve diz arkası gibi bölgeler en çok etkilenen alanlardır. Altı yaşına doğru şiddeti git gide azalır. "Allerjik Egzama"ya ne sebep olur? Allerjik egzemada en önde gelen sebep gıdalara karşı gelişen allerjidir. Gıdalar içinde de en sıklıkla inek sütü ve yumurta bu durumdan sorumlu bulunmaktadır. Ancak hava yolu ile alınan ev tozu gibi allerjenlerin de sorumlu olabildiği gösterilmiştir. "Allerjik Egzama"da şikayetleri artıran etkenler nelerdir? Allerji geliştirilmiş olan madde ile gerek sindirim sistemi yolu ile gerekse hava yolu ile gerçekleşen temas döküntü ve kaşıntıyı artırmaktadır. Bunun dışında terleme, şiddetli sürtünme gibi fiziksel uyaranlar da şikayetlerin artmasına sebep olabilmektedir. "Allerjik Egzama" nasıl tedavi edilir? Özellikle allerji geliştirilmiş olan madde ile temasın azaltılması şikayetlerde azalmaya neden olacaktır. Ayrıca sık banyo yaptırma ve nemlendiriciler uygulama yolu ile cildi nemli tutma bu yönde etkili olmaktadır. Koruyucu önlemlerin yetersiz kaldığı durumlarda ağızdan allerji ilaçları ve kortizonlu kremlerle kısa süreli ve kontrollü bir tedavi gerekebilmektedir. . ÜRTİKER Ürtiker nedir? Ürtiker halk arasında "kurdeşen" olarak bilinen ciltte döküntü kaşıntı ile seyreden bir hastalıktır. Genellikle tüm vücutta yaygın olarak görülebilen, ciltten hafifçe kabarık, sınırları belli, birkaç milimetreden birkaç santimetreye kadar değişebilen büyüklükte döküntüler şeklindedir. Basmakla solma özelliği vardır. Ürtikere ne sebep olur? Çocukluk çağında ürtikerin en sık nedeni enfeksiyonlardır. İkinci sırada gıda allerjileri gelir. Sindirim sisteminde parazitlerin varlığı ve ilaç allerjileri de nedenler arasında yer almaktadır. Ancak kronikleşmenin söz konusu olmadığı durumlarda nedene yönelik araştırma yapmaya gerek yoktur. Ürtiker nasıl tedavi edilir? Tedavi sorumlu etkenin ortadan kaldırılması ile başlamalıdır. Bununla beraber ağızdan allerji ilaçları (antihistaminik) ile tedavi söz konusudur. Tedaviye yetersiz yanıtın söz konusu olduğu durumlarda kortizonlu ilaçlarla ağızdan tedavi uygulanabilir. . ANJİYO ÖDEM "Anjiyo Ödem" nedir? Anjiyo ödem ürtiker şeklindeki döküntü ile birlikte veya döküntüsüz olarak görülebilen ciltte yaygın ödem gelişmesi ile seyreden bir allerjik reaksiyondur. Ödem en sık göz kapakları, ağız çevresi, el ve ayaklarda görülmektedir. Ciltte şişmeye ses tellerini tutan ödemin de eşlik ettiği daha ağır olgular da görülebilmektedir. Ses tellerinin tutulması halinde ses kısıklığı ve nefes almada güçlük söz konusu olabilmektedir. "Anjiyo Ödem"e neler sebep olur? Enfeksiyonlar, gıda allerjileri, ilaç allerjileri, böcek sokmaları bu reaksiyondan sorumlu tutulmaktadır. "Anjiyo Ödem" nasıl tedavi edilir? Tedavide sorumlu etkenin uzaklaştırılması, allerji ilaçları (antihistaminikler) ve kortizonlu ilaçlar yer almaktadır. . ANAFİLAKSİ Anafilaksi nedir? Anafilaksi tüm vücutta yaygın olarak görülen döküntü, ödem, nefes darlığı, tansiyon düşmesine bağlı bilinç kaybı, kalp ve solunum sistemi fonksiyonlarında yetersizlik sonucu ölümle seyredebilen çok ağır bir allerjik reaksiyondur. Doç. Dr. Yonca Nuhoğlu Çocuk Sağlığı Hastalıkları ve Allerji Uzmanı . SÜNNET Sünnetin faydaları şunlardır: * Sünnet derisi iltihabî hastalıkları sünnetten sonra görülmez. * Sünnet derisi darlığı sünnetten sonra görülmez. * Sünnet derisinin uzun ve dar olması nedeni ile derinin geriye kaçarak penis başını boğması sünnetten sonra görülmez. * Sünnet derisi altında taş teşekkülü sünnetten sonra görülmez. * Sünnet derisi altında idrar toplanması ve sonucta iltihaba dönüşüp böbreklere zarar vermesi durumu sünnetten sonra görülmez. * Sünnet derisinde sık sık yara oluşması sünnetten sonra görülmez. * Sünnetsiz olanlarda penis kanserleri görülebilir. Sünnetten sonra görülmez. * Sünnetsiz erkeklerin eşlerinde rahim ağzı kanserlerine daha sık raslanır. * Sünnetsizlerde cinsel yolla bulaşan hastalıklar hastalıklar daha sık görülür. Sünnette olabilecek olumsuzluklar : * Hatalı sünnetler peniste kalıcı hasarlara ve cinsel fonksiyon bozukluklarına neden olurlar. * Uygun olmayan sterilizasyon şartlarında hepatit ( sarılık ) ve birçok mikrobik hastalık bulaşabilir. Bu hastalıklar ölümle dahi sonuçlanabilecek ciddi hastalıklardır. Ülkemizde Hepatit B sıklığı yaklaşık % 10 dur. Çok iyi sterilize edilmemiş cerrahi aletlerle yapılacak sünnette çocuğun hepatit B, hepatit C ile hastalık kapma olasılığı % 10 dur. Bu nedenle cerrahi aletlerin çok iyi sterilize edildiği, güvenilir bir kişiye sünnet yaptırılması gerekir. * Sünnetlilerde penis başı hassasiyeti olmayanlara göre daha azdır. * Sünnet derisinin gereğinden çok alınması penisin ileri yaşlarda büyümesi ve normal gelişimine olumsuz etki edebilir. SÜNNET KAÇ YAŞINDA YAPILMALIDIR ? VE SÜNNET PSİKOLOJİSİ Klasik görüş sünnetin erken yaşlarda yapılmasıdır. Yahudiler erkek çocuğun doğumundan itibaren 20 gün içerisinde dini tören ile yapmaktadırlar. Sünnetin 20 gün içerisinde yapılmasının faydaları şunlardır: 20 günlük çocukta ağrı duyusu tam gelişmediği için sünnet uyuşturulmadan yapılabilinir. Pipide damarlanma çok olmadığı için sünnet sırasında kanama pek olmaz. Çocuklarda yara iyileşmesi çabuk olduğu için sünnet yarası çabuk iyileşir. Sünnet derisi darlıklarında acil sünnet gerektirecek durum önlenmiş olur Yeni doğanda kişilik gelişmediği için sünnet sonrası psikolojik olumsuz etki önlenmiş olur Çocuğun 1-6 yaş arası özellikle 4-5 yaş arası psikososyal gelişme devreleridir. Bu yaşlarda çocukta pipisini kaybetme korkusu vardır. Anneye de bağlılık son derece kuvvetlidir. Bu yaşta yapılacak bir sünnet psikolojik olumsuz etkilere neden olur. Bu nedenle çocukların bu yaşlarda da sünnet edilmemeleri önerilmektedir. Zira bu yaşlarda sünnet olan çocuklar sosyolojik açıdan töre ve törenlerden ayrı kaldığı için ileriki yaşlarda bir eziklik içerisine girebilir. 7 yaşından sonra bu psiko-sosyal devre bir durgunluğa girer ve ergenlik çağına kadar devam eder. Bu yaşlarda yapılacak sünnet, çocuğun psiko-sosyal açıdan gelişmesini sağlıyacaktır. Toplumun bir üyesi olduğunu fark edecek. Neden sünnet olduğunu anlıyacaktır. Bu nedenlerle sünnetin ya ilk 20 günde veya 7 yaşından sonra yapılması en uygundur. . SÜNNETİ KİMLER YAPMALI ? Sağlıklı bir sünneti uzman doktorun yapması gerekmektedir. Böylece bir çok sünnet hatasının önüne geçmiş olunur. Sünnetin bir uzman doktorun yapmasındaki faydalar şunlardır: Çocukta kan durmaması gibi bir hastalık varsa (Hemofili) bu hastalıktaki yan etkiler verilecek ilaçlar ile önlenir. Uzman doktor tarafından yapılmışsa hatalı sünnet olasılığı azalır. Cerrahi aletler çok iyi sterilize edildiği için çocuğun hepatit B, hepatit C kapma olasılığı azalır. Sünnet derisinin gereği kadar alındığı için penisin ileri yaşlarda büyümesi ve gelişimi normal olur. Sünnet ağrı giderici ilaçlar altında yapıldığı için çocuk ağrı duymaz. Sünnet yarası dikildiği için yara iyileşmesi daha çabuk olur. Köy sünnetçilerinin yapacağı sünnette çocuk ağrı duyacağı için çok huzursuz ve hırçın olur ve zaptedilmesi daha zordur. Bu nedenle çocuğun pisikolojisi bozulur. SÜNNET NASIL YAPILMALI ? Yıllar boyunca sünnet çeşitli şekillerde yapılmıştır. İlk zamanlarda sünnet derisi iki ip ile kıstırlımış ve arada kalan deri kısmı kesilerek uygulanmıştır. Daha sonra ip yerine çeşitli ağaç ve metal kıskaçlar kullanılmıştır. Yahudiler ortası yarık madeni bir levha (Barzel) kullanırken Osmanlı devrinde her doktorun kendi ismi ile anılan kıskaçları kullanmayı tercih etmişlerdir. Sünnetin yapılış şekli: Genel hijenik şartlar hazırlanır. Çocuk mutlaka yatırlır. Genel anestezi ( Narkoz) veya bölgesel uyuşturma (iğne ile) yapıldıktan sonra penis başına 5-6 mm uzaklığında sünnet derisine bir pens veya kıskaç konulur. Burada pens ağzı içerisine veya kıskacın içerisine penisin baş kısmının girmemesine dikkat edilir. Sonra penisin hemen altından bir bistüri (neşter) ile kesilir. Kanayan damar ağızları bulunup tek tek bağlanır. Kesik olan derinin iki ucu dikiş ile dikilir. En son kesik yaranın üzeri merhem sürülmüş bir bez ile sarılır. Pansuman gerekmez. Dikişlerde kendiliğinden eriyen cinsten olduğu için dikiş almaya da gerek yoktur. Bir haftaya kadar dikişler kendiliğinden kopar ve düşer. Çocuk hemen ayağa kalkabilir. 2-3 saat sonra uyuşturucu iğnenin tesiri geçeceğinden ağrı kesici şurup veya fitil verilebilir. Koter Usulü: Burada kesmek için neşter yerine koter kullanılır. Koter, elektirik akımının düşük derecelerinde ısıya bağlı olarak cildi kesen bir alettir. Burada kanama olmaz, olsa bile koter ile bu damarlarda yakılır. He ne kadar kolay ve kansız bir sünnet gibi gözüksede daha sonra ortaya çıkan yan etkiler çok fazladır. Bu nedenle Sağlık Bakanlığı yasaklamıştır. En büyük yan etkisi yara iyileştikten sonra nedbe dokusu denilen sünnet derisinin aşırı büyümesi ve bu bölgenin hissiz olmasıdır. Damarlar yakılırken sinirlerde harap olacağı için çocuğun ileri yaşlarde erken boşalma ve sertleşme problemleridir. . Lazerle Sünnet: Koter yerine kesici olarak lazer kullanılmaktadır. Günümüzde yan etkisi tam olarak bilinmediğinden kullanılması tartışmalıdır. SÜNNET HATALARI: Sünneti ehli olmayanlar yapınca sünnet hatalarının ortaya çıkması kaçınılmazdır. Acele ile yapılan hijene dikkat edilmeyen sünnetlerde yan etkiler ve hatalar çoktur. * Sünnet derisinin az kesilmesi: Çok sık görülür. Mahsuru yoktur. gerekirse 2 ci bir işlem ile fazlalık kesilir. * Penis başının kesilmesi: Dikkatsizlik sonrası oluşur. Tamiri çok güçtür. Tam kesiklerde protezden başka çare yoktur. * Penis başı altındaki derinin fazla kesilmesi ile buradaki dış idrar yolununda beraber kesilmesi. Çocuk idrarını penis başı alt yüzünden yapmaya başlar. * Kanama : Sık görülür. Tedavide sünnet yarası açılır kanayan damarlar tutulur. * Penis kangreni: Sık olmamakla beraber penisin sıkı bağlanması sonucu oluşur. . * İdrar dış deliği penisin alt kısmında olduğu durumlarda (Hypospadias = Yarım Sünnetli Doğma) sünnet yapmamalıdır. Çünkü bu çocuklara bir ameliyat gerekmektedir. Bu amaliyat ile idrar dış deliği penisin uç kısmına alınır. İşte ameliyat esnasında sünnet derisi kullanılacağı için bu çocuklar sünnet edilmezler. Bunu bilmeyen sünnetçi yanlışlıkla sünnet ederse çocuğun amaliyat başarı şansını kaybettirir. * Temizliğe ve hijene dikkat edilmezse iltihaplanma meydana geliri. Cerahat toplar bu da çocukta ateşin yükselmesine sebeb olur. Titreme, bulantı ve kusmalar meydana gelir. Ayrıca hepatit B, hepatit C gibi hastalıklar bulaşabilir. * Penis Başı Aşırı duyarlığı: Sünnetten sonra 3 ay kadar sünnet başında aşırı duyarlılık oluşabilirse de bu zaman içerisinde kaybolur. * Sünnet sonrası sıkı bandaja bağlı olarak idrar yapamama durumu olabilir. Op.Dr. Erdal KALCI Üroloji Uzmanı TIP DİLİNDE : HİPOSPADYAS , HALK DİLİNDE PEYGAMBER SÜNNETİ VEYA YARIM SÜNNET. . Hipospadyas nedir ? Erkek çocuklarda cinsel organlarının ucunda olması gereken dış idrar deliğinin, pipilerinin alt taraflarında biryere açılması şeklindeki anormalliğin adı tıp dilinde “ Hipospadyas “ ‘tır. Böyle çocuklar adeta yarım sünnet olmuş gibi doğarlar, dikkatle bakıldığında idrarlarını bacaklarına doğru ve pipilerinin altından yaptıkları farkedilir. En uçta deliğe benzer bir görünüm olsa bile burası kördür ve idrar buradan gelmez. Oldukça sık rastlanan bir doğumsal anormalliktir ve Hipospadyaslı babaların çocuklarında görülme riski fazladır. Böyle çocuklarda bazen ilk dikkati çeken şey alta, torbalara doğru pipinin eğri olması olabilir. Bu eğrilik özellikle çocuğun pipisinin sertleştiği zamanlarda belirginleşir. Peygamber sünnetli yada yarım sünnetli çocuklar Hipospadyaslı çocuklar için halk arasında bu deyimler kullanılır. Böyle çocuklarda sünnet derisi çoğunlukla sadece pipinin sırt tarafında ve adeta bir horoz ibiği gibi oluşmuştur. Pipinin alt yüzünde sünnet derisi olmaz. Alt yüzde olan ise, normalde en uçta olması gereken dış idrar deliğidir. Bazen bu delik olması gerekenden çok daha dar olur. O zaman bu çocuklar hem makara ipliği gibi ince işerler, hem de çişlerinin bitmesi uzun zaman alır. Hipospadyaslı büyük çocuklarda canlarını çok sıkan bir durum da çişlerini aşağı ve ayaklarına doğru yapmalarıdır. Nasıl farkedilir ? Dikkatli anne ve babalar veya götürülen çocuk hekimi sünnet derisinin yarım oluşundan şüphelenirler. Bazen de idrarın uçtan fışkırmadığı farkedilir. Bu delik çoğu zaman pipinin alt yüzünde ve uca yakın olsa da bazı hastalarda pipinin de gerisinde, torbaların arasında veya makatın önünde bile olabilir. Hatalı delik pipinin baş kısmına ne kadar uzaksa anormallik de o kadar ağır demektir. Bazı anne ve babalar ise en önce eğriliği farkederler. Çocuk sahibi olabilirler mi ? Yanlış tedaviler uygulanmazsa olabilirler. Özellikle eğriliğin tam düzeltilmesi hem çocuk sahibi olma yönünden hem de cinsel münasebette sorun olmaması yönünden çok önemlidir. Zamanımızda modern cerrahi prensipler kullanılarak, uygun yöntemler de seçilerek bu hastalar tam şifaya kavuşturulabilmektedir. Zamanından geç tedaviye başlanan ve ehil eller müdahele etmediği için defalarca ameliyat edilmesine rağmen bir türlü tam düzelmeyen çocuklarda bütün hayatlarını etkileyen ruhi sorunlar da ortaya çıkabilmektedir. İdeal tedavi yaşı nedir ? İdeal ameliyat yaşı 6 aylık ile 1,5 yaş arasıdır. Bu yaştaki çocuklarda hem ameliyat, hem ameliyat sonrası bakım büyüklere oranla çok daha kolaydır. Ayrıca bu yaşlarda ameliyat edilerek şifaya kavuşmuş olan hastalar ileride başlarından böyle bir olay geçtiğini de hatırlamazlar. Bu da önemli bir avantajdır. Bu yaşları kaçırmış olan çocuklarda ise daha fazla bekletmeden bir an önce ameliyat yapılmalıdır. Üst yaş sınırı yoktur. Hipospadyas ameliyatının hedefleri Cerrahi tedavideki ana hedefler 4 tanedir: Eğriliği tamamen düzeltilmiş, özellikle sertleşme olduğunda tam düz bir penis, Pipinin tam ucundan karşıya doğru fışkırtarak işeyebilme, Dış görünüm olarak sünnetli bir çocuk görünümünü elde etme, Böyle bir anormalliğin olduğunun farkına varmadan küçük yaşta tedavi. Asla sünnet yapılmamalı ! Bu çocukların ameliyatlarında yarım sünnet derisi çok işe yarar. Öncesinde bu çocuklar asla sünnet ettirilmemelidirler. Ameliyatın bitiminde zaten sünnet de olmuş olurlar. Ameliyatı çok mu zor ? Ameliyat ehil müesseselerde hayati risk taşımasa da son derece hassas ve ince bir iştir. Büyüteçli gözlüklerle, özel iplikler kullanılarak bu işte uzmanlaşmış çocuk cerrahisi veya çocuk ürolojisi uzmanlarınca yapılmalıdır En önemli ölçü, bu ameliyatı yapacak cerrahın sadece çocukları ameliyat eden ve bu işte deneyimli bir hekim olmasıdır. . Tecrübeli ellerde genellikle tek ameliyatla netice almak ve düzgün görünümlü penisler elde etmek mümkündür. Çok nadir olarak ikinci ameliyat gerekir. Ameliyat esnasında, eğrilik varsa düzeltildikten sonra çoğunlukla sünnet derisi kullanılarak idrar borusu uca kadar uzatılır. Çocuk böylece sünnet de olmuş olur. Ameliyatın kendisi gibi, ameliyat sonrası bakım da birçok incelikle doludur. Çocuklara uygun modern yöntemlerle ameliyat sonrası da ameliyat kadar rahat ve başarılı geçebilir. Ameliyat sonrası dönemin özellikleri Hastaların bir bölümü ameliyat günü, bir bölümü de 1-2 gün sonra eve yollanırlar.Operasyon sonrasında penis çevresinde özel bir pansuman olur. Yeni oluşturulan idrar yolunun içine konan ve pipinin ucundan çıkan bir plastik tüp idrar boşaltma işine yarar. Daha ağır hipospadyas ameliyatlarından sonra, karın alt bölümünden direk idrar torbasına giren ve yine idrar boşaltmaya yarayan ikinci bir tüp de konulabilir. Bunlar yeni oluşturulan idrar kanalının güvenliği için gereklidir ve operasyondan 7 - 14 gün sonra çıkarılırlar. Bu süre içinde tüplerin tıkanmaması önemlidir ve hastanın ağızdan bol sıvı almasına dikkat edilir.Ameliyat sonrasında antibiotik, ağrı kesici ve idrar torbasının kramplarını önleyici ilaçlar kullanılır. Aspirin kesinlikle verilmemelidir. Sonda alındıktan sonra ilaçlar kesilir ve banyoya izin verilir. Bu dönemde ve sonrasında yaklaşık 1 ay tehlikeli spor ve hareketlerden kaçınılır. Ancak günlük hareketler kısıtlanmaz.Pipideki ince dikşlerin hepsi kendilğinden eriyen cinstendir ve alınmalarına gerek olmaz. İlk dönemlerde çatallı işemeler olabilir. Zamanla düzelir. Bazen belli aralıklarla yeni yapılan deliğin genişletilmesi gerekebilir.Nadiren gerekli olan ikinci ameliyatlar için en az 6 ay sürenin geçmesi gereklidir.Hipospadyas ameliyatlarından sonra bakımı en kolay hasta grubu bezli bebeklerdir. Bu yaştakiler ameliyat sonrasını en rahat geçirenlerdir. HİPOSPADYAS AMELİYATINI BAŞARILI BİR ŞEKİLDE GEÇİRMİŞ OLAN ÇOCUKLAR TAMAMEN NORMALE DÖNERLER. İDRAR YAPMA VE İLERİDEKİ CİNSEL FONKSİYONLAR BAKIMINDAN NORMAL ERKEKLERDEN HİÇBİR FARKLARI KALMAZ. .. Prof.Dr.Yunus Söylet Çocuk Cerrahisi Uzmanı, Çocuk Ürolojisi Bilim Dalı Öğretim Üyesi.. HİPOSPADİAS . . HİPOSPADİAS Hipospadias, idrar deliğinin penis ucu yerine ön yüzünde daha önceki bir noktada bulunmasıyla karakterize doğuştan olan yapısal bozukluktur. Üçyüz canlı erkek doğumdan birinde görülür. İdrar deliği penis ucundan uzaklaştıkça bozukluğun ağırlık derecesi artar, buna karşılık görülme olasılığı azalır. En sık görülen şekli penis ucuna yakın tipte (glanüler) olanı, en az görüleni ise perineal tipte olanıdır. .Hipospadias görülen hastaların çoğunluğunda "chordee" denilen mevcut idrar deliği ile penis ucu arasında uzanan bant bulunur. Bu bant ereksiyon sırasında penisin öne doğru kıvrılmasına neden olur. Bu oluşum ameliyat sırasında çıkarılır. Tüm hastaların ayrıca mevcut olabilecek diğer organ anomalileri yönünden sistemik olarak araştırılması ve intravenöz pyelogram yapılması gerekir. Hipospadias ile birlikte inmemiş testis, böbrek anormallikleri, fıtıklar ve diğer doğuştan anomaliler bulunabilir. Hipospadiaslı hastada penis yapısında da farklılık mevcuttur. Uretra ve korpus spongiosum oluşmamıştır. Chordee denilen bant glansı öne doğru kıvırarak şeklinde bozulma yaratır. Daha çok spatül şeklinde ve daha yassı görünümdedir. Sünnet derisi ön tarafta eksiktir. Tedavi: Ameliyat için penisin yeterli büyüklüğe ulaşması beklenir. Bu süre cerrah tarafından belirlenir. Ancak cerrahın bu konuda tecrübeli olması önerilir. Çünkü hatalı ameliyatların düzeltilmesi ilk ameliyattan çok daha zordur. Öncelikle hipospadias bulunan çocukların sünnet ettirilmemesi tavsiye edilir. Sünnet derisi ameliyat sırasında yeni idrar kanalının oluşturulmasında ya da penis ön tarafının kapatılmasında kullanılacak yedek deri kaynağını oluşturacaktır. Genellikle ameliyatın çocuk okula başlamadan önce yapılması tercih edilir. Ameliyat için bir çok teknik mevcut olup cerrahın tercihine bağlı olacaktır. Üstteki resimlerde penil tipte hipospadias tedavisinde uyguladığımız metod şematize edilmiştir. İdrar deliğinin etrafından aşağı doğru uzanan deri adası diseke edildikten sonra delik içeride kalacak şekilde deri sadece üstte açıklığı olan bir tüp haline getirilir. Glans üzerinde sapı yukarıda olan dil şeklinde bir kısım kaldırılır. Üstteki deri parçası ile alttaki tüp arasında glans penis kenarında bir köprü bırakılır. Yeni oluşturulan tüp bu köprünün altından geçirilir. Bu tüp üst ucu, glans penis üzerinde kaldırılan dil şeklindeki kısıma ağızlaştırılır. . Üstte distal penil tipte hipospadias, ameliyat planı ve tübün oluşturulması ve ameliyat sonu görülmektedir. Ameliyat sonunda onarılan idrar tübünün korunması ve doku içine idrar sızmasını önlemek amacıyla içinde idrar sondası birkaç gün süreyle bırakılır. Ameliyat sonrasında glans üzerinde bir miktar şişlik ve ödem oluşabilir. Komplikasyon olarak en sık oluşan, değişen oranlarda görülen fistüllerdir. Fistül, ameliyat bölgesinde idrar tübünün herhangi bir noktasında oluşan deliktir. İdrar yapılırken penisin hem ucundan hem de fistülden idrar çıkar. Bu durumda uygun bir zaman, örneğin 6 ay geçtikten sonra fistülün kapatılması için tekrar ameliyat gerekecektir. Bu süre ameliyat bölgesindeki dokuların yumuşaması için gereklidir. Diğer bir komplikasyon ise idrar tübünün en uç noktasında darlık (stenoz) oluşmasıdır. Bizim uyguladığımız modifiye yöntemde glans ucunda hazırlanan dil şeklindeki deri parçası bu darlığı yüksek oranda önlemektedir. Ameliyat sonrası devrede istemdışı olabilecek ereksiyonlar sorun yaratmakta, dikişlerin açılabilmesine neden olmaktadır. Erkesiyonun daha az oluşabildiği 1.5-2 yaşlarında ameliyat uygulanması bu nedenle daha çok tercih edilmektedir. Ameliyat edilen çocuğun yaşı daha büyükse diazepam verilerek sedasyon sağlanmaya çalışılır. Prof. Dr. Kutlu Sevin Plastik ve Rekonstrüktif Cerrahi Anabilim Dalı Öğretim Üyesi. http://kutlusevin.8m.com ÇOCUK HASTALIKLARI Çocuklarda Solunum Yolu ve Hastalıklarından Korunma Solunum Sistemi Nedir ? Solunum sistemi; burun, ağız, bademcikler, boğaz, ses telleri, geniz, soluk borusu , akciğer içi hava yolları ve akciğer gibi organlardan oluşur. Solunum Sisteminin Görevi Nedir ? Solunum sisteminin en büyük görevi yaşamımız için gerekli olan oksijen alışverişini sağlamaktır. Bir insan nefes almadan en fazla 3-4 dakika yaşayabilir. Solunum sisteminin bir diğer rolü süzgeç görevi yapmaktır. Havadaki tozlar solunum yollarındaki ince tüyler aracılığı ile tutulur. Solunum Yolu Enfeksiyonları Nedir ? Ağız, burun, boğaz ve bademciklerin iltihaplanmasına üst solunum yolu enfeksiyonları denir. Hastalık yapan mikropların soluk borusu ve akciğerlerle, akciğer içi hava yollarını iltihaplandırmasına alt solunum yolu enfeksiyonları denir. Solunum yolu enfeksiyonları Türkiye'de çocuk hastalıkları ve ölümlerinin ana sebeplerindendir. Solunum yolu hastalıkları daha çok kış ve bahar aylarında soğuğun vücut direncini düşürmesi ile, solunum yollarının mikroplar tarafından iltihaplanmasıyla meydana gelir. Solunum Yolu Enfeksiyonlarının Risk Faktörleri Nelerdir ? Beslenme bozukluğu olan çocuklarda vücudun savunma sistemi bozulduğu için basit bir soğuk algınlığı kolayca zatürreye dönüşmektedir. Erken doğan veya düşük doğum ağırlıklı bebeklerde zatürre nedeniyle olan ölümler daha fazla görülmektedir. Sigara kullanan ailelerin çocuklarının kullanmayan ailelerin çocuklarına göre 2 kat daha fazla solunum yolu enfeksiyonlarına yakalandıkları görülmektedir. Hava kirliliğininde solunum yolu enfeksiyonları riskini attırdığı tespit edilmiştir. Zatürre olmayan öksürük ve Soğuk Algınlığı Belirtileri Nelerdir ? Bu belirtiler öksürük veya solunum güçlüğüdür. Zatürre Belirtileri Nelerdir ? Öksürük ve solunum güçlüğü ile beraber göğüs çekintisi olmadan hızlı solunum ( anne bir kez nefes alıp verirken çocuğun 2 veya daha fazla nefes alıp vermesi ) vardır Ev Koşullarında Neler Yapılmalıdır ? Hastalığı sırasında çocuğun beslenmesi sürdürülmeli, hastalık sonrası kaybettiği kilosunu alması için fazladan bir öğün daha yemek verilmelidir. Bu ek öğün çocuk eski ağırlığına ulaşana kadar sürdürülmelidir. Hastalık sırasında iştah kaybolur. Çocuğa sık sık ve az az yemek yedirilmelidir. Ateşi varsa düşürülür, bu çocuğun yemek yemesinde yardımcı bir faktördür. Burun tıkalı ise eczaneden serum fizyolojik alınarak çocuk yatar durumdayken her iki burun deliğine birer damlalık dolusu damlatılmalı, sonra çocuk kaldırılarak yumuşak bir mendille temizlenmelidir. İçinde tıbbi madde bulunan burun damlaları, zararlı olabileceği için kullanılmamalıdır.. . Serum fizyolojiğin olmadığı durumlarda yarım litre kaynatılmış soğutulmuş suya bir çay kaşığı tuz konarak karıştırılıp çocuğun burnuna damlatılabilir. Çocuğun uyuduğu odanın havası çok kuru ise burnu tıkanabilir. Soba veya kaloriferin üzerine üstü açık geniş bir kap içinde su konularak ve sürekli nem yapması sağlanmalıdır Hastalıkta, özellikle ateş varken vücuttan sıvı kaybı çok artar. Bunu önlemek için sadece anne sütü alan bebeklerde emzirme sıklaştırılmalıdır. Çocuk sadece anne sütü almıyorsa ek olarak, temiz içme suyu, diğer sıvılar, meyve suları , süt verilmelidir. Boğaz ağrısı ve öksürük evde hazırlanan şekerli çay, ıhlamur gibi bazı içeceklerle azaltılıp düzeltilebilir. Eğer çocukta solunum sırasında zorlanma, hızlı solunum ( anne bir kez nefes alıp verirken çocuğun iki veya daha fazla nefes alıp vermesi), sıvı gıdaları içememe,durumunda kötüleşme olursa hemen bir sağlık kuruluşuna götürülmelidir. FENİLKETONURİ HASTALIĞI Fenilketonüri Nedir ? Fenilketonüri, aileden katılım yoluyla geçebilen bir hastalıktır. Bu hastalıkla doğan çocuklar proteinli gıdalarda bulunan fenilalanin isimli bir maddeyi metobolize edemezler. Buna bağlı olarak kanda ve diğer vücut sıvılarında artmış olan bu madde ve onun atıkları çocuğun gelişmekte olan beynini harap eder. Dolayısıyla çocuğun ileri derecede zeka özürlü olmasına ve sinir sistemini ilgilendiren daha bir çok belirtinin ortaya çıkmasına neden olur. Belirtileri Nelerdir ? Hayatın ilk birkaç ayı içerisinde fenilketonüri hastalığı olan bebekleri sağlıklı bebeklerden ayıran özellikler fark edilemez. . Tedavi edilmeyen çocuklarda 4. ay civarında sinir sistemi belirtileri oluşmaya başlar. 5. - 6. aylardan sonra çocuklukta belirgin zeka geriliğinin yanında, akranlarından farklı olarak oturma, yürüme, konuşma gibi beceriler gelişemez. Beyin gelişmeleri normal olmadığından başları küçük kalır. Ayrıca kusma, aşırı el, kol, baş hareketleri, sara nöbetleri, ciltte döküntüler, idrar ve terin küf gibi kokması hastalığın önemli belirtilerindendir. Bu çocukların % 60'ında göz, kaş ve cilt rengi annebabaya göre daha açıktır. Nasıl Tedavi Edilir ? Erken tanı konduğunda fenilketonüri tedavi edilebilen bir hastalıktır. Tedavide genel ilke, gıda ile alınan fenilalanin miktarını azaltarak kan fenilalanin düzeyini normal sınırlar içinde tutmaktır. Diyet tedavisi için fenilalanini çok azaltılmış özel ve ilaç niteliğindeki mamaların kullanılması gerekmektedir. Beyin dokusunun en hızlı geliştiği ilk 8-10 yıl boyunca tedavi devam etmelidir. . Ülkemizde Fenilketonüri Hangi Sıklıkta Görülür ? Fenilketonüri Amerika'da ve bir birçok Avrupa Ülkesinde her 10.00030.000 yeni doğanda bir görülmesine karşın Ülkemizde 3.000-4.500 yeni doğandan birinde görülmektedir. Türkiye Fenilketonüri hastalığının en sık görüldüğü bir ülkedir. Her yıl 400-500 çocuk bu hastalıkla doğmaktadır. Her 20-25 kişiden birinin hastalığı taşıyor olması ve ülkemizde akraba evliliklerinin yüksek oranda yapılması hastalığın sık görülmesine neden olmaktadır. Hastalığın yeterince bilinmemesi, zeka geriliği gösteren çocukların bu hastalık yönünden incelenmemesi hastalığın yayılışına neden olmaktadır. Fenilketonüri Hastalığı Yeni doğan Döneminde Tanımlanabilir Fenilketonüri hastalığı ile doğan bebeğin beyni etkilenmeden erken olarak tanımlanması çok önemlidir. Bu amaçla geliştirilmiş her yeni doğana uygulanabilecek pratik ve ekonomik bir test vardır. Doğumevleri, sağlık ocakları ve ana çocuk sağlığı ve aile planlaması merkezlerinde hayatın ilk 24 saatlerinden sonra topuktan 1 damla kan teşhis için yeterlidir. ÇOCUKLARDA İSHALLİ HASTALIKLARDAN KORUNMA İshal Nedir ? Dışkının normalden daha sulu ve günde 3 defadan sık yapılması haline ishal denir. Sık fakat normal kıvamda dışkılama ishal olarak kabul edilmemektedir. Ayrıca, anne sütü ile beslenen bebekler normalden daha sık dışkı yapabilirler. Bunları ishal vakası olarak nitelendirmemek gerekir. Bazı ishaller aniden başlayıp birkaç gün devam edebilir. Bazıları ise iki haftadan fazla sürebilir.İshal daha çok çocuklarda, özellikle de 6 ay-2 yaş arasındaki çocuklarda sık görülmektedir. İnek sütü yada mama ile beslenen 6 aylıktan küçük çocuklar ishale daha sık yakalanırlar. İshal Neden Önemlidir ? İshalin iki önemli tehlikesi ölüm ve beslenme yetersizliğidir. Ölüm, ishal ile vücuttan çok miktarda su ve tuz kaybı sonucu meydana gelir. İshal kötü beslenen çocuklarda daha sık görülür ve daha ağır seyreder. Ayrıca ishalin kendisi de beslenme bozukluğuna neden olur. Daha önceden olan beslenme yetersizliğini daha da kötüleştirir. Çünkü ishalde su ve tuzun kaybı yanında vücuttan besin maddeleri de kaybedilir. Eğer anneler yanlış uygulama olarak ishalli çocuğu beslemezlerse çocukta beslenme bozukluğu gelişebilir. Basit bir hastalık gibi görülen ishalin öldürücü olmasının nedenlerinden biri, ishali arttıracağı endişesi ile çocuğa su ve sulu besinler verilmemesidir. İshalden Nasıl Korunuruz ? İshal önlenebilir bir hastalıktır ve korunmak için aşağıdaki kurallara uyulmalıdır. Çocukların beslenmesi; Bebeklere ilk 6 ay sadece anne sütü verilmeli, Anne sütü almayan bebeklere mama biberonla değil kaşıkla verilmeli, Bütün yiyecekler hemen yedirilmeli, bayat-bekletilmiş yemek verilmemeli, Sebze ve meyveler yenmeden önce temiz su ile iyice yıkanmalıdır. Su; İçme suyu temiz olmalı, Sular klorlu değilse kaynatarak içilmelidir. Genel Önlemler; Tuvaletler temiz ve sağlıklı olmalı, Eller tuvaletten sonra, yemekten önce mutlaka sabunla yıkanmalı, Çöpler kapalı kaplarda toplanmalı, Karasineklerle mücadele edilmelidir.. BEBEK VE ÇOCUKLAR İÇİN SAĞLIKLI GIDA HAZIRLAMANIN TEMEL İLKELERİ İshal İle Vücuttan Su ve Tuz Kaybı Nasıl Oluşur ? Vücut normalde gereksinimi olan su ve tuzları, yiyecek ve içecekler yoluyla alır ve dışkı, idrar, terleme ve solunum yoluyla dışarı atar. Hasta ne kadar çok sulu dışkı yaparsa o kadar fazla su ve tuz kaybeder. İshalle birlikte görülen kusma da bunu arttırır. Vücuttan su ve tuz kaybı bebek ve çocuklarda, hava sıcak ise, hastanın ateşi varsa daha hızlı oluşur. İshalli Çocuk Nasıl Tedavi Edilir ? Çocuğun su ve tuz kaybından korunması, evde ve ayakta tedavisi için aşağıdaki 3 ana kurala uyulmalıdır. 1- Çocuğa normalde içtiğinden daha fazla su ve diğer içecekler verilmelidir.Toplumumuzda ishali olan çocuklara yiyecek ve özellikle su verilmemesi yanlış ve yaygın bir uygulamadır. Eğer çocuk anne sütü ile besleniyorsa, anne sütü kesilmemelidir. Çocuğa evde kolayca hazırlanabilecek az şekerli çay, şeftali ve elma suyu, ayran verilmelidir. 2- Çocuğun beslenmesine devam edilmelidir. İshali olan çocuğa yemek vermemek veya az vermek beslenme yetersizliğine neden olur, ya da beslenme yetersizliği varsa daha da kötüleşir. Bu nedenle ishalde çocuğun beslenmesine önem verilmelidir. Dört aylık ve daha büyük çocuklarda ishal süresince pirinç lapası, yoğurt, haşlanmış patates, şeftali ve elma püresi, sütü iyi pişmiş yağsız et gibi gıdalar verilmelidir. Ancak tek öğünde fazla miktarda beslenme bağırsak hareketlerini arttırabilir. Günlük ihtiyacı 5-7 öğüne bölünerek verilebilir, hatta ishal durduktan sonra bir hafta süreyle günde bir öğün fazla yemek verilmelidir. 3- Vücuttan su ve tuz kaybı belirtileri izlenmelidir. İshal tedavisi süresince çocuk dikkatle izlenmelidir. Sulu kaka, susuzluk, cildi iki parmak arasında sıkıp bırakınca eski haline dönmemesi, bıngıldakta çöküklük, göz kürelerinde çökme, kilo kaybı, iştah kaybı, kusma, bulantı, bilinç kaybı, havale gibi belirtilerden biri görülürse, ishal 24 saatten fazla sürerse, dışkıda kan görülürse veya ateş yükselirse vakit kaybetmeden bir sağlık kuruluşuna başvurmalıdır. İshal Nedir ? İshal kısaca sulu dışkı yapmak demektir. İshal genellikle aniden başlar ve dışkı sayısında artma ( günde 3 kezden fazla ) ile kendini gösterir. Çocukluk çağında en sık 0-5 yaş döneminde ishal görülür. Çünkü Kusma ve ishal Akut Gastroenterit adı verilen aynı hastalığın bulgularıdır. İshali olan çocukların hemen hepsinde kusmada olur ve bazen Akut Gastroenterit’in tek bulgusu olabilir. Çocukluk çağında ishal yaz aylarında daha sık görülür ve genellikle mide ve barsakları etkileyen enfeksiyöz ajanlar (mikroplar) ile meydana gelir. İshal vakalarının çoğundan virus adını verdiğimiz mikroplar sorumludur. Viruslara bağlı ishal ani başlar, ishalle birlikte kramp şeklinde karın ağrısı, iştahsızlık kusma ve hafif ateş görülür. Bu tür ishaller 3-6 gün içinde kendiliğinden düzelirler ve ishal süresince çocuklar kendilerini kötü hissederler. Genel olarak şiddetli ishali olan, kanlı ishal yapan ve yüksek ateşi olan çocukların ishalleri daha önemlidir. Bu gibi ishaller E. Coli, Salmonella, Şigella gibi antibiotik tedavisi gerektiren ishallerdir ve bu durumda hasta en kısa zamanda bir çocuk hekimi tarafından görülmesi gereklidir. 6 aydan küçük çocuklarda görülen her türlü ishal önemlidir ve bu çocuk en kısa sürede hekim tarafından görülmelidir. İshalli çocuklar dışkı yoluyla su ve elektrolit kaybederler. Eğer ağızdan verilen sıvılarla çocuğun kayıpları karşılanamazsa ‘kırık testi’ misali çocuğun vucudundaki sıvı boşalır. Bu duruma dehidratasyon adı verilir. İshaldeki en büyük tehlike sıvı kaybıdır. İshal olan çocuğun gözleri ve bıngıldağı çöker, dudakları ve ağzı kurur, daha seyrek ve koyu idrar yapmaya başlar, ağlarken gözyaşı akmaz ve uykuya eğilimi olmaya başlarsa önemli derecede sıvı açığı var demektir. Bu durumdaki çocukların acilen hekime götürülmesi gerekir. Bunların dışında dışkısında kan olan, sık kusan, karın ağrısı ve yüksek ateşi olan çocukların da kısa sürede hekime götürülmeleri gerekir. . Tedavi İshal tedavisinde üç önemli ilke vardır: Birincisi , ishalle kaybedilen sıvı ve elektrolitlerin mümkünse ağız yoluyla geri konması, ikincisi, beslenmenin sürdürülmesi, üçüncüsü ise zamanında hekime götürülmesidir. Çocuklarda görülen ishal vakalarının büyük çoğunluğu hafif – orta derecede ishal vakalarıdır ve bu çocuklar evde tedavi edilebilir. Hafif ishal vakalarında ishale rağmen çocuk iyi görünür, inatçı kusma ve ateş yoktur. Bu durumda daha sık normal su verilmesi, anne sütü veya mamaya devam edilmesi ve çocuğun susuzluk bulguları bakımından izlenmesi yeterlidir. Orta derecedeki ishal vakalarında çocuklar huzursuzdur ve çok susarlar. Bu durumdaki 6 aylıktan büyükse evde ishal paketleri kullanılarak tedavi edilebilirler. Daha önce bahsedilen susuzluk belirtileri olan çocukların ise doktora götürülmesi gerekir. Çocukluk çağında görülen ishal vakalarının büyük çoğunluğu viruslara bağlıdır ve 3-6 gün içinde kendiliğinden düzelir. Antibiyotikler virusları öldürmediğinden ishal vakalarının çoğunda antibiotik kullanmaya ihtiyaç yotur. İçinde kan ve mukus olan, yüksek ateş ve şiddetli karın ağrısı ile giden ishal vakalarında antibiyotik gerekebilir. Doktora danışmadan antibiyotik kullanılmamalıdır. . Genel olarak ishalli çocuklara herhangi bir ishal kesici ilacın verilmesine gerek yoktur. Bu ilaçların ishalin kesilmesine katkısı olmadığı gibi, bazen ciddi zararlara yol açmaktadır. Benzer gerekçelerle kusma önleyici ilaçlar da kullanılmamalıdır. Evde Sıvı Tedavisi Son 20 yılda ishal tedavisindeki en önemli ilerleme şeker ve tuz içeren sıvılar ile evde ishal tedavisinin mümkün olmasıdır. Bunun için eczanelerden ve sağlık ocaklarından “ishal için şeker – tuz paketi “ alınmalıdır. Bu paketlerden bir tanesi 1 litre temiz suya eklenmeli ve karıştırılmalıdır. Bu şekilde ishalle kaybedilen sıvıları yerine koymak için uygun bir sıvı elde edilmiş olur. Genel olarak sıvı kaybı olmayan ishalli çocuklara her dışkı başına 10 ml /kg bu sıvıdan verilebilir. Hafif derecede sıvı kaybı varsa 50 ml / kg sıvı 4 saatte verilir. Gözlerde çöküklük, ağız kuruluğu olan orta derecede sıvı kaybı olan çocukların tedavi planının bir sağlık merkezinde yapılması daha uygundur. Evde ishal tedasi için sıvı hazırlanırken hazır paketlerin kullanılmasına dikkat edilmelidir. Bu şekilde hazırlanan sıvıları çocukların bazısı sevmeyebilir. . Bununla birlikte sıvı kaybı olan çocukların tatsız olmasına rağmen ishal sıvılarını içtiği gözlenmiştir. Sık kusan çocuklara her 1-2 dakikada 1 çay kaşığı (5 ml. ) olacak şekilde sıvı verilebilir. Genellikle sıvı ve elektrolit ihtiyacı karşılanan çocukların kusması bir süre sonra düzelir. Diyet Daha önce belirtildiği gibi ishal tedavisinde en önemli ilke beslenmenin sürdürülmesidir. İdeali çocuk ishal olmadan önceki beslenme düzeninin sürdürülmesidir. Bu nedenle anne sütü alanlar anne sütüne, inek sütü veya mama alanların bu besinler verilmeye devam edilmelidir. Bununla birlikte ishal sırasında verilebilecek en uygun besinler pirinç, patetes, ekmek, yağsız et, yoğurt, sebze ve meyveardır. Yağlı besinler, çay, meyve suyu, kola gibi çok şeker içeren içeceklerden sakınılmalıdır. Eski inanışın tersine ishal sırasında çocukları aç bırakmak yanlış ve zararlı bir uygulama olduğu unutulmamalıdır... Hazırlayan:Prof. Dr. Şükrü Hatun Kocaeli Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı - Endokrinoloji ve Diyabet Bilim Dalı DİYABETLİ ÇOCUKLARDA İNSÜLİN TEDAVİSİ DİYABETLİ ÇOCUKLARDA İNSÜLİN TEDAVİSİ Günümüzde insülin pompaları avuç içi büyüklüğünde ve cep telefonu gibi bele takılabilmektedir. İnsülin pompası nedir? Insülin pompa tedavisinin esası taşınabilir bir elektro mekanik pompa aracılığıyla deri altına sürekli insülin vermeye dayanmaktadır. Günümüzde insülin pompalan avuç içi büyüklüğündedir ve cep telefonu gibi bele takılabilmektedir. Pompaya bir kartuş içinde kısa veya hızlı etkili insülin analogları konmaktadır. Pompaya bağlanan bir kateter karın derisine yerleştirilmekte, bu katater 3 günde bir değiştirilmektedir. Şu andaki insülin tedavileri yeterli değil mi? İnsan pankreası iki şekilde insülin salgılamaktadır: sürekli insülin salgısı ki buna bazal insülin salgısı denmektedir ve yemek sonrası pik yapan insülin salgısı. Kan şekeri, bu iki şekilde salgılanan insülin ile dengelenmektedir. Pompa kullanmayan hastalar, günde 3 kez kısa veya hızlı etkili insülin yaparak yemek sonrası kan şekeri yüksekliklerini önlemekte; gece NPH veya Glargine insülin yaparak gün boyu sürecek insülin etkisi (bazal insülin) elde etmeye çalışmaktadırlar. Bununla birlikte özellikle NPH kullananlarda bu insülinin pik etkisi nedeniyle 6-8 saat sonra kan şekeri düşüklükleri yaşanmakta, ayrıca sabaha karşı insülin etkisi azalmaktadır. Bütün bunların yanın da deri altına depo şeklinde (ömeğin20 ünite) Verilen insülin her zaman aynı şekilde kana karışmamakta, bu da kan şekeri dalgalanmalarına neden olmaktadır. İnsülin pompasının avantajları nelerdir? İnsülin pompasının en önemli avantajı pankreasa daha benzer bir şekilde insülin vermeyi mümkün kılmasıdır. Pompa. tedavisine başlanırken günlük İilsülin dozu % 30 azaltılmakta ve toplam dozun yarısı 24 saate bölünerek sürekli bazal insülin verilmektedir. Ayrıca sabaha karşı kan şekeri yüksek olanlarda gece 03.00'dan sonraki bazal hız artırılabilmektedir. Bir başka deyişle gün içindeki ihtiyaçlara göre bazal hız ayarlanmaktadır. Bu şekildeki sürekli infüzyon ile deri altına az miktarda insülin verildiğinden emilim daha iyi ve sabit bir hızla olmaktadır. Yine pompaya kumanda ederek istenen miktarda insülin, yemek öncesi bolus olarak verilebilmektedir. Pompa ile normal bolus, geciktirilmiş bolus, bölünmüş bolus, çift dalga bolus gibi seçenekler kullanılarak farklı hızlarda bolus insülin verilmektedir. Pompa suni pankreas mıdır? Yararları nelerdir? Öncelikle pompa suni pankreas (kan şekerini ölçen ve buna göre insülin veren) bir alet değildir. Pompa yalızca daha fizyolojik biçimde insülin vermeye yaramaktadır. Pompa kullanan çocukların günde 4-6 kez kan şekeri ölçmeye devam etmeleri gereklidir. Pompa kullanan hastaların HbAlc'lerinde hafif bir düzelme olduğu(ortalama %0.5), ama esas önemlisi kan şekeri düşüklüğü sıklığında % 50-80 azalma olduğu bildirilmektedir. Ayrıca sabah kan şekeri yüksekliği olan çocuklarda bu sorunun çözümüne katkıda bulunmaktadır. Bütün Tip 1 diyabetli çocuklar pompa kullanmalı mı? Şu anda kullandıkları insülin tedavi rejimleri ile kan şekeri dengeleri iyi ve HbAlc < % 7 hastaların pompa kullanmasına gerek yoktur. Pompanın aile ve çocuklardan daha fazla katkı ve çaba istediği unutulmamalıdır. Genel olarak sık şiddetli kan şekeri düşüklüğü yaşayan veya hipoglisemiyi hissetmeyen, şu andaki yöntemlerle kan şekeri dengeleri kötü seyreden, Değişik insülin pompalan ve insülin pompası taşıyan bir çocuk sabah kan şekeri yüksekliği ile baş edilemeyen ve oynak diyabeti olan çocuklarda pompa tedavisi önerilmektedir Pompa için yaş sınırı var mı? Tedaviye başlamak için hangi aşamalardan geçilir? Son yıllarda küçük çocuklarda da pompanın etkili olduğu belirtilse de genel olarak 10 yaşından büyük çocuklara pompa tedavisi önerilmektedir. Pompa tedavisi başlamadan önce 3-6 ay çoklu doz insülin tedavisi uygulaması ve günde 4 kez kan şekeri bakması, insülin dozlarını ayarlayabilme ve besinlerdeki karbonhidrat miktarını sayabilme yeteneği kazanması gereklidir. Hasta ve ailelerinin en az 3 günlük pompa kursundan geçmesi ve tedavinin hastane koşullarında başlanması önerilmektedir. Pompa kullanan merkezlerin hastalarına 24 saat hizmet sunabilmesi gereklidir. Pompa hiç çıkarılamaz mı? Pompa tedavisi esnek bir yaşam tarzı sağlamakla birlikte pompanın 24 saat vücudunuza takılı kalması gereklidir. Pompa ancak 30 dakika vücuttan ayrılabilir. Bu durum bazı çocuklara itici gelebilmektedir. Pompa takınca bütün sorunlarımız bitecek mi? Daha önce de söylediğimiz gibi pompa mucize yaratacak bir tedavi yöntemi olmadığı gibi hasta ve ailelerden daha fazla çaba istemektedir. Bu nedenle pompa ancak ihtiyacı olan seçilmiş hastalarda kullanılmalıdır. Pompanı ancak motive çocuklara takılması gerektiği unutulmamalıdır. Pompa tedavisi masraflı mı? Ülkemizde pompa kullanılıyor mu? Günümüzde insülin pompaları 3000- 5000 ABD Dolarına satılmaktadır, ayrıca yılda 1500 dolar kadar sarf malzemesi (kateter vs) gerekmektedir. Bu nedenle normal insülin tedavilerine göre daha pahalıdır. Ülkemizde pompa tedavisi uygulayan merkezler vardır, yakında Sağlık Bakanlığı'ndan onaylayarak yeni bir pompa piyasaya sürülecektir. Ülkemizde ancak özel rapor alındığında sosyal güvenlik kuruluşları tedavi masraflarına katkıda bulunmaktadır . Hazırlayan:Prof. Dr. Şükrü Hatun Kocaeli Üniversitesi Tıp Fakültesi Çocuk Sağlığı ve Hastalıkları Anabilim Dalı, Endokrinoloji ve Diyabet Bilim Dalı Başkanı . Diyabetli Çocuklar ve Hakları Bütün çocuklar gibi diyabetli çocuklar da büyüyen ve büyüdükçe ihtiyaçları değişen varlıklardır. Onlar da yaşıtları gibi oynamak, eğlenmek, derslerinde başarılı olmak, spor yapmak, üniversiteye gitmek, sağlıklı erişkinler olmak, iş bulmak, evlenmek ve çocuk sahibi olma hakkına sahiptir. Yine bütün çocuklar gibi onlar da kendi ihtiyaçlarını kendileri gideremez; her bakımdan ailerine ve yaşadıkları topluma bağımlıdırlar. Bu benzerliklere rağmen diyabetli çocukların diğer çocuklara göre çok farklı tıbbi, psikolojik, sosyal ve duygusal ihtiyaçları bulunmaktadır: 1. İnsülin diyabetli çocuğun yaşamını sürdürebilmesi için gerekli bir ilaçtır. Bu nedenle her koşulda bütün diyabetli çocuklara sürekli ve yeterli insülin sağlanmalıdır. 2. İnsülin tedavisinin doğru planlanabilmesi ve daha önce değinilen yoğun diyabet tedavisinin uygulanabilmesi için evde kan şekeri bakılması gereklidir. Bu nedenle bütün diyabetli çocuklara glükometre ve kan şekeri ölçüm çubuklarının yeterli miktarda sağlanması gereklidir. 3. Diyabetli çocukların bakımı ve izlemi onların değişen ihtiyaçlarına duyarlı, yeni tıbbi bilgi ve teknolojiye sahip merkezlerde yapılmalıdır. Bu merkezlerde hekim, diyabet hemşiresi, diyetisyen ve psikologdan oluşan bir diyabet bakım ekibi ile hizmet verilmelidir. diyabetli çocuklara sürekli kendi hekimleri ile ilişki kurma imkanı sağlanmalıdır. Yine bu merkezlerde diyabet komplikasyonlarının erken saptanması ve tedavisini sağlamak üzere göz hekimleri , nefrologlar ve nörologlar ile sıkı bir işbirliği olmalıdır. 4. Yoğun diyabet tedavisinin en önemli unsuru olan diyabet eğitimi hem hastalar hem de aileler için sürekli olmalıdır. diyabetli çocuklar her türlü eğitim materyaline kolayca ulaşabilmelidir. diyabetli çocuklara kendi tedavilerini kendilerinin ayarlayabilme becerisi kazandırılmalıdır. 5. Bütün Dünya'da diyabet eğitiminin vazgeçilmez parçası olan diyabet kamplarına isteyen bütün çocukların katılmaları sağlanmalıdır. 6. diyabetli çocukların okul yaşamlarında karşılaşabilecekleri güçlükler ve kan şekeri düşmesi gibi sorunlar nedeniyle öğretmenler ve okul yöneticileri diyabet konusunda eğitilmelidir. 7. diyabetli çocuklara yönelik sosyal ayırımcılığın önlenebilmesi açısından toplum eğitimine önem verilmelidir. 8. diyabetli çocukların okul hayatlarını sürdürebilmeleri, sosyal ve kültürel faaliyetlere katılabilmeleri ve iş bulabilmeleri için toplumsal yardım yapılmalıdır. 9. diyabetli çocuk aileleri sosyal, ekonomik ve emosyonel yönden desteklenmelidir. Yakın zamanda TBMM'ce onaylanarak yürürlüğe giren "Çocuk Haklarına Dair Sözleşme"nin 24'üncü maddesinin ilk fıkrası şöyledir: "Taraf devletler, çocuğun olabilecek en iyi sağlık düzeyine kavuşma, tıbbi bakım ve rehabilitasyon hizmetlerini veren kuruluşlardan yararlanma hakkını tanırlar. Taraf devletler, hiçbir çocuğun bu tür tıbbi bakım hizmetlerinden yoksun bırakılmamasını güvence altına almak için çaba gösterirler". Bu maddeye göre bütün diyabetli çocuklara daha önce değinilen yoğun diyabet tedavisi imkanlarının sağlanması gereklidir. Benzer şekilde Dünya Sağlık Örgütü(WHO) ve Uluslararası Çocuk ve Adolesan diyabeti Birliği (ISPAD), yukarıda belirtilen hakların bütün diyabetli çocuklara sağlanması üzerinde önemle durmaktadır. Çocuklar kendi hakları için mücadele etme imkanlarından yoksundur. Bu nedenle yukarıda belirtilen hakların diyabetli çocuklara sağlanması devletin ve toplumun sorumluluğudur. Bunun için tıbbi, sosyal, yönetimsel ve endüstriyel her türlü çaba gösterilmelidir. A. Tip 1 diyabetli çocukların tedavi ihtiyaçlarının karşılanması için yapılan Çalışmalar TİP 1 DIYABET tedavisinde kullanılan ilaç ve tıbbi malzemeler şunlardır: * İnsülin * Glukagon * İnsülin enjektörü veya insülin kalemi * Kan şekeri ölçme aleti * Parmak delme aleti ve uçları * Kan şekeri stripti * İdrar şekeri ve/veya ketonu stripti Yakın zamana kadar ülkemizdeki sosyal güvenlik kuruluşları (Emekli Sandığı, Sosyal Sigortalar Kurumu, Bağ-Kur) diyabetliler için ücretsiz olarak yalnızca insülin ve glukagonu sağlıyordu. Ülkemizde diyabet çalışmalarının "Ulusal diyabet Programı" çerçevesinde 1995'den itibaren yoğunlaşmasıyla birlikte kan şekeri kontrolü bakımından önemli başlıca iki konu kamuoyunun gündemine getirildi. Bunlardan ilki ihtiyacı olan bütün hastalara ücretsiz insülin sağlanması, ikincisi ise diyabet eğitimi ile birlikte kendi kendine bakımın ön şartı olan evde kan şekeri ölçümünün yagınlaştırılması. Başta diyabetli çocuklar olmak üzere insülin kullanan bütün diyabetlilerin sorunları 1995'den sonraki diyabet aktivitelerinde ve Ulusal diyabet Programı Danışma Kurulu toplantılarında tartışıldı. Dünya Sağlık Örgütü St Vincent Bildirgesi ve Uluslararası Çocuk ve Adolesan diyabetikler Birliği (ISPAD)'ın KOS Bildirgesi hedefleri doğrultusunda hazırlanan öneriler Sağlık Bakanlığı aracılığıyla yetkililere iletildi. Resmi düzeydeki girişimlerin yanısıra diyabet örgütleri konuyu popülerize etmek için çeşitli aktiviteler düzenledi. Bu amaçla; * Türkiye diyabet Tedavi ve Eğitim Vakfı tarafından 14 Kasım 1996'da Cumhurbaşkanı Süleyman Demirel'in de katılımı ile toplantı yapıldı ve diyabetlilerin hakları bir panelde tartışıldı. * Gazeteci İsmet Solak Hürriyet Gazetesindeki köşesinde sürekli diyabetlilerin sorunaarını işledi ve özellikle maliye bakanlığı düzeyinde etkili girişimlerde bulundu * Yine Türkiye diyabet Tedavi ve Eğitim Vakfı tarafından diyabetlilerin sorunlarına dikkat çekmek amacıyla 16 Kasım 1996'da Boğaz Köprüsünde yürüyüş düzenlendi. * Diyabet Araştırma ve Uygulama Derneği İzmit Şubesi 6 Aralık 1996'da 30 kadar diayabetli çocuk ve ailesi birlikte Cumhurbaşkanı Sülyman Demirel ve Çalışma ve Sosyal Güvenlik Bakanı Necati Çelik'i ziyaret ederek diyabetli çocukların taleplerinin içeren bir dosya sundu, * 14 Mayıs 1997'de ve 25 Ekim 1997'de diyabet örgütleri tarafından " diyabetliler haklarını istiyor" isimli toplantılar yapıldı. * Diyabet Araştırma ve Uygulama Derneği İzmit Şubesi tarafında kan şekeri ölçüm striplerinin ödenmesi konusunda SSK aleyhine iki çocuğu da diyabetli olan Hüsamettin Çetin adına dava açıldı ve bu dava 13.10.1997'de kazanıldı; SSK'nın itirazına rağmen yargıtay tarfından onaylandı ( Bu davanın belgeleri ekler kısmaında bulunmaktadır) . * Çocuk ve Adolesan diyabetikler Derneği, Türk diyabet Cemiyeti, diyabetli Gençler Derneği gibi örgütler de düzenledikleri çeşitli toplantılarda konunun gündemde kalmasını sağladılar. B.Tip 1 diyabet tedavsinde kullanılan ilaç ve malzemelerin sağlanması konusunda Sosayl Güvenlik Kuruluşlarının yükümlülükleri 1. İnsülin ve glukagon, Ülkemizdeki bütün sosyal güvenlik kuruluşlarınca insülin ve ağır kan şekeri düşüklüğü tedavisinde kullanılan glukagon "hayati ilaç" olarak kabul edilmekte, dolayısıyla %20 katkı payı alınmaksızın hastalara verilmektedir. Hastaların bu hakkı kazanmaları için durumlarını bildirir sağlık kurulu raporu almaları gerekmektedir. Ülkemizde sosyal güvencesi olmayan diyabetli çocukların insülin ve glukagon ihtiyaçları çoğunlukla valilik veya kaykmakamlık bünyesinde çalışan Sosyal Yardımlaşma ve Dayanışma Fonlarınca karşılanmaktadır. Bu fonlardan yararlanmak için de sağlık kurulu raporu alınması gerekmektedir. Sağlık Bakanlığı Tedavi Hizmetleri Genel Müdürlüğü 1995 yılında Valiliklere gönderdiği bir genelge ile sosyal güvencesi olmayan diyabetli çocukların tedavi ihtiyaçlarının Sosyal Yardımlaşma Fonlarınca karşılanmasını istemiştir. Bu genelgeye ragmen illerdeki uygulamalar yöneticilerin duyarlılıklarına göre değişkenlik göstermektedir. Hem diyabetli,çocukların hem de benzer sorunu olan diğer hastların sorununu çözmenin en iyi yolu yeşil kart yasasında değişiklik yapılarak bu tür hastaların ayatktan tedavi giderlerinin de yeşil kart kapsamına alınmasıdır. Yakın zamanda Sağlık Bakanlığı bu doğrultuda teklif hazırlamış fakat yasa haline gelmesi mümkün olmamamıştır. 2. Kan şekeri ölçüm aleti, kan şekeri ölçüm çubuğu, idrar şeker ve/veya keton çubuğu Mayıs 1999 itibari ile ülkemizdeki sosyal güvenlik kuruluşları kan şekeri ölçüm aleti vermemektedir. Bununla birlikte son 3- 4 yıldaki çabalar sonucunda diyabetl çocuklar düzenli izlem için gerekli olan daha sık kan şekeri ölçme imkanına kavuşmuşlardır. Bu konudaki ilk adımı 26.11.1997 tarihli genelge ile SSK Genel Müdürlüğü atmış ve "TİP 1 DIYABETli çocuklar ile dikkatle seçilmiş erişikin hastalara" iki ayda 50'lik bir kutu kan şekeri ölçüm çubuğu ile yılda bir 50'lik idrar şeker+keton çubuğu verilmesini kararlaştırmıştır. Daha sonra yapılan girişimler sonucu SSK Genel Müdürlüğü 24.3.1999 tarihli genelgesi ile "heyet raporu ile gerekli görüldüğü takdirde" TİP 1 DIYABETli çocuklara verilecek kan şekeri ölçüm çubuğu sayısını en fazla ayda 100 adet olmak üzere yenden düzenlemiştir. Bu yeni genelgede "dikkatli seçilmiş erişkin hastalara ortalama iki ayda 50'lik bir kutu strip" verilmesi öngörülmektedir. SSK'nın sağladığı bu imkandan yararlanmak için diyabetli çocukların hangi kurumda izlenirse izlensinler bağlı bulundakları bölgedeki SSK Eğitim Hastanesi ( İzmirde Tepecik SSK Hastanesi, Ankara'da Dışkapı SSK Hastanesi, İstanbul'da Göztepe SSK Hastanesi gibi..) Çocuk Endokrin ünitelerine başvurmaları ve onların düzenlediği sağlık kurulu raporunu ve diyabet karnesini almaları gerekmektedir. Bu belgeler alındıktan sonra yerel SSK sağlık kurumları kan şekeri ölçüm çubuklarını karşılamaktadır. SSK'nın konuyla ilgili genelgeleri ekler kısmında yer almaktadır. Memurların bakmakla yükümlü olduğu TİP 1 DIYABETli çocuklarına kan şekeri ölçüm çubuğu sağlanması 11.3 1998 tarihli Resmi gazetede Maliye Bakanlığı'nca yayınlanan genelge ile sağlandı. Bu genelgeye göre kan şekeri ölçüm aletlerini kendileri temin etmeleri koşuluyla 18 yaşın altındaki diyabetli çocuklara ayda 30 adet kan şekeri ölçüm çubuğu verilmesi gerekmektedir. Memurların bu haktan yararlanabilmeleri için Tıp fakültelerinin pediatrik endokrinoloji ve metabolizma veya diyabet bilim dallarından veya ilgili uzmanları bulunan Sağlık Bakanlığı eğitim hastanelerinden sağlık kurulu raporu almaları gerekmektedir. . Bu raporda "kendi kendine veya yakınlarınca kontrol yeteneği kazanmıştır" ibaresinin yeralması ve sağlık karnelerine her ay alınan ölçüm çubuklarının kaydettirilmesi istenmektedir. Son olarak Bağ-Kur Genel Müdürlüğü de 1.12.1998 tarih ve 301770 sayılı bir genelge ile "onsekiz yaşından küçük TİP 1 DIYABETli çocuklara kan şekeri ölçüm cihazlarını kendileri temin etmesi koşuluyla" ayda 30 adet kan şekeri ölçüm çubuğu verilmesini sağlamaıştır. Bağ-Kur kapsamındaki sigortalıların da bu haktan yaralanabilmeleri için devlet menmurlarına benzer rapor alması gerekmeketdir. Herhangi bir sosyal güvencesi olmayan ve muhtaç durumdaki diyabetli çocukların kan veya idrar şekeri ölçüm çubukları Sosyal Yardımlaşma ve Dayanışma Fonu yoluyla sağlanabilmekte, bu konudaki uygulamalar ise illere göre değişmektedir. 3. İnsülin enjektörü /insülin kalemi ve uçları Genel olarak insülin enjektörleri "enjeksiyon yoluyla yapılan ilaçlarla birlikte enjektör verilmesi" yönündeki uygulama nedeniyle sosyal güvenlik kuruluşalrınca karşılanmakatadır. Aynı şekilde kalem enjkektör kullanan hastaların kalem enjektör uçları da sağlanmaktadır. Bununala birlikte Bağ-Kur dışındaki sosyal güvenlik kurumları insülin kalemi bedelini ödememektedir. Sosyal güvencesi olmayan hastalar ise ya kendileri ya da Sosyal Yardımlaşma ve Dayanışma Fonları yoluyla ihtiyaçlarını karşılamaktadırlar İNMEMİŞ TESTİS ( Erkek yumurtası ) Prof.Dr.Yunus Söylet Çocuk Cerrahisi Uzmanı, Çocuk Ürolojisi Bilim Dalı Öğretim Üyesi .Gerçek inmemiş testis nedir ? Erkek bebekler doğmadan önce her iki testis bebeğin karın boşluğundadır. Bebek anne karnında gelişimine devam ederken testisler de torbaya inmeye başlarlar. Karın içi boşluğundan sonra kasık bölgesini geçerek doğuma yakın torbaya yerleşirler. Nadiren bu torbaya iniş doğumdan sonraki ilk 6 ay içinde de devam eder. Yenidoğan bir erkek çocuk doğduğunda testisler şayet torbada değilse, bu duruma gerçek inmemiş testis adı verilir. Çoğu zaman tek tarafta, bazen de çift tarafta birden olur.Gerçek inmemiş testiste önemli özellik, bir ya da iki testisin hiçbir zaman torbada olmamasıdır. Utangaç testis nedir ? Halbuki utangaç testis durumunda testisler zaman zaman torbada görülürler. Ancak özellikle soğuğun etkisiyle veya çocuğun alt taraflarının ellenmesi gibi durumlarda yukarıya, kasıklara doğru kaçarak ortadan kaybolurlar. Tıp dilinde “ retraktil testis “ denilen utangaç testisler sıcak ortamlarda, örneğin çocuğun ateşinin çıktığı durumlarda veya banyo küvetinde sıcak suyun içinde otururlarken veya çocuk uyurken bakıldıklarında çoğunlukla torbada görülürler. Utangaç testis bir hastalık sayılmaz, çocuğun ilerideki hayatında bir soruna yol açmaz.Herhangi bir tedavi ( ilaç veya ameliyat ) gerektirmez. Ancak 6 aylık aralarlaçocuk cerrahisi vey çocuk ürolojisi uzmanı tarafından kontrolü gerekir. Gerçek inmemiş testisten tamamen farklı masum bir olaydır. Gerçek inmemiş testis sık mı görülür, kendiliğinden düzelir mi ? İstatistiklere göre inmemiş testis erken doğan bebeklerde normal zamanında görülen bebeklere oranla 3 kat daha sık görülür. 6 ayın sonuna kadar inmemiş testislerin bir kısmı daha iner. Ancak bundan sonra artık inmez. Erkek çocukların cinsel organlarına ait en sık rastlanan anormalliktir. Her 100 sağlıklı erkek bebekten birisinde kalıcı bir hastalık olarak bulunur. İlk 6 ay geçtikten sonra mutlaka bir an önce tedavi edilmelidir. İnmemiş testis nerelerde takılır ? Testis, anne karnındaki yolculuk hattı boyunca herhangi bir yerde takılabilir ve inmez. 1.Kasık kanalında takılmış ve torbaya inmemiş olabilir. 2. Karın içinde kalmış olabilir. Testis tamamen yok olabilir mi ? Evet, olabilir. Karın içinden torbaya olan yolculuğu esnasında bazen testis kendi etrafında dönerek bir tur atar ve besleyici damarları burularak tıkanır. Böylelikle testis çürür ve yokolur. Doğum sonrası ciddi hastalık tablosu ortaya çıkaran ve kendisini belli eden bu durum, doğum öncesi dönemde olduğunda hiçbir belirti vermez ve bebek, testisi olmadan doğar. Muayene ile herşey anlaşılır mı ? Hastaların % 80 ‘ inde anlaşılır. Çünkü bu orandaki hastada testis, tecrübeli bir elin yaptığı dikkatli muayene sonrasında kasık kanalının bir yerinde ele gelir. Ancak hastaların beşte birinde testis ele gelmez. Böyle olduğunda iki ihtimal sözkonusudur. Ya testis karın içindedir. Ya da yoktur. Gerek ultrason gerekse diğer bir çok pahalı ve zor tanı yöntemi burada bize yardımcı olmaz. En kesin tanı yöntemi “ laparoskopi “ ‘ dir. Yani bıçaksız ameliyat olarak da bilinen yöntem. Bu amaçla karın duvarında açılan delikten ince bir ışıklı mercek sokarak tüm karın içi görülür. Böylelikle testisin olup olmadığı kesin olarak saptanır ve karın içinde duruyorsa aynı yönteme devam edilerek torbaya indirilir. Böyle durumlarda bazen iki seanslı ameliyatlar tercih edilir. Şayet testis yoksa o zamanda kalıntısı bulunarak ileride ortaya çıkabilecek kanser tehlikesi nedeniyle çıkarılmalıdır. İnmemiş testis neden tedavi edilmelidir ? İleride çocuk sahibi olmayı önler: Çok bilinen bir kısırlık sebebidir. Testisler ne kadar erken torbaya indirilirse bu risk o kadar azalır. Kanser gelişebilir: İnmemiş testisli hastaların testislerinde ileride kanser gelişme riski normal erkeklere oranla 15 katı kadar daha fazladır. Beraberinde kasık fıtığı da olabilir: Her zaman belirti vermese de inmemiş testisli hastaların % 65 kadarında ameliyatta fıtık da tesbit edilir ve cerrahi tedavisi yapılır. Psikolojik ve estetik problem oluşturur. Dış etkenlere daha açıktır. Tedavi yaşı kaçtır ? En ideali 6 aylık ile 1 yaş arasıdır.Ancak en geç 2 yaş bitimine kadar tedavi tamamlanmalıdır. Hangi nedenle olursa olsun inmemiş testis tedavisi 2 yaşın sonrasına bırakılmamalıdır. Şayet bilmeden 2 yaşın ötesine sarktıysa bir an önce tedavi yapılmalıdır. İnmemiş testisin olduğu tarafta fıtık da varsa o zaman hiç beklenmeden gerekirse 1 aylık bebekte de cerrahi tedavi uygulanmalıdır. Tedavi yöntemleri nelerdir ? Yaygın ve kesin tedavi yöntemi ameliyattır. Ehil ellerde ve çocuk cerrahisi uzmanlarınca yapılan ameliyatlardan sonra başarı oranı çok yüksektir. Nadiren de olsa ilaç yani hormon tedavisi uygulamak gerekir. İyi seçilmiş hastalarda kullanıldığında hem yan etkisi olmaz hem de zaman zaman ameliyatsız başarı sağlanır. Ancak hormon tedavisi ancak tecrübeli uzmanlarca kullanılması gereken ve başarı şansı düşük, yan etki ihtimali büyük bir tedavi şeklidir. Ameliyat risk taşır mı ve nasıl yapılır ? Ehil ellerde ve çocuk cerrahisi yöntemlerine göre yapılan ameliyatlarda herhangi bir risk yoktur. Ancak sadece çocuk ameliyat etmeyip esas işi yetişkinleri ameliyat etmek olan uzmanlarca yapılan ameliyatlarda çocukların nazik ve körpe dokularına yeterince müşfik davranılmadığı ve çocuk cerrahisi yöntemlerine aykırı işler yapılabildiği için başarı şansı düşer. . . Ameliyatta testis ortaya çıkarıldıktan sonra birçok inmemiş testis hastasında olan kasık fıtığı problemi de halledilerek testisi besleyen damarlar etraf dokulara olan yapışıklıklardan ayrılır ve uzatılır. Testis torbanın içine dikişlerle tutturulur. Tecrübeli bir elde ortalama ameliyat süresi yarım saattir. Hastanede yatılır mı ? Ameliyat sonrası zor mudur ? İnmemiş testis ameliyatı olan çocuklar aynı gün hastaneden taburcu edilir ve ameliyat sonrası ilk bir kaç saatten sonrasını evde geçirirler. Böylesi hem tıbbi açıdan hem de psikolojik açıdan çocuk ve ailesi için çok daha avantajlıdır. Ağrı kesici-ateş düşürücü özelliği olan ilaçlarla ameliyat sonrası rahatsızlıklar rahatça kontrol altına alınır. Çocuklar ne kadar küçükse ameliyat sonrası dönemleri o kadar rahat geçer. Daha küçük çocuklar daima daha çabuk iyileşirler. İki gün içinde tüm çocuklar ayağa kalkar ve oyuna başlarlar. 3-4 gün sonra bir kez pansuman ve yara kontrolü için ameliyat eden çocuk cerrahisi uzmanına gidilir. Birkaç ay sonra geç kontrol yapılır. Ameliyattan 4 gün kadar sonra banyo yapılabilir ( İlk yara kontrolü sonrası ) Güreş, futbol, yüzme ve jimnastik gibi sporlar 20 gün için yasaklanır. Ameliyat sonrasında torbada ve kasıkta hafif şişlik ve morluklar olabilir. Bunlar birkaç gün ve hafta içinde kendiliğinden geçer. Operasyon bölgesinde aşırı şişlik, kızarıklık varsa; yaradan kan ve iltihap geliyorsa; ateş, bulantı, kusma gibi belirtiler varsa doktorunuza başvurmalısınız..... MİMARSİNAN AİLE SAĞLIĞI MERKEZİ ‘ SAĞLIKLI GÜNLER DİLERİZ’