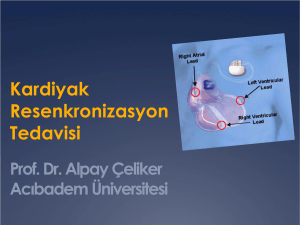
Kardiyak Resenkronizasyon Tedavi
Endikasyonları Konusunda
Son Kılavuzların Önerileri
Dr. Özlem ÖZCAN ÇELEBİ, Dr. Erdem DİKER
Ankara Numune Eğitim ve Araştırma Hastanesi, Kardiyoloji Kliniği, Ankara, Türkiye
ÖZET
Kalp yetersizliği, fizyopatolojisinin anlaşılmasına ve tedavisindeki önemli gelişmelere rağmen halen önemli
bir mortalite ve morbidite nedeni olmaya devam etmektedir. Son 10 yıl içinde kalp yetersizliği tedavisindeki
en önemli gelişmelerden biri, kardiyak resenkronizasyon tedavisi (KRT) olarak da tanımlanan biventriküller pacemaker uygulamalarıdır. Her ne kadar kardiyak resenkronizasyon tedavisi ile ilgili tartışmalı konular
olsa da, bilindiği gibi biventriküler pacemaker uygulaması kalp yetersizliği olan, seçilmiş hasta grubunda
yaşam kalitesini ve sağkalımı iyileştirmektedir. Biz bu derlemede, yayımlanmış kılavuzlar ışığında kardiyak resenkronizasyon tedavisi endikasyonlarını özetlemeyi amaçladık.
A NAHTAR K ELİMELER
Kardiyak resenkronizasyon tedavisi, kalp yetmezliği, kalp pili
Reccent Guideline Indications in Cardiac
Resynchronization Therapy
ABSTRACT
Heart failure still remains to be an important cause of mortality and morbidity despite the better understanding pathophysiology and advances in therapy. Biventricular pacemaker therapy, which is also known as cardiac resynchronization therapy (CRT), is one of the most significant development in the management of heart
failure during the last decade. Although there are controversies about some points of CRT, it is quite well
known that biventricular pacemeker therapy improves the quality of life and survival in selected patients. In
this review, we aimed to summarize the indications of CRT in the light of recently published guidelines.
K EYWORDS
Cardiac resynchronization therapy, heart failure, pacemaker
İLETİŞİM ADRESİ
Dr. Erdem DİKER
Ankara Numune Eğitim ve Araştırma Hastanesi Kardiyoloji Kliniği, Ankara, TÜRKİYE
8
Türk Aritmi, Pacemaker ve Elektrofizyoloji Dergisi
Giriş
V
entriküler dissenkronizasyon, kalbin koordine olmayan elektriksel aktivitesi sonucunda
ventriküler segmentlerin farklı zamanlarda kontrakte olması olarak tanımlanmaktadır (1). Ventriküler dissenkronizasyon sonucunda sol ventriküler doluşu, sol ventriküler dP/dt oranı azalmakta ve mitral yetersizlik artmaktadır. Kalp yetersizliğinin ileri evrelerinde gelişen bu durum hemodinamik bozulmayı, kardiyak semptomları artırmakta ve survivalı kötüleştirmektedir. Ventriküler
resenkronizasyonu sağlamak için uygulanan biventriküler pacemaker tedavisinde sağ atriyuma,
sağ ventrikül apeksine ve sol ventrikül epikardiyal
yüzeyine (koroner sinüs yoluyla retrograd olarak
veya cerrahi olarak) yerleştirilen 3 adet ‘’lead” yardımı ile intraventriküler ve interventriküler kontraksiyon bozukluğu düzeltilerek ejeksiyon fraksiyonu ve kardiyak output artırılmaktadır. Biventriküler pacemaker tedavisinin hemodinamik etkileri, kardiyak outputun artması, sistolik kan basıncının azalması, pulmoner kapiller kama basıncının
düşmesi ve bir kontraktilite göstergesi olan dP/dtmax’ ın düzelmesidir (2-5). Ayrıca çalışmalarda
KRT’ nin, kalp yetersizliği semptomlarını azalttığı, egzersiz kapasitesini artırdığı, kalp yetersizliğine bağlı hastaneye yatışı azalttığı ve ventriküler remodellingi azalttığı gösterilmiştir (6-11).
Kalp yetersizliği tanısı olan hastaların yaklaşık %25-30’unda yüzey EKG’de QRS süresi ≥
120 ms’dir ve %15-27’sinde sol dal bloğu vardır.
Yüzey EKG’ de PR uzaması olarak görülen atriyoventriküler ileti bozukluğu ise kalp yetersizliğinin ileri evrelerinde olan hastalarda %35’lere ulaşan oranlarda izlenmektedir (12).
Kardiyak Resenkronizasyon Tedavisinin
Etkinliğinin Kanıtları
Kardiyak resenkronizasyon tedavisinin etkinliğini araştıran erken dönem kontrollü ve
CİLT 6, SAYI 1, Şubat 2008
kontrolsüz çalışmalarda ve meta analizlerde biventriküler pacingin yararlı etkileri gösterilmiştir (13-14). Bu değerlendirmelere dahil edilme ölçütleri; 1- optimal medikal tedaviye (OMT) rağmen NYHA fonksiyonel sınıfı III-IV, 2- sol ventrikül ejeksiyon fraksiyonu
(LVEF) <%35, 3- sol ventrikül diyastol sonu
çapı (LVDSÇ) >55 mm, 4- QRS süresi≥120 veya 150 ms.‘dir. Çalışmalarda KRT ile semptomlarda azalma, efor kapasitesinde ve kalp yetersizliği fonksiyonel sınıfında düzelme izlenmiştir. Aynı zamanda mortalite ve morbidite üzerine olumlu etkiler bildirilmiştir. İlk KRT çalışmalarından olan MUSTIC çalışmasında kalp
yetersizliğine bağlı hastaneye yatış oranının
KRT uygulanmayanlara oranla 7 kat azalmış
olduğu gösterilmiştir (15). Benzer şekilde son
en büyük çalışma olan CARE-HF çalışmasında KRT uygulaması ile kalp yetersizliği ve majör kardiyovasküler olaylar için hastaneye yatış
oranı sırası ile %52 ve %39 oranında azalmıştır
(11). Kardiyak resenkronizasyon tedavisinin etkinliğini araştıran çalışmaların en önemlilerinden biri COMPANION çalışmasıdır (16). Bu çalışmaya 1520 hasta dahil edilerek üç grup olarak randomize edilmiştir. Bir gruba OMT, bir
gruba OMT ile beraber KRT (KRT-P) ve üçüncü gruba OMT ve KRT-ICD (KRT-D) uygulanmıştır. Çalışma sonucunda KRT kalp yetersizliğine bağlı ölümleri veya hastaneye yatışları
%34 oranında azaltmıştır. Kardiyak resenkronizasyon tedavisiyle beraber ICD uygulanmış
olan hastalarda ise bu oran %40’dır. Tüm nedenlere bağlı ölümü KRT-P %24, KRT-D %36
oranında azaltmıştır. İstatistiksel olarak bakıldığında tüm nedenlere bağlı ölüm KRT-D grubunda anlamlı olarak azalmışken (p = 0,003),
KRT-P grubunda istatistiksel olarak anlamlı olmamakla beraber anlamlılığa yakındır (p =
0,059). MIRACLE, MUSTIC, InSync ICD ve
Kardiyak Resenkronizasyon Tedavi Endikasyonları Konusunda Son Kılavuzların Önerileri
CONTAK CD çalışmalarının metaanalizi KRT
uygulanmış hastalarda kontrol grubuna oranla kalp yetersizliğine bağlı ölümün rölatif olarak %51 oranında azaldığını göstermiştir (17).
Çalışmalar incelendiğinde dikkat çeken önemli
bir nokta ventriküler dissenkronizasyonun belirlenmesi için standart görüntüleme yöntemi
kriterinin olmamasıdır. Örneğin dissenkronizasyonun gösterilmesinde sıklıkla başvurulan
transtorasik ekokardiyografik (TTE) incelemede hangi ölçümün veya ölçümlerin üstün olduğu bilinmemektedir.
Kardiyak Resenkronizasyon Tedavisinin
Kılavuzlardaki Yeri
Çalışmalarda bildirilen olumlu sonuçlarla
beraber KRT, tedavi kılavuzlarında yerini almaya başlamıştır. 2002 yılında yayımlanan
ACC/AHA/NASPE Kardiyak Pacemaker Kılavuzu optimal medikal tedaviye rağmen New
York Heart Association (NYHA) fonksiyonel
sınıfı III-IV, QRS süresi ≥ 130 ms, sol ventrikül ejeksiyon fraksiyonu ≤ %35 ve sol ventrikül diyastol sonu çapı >55 olan kardiyomiyopatili olgularda KRT sınıf IIa endikasyon olarak
önermektedir (18).
2005 yılında yayımlanan ACC/AHA Kronik Kalp Yetersizliği Tedavi Kılavuzunda
ise sol ventrikül ejeksiyon fraksiyonu ≤ %35,
OMT’ ye rağmen NYHA fonksiyonel sınıf III
veya ambulatuar sınıf IV semptomlar, EKG’de
ORS süresinin >120 ms olması ve sinus ritmindeki hastalara sınıf I endikasyonla ve kanıt düzeyi A olarak KRT önerilmektedir (19). Bu kılavuzda dikkat çeken iki nokta daha önceki çalışmalardan ve tedavi kılavuzundan farklı olarak OMT’ ye rağmen semptomatik olan NYHA
fonksiyonel sınıf IV olan hastalarda ambulatuar olma şartının aranması ve kardiyak dissenkronizasyon için yüzey EKG’de QRS süresinin
9
120 ms üzerinde olmasının yeterli şart olarak
kabul edilmesidir (19). Mekanik kardiyak dissenkroni ile ilgili bir tanımlama bu kılavuzda
yer almamıştır.
2006 ACC/AHA Ani Ölüm ve Ventriküler Aritmi Tedavi Kılavuzunda KRT kalp yetersizliği başlığı altında yerini almıştır (20). Bu
kılavuzda ani kardiyak ölümün önlenmesi amacıyla KRT’nin, NYHA fonksiyonel sınıfı III veya IV, LVEF≤%35, yüzey EKG’ de QRS süresi 160 ms veya ventriküler dissenkronizasyon
için diğer kanıtların varlığında QRS süresi ≥120
ms olan ve kronik kalp yetersizliği tedavisi alan
hastalarda, 1 yıldan fazla fonksiyonel olarak iyi
yaşam beklentisi varsa sınıf IIa endikasyonla ve
kanıt düzeyi B olarak önerilebileceğini bildirmiştir (20). Biventriküler pacingin ani kardiyak
ölümü önleme endikasyonu ile uygulanması ilk
defa bu tedavi kılavuzunda önerilmiştir. Ayrıca
bu kılavuzda daha önceki tedavi kılavuzlarından farklı olarak yüzey EKG’ de QRS süresi ≥
160 ms olan hastalarda diğer dissenkronizasyon
kanıtları aranmazken yüzey EKG’ de QRS süresi ≥120 ms olan hastalarda diğer dissenkronizasyon kanıtlarının varlığının gerekli olduğu bildirilmiştir. Ancak kılavuz diğer dissenkronizasyon kanıtlarının hangileri olduğu veya ölçümlerinin nasıl yapılması gerektiği ile ilgili herhangi
bir bilgi vermemiştir. Bu kılavuzda göze çarpan
diğer bir dikkat çekici nokta ise hastalarda sinus ritminde olma şartının aranmamasıdır. Her
üç kılavuzda da KRT endikasyonu sadece KRTP olarak vardır. Biventriküler pacingin defibrilatörle birlikte yani KRT-D olarak uygulanması
ile ilgili olarak ACC/AHA ani ölüm ve ventriküler aritmi tedavi kılavuzunda bu konunun halen
tartışmalı olduğu ve bu nedenle endikasyonu olmadığı bildirilmiştir.
Biventriküler pacingle ilgili ayrıntılı bilgi veren tedavi kılavuzu ESC’ nin 2007 KarCİLT 6, SAYI 1, Şubat 2008
10
Türk Aritmi, Pacemaker ve Elektrofizyoloji Dergisi
diyak Pacing ve Kardiyak Resenkronizasyon Kılavuzudur (21). Bu kılavuzun önerileri hasta özellikleri temel alınarak en uygun tedavi endikasyonunu belirleme konusunda kılavuzluk edecek biçimde alt başlıklara ayrılarak
hazırlanmıştır. Kalp yetersizliği olan hastalarda; OMT’ ye rağmen NYHA fonksiyonel sınıf
III veya IV, sol ventrikül ejeksiyon fraksiyonu ≤%35, LV dilatasyonu, yüzey EKG’ de QRS
süresi ≥120 ms olup sinüs ritminde olan hastalarda KRT-P sınıf I endikasyonla kanıt düzeyi
A olarak önerilmektedir. Aynı hasta grubunda
fonksiyonel uyumu iyi olan ve bir yıldan fazla yaşam beklentisi olan hastalarda KRT-D sınıf I endikasyonla ve kanıt düzeyi B olarak
önerilmektedir. Kalıcı pacing için endikasyonu olup eş zamanlı kalp yetersizliği olan hastalarda; NYHA fonksiyonel sınıf III-IV kalp yetersizliği semptomları, sol ventrikül ejeksiyon
fraksiyonu ≤%35, LV dilatasyonu olan hastalarda KRT sınıf IIa endikasyonla ve kanıt düzeyi
C olarak önerilmektedir. Yerleştirilebilen kardiyoverter defibrilatör (ICD) endikasyonu olan
hastalarda; OMT’ ye rağmen NYHA fonksiyonel sınıf III-IV, sol ventrikül ejeksiyon fraksiyonu ≤%35, sol ventrikül, yüzey EKG’ de
QRS≥120 ms olan hastalarda KRT-D sınıf I endikasyonla ve kanıt düzeyi B olarak önerilmektedir. Atriyal fibrilasyonu olan kalp yetersizlikli hastalarda; OMT’ye rağmen NYHA fonksiyonel sınıf III-IV, sol ventrikül ejeksiyon fraksiyonu ≤%35, sol ventrikül dilatasyonu, yüzey
EKG’ de QRS≥120 ms olan hastalarda atriyoventriküler nod ablasyonu için endikasyon varsa KRT sınıf IIa endikasyonla ve kanıt düzeyi
C olarak önerilmektedir. Kılavuzda sol ventrikül dilatasyonu; sol ventrikül diyastol sonu çapının >55 mm, sol ventrikül diyastol sonu çapının >30 mm/m, sol ventrikül diyastol sonu çapının >30 mm/mm² olarak tanımlanmıştır. Bu kıCİLT 6, SAYI 1, Şubat 2008
lavuzda dikkat çeken en önemli nokta ekokardiyografi kriterlerinin hasta seçiminde önemli
olmamasıdır. Klinik pratikte hasta seçiminde
transtorasik ekokardiyogrefi kriterlerinin yaygın olarak kullanılmasına rağmen kılavuzlar
transtorasik ekokardiyogrefi kriterlerini hasta
seçiminde önermemektedir.
Yeni kılavuz bir çok noktada aydınlatıcı olsa
da KRT ile ilgili halen tartışmalı konular vardır.
Kılavuzların Üzerinde Tartıştığı
Noktalar
1-) Tedavi kılavuzlarına uygun olarak seçilen hastalarda KRT uygulaması sonrası %3040 hasta tedaviye olumlu yanıt vermemektedir. Bunun en önemli nedeninin ventriküler
dissenkronizasyonun belirlenmesinde standart
kriterlerin olmamasıdır. Elektriksel dissenkronizasyon her zaman mekanik dissenkronizasyonun kanıtı olmadığı gibi bunun tersi de doğrudur. Ayrıca mekanik dissenkroninin mi elektriksel dissenkroninin önemli olduğu veya hasta seçiminde her ikisinin de mi kullanılması gerektiği bilinmemektedir. Tüm bunlara ek olarak
daha önce de belirttiğimiz gibi mekanik dissenkronizasyon tanısının nasıl konulacağı, görüntüleme yöntemleri ve ölçümlerden hangilerinin anlamlı olduğu açık değildir. Elektriksel
dissenkronizasyon kanıtı yüzey EKG’de QRS
süresinin ≥ 120 ms olmasıdır. 2007 ESC kardiyak pacing ve kardiyak resenkronizasyon kılavuzunda QRS süresinin ≤120 ms olan hastalarda KRT endikasyonunun bilinmediği bildirilmiştir. Kılavuz yayımlandıktan sonra yapılan RethinQ çalışması bu konuya açıklık getirmiştir (22). Mekanik dissenkronizasyonu olup
yüzey EKG’de QRS süresi <130 ms olan hastalarda KRT’ ne fonksiyonel yanıtın araştırıldığı RethinQ çalışmasında QRS süresi ≤120 ms
olan hastalarda KRT’ne olumlu bir yanıt bildi-
Kardiyak Resenkronizasyon Tedavi Endikasyonları Konusunda Son Kılavuzların Önerileri
rilmezken QRS süresi 120-130 ms olan alt grupta KRT’ ye olumlu yanıt izlenmiştir. Ekokardiyografi kriterlerinin hangisi veya hangilerinin
hasta seçiminde önemli olduğuna dair devam
eden çalışmalar bu konu ile ilgili önemli bilgiler verecek ve KRT tedavisinden fayda görecek
hasta grubunun daha net çizgilerle belirlenmesini sağlayacaktır.
2-) İleri evre kalp yetersizliği olan hastalarda atriyal fibrilasyon prevalansı %25-50’dir.
Oysa KRT çalışmalarında atriyal fibrilasyonlu
hasta oranı %2’ dir, 2006 ACC/AHA ani kardiyak ölüm ve ventriküler aritmi tedavi kılavuzu
hariç diğer kılavuzlar, KRT’ ni sinüs ritminde
olan kalp yetersizliği hastalarına önermektedir.
Atriyal fibrilasyonlu hastaların çalışmalara dahil edilmeme nedenleri bu hastaların sinüs ritmindeki hastalara oranla fonksiyonel olarak daha zayıf olması ve atriyal fibrilasyonlu hastalarda biventriküler pacing uygulanması durumunda yeterli ventriküler ‘’capture” sağlanamayabilinmesidir. Sonuçta, yeterli pacing yapılamaması KRT tedavisinin olumlu etkilerinin ortaya
çıkmasını engeller. Bu nedenle atriyal fibrilasyonu ve ileri evre kalp yetersizliği olan hastalarda atriyoventriküler nod ablasyonu planlanıyorsa KRT tedavisi düşünülmelidir. Böylece
%100 etkili ventriküler pacing sağlanabilecektir. Bu önerinin dayanağı yakın zamanda yapılmış gözlemsel bir çalışmadır (23). Bu çalışmada atriyal fibrilasyonu olan ileri evre kalp yetersizliği olan hastalarda atriyoventriküler nod
ablasyonu ile beraber KRT’ nin LV fonksiyonları ve efor kapasitesi üzerinde belirgin iyileşme sağladığı bildirilmiştir. Atriyal fibrilasyonlu ileri evre kalp yetersizliği olan hastalarda,
negatif kronotropik ajanlarla hız kontrolü sağlanarak KRT uygulanmış hastalarda atriyoventriküler nod ablasyonu yapılan hastalarda elde
edilen olumlu sonuçlar elde edilmemiştir.
11
3-) Kardiyak resenkronizasyon tedavisi
OMT’ ye rağmen NYHA fonksiyonel sınıf IIIIV kalp yetersizliği semptomları olan hastalara önerilmektedir. Tedavinin NYHA fonksiyonel sınıf I-II kalp yetersizliği olan hastalarda etkinliği ile ilgili bilgiler sınırlıdır. CONTAK-CD
çalışmasının NYHA fonksiyonel sınıf I-II olan
alt grubunda KRT sonrası 6. ayda ventriküler
remodelling anlamlı olarak düzelmiştir (24).
Ancak NYHA fonksiyonel sınıf III-IV hastalara oranla yarar daha azdır. MIRACLE ICD II
çalışmasında ise KRT uygulanan grupta kontrol grubuna göre klinik birleşik sonlanım noktasında anlamlı iyileşme bildirilmiştir (25). Her
iki çalışmada da hasta sayısı sınırlı olmakla beraber ilk veriler KRT’nin hafif LV fonksiyon
bozukluğu olan hasta grubunda prognoz üzerine olumlu etkileri olduğunu düşündürmektedir
ve bu konuda tedavi kılavuzlarında öneride bulunulması için geniş çaplı, kontrollü randomize
çalışmalara ihtiyaç vardır.
4-) Kardiyak resenkronizasyon tedavisinde tartışılan diğer bir nokta KRT’ nin tek başına mı yoksa defibrilatör tedavisi ile beraber mi
uygulanması gerekliliğidir. İleri evre kalp yetersizliği olan bir hastada ani ölüm riskini tek
başına KRT önlemede etkinliği ile ilgili farklı
sonuçlar bildirilmiştir (26-28). Yerleştirilebilir
kardiyoverter defibrilatör tedavisinin iskemik
ve iskemik olmayan kalp yetersizliği olan hastalarda ani kardiyak ölümün önlenmesinde etkili olduğu bilinmektedir (29). Daha önce ifade ettiğimiz gibi COMPANION çalışmasında
KRT’nin defibrilatörle beraber olduğu hastalarda tek başına KRT uygulanan hastalara oranla sonlanım noktaları üzerinde daha yararlı olduğu gösterilmiştir. Aslında KRT-P ve KRT-D
endikasyonları birbiriyle örtüşmektedir. 2006
ACC/AHA ani kardiyak ölüm ve ventriküler
aritmi tedavi kılavuzunda ICD endikasyonunCİLT 6, SAYI 1, Şubat 2008
12
Türk Aritmi, Pacemaker ve Elektrofizyoloji Dergisi
da sağkalım beklentisi önemli olarak vurgulanmıştır. Benzer şekilde 2007 ESC kardiyak pacing ve kardiyak resenkronizasyon tedavisi kılavuzunda KRT için endikasyonu olup yaşam
beklentisi 1 yıl üzerindeki hastalara KRT-D
önerilmektedir.
5-) Kardiyak resenkronizasyon tedavisi ile
ilgili tartışmalı diğer bir konu, sol ventriküler
pacingin biventriküler pacing yerine uygulanıp
uygulanamayacağıdır. Tartışmasız kabul edilen, ideal pacingin biventriküler pacing olduğudur. Ancak yapılan çalışmalar seçilmiş hastalarda LV pacingin de biventriküler pacinge
benzer olumlu sonuçlar verebileceğini düşün-
dürmektedir (30-32). Bu aşamada kabul edilen;
sol dal bloğu olan, KRT için standart kriterleri
karşılayan, ileri yaşda ve/veya eşlik eden ciddi
komorbiditesi olan, pacemaker için bradikardik
endikasyonu olmayan seçilmiş hastalarda LV
pacingin düşünülebileceğidir.
Sonuç olarak günümüzde KRT tedavisi için
hasta seçiminde mevcut tedavi kılavuzları temel alınmalıdır. Devam eden veya planlanan
geniş çaplı çalışmaların sonuçları tedavi kılavuzlarını değiştirerek KRT uygulamasında daha kesin sınırları koyacak, tartışmalı noktaları
da daha fazla aydınlatacaktır.
zation therapy in patients with heart failure and ventricular
conduction delay. J Am Coll Cardiol. 2002;39:2026-33.
K AYNAKLAR
1.
2.
Burkhardt JD, Wilkoff BL. Interventional electrophysiology and cardiac resynchronization therapy: delivering electrical therapies or heart failure. Circulation
2007;115:2208-20.
Auricchio A, Stellbrink C, Block M, Sack S, Vogt J,
Bakker P, et.al. Effect of pacing chamber and atrioventricular delay on acute systolic function of paced patients
with congestive heart failure. The Pacing Therapies for
Congestive Heart Failure Study Group. The Guidant
Congestive Heart Failure Research Group. Circulation.
1999;99:2993-3001.
3.
Blanc JJ, Etienne Y, Gilard M, Mansourati J, Munier
S, Boschat J, et al. Evaluation of different ventricular pacing sites in patients with severe heart failure: results of an
acute hemodynamic study.Circulation. 1997; 96:3273-7.
4.
Cazeau S, Ritter P, Lazarus A, Gras D, Backdach H,
Mundler O, et al. Multisite pacing for end-stage heart
failure: early experience. Pacing Clin Electrophysiol.
1996;19:1748-57.
5.
Kass DA, Chen CH, Curry C, Talbot M, Berger R,
Fetics B, et al. Improved left ventricular mechanics from
acute VDD pacing in patients with dilated cardiomyopathy and ventricular conduction delay. Circulation. 1999;
99:1567-73.
8.
Bakker PF, Meijburg HW, de Vries JW, Mower MM,
Thomas AC, Hull ML,et al. Biventricular pacing in endstage heart failure improves functional capacity and left
ventricular function. J Interv Card Electrophysiol. 2000;
4:395-404.
9.
Bristow MR, Feldman AM, Saxon LA. Heart failure management using implantable devices for ventricular resynchronization: Comparison of Medical Therapy,
Pacing, and Defibrillation in Chronic Heart Failure
(COMPANION) trial. COMPANION Steering Committee
and COMPANION Clinical Investigators. J Card Fail.
2000; 6: 276-85
10. Cazeau S, Leclercq C, Lavergne T, Walker S, Varma C,
Linde C, et al. Multisite Stimulation in Cardiomyopathies
(MUSTIC) Study Investigators. Effects of multisite biventricular pacing in patients with heart failure and intraventricular conduction delay. N Engl J Med. 2001;344:
873-80.
11. Cleland JG, Daubert JC, Erdmann E, Freemantle N, Gras
D, Kappenberger L, et al. Cardiac ResynchronizationHeart Failure (CARE-HF) Study Investigators.The effect
of cardiac resynchronization on morbidity and mortality
in heart failure. N Engl J Med. 2005;352:1539-49
12. Hawkins NM, Petrie MC, MacDonald MR, Hogg KJ,
McMurray JJ. Selecting patients for cardiac resynchronization therapy: electrical or mechanical dyssynchrony?
Eur Heart J. 2006;27:1270-81
6.
Abraham WT, Fisher WG, Smith AL, Delurgio
DB, Leon AR, Loh E, et al. MIRACLE Study Group.
Multicenter InSync Randomized Clinical Evaluation.
Cardiac resynchronization in chronic heart failure. N Engl
J Med. 2002; 346:1845-53.
13. Abraham WT, Fisher WG, Smith AL, Delurgio
DB, Leon AR, Loh E, et al. MIRACLE Study Group.
Multicenter InSync Randomized Clinical Evaluation.
Cardiac resynchronization in chronic heart failure. N Engl
J Med. 2002; 346:1845-53.
7.
Auricchio A, Stellbrink C, Sack S, Block M, Vogt J,
Bakker P, et al. Pacing Therapies in Congestive Heart
Failure (PATH-CHF) Study Group. Long-term clinical
effect of hemodynamically optimized cardiac resynchroni-
14. Young JB, Abraham WT, Smith AL, Leon AR,
Lieberman R, Wilkoff B, et al Multicenter InSync
ICD Randomized Clinical Evaluation (MIRACLE ICD)
CİLT 6, SAYI 1, Şubat 2008
Kardiyak Resenkronizasyon Tedavi Endikasyonları Konusunda Son Kılavuzların Önerileri
Trial Investigators. Combined cardiac resynchronization
and implantable cardioversion defibrillation in advanced
chronic heart failure: the MIRACLE ICD Trial. JAMA.
2003;289:2685-94.
15. Linde C, Leclercq C, Rex S, Garrigue S, Lavergne T,
Cazeau S, et al.Long-term benefits of biventricular pacing in congestive heart failure: results from the MUltisite
STimulation in cardiomyopathy (MUSTIC) study. J Am
Coll Cardiol. 2002;40:111-8.
16. Feldman AM, de Lissovoy G, Bristow MR, Saxon LA,
De Marco T, Kass DA, et al. Cost effectiveness of cardiac
resynchronization therapy in the Comparison of Medical
Therapy, Pacing, and Defibrillation in Heart Failure
(COMPANION) trial. J Am Coll Cardiol. 2005;46:231121.
17.
Bradley DJ, Bradley EA, Baughman KL, Berger RD,
Calkins H, Goodman SN, Kass DA, Powe NR. Cardiac
resynchronization and death from progressive heart failure: a meta-analysis of randomized controlled trials.
JAMA. 2003;289:730-40.
18. Gregoratos G, Abrams J, Epstein AE, Freedman RA,
Hayes DL, Hlatky MA, et al. American College of
Cardiology/American Heart Association Task Force on
Practice Guidelines American College of Cardiology/
American Heart Association/North American Society for
Pacing and Electrophysiology Committee.ACC/AHA/
NASPE 2002 guideline update for implantation of cardiac
pacemakers and antiarrhythmia devices: summary article.
A report of the American College of Cardiology/American
Heart Association Task Force on Practice Guidelines (ACC/
AHA/NASPE Committee to Update the 1998 Pacemaker
Guidelines). J Cardiovasc Electrophysiol. 2002;13:1183-99.
19. Hunt SA, Abraham WT, Chin MH, Feldman MA,
Francis SG, Ganiats TG, et al. ACC/AHA 2005 Guideline
Update for the Diagnosis and Management of Chronic Heart
Failure in the Adult: A Report of the American College of
Cardiology/American Heart Association Task Force on
Practice Guidelines (Writing Committee to Update the
2001 Guidelines for the Evaluation and Management of
Heart Failure) J. Am. Coll. Cardiol. 2005;46;1-82.
20. Zipes DP, Camm AJ, Borggrefe M, Buxton AE,
Chaitman B, Fromer M, et al. American College of
Cardiology; American Heart Association Task Force;
European Society of Cardiology Committee for Practice
Guidelines. ACC/AHA/ESC 2006 guidelines for management of patients with ventricular arrhythmias and the prevention of sudden cardiac death: a report of the American
College of Cardiology/American Heart Association Task
Force and the European Society of Cardiology Committee
for Practice Guidelines (Writing Committee to Develop
Guidelines for Management of Patients With Ventricular
Arrhythmias and the Prevention of Sudden Cardiac Death).
J Am Coll Cardiol. 2006;48:e247-346.
21. Vardas PE, Auricchio A, Blanc JJ, Daubert JC, Drexler
H, Ector H, et al; European Society of Cardiology;
European Heart Rhythm Association.Guidelines for cardiac pacing and cardiac resynchronization therapy: the
task force for cardiac pacing and cardiac resynchronization therapy of the European Society of Cardiology.
Developed in collaboration with the European Heart
Rhythm Association. Eur Heart J. 2007;28:2256-95.
22. Beshai JF, Grimm RA, Nagueh SF, Baker JH 2nd, Beau
SL, Greenberg SM, et al. RethinQ Study Investigators.
13
Cardiac-resynchronization therapy in heart failure with
narrow QRS complexes. N Engl J Med. 2007;357: 246171.
23. Gasparini M, Auricchio A, Regoli F, Fantoni C,
Kawabata M, Galimberti P, et al. Four-year efficacy of
cardiac resynchronization therapy on exercise tolerance
and disease progression: the importance of performing
atrioventricular junction ablation in patients with atrial
fibrillation. J Am Coll Cardiol. 2006;48:734-43.
24. Higgins SL, Hummel JD, Niazi IK, Giudici MC, Worley
SJ, Saxon LA, et al. Cardiac resynchronization therapy
for the treatment of heart failure in patients with intraventricular conduction delay and malignant ventricular
tachyarrhythmias. J Am Coll Cardiol. 2003; 42:1454-9.
25. Abraham WT, Young JB, León AR, Adler S, Bank AJ,
Hall SA, et al. Multicenter InSync ICD II Study Group.
Effects of cardiac resynchronization on disease progression in patients with left ventricular systolic dysfunction,
an indication for an implantable cardioverter-defibrillator,
and mildly symptomatic chronic heart failure. Circulation.
2004;110:2864-8.
26. Kadish A, Dyer A, Daubert JP, Quigg R, Estes NA,
Anderson KP, et al.Defibrillators in Non-Ischemic
Cardiomyopathy Treatment Evaluation (DEFINITE)
Investigators Prophylactic defibrillator implantation in
patients with nonischemic dilated cardiomyopathy. N Engl
J Med. 2004; 350: 2151-8.
27. Cleland JG, Daubert JC, Erdmann E, Freemantle N,
Gras D, Kappenberger L, et al. Longer-term effects
of cardiac resynchronization therapy on mortality in
heart failure [the CArdiac REsynchronization-Heart
Failure (CARE-HF) trial extension phase]. Eur Heart J.
2006;27:1928-32.
28. Auricchio A, Metra M, Gasparini M, Lamp B, Klersy C,
Curnis A, et al; Multicenter Longitudinal Observational
Study (MILOS) Group. Long-term survival of patients
with heart failure and ventricular conduction delay treated
with cardiac resynchronization therapy. Am J Cardiol.
2007;99:232-8.
29. Bristow MR, Saxon LA, Boehmer J, Krueger S, Kass
DA, De Marco T, et al. Comparison of Medical Therapy,
Pacing, and Defibrillation in Heart Failure (COMPANION)
Investigators.Cardiac-resynchronization therapy with or
without an implantable defibrillator in advanced chronic
heart failure. N Engl J Med. 2004;350:2140-50.
30. Gasparini M, Bocchiardo M, Lunati M, Ravazzi PA,
Santini M, Zardini M, et al. BELIEVE Investigators.
Comparison of 1-year effects of left ventricular and biventricular pacing in patients with heart failure who have
ventricular arrhythmias and left bundle-branch block:
the Bi vs Left Ventricular Pacing: an International Pilot
Evaluation on Heart Failure Patients with Ventricular
Arrhythmias (BELIEVE) multicenter prospective randomized pilot study. Am Heart J. 2006;152:e1-7.
31. Touiza A, Etienne Y, Gilard M, Fatemi M, Mansourati
J, Blanc JJ. Long-term left ventricular pacing: assessment and comparison with biventricular pacing in patients
with severe congestive heart failure. J Am Coll Cardiol.
2001;38:1966-70.
32. Blanc JJ, Bertault-Valls V, Fatemi M, Gilard M,
Pennec PY, Etienne Y. Midterm benefits of left univentricular pacing in patients with congestive heart failure.
Circulation. 2004;109:1741-4.
CİLT 6, SAYI 1, Şubat 2008