PNÖMONİLER
Prof.Dr.Necmi AKSARAY
Pnömoni tanımı
Enfektif veya
Enfeksiyöz olmayan etkenlerle
akciğer parankiminde gelişen inflamasyondur.
Çocuklarda görülen pnömonilerin % 95’i gelişmekte olan ülkelerde
görülmektedir.
Her yıl 150 milyondan fazla çocuk pnömoni tanısı almakta ve
11-12 milyon hastaneye yatış olmaktadır.
< 5 yaş çocuklarda yıllık pnömoni atağı
ABD ve Kuzey Avrupa ülkelerinde 4/100 iken
gelişmekte olan ülkelerde ise 21-296/100’dür.
Yılda 2 milyondan fazla çocuk pnömoni nedeniyle hayatını
kaybetmektedir.
DSÖ. verilerine göre < 5 yaş çocuk ölümlerinin %19 ‘u pnömoniye
bağlıdır.
Pnömoni nedeniyle oluşan çocuk ölümlerinin
%70’i Asya ve Afrika’daki fakir ülkelerden olmakta ve
ölüm nedenlerinin 2. sırasındadır.
Bu bölgedeki 5 yaş altı çocukların 12-20/1000 ‘si pnömoni nedeniyle
hayatını kaybetmektedir.
Gelişmiş ülkelerde < 5 yaş ölüm oranı ise 0.1/1000’dir.
Ülkemizde sağlık bakanlığınca yapılan hastalık yükü
çalışmasına göre solunum yolu enfeksiyonları
0-4 yaşta %13.4 ve
5-14 yaşta %6.5 oranları ile 2. sırada yer almaktadır.
0-14 yaş arası tüm ölümlerin %14’ünden sorumludur.
< 5 yaş çocukların %29’u alt solunum yolu enfeksiyonu
geçirmektedir.
Pnömoni ülkemiz için hala önemli bir sorundur!
Pnömoni Sınıflaması
Toplum Kökenli Pnömoni (TKP)
Bronkopnömoni(BP)
Alt Solunum Yolu Enfeksiyonu (ASYE)
Nosokomiyal Pnömoni(NP)
Ventilatör İlişkili Pnömoni(VİP)
Pnömonide etkenler
Olguların ancak %24-85’inde etken saptanabilmektedir.
Etkeni saptayabilmek için
Nazofarenx kültürü
Kan kültürü
Serolojik tetkik
PCR
Biyopsi
Pnömonide birden fazla etken %16-34 oranında bildirilirken, tek
başına bakteri yada viral etkenler %30-50 oranında bildirilmektedir.
Viral etyoloji ilk 6 ayda ve prematürelerde hastaneye yatışın en
önemli nedenidir.
Pnömonide etkenler
40
35
30
S. pneu
Viral
M. pneu
C. Pneu
H. İnf
25
20
15
10
5
0
3-48 ay
5-9 Yaş
10-14 yaş
Heiskanen-Kosma T. PIDJ 1998; 17: 986-991
Pnömonide etkenler
İnfluenza virusunun neuroaminidaz protein aracılığıyla
pnömokok enfeksiyonlarına yol açtığını ve ölümlerin bu mixt
enfeksiyon sonucu ortaya çıktığını unutmamak gerekir.
Pnömonide klinik
Ateş: ani başlangıç ve yüksek ateş bulunur.
Takipne,
Gögüs duvarında çekilmeler,
Siyanoz,
Gögüs ağrısı,
Hışıltılı solunum; Bakteriyel pnömonide olmaz. Ancak
süt çocuklarında bakteriyel pnömoni de başlangıçta
bulgular viral pnömoniler gibidir.
Küçük çocuklarda kusma, ishal olabilirken daha büyük
çocuklarda apandisit ile karışabilecek karın ağrısı
olabilir.
Atipik pnömoniler
Mycoplazma tüm pnömonilerin %10-20’sinden sorumludur.
5-9 yaş arasında pnömonilerin %33’ünden 9-15 yaş arasında %
70’inden sorumludur.
Yavaş başlangıç vardır. 3-4 haftaya kadar öksürük uzayabilir.
Farenjit,lenfadenopati, otitis media, döküntü,büllöz mirinjit olabilir.
Akciğer grafisinde %75 tek taraflı buzlu cam görünümü vardır.
Atipik pnömoniler
Chlamydia pneumonia pnömonilerin %6-10’unda etkendir.
5-15 yaş grubunda % 3.5 oranında görülür.
Yenidoğan döneminde Chlamydia trochomatis sık görülen etkendir.
Chlamydia pnömosinde %50 oranında konjonktivit vardır, ateş ve
hışıltı genelde yoktur.
Akciğer grafisinde bilateral tutulum vardır.
Beyaz küre sayısı normalken % 75 eozinofili bulunur.
Pnömoni tanısı
Tam kan sayımı ve periferik yayma: Bakteriyel ve viral
pnömoni ayırıcı tanısında yardımcı olabilir. Viral pnömonilerde
beyaz küre sayısı 20.000/ mm3’ ü geçmez, periferik yaymada
lenfosit hakimiyeti vardır. Bakteriyel pnömonilerde ve nadiren
adenoviral enfeksiyonda beyaz küre sayısı 15.000-40.000/
mm3 arasındadır ve periferik yaymada granülosit hakimiyeti
bulunur.
Akut faz reaktanları: CRP, sedimantasyon gibi akut faz
reaktanlarının tek başına anlamı yokken bakteriyel
pnömonilerde tedavinin takibinde CRP kullanılabilir.
Biyokimyasal tetkikler: Pnömonilerde uygunsuz ADH
gelişebileceği için elektrolit bakılabilir.
Pnömoni tanısı
Kan kültürü ve mikrobiyolojik tetkikler:
Kan kültürü hastaneye yatırılan çocuklarda
%10-20 oranında pozitif iken parapnömonik
efüzyonu olan çocuklarda % 30-40 pozitif
olabilir.
Akciğer grafisi çekilme endikasyonları
Ağır ve çok ağır pnömoni,
Komplikasyon gelişimi,
Ayaktan verilen uygun tedaviye yanıtsızlık ve klinik bulgularda
uzama,
Tekrarlayan pnömoni öyküsü varsa,
Tüberküloz şüphesi varsa,
Hasta 5 yaşından küçük, odağı belli olmayan 39˚C ‘den fazla
ateşi ve WBC sayısı 20.000/mm3 üzerinde olan hastalarda,
Ayırıcı tanı için
Kontrol akciğer grafisi endikasyonları
Lober kollaps gelişen çocuklar,
Yuvarlak pnömoni görüntüsü olan hastalarda olası
tümör ayırıcı tanısı için,
Solunumsal bulguları devam eden hastalar,
Dehidratasyonu olan hastalarda sıvı tedavisi sonrası
infiltrasyonlar görünür hale gelebilir.
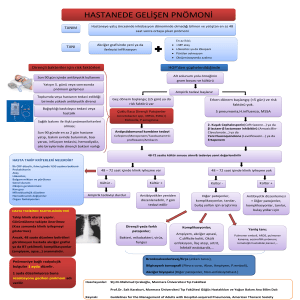
Pnömoni sınıflaması
Pnömoni tanısı alan hastalarda klinik olarak hastalığın
derecelendirilmesi önemlidir
Pnömonin klinik olarak derecelendirilmesi
Pnömoni
Bilinç durumu
Normal
İnleme
Renk
Solunum hızı
Gögüste çekilme
Beslenme
Dehidratasyon
Yok
Normal
Takipneik
Yok
Normal
Yok
Ağır pnömoni
Uykuya eyilim
olabilir
Olabilir
Soluk
Takipneik
Var
Azalma
Olabilir
Çok ağır pnömoni
Konfüzyon/letarji
Var
Siyonotik
Takipneik/apneik
Var
Beslenemez
Var(şok)
Komplikasyonlar
Parapnömonik plevral efüzyon: bakteriyel pnömonilerin %40’ında gelişir.
Ampiyem
Pnömotosel: S. aureus
Pnömotoraks: S. aureus
Nekrotizan pnömoni: S.pneumonia, S. aureus, GAS, M. Pneumonia,
C.pneumonia, Adenovirus
Akciğer absesi
Bronşektazi
Endokardit,perikardit
Reaktif hava yolu hastalığı
Bronşiolitis obliterans
Uygunsuz ADH gelişimi: Hastaneye yatanların 1/3 ‘ünde görülür.
Steven Johnson Sendromu ve Hemolitik üremik sendrom: M. pneumonia’da
sık.
Pnömonilerde hastaneye yatış ve sevk
kriterleri
3 ayın altında pnömoni tanısı alan her bebek
Her yaşta ağır ve çok ağır pnömonisi olan çocuklar
Ayaktan tedavi sırasında klinik bulguları ilerleyenler
Akciğer grafisinde hızlı ilerleme ve multilober tutulum,
atelektazi, apse, pnömotosel, plevral effüzyon
Pnömonilerde hastaneye yatış ve sevk
kriterleri
Solunum sıkıntısı ve/veya oksijen gereksinimi
Toksik görünüm
Oral antibiotiklere yanıtsızlık
Bağışıklık eksikliği ve altta yatan hastalığı olan her hasta
Tekrarlayan pnömoniler
Tedavi uyumsuzluğu ve sosyal endikasyon
Çok ağır pnömonide yoğun bakımda izlem
kriterleri
Nabız oksimetresinde SaO2 % 92
Tekrarlayan apne/yüzeyel solunum
Ağır dispne ve/veya PaCO2>60 mmHg
Septik şok tablosu
Mental durumda değişme (konfüzyon)
Oligüri (<2cc/kg)
Hipoksemi
Metabolik asidoz
Hipotansiyon
Organ disfonksiyon bulguları
Toplum Kökenli Pnömonilerde
Antibiyotik Tedavisi
Yaş
0-3 hafta
3hafta -3 ay
4ay-5 yaş
>5 yaş
Antibiyotik
Hastaneye yatır
Hasta afebrilse (C.trachomatis için):
oral makrolid (eritromisin, klaritromisin)
Amoksisilin / Penisilin prokain*
Penisilin prokain/amoksisilin
ve/veya Makrolid
*Etken S.pneumoniae ise, akciğer grafisinde lober konsolidasyon saptanırsa
Toplum Kökenli Pnömonilerde
Hastanede Antibiyotik Tedavisi
Ağır pnömoni
0-2 ay
Ampisilin İV+Aminoglikozid
±eritromisin (C.trahomatis için)
3-59 ay Ampisilin-sulbaktam İV
+ Sefuroksim İV
>5 yaş
Penisilin G/ Ampisilin İV
ve/veya Makrolid
Çok Ağır Pnömoni**
Sefotaksim İV/Seftriakson İV
+ampisilin
Sefotaksim İV/Seftriakson İV
Seftriakson İV / Sefotaksim İV
±Makrolid
**Hastada sepsis bulguları varsa ve/veya komplike plevral efüzyon (plevral
ampiyem), pnömatosel veya piyopnömotoraks varsa
Pnömonilerde
Tedaviye Yanıtın Değerlendirilmesi
Hasta 48 saat sonra değerlendirilir
Klinik durumda kötüleşme yoksa tedavi değiştirilmez
Hasta risk faktörü taşımıyor, komplikasyon gelişmemişse
Ateş 2 – 4 günde düşer
Beyaz küre ilk haftada normale döner
Fizik bulgular ilk haftada düzelmeyebilir
Radyolojik düzelme 4 haftadan uzun sürebilir
NOZOKOMİYAL PNÖMONİLER
Hastaneye yatıştan 48 saat sonra yada taburculuktan sonra ki
48 saat içinde gelişen pnömonilerdir.
Hastane enfeksiyonlarının % 60 ‘ını oluşturmaktadır.
2 ay- 2 yaş arasında sık görülür.
Hastanelerde 1000’de 4 oranında görülürken eğitim
hastanelerinde 1000’de 6-10 oranında görülür.
Yoğun bakım ünitelerinde % 15-20 sıklıkta görülüyor.
Ventilatör ilişkili pnömoni; ventilatörsüz takip edilen hastalara
göre 6-21 kat daha fazla görülür.
Nozokomiyal pnömoni ve ventilatör ilişkili pnömonilerde
mortalite hala %30-33 oranındadır.
Nozokomiyal pnömonilerde etkenler
1990’lardan itibaren gram (+) çomaklar 1. sıraya
çıkmıştır.
Şimdi özellikle:
Metisiline ve/veya gentamisine dirençli Staf.
aureus
Koagülaz negatif stafilokoklar
Enterokoklar.
Nozokomiyal pnömoni tanısı
1-Solunum sistemi muayenesindetanısı
rallerin duyulması veya perküsyonda
matite saptanması,
2- Öksürük,apne,takipne,hışıltı ve bradikardi gibi bulguların ortaya çıkması,
3- Pürülan balgamın olması veya balgamın özelliğinde değişiklik,
4-Mikroorganizmanın trakeal aspirat, bronşial fırçalama veya biyopsi
örneklerinden izole edilmesi, viral antijen saptanması,
5-Kan kültüründe mikroorganizmanın izole edilmesi,
6- Akciğer grafisinde yeni veya progresif infiltrasyon,
konsolidasyon, kavitasyon veya plevral effüzyon saptanması,
7-Serolojik olarak titrasyonun artması,
8- Histopatolojik olarak gösterme,
Ventilatör ilişkili pnömoni
Daha önce pnömonisi olmayan hastada entübasyondan
(mekanik ventilatöre bağlandıktan sonra) 48 saat sonra
gelişen pnömoni, ventilatör ilişkili pnömoni olarak kabul edilir.
Pnömoni nedeniyle ventilasyon desteği uygulanan hastaların ise
48. saatten sonra bulgularında ilerlemesi olması durumunda
VIP düşünülmelidir.
Mekanik ventilasyon uygulanan hastalarda pnömoni oluşma
riski 6-20 kat artmıştır.
Mekanik ventilasyon uygulanan hastaların % 8-28’inde
ventilatörle ilişkili pnömoni gelişmekte ve mortalite oranı %
20-71 olarak bildirilmektedir.
VİP gelişimi MV süresini ortalama 10 gün, YBÜ’de kalma
süresini 6,5 gün uzatmakta
Ventilatör ilişkili pnömoni hastane kaynaklı enfeksiyonlar
içinde idrar yolu enfeksiyonlarından sonra 2. sıklıkta görülür.
Yoğun bakım ünitelerinde ise ensık görülen nozokomiyal
enfeksiyonlardır.
Hastahane kaynaklı pnömonilerinde % 70-80 ‘lik kısmını VIP
oluşturmaktadır.
Ventilatör ilişkili pnömonide risk
faktörleri
48 saatten uzun süren MV
Geniş spektrumlu ve uygunsuz antibiyotik kullanımı
YBÜ’de uzun süre kalma
Altta yatan hastalığın ağırlığı
Altta yatan kardiorespiratuar hastalık
ARDS varlığı
Nörolojik defisit, travma, vücut pozisyonu, steroid kullanımı
ATS. Am J Respir Crit Care Med 1995
Kolonizasyon mu ve enfeksiyon mu?
Uygun antibiyotik kullanımı ve ilk 24 saatte tedavinin
başlanması mortaliteyi etkilemekte
Ventilatör ilişkili pnömonide etmenler
Major neden üst aero-digestif yoldan olan mikroaspirasyonlar
Hematojen yayılım
Ventilatör setlerinin enfekte olması
YBÜ personeli ve ortamın enfekte edici olması
Endojen risk faktörleri
Cerrahi ve invaziv girişimler
N/G uygulama
Bilinç bozukluğu, yutma fonksiyonlarında bozukluk, hava yolu
refleks hasarı
Malnütrisyon, immünsupresyon
ARDS varlığı
Hicazi MH. Semin Respir Crit Care Med 2000
Ekzojen risk faktörleri
MV süresi
Reentübasyon veya acil entübasyonlar
Sık ventilatör değişimi
Trakeostomi
Supin pozisyonu
Subglottik sekresyon aspirasyonu
Düşük ETT kaf basıncı
Ventilatör ilişkili pnömonilerde etyoloji
En sık Gr (-) etken: P. aeroginosa, Acinetobacter spp. (%5585)
En sık Gr (+) etken: S. aureus (%20-40)
%40-60 vaka polimikrobiyal
%20 vaka viral veya anaerob ajanlarla
Yenidoğan YBÜ’de ise en sık ajanlar: Koagülaz (-) S. aureus, P.
aeroginosa, K. pneumonia
Erken VİP: S. pneumonia, H. influenza, metisiline hassas S.
aureus, M. Catarhallis
Geç VİP(5.günden sonra): MRSA, P. aeroginosa, Acinatobacter
spp., Enterobacter, anaeroblar, Legionella pneumophillia
Anerobik VİP oral entübasyonda yüksek, nazal entübasyonda
daha düşük oranda
Su kaynakları kontamine olan YBÜ’lerinde Legionella
pneumophilia da etkenler arasında
Ventilatör ilişkili pnömoni tanısı
VİP tanısının konması zordur ve tek başına klinik
değerlendirmeler yeterli olmamaktadır.
VİP tanısında radyolojik incelemelerin güvenilirliği azdır.
Klinik açıdan bazı bulgular VİP’i düşündürse de, makroskopik
olarak trakeal ve bronşiyal sekresyonun artması, sekresyonun
görünümündeki değişiklikler, sekresyonun pürülan görünümü ve
kokusu pnömoni gelişimi açısından değerli bulgulardır
Ventilatör ilişkili pnömonide tedavi
Çocuklarda empirik tedavide gram (-) düşünülüyorsa;
1-Seftazidim + aminoglikozit
2-Sefepim veya
3-Sefoperazon-sulbaktam veya
4- Piperasilin/tazobaktam veya
5- Karbapenem tek başına veya aminoglikozit eklenerek kullanılabilir.
Ventilatör ilişkili pnömonide glikopeptid
kullanım endikasyonları
1-Yaşamsal riski olan hastalarda
2-Kateter varlığında
3- Dolaşım bozukluğu olan hastalarda
4- Başlangıç tedavisine 48 saat içinde yanıt vermeyen hastalarda ve
klinik durumu kötüleşen hastalarda (düzelmeme ve klinik
kötüleşmeye neden olabilecek diğer nedenler yönünden hastanın
mutlaka yeniden değerlendirilmesi gerekir)
5-Hastanın izlendiği ünitede MRSA infeksiyonu varlığında
Aspirasyon sonrasında pnömonisi geliştiği düşünülen
hastalarda,anaerob bakteri riski yüksek olduğu için tedavide
anaerob etkinliği olan ilaç kullanılmalıdır.
Ventilatör ilişkili pnömonide tedavi süresi
VIP tedavisinde antimikrobiyal tedavinin uzun tutulması
eğilimi mevcuttur ancak erişkin hastalarda yapılan
çalışmalarda non-fermantatif gram negatif bakteriler ile
oluşan VIP durumunda tedavi süresi 15 gün, bunun dışında
kalan bakterilerle oluşmuş VIP de tedavi süresi klinik yanıt
alındığında 8 gün tutulmasının,daha uzun süre tedavi edilen
hastalarla aynı sonucu verdiği gösterilmiştir.
Ventilatör ilişkili pnömoni’den korunma
El yıkama
Eldiven kullanımı
İnvaziv işlemler sırasında önlük ve steril eldiven kullanılması
Kullanılan aletlerin dezenfeksiyonu ve sterilizasyonu
Agız hijyeni
Mümkün olduğunda entübasyon tekrarlarından kaçınmak
NG ve OG sondaların uzun süreli kullanılmaması
Erken enteral beslenmeye geçilmesi
Kontrollü uygun antibiyotik kullanımı
Aşılama
Sürveyans çalışmaları
Ventilatör ilişkili pnömoni’den korunma
Etkin sürveyans çalışması uygulayan hastanelerde pnömoni
gelişme oranları % 20 oranında azalmıştır.
Toplumda genel korunma tedbirleri
Anne ve toplumun eğitilmesi
Hib aşılaması
Polisakkarit pnömokok aşılaması
Konjuge pnömokok aşılaması
PVC 7
PVC HiD
PVC 13
Influenza aşılaması
OLGU SUNUMLARI
Olgu-1
Öykü:
13 yaşında erkek hasta, Adana’dan geliyor. 6. sınıfa gidiyor.
Daha önce bilinen bir hastalığı olmayan hastanın 6 aydır
devam eden öksürük yakınması mevcut.
Ara ara öksürük yakınmasına ateş ve yan ağrısı eşlik ediyor.
Bu şikayetlerle doktora başvurup çeşitli antibiyotik tedavisi
alma öyküsü mevcut.
Şikayetleri bu tedavilerle düzeliyor ancak sonrasında tekrar
başlıyor. Hasta bu şikayetlerle acil servisimize başvuruyor.
Fizik muayenede:
sağda solunum sesleri azalmış olarak duyuluyor.
Yaygın krepitan ralleri duyuluyor.
Bakılan tetkiklerinde;
WBC: 13.000/mm³,
CRP: 166 mg/L
Sedim: 55/saat
PA akciğer grafisi:
Sağ akciğer orta alt zonlarda pnömonik infiltrasyon saptanıyor.
Hastada hangi tanıyı
düşünürsünüz ?
a)
Tüberküloz
b)
Bronşitin akut alevlenmesi
c)
Pnömoni ( TKP)
d)
Yabancı cisim aspirasyonu sonrası gelişen pnömoni
e)
Kist hidatik
Olgu-2
Öykü:
3 aylık kız hasta; 15 gün önce başlayan hafif öksürük şikayeti
ile non spesifik ilaçlar kullanıyor.
Takiben hastanın öksürük nöbetleri ve öksürürken morarma
şikayetleri oluyor. Bu şikayetlerle gittiği hastanede bronşiolit
tanısı alıyor ve yatırılıyor.
Tedaviye rağmen şikayetlerinin artması üzerine hastanemize
sevk ediliyor.
Fizik muayenede vücut ısısı:37ºC
WBC: 50.000/mm³
PY: Lenfosit hakimiyeti var
Apne periyotları olması nedeniyle hasta entübe ediliyor.
EKO’sunda pulmoner hipertansiyon saptanıyor.
Uygun tedavi sonrası 5. günde extübe ediliyor ve ayaktan
takip edilmek üzere taburcu ediliyor.
Hastada tanınız nedir?
a)
Pnömoni
b)
Boğmaca
c)
Amfizem
d)
Bronşektazi
e)
Yabancı cisim aspirasyonu
Olgu-3
Öykü:
8 yaşında hasta kafa travması nedeniyle Devlet Hastanesi
yoğun bakımına alınıyor. Ventilatöre bağlanan hastada 3. gün
ventilatör ilişkili pnömoni düşünülüyor
Meropenem+vankomisin başlanıyor.
Akciğer grafisinde atelektazisi ve kompansatuar havalanma
artışı olan hastada takiben pnömotorax düşünülerek hastaya
torax tüpü takılarak hastanemize sevk ediliyor.
Eski akciğer grafilerini değerlendirmelerimiz sonucunda
hastaya torax tüpü takılmasını gerektirecek görüntü olmadığı
saptandı.
Bu hastada seçeceğiniz tedavi nedir?
a) Meropenem + vankomisin + klaritromisin
b) Derin trakeal aspirasyon ve seftriakson
c) Sefepim + aminoglikozidler
d) Dar spektrumlu antibiyotikler+ klaritromisin
e) Tek başına vankomisin
Olgu-4
Öykü:
16 yaşında erkek hasta 1 haftadır devam eden öksürük ve son 2
gündür yarım fincan kadar tarif edilen parlak kırmızı kanlı
öksürükle birlikte ağızdan kan gelmesi tarif ediliyor.
Daha önceden bilinen başka hastalığı yok.
Köyde ikamet ediyor.
Hastanın fizik muayenesinde patolojik bulgusu yok.
Torax tomografisi
Sağ akciğer üst lob apexinde axiyel planda
yaklaşık 5.5 cm boyutlarına ulaşan
içerisinde hava sıvı dansiteleri izlenen
kalsifiye duvarlı lezyon mevcuttur.
Bu hastada tanınız nedir ?
a)
Aspirasyon pnömonisi
b)
Tüberküloz
c)
Akciğer absesi
d)
Kist hidatik
e)
Lober pnömoni
Olgu-5
6 aylık erkek hasta solunum sıkıntısı nedeni ile devlet
hastanesine yatırılıyor. Pnömoni nedeniyle seftriakson tedavisi
alan hastanın solunum sıkıntısı düzelmeyince vankomisin,
meropenem tedavisi başlanıyor. Cevap alınamayınca
hastanemize sevk ediliyor.
Hasta taşikardik, hepatomegalisi mevcut. Tüm odaklarda
sistolik belirgin üfürümü mevcut.
PAAC grafisinde kardiyomegalisi mevcut.
Hastanın EKO’su yapıldı
Hastaya hangi tedaviyi
verirsiniz?
a)
İnotropik ajanlar ve lasix verilir, antibiyotik
gerekmez
b)
Klaritromisin + Seftriakson
c)
Sadece klaritromisin
d)
Antibiyotik + Steroid
e)
Aminoglikozit + Sefelosporin
Olgu-6
10 yaşında erkek hasta Ş. Urfa’dan geliyor. Uzun süredir
öksürük, nefes almada zorluk, gelişme geriliği, terleme
şikayetleri var.
Daha önce çok defa pnömoni nedeniyle tedavi almış.
Ş.Urfa’da tüberküloz nedeniyle 9 ay 4’lü tüberküloz
tedavisi almış.
Hastanın fizik muayenesinde persentilleri %3’ün altında
olup takipnesi mevcut. Solunum sesleri bilateral
azalmış olarak duyuluyor. Nadir ralleri duyuluyor.
PAAC grafisinde retikülogranüler infiltrasyon bilateral
saptanıyor.
WBC: 11.000/mm³
Sedim: 32/saat
CRP:12 mg/L
Kültürlerinde üremesi olmadı.
Hastada tanınız nedir?
a)
Tüberküloz
b)
Pnömoni
c)
Pulmoner alveoler mikrolitiazis
d)
Kistik fibrozis
e)
Viral pnömoni
Olgu-7
6 yaşında kız hasta 1 yıldır nefrotik sendrom nedeniyle
takip ediliyor.
3 gündür yüksek ateş, hışıltılı solunum, öksürük, gögüs
ağrısı, ve karın ağrısı şikayetleri ile başvurdu.
Fizik muayenesinde dinlemekle akciğerlerde bilateral
yaygın krepitan raller duyuluyor.
WBC: 21.000/mm³
CRP: 156 mg/L
Bu hastanın pnömonisinde en çok
hangi etkenleri düşünürsünüz ?
a)
S. Pnömonia + virüsler
b)
S. Pnömonia + M. Pnömonia
c)
Tek başına virüsler
d)
H. İnfluenza + virüsler
e)
Tek başına S. Pnömonia
TEŞEKKÜRLER