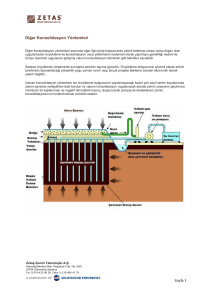
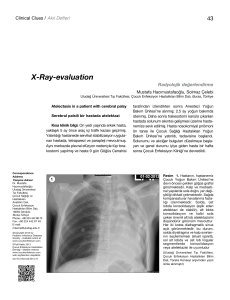
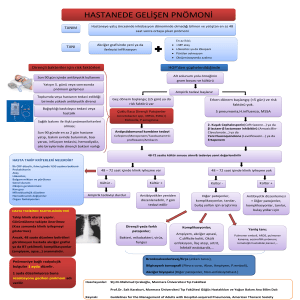
İNFEKSİYÖZ AKCİĞER HASTALIKLARI
Prof. Dr. Ragıp Özkan
Eskişehir Osmangazi Üniversitesi
Radyoloji AD.
Akciğerlerde infeksiyon oluşma mekanizmaları genellikle şu şekillerde olmaktadır: 1)
Havadaki damlacıkların solunumu (en sık) 2) Orofarenjeal sekresyonun aspirasyonu 3) Solunum
sistemine direkt yayılım (ör. infekte mediastinal veya hiler lenf nodlarının direkt yayılımı) 4)
Pulmoner vasküler yol (septik emboli) 5) Komşu organlarda oluşmuş infeksiyonların akciğere uzanımı
(Ör. akciğer absesinin diyafragmayı geçerek akciğere uzanımı).
Patolojik olarak akciğer infeksiyonları; santral hava yollarında (trakeobronşit), küçük hava
yollarında (bronşiolit) ve akciğer parankiminde (pnömoni) yer alır.
Trakeobronşit:
Genellikle viral infeksiyonlarla oluşur. Viral trakeobronşit (croup) sıklıkla 3 yaşın altındaki
çocuklarda görülür. Subglottik trakea çapında daralma göğüs radyografilerinde görülebilir.
Erişkinlerde görülen viral trakeabronşitin klinik önemi azdır. Nadiren görüntüleme tetkiki
yapılır. Ancak viral infeksiyon bağışıklık sistemini baskılayarak bakteriyel infeksiyonun gelişimine
yol açabilir. Radyografik patern bakteriyel pnömoniye benzer şekilde oluşur.
Bakteriyel trakeit nadirdir. Çocuklarda sıktır, ancak erişkinlerde de görülür. Üst solunum yolu
viral infeksiyonlarından sonra genellikle ortaya çıkar. En sık neden olan ajanlar Stafilokokkus aureus,
hemofilus influenza; anaeroblar ve C. diphtheria’dır. İnflamatuvar eksüda trakea lümenini tıkayabilir.
Bakteriyel bronşial infeksiyonlar erişkinlerde sıklıkla kronik obstrüktif akciğer hastalığı
(KOAH) veya kistik fibroziste görülür. Genellikle klinik olarak tanı konulur ve konservatif tedavi
yapılır. Görüntüleme çoğu olgu için gereksizdir. Ancak bronş duvar kalınlaşmaları radyografilerde
görülebilir. Sıklıkla göğüs radyografisi pnömoniyi ekarte etmek için yapılır. Özellikle yüksek
çözünürlü bilgisayarlı tomografide (YÇBT) duvar kalınlaşmaları ve ekspiryumda elde edilen
kesitlerde hava hapsi saptanabilir.
Hava yolu inflamasyonu ve darlığı tüberküloz ile oluşabilir. Lob bronşlarında gittikçe düzgün
şekilde daralan bronş gözlenir. Birlikte bronş duvar kalınlaşmasının da olması tipiktir. Trakea distali
tutulabilir. Genellikle ana bronş tutulumu ile birlikte izlenir.
Akut trakeobronşit aspergillus fumigatus ile birlikte izlenebilir. Bağışıklığı baskılanmış
hastalarda invaziv aspergillozisin yaygın olmayan bir şeklidir. Radyografi ve bilgisayarlı tomografi
(BT) sıklıkla normaldir. Bazı olgularda BT’de fokal hava yolu duvar kalınlaşması veya plaklar
izlenebilir.
Bronşiolit:
Küçük hava yollarının, özellikle terminal ve respiratuvar bronşiollerin inflamasyonudur.
Akut bronşiolitte ağırlıklı olarak peribronşiolar nötrofilik ve lenfositik inflamasyon ile birlikte
respiratuvar epitelyumda nekroz vardır. Sıklıkla virüsler, özellikle respiratuvar sinsityal virüs
nedendir. Ancak parainfluenza, adenovirüs, rinovirüs de sorumlu olabilir. Mikoplazma ve klamidya
akut bronşiolite neden olabilir. Büyük havayollarını tutan bakteriyel ve fungal organizmalarla da
infeksiyöz bronşiolit oluşabilir.
Klinik olarak belirgin olan viral bronşiolar infeksiyonların çoğu küçük çocuklarda oluşur.
Respiratuvar sinsityal virüs en sık sorumlu ajandır. Genellikle 2 ay ile 2 yıl arasındaki yaşlarda olan
çocuklarda oluşur. Altı haftadan daha küçük infantlarda muhtemelen maternal IgG korumasına bağlı
olarak genellikle izlenmez.
Akut bronşiolitte göğüs radyografisinde sıklıkla iki taraflı peribronşiolar kalınlaşma, perihiler
lineer opasite, peribronşiolar konsolidasyon görülür. Hava hapsi de yaygındır. Hava hapsi
ekspiryumda daha iyi gösterilir.
BT ve YÇBT’de sıklıkla bronşiol duvar kalınlaşması ve mozaik perfüzyonun eşlik ettiği
yamalı atelektazi alanlar izlenir.
Özellikle adenovirüsle erken çocukluk döneminde oluşan akut bronşiolit Swyer-James
sendromuna yol açabilir. Histopatolojik değişiklikler konstriktif bronşiolit, kronik bronşiolit,
bronşiektazi ve akciğer parankiminde kısmi yıkımdır. Genellikle başka bir nedenle elde edilen
incelemelerde rastlantısal olarak saptanır. İnspiryumda elde edilen radyografilerde hemitoraksın
tümünü veya bir parçasını içine alan radyolusensi artımı görülmektedir. Etkilenen akciğer ve lobun
inspiryumdaki hacmi normal veya hafif azalmış olabilir. Periferal vasküler yapıların çaplarında azalma
vardır. Etkilenen taraftaki hilus genellikle küçüktür. Ekspiryumda elde edilen radyografilerde
mediastenin etkilenen tarafın karşısına yer değiştirmesi ile birlikte hava hapsi izlenir. BT’de dansite
azalması ile birlikte damar çaplarında daralma görülür. Bronşektazi sıklıkla eşlik eder. Hava hapsi,
eksipiryumda olması beklenen dansite artımının olmaması veya paradoksal olarak dansite azalmasının
olması ile karakterizedir.
Pnömoni:
Lobar pnömoni, bronkopnömoni ve interstisyel pnömoni gibi alt dallara ayrılır. Akciğer
absesi, lobar pnömoni ve bronkopnömoni ile birlikte görülebilen diğer bir örnektir.
Görüntüleme yöntemleri ile bu örnekler sıklıkla ayırt edilebilir. Genellikle örneğe bakılarak
her olguda spesifik ajan belirlenemez. Ancak bazı örnekler sıklıkla belirli patojenlerle ortaya çıkma
eğilimindedir. Bu örnekleri lobar pnömoni, bronkopnömoni, nodüller, kaviter lezyonlar, yaygın
opasiteler olarak sınıflandırabiliriz.
Lobar pnömoni: İnfeksiyon öncelikle alveolleri etkiler. Kohn porları ve Lambert kanalları ile
segmente ve sonunda loba yayılabilir. Bronşlar primer olarak etkilenmezler ve hava içermeye devam
ederler. Bu nedenle hava bronkogramları sıktır. Bronşlar açık olduğundan hacim kaybı olmaz.
Başlangıçta periferal bir opasite oluşur. Hızla birbiri ile birleşen homojen konsolidasyona dönüşür.
Sıklıkla fissürlerle sınırlıdır. Nadiren tüm lob etkilenir. Lobda ekspansiyona neden olabilir. Hasta
iyileşirse genellikle sekel değişiklikler oluşmaz. Tipik olarak Streptokokkus pnömonia ve Klebsiella
pnömonia altta yatan nedendir.
Bronkopnömoni: Hava yolu mukozasında başlar ve komşu alveollere uzanır. Bir veya birden
fazla segmentte başlayan yamalı konsolidasyon alanları vardır. İlerleyerek çok odaklı sıklıkla iki
taraflı konsolidasyon alanlarına dönüşebilir. Asiner nodüller sık görülür. Bu nodüller 5-10 mm
boyutlarındadır. Terminal ve respiratuvar bronşiollerdeki peribronşiolar konsolidasyonla birlikte
oluşan inflamasyon sonucu ortaya çıkarlar. Hava yolu tutulumu olduğu için bir miktar hacim kaybı
olabilir. Sıklıkla stafilokokkus aureus veya gram (-) organizmalarla ortaya çıkarlar. Doku
destrüksiyonu sık oluşabilir. Abse gibi komplikasyonlar gelişebilir. Bronkopnömoni iyileşirse sıklıkla
skar oluşur.
Nodüller: Değişen boyuttadırlar. Konturları belirsizdir. Mantar (aspergillus, kriptokok,
mukormikozis), nokardia, septik embolide sık görülürler.
Kaviter lezyonlar: Akciğer absesinde lokalize infeksiyon bulunduğu dokuyu destrüksiyon ve
nekroza uğratır. Trakeobronşial ağaç ile iletişimi olursa kavitasyon ve hava-sıvı görülebilir. Absenin iç
duvarı düzgün, kaba tüylü veya düzensiz olabilir. Abse duvar kalınlığı en fazla 5-15 mm arasında
değişir. Sıklıkla birden fazla anaerob mikroorganizma sorumlu olabilir. En çok stafilokokkus aureus
ve pseudomonas aeruginosa ile ortaya çıkarlar. Sıklıkla aspirasyonla oluşur. Kötü dental hijyen, bilinç
kaybı, özofajial motilite bozukluğu, nörolojik hastalıklarda sık ortaya çıkar. Septik embolide birden
fazla sayıda abse oluşur.
Tüberküloz, mantar, anaerob organizmalarla olan infeksiyonlarda, pnömotoselde kaviter veya
kistik lezyonlar görülebilir.
Yaygın opasiteler: Genellikle alveoler komponentin eşlik ettiği interstisyel pnömoni ile ortaya
çıkar. Sıklıkla virüsler, mikoplazma ve pnömosistis karini pnömonisi ile oluşur. Klasik radyografik
görünüm iki taraflı, simetrik, çizgisel ve retiküler opasiteler şeklindedir. İnce granüler veya buzlu cam
paterni radyografide görülebilir. Tedavi edilmeyen olgularda sonunda konsolidasyon gelişebilir. Buzlu
cam veya konsolidasyon interstisyel anormalliğin üzerine alveollerin dolması ile ortaya çıkar. Tedavi
edilebilen infeksiyöz interstisyel pnömonitis tipik olarak sekel bırakmadan iyileşir.
Diğer bir yaygın opasite yapan örnek miliyer tüberkülozdur. Miliyer yayılım tüberkülozun
hematojen yayılımı ile oluşur. Nodüller interstisyumdadır.
SPESİFİK İNFEKSİYONLAR:
BAKTERİ:
Gram (+) koklar
Streptokokkus pnömonia:
Gram (+) koklar arasında en yaygın pnömoni nedenidir. Pnömokoklar toplumun % 20’sinde
kolonize olur. Özellikle KOAH’lı hastalarda yaygındır.
Pnömokoksal pnömoni gelişimi ilerlemiş yaş, bağışıklık baskılanması, kronik kalp, akciğer ve
böbrek hastalıkları, orak hücreli anemi, siroz, splenektomili olmak, hematolojik malignensiler ile
yakından ilgilidir. Streptokokkus pnömonia hastanelerde en sık izole edilen patojendir. Hastaneye
yatmayı en sık gerektiren veya ölümle sonuçlanan infeksiyon yapan ajandır.
Ampiyem, menenjit, DIC, hepatosellüler hasar, renal hasar, ARDS gibi komplikasyonlar
ortaya çıkabilir. Pnömokoksal pnömoni diğer organizmalarla oluşabilecek süperinfeksiyonlara karşı
vücudu zayıf hale getirir.
Klasik hava aralığı pnömonisi şeklinde görülür. Konsolidasyon plevral yüzeylere kadar uzanır
ve sıklıkla hava bronkogramı içerir. Volüm kaybı çok az olur. Bronkopnömoniyi düşündüren yamalı,
birden fazla odaklı konsolidasyonlar şeklinde de ortaya çıkabilir. Nadiren fokal nodül veya kitle
şeklindedir ve yuvarlak pnömoni olarak adlandırılır. Kavitasyon ve abse oluşumu nadirdir. Plevral sıvı
veya ampiyem % 50 olguda izlenir.
Uygun bir tedavi ile pnömokoksal pnömoni 14 gün içerisinde tamamen iyileşir. Ancak tam bir
iyileşme yaşlı veya ağır hastalarda daha uzun bir süre alabilir.
Stafilokokkus aureus:
Stafilokokkus aureus toplum kökenli pnömonilerde nadir bir nedendir. Ancak nozokamial
infeksiyonların önemli bir nedenidir. Hematojen yayılım diğer bir sık görülen infeksiyon şeklidir.
İnfeksiyonun oluşmasını kolaylaştıran risk faktörleri KOAH ve diğer kronik hastalıklar, ilerlemiş yaş,
bağışıklığın baskılanması ve kistik fibrozistir. Sıklıkla hastanede yatan hastalarda gelişir.
Homojen veya yamalı, sıklıkla birden fazla odaklı konsolidasyonla karakterize
bronkopnömoni oluşur. Genellikle alt loblarda görülür. Hacim kaybı vardır. Hava bronkogramları
görülmez. Kavitasyon içeren abse gelişimi sıktıur. Özellikle çocuklarda pnömotoseller gelişir.
Pnömotoseller ince duvarlı hava sıvı seviyesi gösterebilen kistik yapılardır. İç duvarı genellikle ince ve
düzenlidir. İnfeksiyonu takiben haftalar içerisinde veya birkaç ay içerisinde kendiliğinden kaybolma
eğilimindedirler.
BT veya YÇBT’de sıklıkla sentrlobüler veya tomurcuklanmış ağaç görünümü ile birlikte olan
segmental konsolidasyon alanları görülür. Plevral sıvı yaklaşık % 50 olguda görülür. Ampiyem
gelişebilir.
Hematojen yayılım (septik embolizasyon) santral venöz kateteri olan olgularda, bakteriyel
triküspid kapak endokarditinde tipik olarak birden fazla, sınırları net seçilemeyen veya seçilebilen
nodüller ile karakterizedir. Nodüller birkaç gün içerisinde kavitasyon gösterebilir. Nodüler genellikle
periferde yerleşir ve alt loblarda ağırlıklı olarak yer alır. Septik pulmoner infeksiyona bağlı periferal
kama şeklinde yoğunluk artımları görülür.
Gram (-) çubuklar (rods):
Nozokomial infeksiyonların önemli bir nedenidir. Ventilatör ile ortaya çıkan pnömonilerin
çoğu gram (-) çubuklar ile oluşur. Yüksek mortalite vardır. Ayni zamanda toplum kökenli pnömoni
nedenidirler.
Klebsiella pnömoni:
Yaşlı ve alkoliklerde, diabetli, KOAH’lı hastalarda sıktır.
Pnömokoksal pnömoniyi andıran segmental olmayan homojen konsolidasyon vardır. Hava
bronkogramları sıktır. Lobda ekspansiyona yol açabilir. Abse, plevral sıvı ve ampiyem gelişimi
sıktır.Bronkopnömoni örneği özellikle hastane kökenli infeksiyon gelişiminde görülür.
Pseudomonas aeruginosa:
Özellikle yoğun bakım hastalarında görülen nozokomial pnömonilerin yaygın bir nedenidir.
Organizma tipik olarak banyo, küvet, nebulizer, solunum tedavi aygıtı gibi nemli ortamlarda yaşar.
KOAH, bağışıklık baskılanması, mekanik ventilasyon ve uzun süreli antibiyotik kullanımı risk
faktörleridir. Üst solunum yollarındaki organizmaların aspirasyonu ile infeksiyon oluşur.
Segmental, birden fazla odaklı, yamalı konsolidasyon alanları ile karakterize bronkopnömoni
örneği vardır. Daha çok alt loblar tutulur. Plevral sıvı, ampiyem eşlik edebilir. Kavitasyon görülebilir.
YÇBT’de sentrlobüler nodüller ve tomurcuklanmış ağaç görünümü izlenebilir.
Gram (-) kokkobasiller:
Hemofilus influenza:
Hemofilus influenza KOAH’lı hastalarda yaygındır. Diğer risk faktörleri diabet, alkolizm,
bağışıklık yetersizliğidir. Sıklıkla büyük çocukları ve yaşlıları etkiler. Erişkinlerde tipik olarak bronşit
yapar. Viral nedenli solunum infeksiyonu olanlarda bronkopnömoni paterni yapabilir. Konsolidasyon
nadiren olur. Çocuklarda ve erişkinlerde epiglottitin en sık nedenidir.
Birden fazla odaklı, iki taraflı, daha çok alt loblarda yerleşen konsolidasyon alanları vardır.
YÇBT’de sentrlobüler nodüller ve tomurçuklanmış ağaç görünümü izlenebilir. Plevral sıvı olguların
yarısında vardır. Kavitasyon nadirdir.
Lejyonella pnömofila:
Sıklıkla kronik yaşlı hastaları etkiler. KOAH, kortikosteroid kullanımı, bağışıklığın
baskılanması ve malignensi risk faktörleridir.
Genellikle periferal lokal konsolidasyon gelişir ve hızla ilerleyerek tüm lobu , bazen birkaç
lobu kaplar. Kısa bir süre sonra olguların çoğunda konsolidasyon iki taraflı hale gelir. Bu ilerleme
uygun antibiyotik tedavisine rağmen olabilir. Bağışıklığı normal hastalarda kavitasyon nadirdir.
Bağışıklığı baskılanmış hastalarda sık kavitasyon oluşur. Plevral sıvı % 30-60 hastada gelişir. Diğer
bakteriyel pnömonilere göre radyolojik iyileşme yavaştır.
Anaerobik bakteriler:
Bu organizmalar normal olarak ağız boşluğunda bulunur. Aspirasyon ile hastalık oluşturur. Bu
nedenle aspirasyonu kolaylaştıran bilinç kaybı, nöbet, inme, ilaç alımı, alkolizm veya aspire edilen
sekresyonların temizlenmesini engelleyen tıkayıcı endobronşial lezyonlar, bronkostenoz anaerob
pulmoner infeksiyonların gelişmesini neden olur. Kötü diş hijyeni, gingivit, tonsillit, kronik sinüs
infeksiyonu da anaerob infeksiyon gelişimine yol açabilir. .
Pulmoner veya plevral anaerob infeksiyon ağız boşluğundan infeksiyöz materyelin
aspirasyonu ile başlar. Bronkopnömoni paterni oluşturur. Sıklıkla doku nekrozu eşlik ettiğinden
kavitasyon gelişir.
Anaerob infeksiyonlar genellikle aspirasyon sonucu oluştuklarından sıklıkla akciğerin
dependan bölgeleri etkilenir. Sürekli yatan hastalarda alt lobların üst segmentleri ve üst lobların
posterior segmentleri tutulur. Ayakta hastalarda alt lobların bazal segmentleri etkilenir. Sağ ana
bronşun nispeten vertikal seyirli olması nedeni ile sağ akciğerde sol akciğere göre daha fazla
aspirasyona bağlı infeksiyon oluşur.
Bronkopnömoni bazal kesimde ve dependan dağılım gösterir. Plevral sıvı parankimal
değişikliklere sıklıkla eşlik eder. Nadiren belirgin parankimal değişiklikler olmadan plevral sıvı veya
ampiyem tek bulgu olabilir. Parankimal kavitasyon sıktır ve yavaş yavaş akciğer absesi gelişebilir.
Birden fazla kavitasyon ile birlikte konsolidasyon alanları ile karakterize nekrotizan pnömoni sıktır.
Lenfadenopati oluşabilir ve radyografik görünüm nadiren karsinoma benzeyebilir. Tedavi ile kaviteler
yavaşça kapanır, fakat rezidü skar ve bronşektazi oluşabilir.
MİKOBAKTERİ:
Mikobakteriyum tüberkülozis:
Sosyoekonomik seviye, bağışıklık sistemi, yaş, ırk, cinsiyet, kalabalık bir ev ortamında
yaşanması, evsizler, uyuşturucu bağımlıları tüberküloz infeksiyonu gelişimine yatkındırlar. AIDS
hastaları, kortikosteroid tedavisi, organ transplantasyonu,.diabet gibi kronik hastalıklar, silikozis,
alveolar proteinozis, genç yaştakiler ve ihtiyarlar, erkekler (kadınlara göre daha fazla) risk
altındadırlar.
Havadaki organizma içeren su damlacıklarının solunumu ile infeksiyon oluşur. Birçok faktör
bulaşma olasılığını etkiler. Bunlar kavitasyon gelişimi, organizmanın yoğunluğu, öksürüğün şiddeti
olabilir. İnsandan insana geçiş özellikle havalandırılması kötü alanlarda veya infekte insan ile uzun
süre temas sonucu olur. Sıklıkla bu durum hapishane, okul gibi yerlerde olmaktadır.
Primer tüberküloz:
Organizma ile ilk temas sonrası oluşan infeksiyondur. Tüberküloz (TB) basilinin tecrit
edilmesi için granülomlar oluşturur. Genellikle granülomlar kazefiye nekroz yapar. Bu ilk görülen
infeksiyona Ghon odağı denir. İnfeksiyon çevresinde sıklıkla kalsifiye olan fibröz kapsül gelişimi ile
iyileşir. İnfeksiyon oluştuktan kısa bir süre sonra organizma lenfatikler aracılığı ile hiler ve medistinal
lenf nodlarına yayılır. Ayni histopatolojik değişiklikler burada da oluşur. Akciğer parankimindeki ve
lenf nodlarındaki değişiklikler Ranke kompleksi olarak adlandırılır. Ghon odağındaki organizmalar
sıklıkla kan akımına geçerler ve toraks dışı organlara yayılabilir. Akciğerdeki, lenf nodlarındaki ve
toraks dışı organlardaki organizmalar aktif olmadıkları dönemde canlılıklarını sürdürebilir ve şartlar
uygun olduğu zaman tekrar aktif hale gelebilir.
İnfekte çocukların % 60’ında semptom yoktur. Yalnız deri testi ile ortaya konabilir. Semptom
olursa öksürük ve ateş sıktır. Tersine erişkinlerde primer TB sıklıkla semptomatiktir. Kilo kaybı, ateş,
öksürük, hemoptizi, gece ateşi oluşur.
Primer TB’da sıklıkla radyografik bulgu izlenmez. Eğer radyolojik bulgu gelişirse genellikle
segmental veya lobar konsolidasyon oluşur. Sağ akciğer daha fazla etkilenir, belirgin bir yerleşme
bölgesi yoktur. Ancak alt loblar daha fazla etkilenir. Kavitasyon ve miliyer yayılım nadirdir.
Atelektazi genellikle lenf nodlarının bronşlara basısı nedeni ile sık izlenir. Daha az sıklıkla
infekte lenf nodlarının komşu bronşa açılması sonucu endobronşial yayılım sonucu atelektazi
oluşabilir. Erişkinlerdeki primer TB’da atelektazi nadirdir.
Primer TB’da radyografik bulgular uygun tedaviye rağmen yavaş geriler. Konsolidasyon
alanlarının kaybolması 6 aydan daha uzun bir süreyi alabilir. Lenfadenopati gerilemesi daha uzun
sürebilir. Sıklıkla kalsifikasyonla iyileşme olur. Rezidü nodüller olur. Lenfadenopatiler de benzer
şekilde iyileşirler.
Çocuklardaki primer TB’da lenfadenopati sıklıkla ortaya çıkar. Genellikle hiler lenf nodları
büyür. Mediastinal lenf nodları özellikle sağ paratrakeal bölgedekiler büyüyebilir. Tek taraflı lenf
nodları iki taraflıya göre daha fazla izlenir. Nadiren lenf nodu büyümesi tek bulgu olabilir.
Erişkinlerde saptanan primer TB’da eğer hasta bağışıklığı baskılanmamış ise lenfadenopati nadir
görülür. Aktif infekte lenf nodlarında nekrozu temsil eden merkezde hipodens görünüm olabilir.
Plevral sıvı primer TB’da olur. İnfeksiyon başladıktan sonraki herhangi bir zamanda ortaya
çıkabilir. Ancak tipik olarak 3-6 ay sonra görülür. Sıklıkla plevral sıvının nedeninin TB olduğu
saptandığında radyografide parankimal değişiklik saptanamaz. Sıvı genellikle küçük ve tek taraflıdır.
İlerleyici primer tüberküloz:
Nadiren primer TB’da parankimal infeksiyon odağı hızla ilerler. Yaygın konsolidasyon ve
kavitasyon gelişir.
Reaktivasyon tüberküozu:
Genellikle daha önce olmuş ve sonra sessiz kalan infeksiyonun sonucu ortaya çıkar. İlk
infeksiyon sırasında organizmalar kan yolu ile üst lobların apikal ve posterior segmentlerine, alt
lobların süperior segmentlerine geçebilir. Nispeten bu bölgelerin daha fazla oksijen içermesi nedeni ile
reaktivasyon sıklıkla bu bölgelerde olmaktadır. Konakçının savunması zayıfladığında infeksiyon
ortaya çıkar. Primer TB genellikle kendiliğinden iyileşirken reaktivasyon tüberkülozu sıklıkla tedavi
edilmezse ilerler. İnflamasyon ilerlerse doku hasarı oluşur, kazeöz materyel erir ve bronşial ağaca
açılır ve böylece kavitasyon oluşur. Kavitasyon daha fazla oksijen sağlayarak infeksiyonun daha
ilerlemisine neden olur. Ayrıca infeksiyonun endobronşial yayılımına izin verir. Konakçı savunması
galip gelirse genellikle skar oluşumu ile birlikte kavite iyileşir. Bronşektazi, hacim kaybı, amfizem
alanları yaygın sekel değişikliklerdir. Kronik kaviteler genellikle ince duvarlıdır ve sebat edebilir.
En sık üst lobların apikal ve posterior, alt lobların superior segmentlerinde sınırları belirgin
olmayan konsolidasyon alanları oluşur. Opasiteler diğer segmentlerde de olabilir. Sıklıkla küçük
sınırları belirgin olmayan nodüller veya esas odak olarak belirlenen konsolidasyonun çevresinde
nodüller görülebilir. YÇBT’de bu nodüller lobül merkezinde dalları olan çizgisel yoğunluk artımları
şeklinde görülür (tree-in-bud). Bu opasiteler iltihapla dolu küçük hava yollarını temsil eder. Kaviteler
% 20-45 olguda radyografide izlenir. Küçük kaviteler BT’de daha kolay saptanır. Duvarları ince veya
kalın olabilir. Hava sıvı seviyesi nadir görülür.
Lenfadenopati ve plevral sıvı nadirdir. Plevral sıvı oluşan hastalar genellikle yaşlıdır ve
parankimal infeksiyöz değişiklikler sıklıkla eşlik eder.
Bazen 2-10 mm arasında boyutlarda, sınırları belirgin olmayan nodüller, kaviter alanların
çevresinde yer alabilir. Bu nodüller sıklıkla endobronşial yayılımı temsil eder. Endobronşial yayılım
genellikle kavitelerden kazeöz materyelin dökülmesi ile ortaya çıkar. Nadiren infekte lenf nodunun
bronşa açılımı ile olabilir.
Miliyer yayılım olabilir. Çok sayıda, belirgin konturlu, 1-2 mm çaplarında, yaygın olarak
akciğerde dağılan nodüller vardır. YÇBT’de rastgele dağılım gösteren nodüller izlenir. Hematojen
yayılımı gösterir. Yayılımın yalnız akciğerle sınırlı olmadığı ve bütün vücuda yayıldığı akılda
tutulmalıdır. Primer ve reaktivasyon TB’da görülebilir. Nadiren miliyer tüberkülozlu olgularda
radyografi normal olabilir.
Ana ve lobar bronşlar etkilenebilir. Hava yollarında duvar kalınlaşması ve inflamasyon ile
birlikte bronş tıkanıklığı oluşur. Hava yolu darlıkları sıklıkla sol ana bronşu tutar. Trakea tutulumu
nadirdir. Tutulum olursa daha çok distal trakea tutulur. Hava yolu lezyonları genellikle infekte lenf
nodlarından veya akciğer parankiminden lokal yayılım ile oluşur. Nadiren endobronşial veya
hematojen yayılıma bağlı ortaya çıkabilir. Aktif infeksiyonda düzensiz veya düzgün çevresel bronş
duvar kalınlaşması, bronş daralması vardır. Sıklıkla lenfadenopati ve mediasten kirlenmesi eşlik eder.
Kronik hava yolu darlıkları fibrozise bağlıdır. Aktif infeksiyonun diğer bulgularını içermez. Kronik
darlıklarda duvar kalınlığı aktif olanlara göre daha az olur.
Nadiren TB tek bir nodül veya tüberkülom şeklinde karşımıza çıkabilir. Tüberkülom hem
primer, hem de reaktivasyon TB’da olabilir. Tekrarlayan infeksiyonlar sonucu merkezde kazeöz
nekroz oluşur. Kazeöz nekrozu manto şeklinde epitelyamoid hücreler ve kollajen sarar. Genellikle üst
loblarda yuvarlak nodüllerdir. Bazen spiküler kenar içerebilir. Kanseri taklit edebilir. Çevresinde
sıklıkla küçük nodüller yer alır.
Kronik tüberküloz ampiyem plevra boşluğunda olan kronik ve aktif infeksiyondur. Yıllarca
belirgin semptom yapmadan kalabilir. Bronkoplevral fistül veya ampiyem necessitatis oluşabilir.
Aktif-inaktif tüberküloz ayırımı:
Hastalık aktivitesini belirleyebilmek için daha önce elde edilmiş radyografiler ile yeni
radyografilerin karşılaştırılmasına gereksinim vardır. Radyografik örneğin 6 ay veya daha uzun bir
sürede sabit kalması infeksiyonun aktif olmadığını düşündürtür. Kalsifiye akciğer nodülleri de aktif
olmayan hastalıkta görülür.
Aktif infeksiyonu düşündürten bulgular; konsolidasyon, endobronşial yayılımı düşündürten
değişiklikler, miliyer örnek, kavitedir. YÇBT’de lobül merkezinde nodüller, özellikle tomurcuklanmış
ağaç görünümü aktif hastalığı gösterir.
Aktif olmayan hastalıkta sıklıkla bronşektazi, çizgisel opasiteler, kalsifiye nodüller vardır.
Tüberküloz dışı mikobakteriler:
Çoğu olguda KOAH, bronşiektazi, silikozis, kistik fibrozis, AIDS gibi kronik hastalık vardır.
Ayrıca diabet, alkolizm, malignensi, akalazya diğer sık birliktelik gösterdiği durumlardır. Patolojik
değişiklikler tüberküloza benzer.
Mikobakteriyum avium kompleksle oluşan infeksiyonlarda sıklıkla sekonder tüberküloza
benzer değişiklikler vardır. Hastalar genellikle KOAH’lı veya hafif bağışıklık baskılanması olan yaşlı
hastalardır. Özellikle 60 yaş üzeri bayanlarda yamalı konsolidasyon, bronşiektazi, nodüller,
tomurcuklanmış ağaç görünümü izlenebilir. Diğer bir örnek aşırı duyarlılık pnömonitisini andıran
yamalı buzlu cam görünümü ve hava hapsi görünümüdür.
AKTİNOMİÇES:
Morfolojik olarak mantara benzerler ve sıklıkla mantar olarak sınıflandırılırlar. Ancak
antibiyotiklere cevap verirler.
Nokardia:
Bağışıklığı baskılanmış hastalarda genellikle infeksiyon oluşur. Bir veya birden fazla alanlarda
konsolidasyon (bronkopnömoni), tek bir pulmoner nodül veya kitle şeklinde olabilir. Nodül veya kitle
kavitasyon gösterebilir. Özellikle bağışıklığı baskılanmış hastalarda birden fazla nodüller saptanabilir.
Nodüller sıklıkla keskin konturludur. Kavitasyon olabilir. BT’de nodüller içerisinde veya
konsolidasyon alanları içerisinde nekroza bağlı hipodens alanlar olabilir. Yaklaşık % 50 olguda plevral
sıvı veya ampiyem gelişir. Göğüs duvarı tutulumu olabilir, ancak nadirdir. Bağışıklığı baskılanmış
hastalarda yaygın vücut yayılımı olabilir. Sıklıkla beyin etkilenerek abse oluşabilir.
Aktinomikozis:
Alt lob periferal hava aralığı konsolidasyonu yapar. Uygun tedavi yapılmazsa abseye dönüşür.
BT’de hava aralığı konsolidasyon odakları mikroabse oluşumlarını temsil eden hipodens alanlar içerir.
Belirgin abse oluşursa, plevral sıvı ve ampiyem gelişir, göğüs duvar invazyonu olabilir. Göğüs duvar
invazyonu sıklıkla periost reaksiyonu veya kosta destrüksiyonu ile birlikte kitle şeklinde görülür.
Özellikle arka arkaya bir kaç kosta boyunca dalgalı bir periost reaksiyonunun görülmesi bu
organizmayla infeksiyonu akla getirir. Bu örnek ampiyem olmadan da gözlenebilir. Erken ve etkili
antibiyotik tedavisi nedeni ile göğüs duvarı invayonu nadir görülmektedir.
MANTAR:
Kriptokok:
Bağışıklık sistemi normal hastalarda genellikle semptom yoktur. Sıklıkla bir veya birden fazla
kavitasyon göstermeyen nodüller şeklinde karşımıza çıkar. Nadiren konsolidasyon görülebilir.
AIDS’li hastalarda yaygın interstisyel örnek, miliyer örnek, retiküler veya nodüler şekilde
görünümler olabilir.Lenf nodu büyümesi ve plevral sıvı nadirdir. AIDS hastalarında özellikle beyin ve
meninkslere toraks dışı yayılım yaygındır.
Kandida:
Yaygın hastalıkta genellikle birden fazla organ tutulumu vardır. Bu durumda akciğerlerde
inflamasyon ile birlikte çok sayıda küçük nodüller oluşur.
En sık görülen radyografik görünüm fokal veya birden fazla lobda konsolidasyon şeklindedir.
Nadiren çizgisel opasiteler interstisyel komponenti akla getirir. Kavitasyon ve lenfadenopati pek
izlenmez. Miliyer örnek saptanabilir. Genellikle gastrointestinal yoldan hematojen yayılım sonucu
olur. YÇBT’de buzlu cam görünümü ile birlikte nodüller ve konsolidasyon izlenebilir.
Aspergillus:
Karşımıza invaziv aspergillozis, yarı-invaziv aspergillozis, aspergilloma, alerjik
bronkopulmoner aspergillozis, bronkosentrik granülomatozis şeklinde çıkabilir.
İnvaziv aspergillozis:
Normal kişilerde Aspergillus organizmaları hızla makrofajlar tarafından ortadan kaldırılır.
Nötrofiller ek bağışıklık sağlar. Granülositopeni veya nötropeni aspergillus sporlarının çoğalmasına ve
hif ( hyphae) gelişimine neden olur. Hif dokuları invaze eder.
Aspergillus hifleri pulmoner damarları tutar, trombozis oluşur, pulmoner kanama ve infarkt
gelişir. Bu gelişmeye anjioinvaziv aspergillozis denir. İnvaziv aspergillozisin % 80’ni oluşturur.
Havayollarındaki aspergillus hava yolu duvarını ve peribronşial veya peribronşiolar akciğer
alanlarını invaze eder. Bu duruma havayolu invaziv aspergillozisi veya aspergillus bronkopnömoni
denir. İnvaziv aspergillozisin % 15 kesimini oluşturur.
İnvaziv aspergillozisin 3. şekline akut trakeobronşitis denilir. Trakea ve bronşlarda sınırlı
invazyon vardır. İnvaziv aspergillozisin % 5’ni oluşturur. Mukozada ülserler, mantar hifi, mukus,
dökülmüş epiteliyal hücreler yaygın submukozal inflamasyonla birliktedir.
İnvaziv aspergillozis kemik iliği transplantasyonu, hematolojik malignensi, yüksek doz
kortikosteroid tedavisi alanlarda, AIDS hastalarında ortaya çıkar.
Anjioinvaziv aspergillozisde göğüs radyografisi sıklıkla anormaldir. Fakat spesifik değildir.
Yamalı segmental veya lobar konsolidasyon veya birden fazla belirsiz konturlu nodüler opasiteler
izlenir. BT’de nodüllerin çevresinde buzlu cam görünümü (hale) olabilir. Hastanın bağışıklık sistemi
düzelirse genellikle infeksiyonun başlamasından 2 hafta sonra göğüs radyografisinde veya BT’de
hava içeren yarım ay görünümü oluşur. Yaklaşık % 50 olguda izlenir. Özellikle başlangıç lezyonu
konsolidasyon veya kitle şeklinde ise bu durum ortaya çıkar.
Hava yolu invaziv aspergillozisinde radyografide genellikle yamalı hava aralığı opasitesine
sıklıkla küçük nodüller eşlik eder. Radyografik görünüm spesifik değildir, ayırıcı tanıda pyojenik
bronkopnömoni, pulmoner hemoraji, kardiyojenik olmayan ödem ve diğer akut akciğer hasar örnekleri
düşünülebilir. BT’de birden fazla alanda hava aralığı konsolidasyonu veya peribronşiolar dağılım
gösteren nodüller izlenir. Bronşioliti düşündüren lobül merkezinde küçük nodüller görülebilir.
Akut trakeobronşitisde göğüs radyografisinde genellikle bulgu yoktur. BT’de trakea içerisinde
düzensiz plaklar vardır.
Yarı-invaziv aspergillozis:
KOAH, düşük doz kortikosteroid kullanımı, alkolizm, tüberküloz, diabet, kollajen vasküler
hastalıklar gibi düşük dereceli bağışıklık baskılanması durumlarında genellikle ortaya çıkar.
Pnömokonyoz, daha önce radyoterapi gibi akciğerdeki yapısal değişiklikler oluşturan durumlarda risk
daha da artar. Sporların inhalasyonundan sonra doku invazyonu oluşur. Ancak angioinvaziv
aspergillozise göre seyir farklıdır. Doku invazyonu ve infarkt aylar içerisinde oluşur. Angioinvaziv
aspergillozisde günler veya haftalar içerisinde oluşur.
Aktif tüberküloz bulgularını taklit edebilir. Düzensiz üst lob konsolidasyonu, plevral
kalınlaşma yavaşça ilerleyerek haftalar, aylar içerisinde kavitasyon gelişir. Üst lob hastalığı sıklıkla
kalınlaşmış plevra ile temas eder. Kavite içerisinde aspergillomaya benzeyen büyük oranda mantardan
oluşan internal opasiteler görülür. Düzensiz iplik şeklinde yapılar intrakaviter kitleden kavite duvarına uzanır. Nadiren hiperdens alanlar görülebilir.
Aspergilloma:
Aspergilloma veya misetoma altta yapısal akciğer hastalığı olan hastalarda oluşan saprofitik
bir infeksiyondur. Misetomalı hastalar genellikle normal bağışıklık sistemine sahiptir. Kavite
içerisinde mantar hifi, hücre debrisi, mukus birleşmesinden oluşur. Kavite duvarı fibröz doku,
inflamatuvar hücreler ve granülasyon dokusundan oluşur. En sık görülen altta yatan hastalık
tüberküloz geçirmiş olgulardaki kaviter hastalıktır. Sarkoidoz ikinci sıklıkta görülür. Bül, abse ve
bronşektazi de de görülür.
Yuvarlak veya oval bir kitle kısmen kaviteyi doldurur. Hava içeren yarım ay görünümü yapar.
Mantar topu kaviteyi tamamen doldurursa bu görünüm olmaz. Aspergilloma sıklıkla hastanın
pozisyonunu değiştirmekle kavite içerisinde yer değiştirir. Genellikle üst loblarda, plevraya komşu
yerleşirler. Plevrada kalınlaşma olabilir.
BT’de hareketli, kavite içerisinde kitle vardır. Mantar topu ile kavite arasında mantar lifleri
uzanabilir. Mantar topunda muhtemelen kalsiyumu temsil eden hafif hiperdens alanlar görülebilir.
Alerjik bronkopulmoner aspergillozis: Bağışıklık sistemi normaldir. Astım, radyografide
akciğer infiltrasyonlarının saptanması, Aspergillus fumigatusa yönelik deri testinin (+) olması,
eozinofili, Aspergillus fumigatusa yönelik antikorlarda çökelme, serumda IgE yükselmesi, santral
bronşektazi, serum spesifik Aspergillus fumigatus IgE ve IgA düzeylerinin yükselmesi gibi kriterlere
bakılır. Bu sekiz kriterden altısı saptanırsa tanı konabilir.
Bronkosentrik granülomatozis: Astmatik ve eozinofilisi olan hastalardır. Bronşlar çevresinde
granülomatöz akciğer destrüksiyonu vardır. Radyografide soliter nodül, birden fazla nodül veya
konsolidasyon şeklinde görülebilir.
Mukormikozis:
Hemen her zaman diabet (ketoasidoz), kortikosteroid tedavisi, AIDS, hematolojik malignensi,
lenfoma, kronik böbrek yetmezliği gibi bağışıklığın baskılandığı durumlarda görülür. Rinoserebral ve
akciğer tutulumu en sık görülen şeklidir.
Organizma dokuda hasar yapabilir. Mediasten, plevra, göğüs duvarı ve omurga invazyonu
olabilir. Bronkoplevral- deri fistülleri oluşabilir. Pulmoner arter anevrizması, pulmoner ven trombozu,
infarkt, superior vena kava trombozu gelişebilir.
Birden fazla odaklı nadiren iki taraflı konsolidasyon görülebilir. Tek nodül veya kitle, birden
fazla belirsiz konturlu nodüller ve kitleler izlenebilir. Nodüllerin çevresinde buzlu cam yoğunluğunda
hale olabilir. Hava içeren yarım ay görünümü de izlenebilir. Plevral sıvı ve lenfadenopati gelişebilir.
Pnömosistis karini (jiroveci):
Başlangıçta parazit olarak sınıflandırıldı. Şimdi mantar olduğu düşünülmektedir. Bağışıklık
sistemini baskılayan durumlarda ortaya çıkar.
Erken dönemde iki taraflı perihiler buzlu cam görünümü veya interstisyel kalınlaşmalar veya
pulmoner damarların belirsizleşmesi görülür. Daha sonra birden fazla odaklı konsolidasyon olabilir.
Plevral sıvı karakteristik olarak yoktur.
Bazı AIDS hastalarında pnömotesel gelişir. Atipik radyografik bulgular olabilir. Bunlar üst lob
dağılımı, fokal konsolidasyon, tek veya birden fazla nodüller, nodülde kavitasyon, lenfadenopati ve
plevral sıvıdır.
BT’de perihiler ağırlıklı birden fazla odaklı buzlu cam görünümü, düzgün interlobüler septal
kalınlaşma, konsolidasyon odakları izlenebilir. Pnömotosel, pnömotoraks gelişebilir.
MİKOPLAZMA:
Mikoplazma pnömoni:
Bakteriye benzerlikleri vardır, ancak hücre duvarının olmaması ve belirli genetik özellikler
çoğu bakteriden ayırmaktadır.
Atipik pnömoninin en sık nedenidir. Sıklıkla genç hastalarda görülür. İnsandan insana temas
ve solunum ile oluşan su damlacıkları ile geçer. Kış ve sonbahar aylarında sık infeksiyon yapar.
Toplum kökenli pnömoni yapan nedenler arasında ön sırayı alır.
Aseptik menenjit, ensefalit, transvers myelit, hemoliz, venöz tromboz, perikardit, myokardit
ve deri döküntüleri gibi toraks dışı hastalıklar oluşturabilir.
Erken dönemde interstisyel tutulum bulguları vardır. İnce çizgisel opasiteler oluşur, sonra
segmental konsolidasyon alanları gelişir. Nadiren bu iki örnek ayrı ayrı izlenebilir. Plevral sıvı %
20’nin altında olguda görülür. Lenfadenopati nadirdir.
BT’de yamalı, segmental ve lobar konsolidasyon veya buzlu cam yoğunluğu görülür. Bazen
perihiler interstisyumda kalınlaşma ile birliktedir. Küçük hava yolu tutulumuna bağlı olarak mozaik
perfüzyon izlenir. Ekspiryumda elde edilen kesitlerde hava hapsi oluşabilir.
VİRÜSLER:
Torasik infeksiyon yapan virüslerin insandan insana geçme şekilleri; elden ele, infekte
yüzeylere temas, hava yolu ile olabilir. Viral organizmalar nazofarenkste birikme eğilimindedir.
Yalnız üst solunum yolu infeksiyonu yaparlar. Ancak daha küçük organizmalar akciğerlere taşınarak
bronşit, bronşiolit ve pnömoni gibi alt solunum yolu infeksiyonları oluştururlar.
RNA Virüsler:
İnfluenza virüsü:
Göğüs radyografisinde tek veya iki akciğeri etkileyen birden fazla odaklı yamalı
konsolidasyon sık görülür. Tek taraflı değişiklikler hızla iki taraflı hale gelir. Plevral sıvı nadirdir.
BT’de birden fazla odaklı konsolidasyon ve buzlu cam görünümü izlenir. Görüntüleme bulguları
özellik göstermez ve kardiyojenik olmayan pulmoner ödemi andırır.
Parainflüenza virüsü:
Çocuklarda sıklıkla trakeobronşit, nadiren akut bronşiolit yapar. Erişkinlerde tonsillit ve
farenjite neden olur. Alt solunum yolu infeksiyonu nadirdir.
Çocuklarda subglottik düzgün trakeal daralma görülür. Akut bronşiolit birden fazla odaklı
atelektazi ve hava hapsi alanları ile karakterizedir. Viral pnömoni olursa radyografiler sıklıkla
normaldir. YÇBT’de birden fazla odaklı buzlu cam görünümü izlenir.
Respiratuvar sinsityal virüs:
Üst ve alt solunum yolu infeksiyonu yapar. Göğüs radyografisinde perihiler çizgisel opasiteler,
bronş duvar kalınlaşması, yamalı konsolide alanları ve hava hapsi alanları görülür. YÇBT’de buzlu
cam yoğunluğu ve interstisyel kalınlaşmalar izlenir.
Kızamık virüsü:
Göğüs radyografisinde iki taraflı yamalı konsolidasyon ile birlikte perihiler çizgisel opasiteler,
bronş duvar kalınlaşmaları ve küçük nodüller görülür. Çocuklarda lenf nodu büyümesi görülürken,
erişkinlerde izlenmez. BT’de birden fazla odakda buzlu cam yoğunluğu ve konsolidasyon vardır.
Sıklıkla küçük nodüller eşlik eder.
DNA Virüsler:
Varisella-zoster virüsü:
Varisella pnömoni yaygın 5-10 mm çapında küçük nodüller ve hızla hava aralığı
konsolidasyonu gelişimi ile karşımıza genellikle çıkar. Hiler lenf nodları sık görülür. Plevral sıvı
nadirdir. Yoğunluk artımlarının radyografide temizlenmesi haftalar veya aylar alır. Bazı hastalarda
akciğer parankiminde hiler lenf nodu kalsifikasyonunun eşlik etmediği 2-3 mm boyutlarında yaygın
kalsifiye nodüller oluşur.
Sitomegalovirüs:
Genellikle bağışıklığın baskılandığı dönemde ortaya çıkar. Göğüs radyografisinde iki taraflı
retiküler veya interstisyel opasiteler, yaygın buzlu cam görünümleri veya birden fazla odakda
konsolidasyon alanları vardır. Göğüs radyografileri normal de olabilir. Yaygın küçük nodüller veya
konsolidasyon daha nadirdir. BT’de birden fazla odakda, iki taraflı buzlu cam yoğunluğu ve
konsolidasyon alanları vardır. Nadiren lobül merkezinde küçük nodüller eşlik edebilir.
PARAZİTİK PULMONER İNFEKSİYONLAR:
Kist hidatik:
Tek veya birden fazla sıvı dolu kistik yapılar görülür. Hastaların yarısında lezyonlar alt
loblardadır. Kist bronşa açılırsa hava içeren yarım ay görünümü izlenebilir. Kollabe kist zarı kist
içerisinde yüzebilir. Bronşa açılan kistlerde abse gelişebilir. Kist duvar kalsifikasyonu hepatik kistlerin
tersine çok nadirdir.
Amip:
Karaciğer absesi olan olgularda pleuropulmoner komplikasyonlar oluşur. Sağ hemitoraksta
plevral sıvı saptanması en sık görülen bulgudur. Sağ diyafragma yukarı pozisyonda olabilir. Sağ
baziler atelektazi izlenebilir.
KAYNAKLAR:
1) Webb WR, Higgins CB: Thoracic imaging. Pulmonary and cardiovascular radiology. Lippincott
Williams&Wilkins. Philadelphia 2005
2) Webb WR, Müller NL, Naidich DP: High resolution CT of the lung. Lippincott Williams&Wilkins.
Philadelphia 2001
3) Weissleder R, Rieumont MJ, Wittenberg J: Primer of diagnostic imaging. Mosby. St. Louis 1997
4) Tarver RD, et al. Radiology of community-acquired pneumonia. Radiol Clin N Am 2005; 43: 497512
5) Leung AN. Pulmonary tuberculosis: The essentials. Radiology 1999; 210: 307-322
6) Cheon JE, et al. Thoracic actinomycosis: CT findings. Radiology 1998; 209: 229-233
7) Lindell RM, et al. Pulmonary cryptococcosis: CT findings in immunocompetent patients. Radiology
2005; 236: 326-331
8) Franquet T, et al. Pulmonary candidiasis after hematopoietic stem cell transplantation: thin-section
CT findings. Radiology 2005; 236: 332-337
9) Franquet T, et al. Spectrum of pulmonary Aspergillosis: Histologic, clinical, and radiologic
findings. Radiographics 2001; 21: 825-837
10) Miller WT, Shah RM. Isolated diffuse ground-glass opacity in thoracic CT: causes and clinical
presentations. AJR 2005; 184: 613-622
11) Boiselle PM, et al. The changing face of pneumocystis carinii pneumonia in AIDS patients. AJR
1999; 172: 1301-1309
12) Reittner P, et al. Mycoplasma pneumoniae pneumonia: Radiographic and High-resolution CT
features in 28 patients. AJR 2000; 174: 37-41
13) Kim EA, et al. Viral pneumonias in adults: radiologic and pathologic findings. Radiographics
2002; 22: S137-S149
14) Kim JS, et al. High-resolution CT findings of varicella-zoster pneumonia. AJR 1999; 172: 113116
15) Franquet T, et al. Thin-section CT findings in 32 immunocompromised patients with
cytomegalovirus pneumonia who do not have AIDS. AJR 2003; 181: 1059-1063
16) Pedrosa I, et al. Hydatid disease: Radiologic and pathologic features and complications.
Radiographics 2000; 20: 795-817