‹.Ü. Cerrahpafla T›p Fakültesi Sürekli T›p E¤itimi Etkinlikleri
Ak›lc› Antibiyotik Kullan›m› ve Eriflkinde Toplumdan Edinilmifl Enfeksiyonlar
Sempozyum Dizisi No: 31 • Kas›m 2002; s. 167-182
Üst Solunum Yolu Enfeksiyonlar›
Prof. Dr. Hakan Leblebicio¤lu
R‹N‹T
Rinit nezle, soğuk algınlığı gibi isimlerle de adlandırılır. Üst solunum yolu (ÜSY)’nun viral enfeksiyonudur. Rhinovirus (%40 etken), Coronavirus,
Respiratory syncytial virus (RSV), Adenovirus, Influenza ve Parainfluenza virusları en sık etkendir. Çocuklar yılda 4-8, erişkinler 2-5 defa soğuk algınlığı
geçirebilir. Genellikle enfeksiyon sonbahar ve kış aylarında sıktır. Kötü havalandırma, güneş ışınlarının az oluşu, toplu yaşam gibi faktörler soğuk algınlığı gelişmesini kolaylaştırır. Enfeksiyonun yayılımı deri veya infekte madde ile
direkt temas veya havada taşınan partiküller aracılığıyla olur, infekte eller en
önemli bulaştırma aracıdır. Hastalıkta ortalama inkübasyon süresi 24-72 saattir. Boğaz ağrısı, burun akıntısı, burun tıkanıklığı, hapşırma, boğazda yanma
ve öksürük en sık görülen belirtilerdir. Ateş nadirdir. Küçük çocuklarda ateş
görülebilir. Burunda hassasiyet, kızarma ve kabuklanma olabilir. Hastalık genellikle bir hafta sürer, nadiren iki haftaya kadar uzayabilir. Nezle en sık influenza ile karıştırılmaktadır. İnfluenza genellikle yılda bir defa geçirilir ve
nezleye göre ağır seyirlidir. Hastalıkta nezlede görülen semptomlara ek olarak
kas ağrısı, baş ağrısı, ateş ve belirgin halsizlik olur.
Tanı klinik bulgulara dayanarak konur. Epidemiyolojik çalışmalarda viral
antijenlerin veya antikorlar araştırılması ve virus kültürü yapılabilir. Hastalığın spesifik tedavisi yoktur, semptomatik tedavi yapılır. Serum fizyolojikli burun damlaları kullanılabilir. Analjezikler ve topikal veya oral dekonjestanlar
kullanılabilir. Antibiyotiklerin kullanılmasına gerek yoktur. Antibiyotik kullanımı sekonder enfeksiyonların gelişimini önlemez. Korunmada ellerin yıkanması önemlidir. İnfekte kişiler kapalı ve kalabalık ortamlarda bulunmamalıdır.
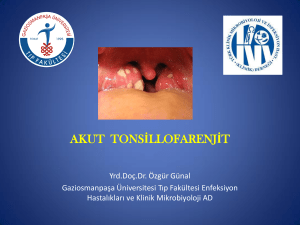
AKUT TONS‹LLOFARENJ‹T
Tonsil ve farenksin eritem, eksudasyon, ülserasyon veya membran ile karakterize akut enfeksiyonudur. Akut tonsillofarenjit çocukluk çağında en sık
167
• Hakan Leblebicioglu
görülen enfeksiyonlardandır. Etken sıklıkla virüslerdir ve hastalık kendiliğinden iyileşebilir. Üst solunum yolu enfeksiyonlarının tanısında viral-bakteriyel
enfeksiyon ayrımının yapılmaması gereksiz antibiyotik kullanımını artırmaktadır. Bu nedenle üst solunum yolu enfeksiyonlarının tanımı yapılarak, rasyonel antimikrobiyal tedavi planlanmalıdır.
Etyoloji
Viruslar (Adenovirus, Enterovirus, Parainfluenza, Epstein-Barr (EBV),
Herpes simplex virus (HSV), RSV, Influenza A ve B, Cytomegalovirus, Rhinovirus) en sık (%70) etkendir. 3 yaş altında görülen akut tonsillofarenjitin nedeni viruslardır. Bakteriler arasında ise en önemli patojen A Grubu Beta Hemolitik Streptokok (AGBHS)’dur. En sık 5-15 yaş arası çocuklarda tonsillofarenjite neden olur ve olguların %10-30’unda etkendir. Erişkin yaşlarda ise sıklığı
%5-10’dur AGBHS dışında nadiren Corynebacterium diphteriae ve Neisseria gonorrhoeae etken olabilir. Anaerob mikroorganizmalar içerisinde Fusobacterium
sp., Actinomyces sp., Provetella ve Porphyromonas sp. sayılabilir. Mikoplazmalar
ve klamidyalar da tonsillofarenjit etkenidir.
Klinik
Akut tonsillofarenjit sıklıkla ani başlar. Ateş, boğaz ağrısı, bulantı, kusma,
baş ağrısı başlıca semptomlardır. Tonsil ve farenksde eritem, eksudasyon ve
ön servikal lenfadenopati (LAP) saptanabilir. Tonsillalar üzerinde kript ve eksudasyon AGBHS enfeksiyonu dışında, EBV, HSV, Adenovirus, Candida ve
Primer Human immunodeficiency virus (HIV) enfeksiyonlarında da görülebilir. Ülseratif lezyonlar HSV, herpangina ve enteroviral enfeksiyonlarda sıktır.
Yumuşak damakta peteşi AGBHS, EBV, kızamık ve kızamıkçıkta görülü. Öksürük, ses kısıklığı, burun akıntısı ve konjuktivit viral enfeksiyonu düşündürmelidir. Viral hastalıklar genellikle kendi kendini sınırlar.
Klinik yaklaşımda AGBHS’ye bağlı tonsillofarenjitin viral tonsillofarenjitlerden ayrımı önemlidir. Bu amaçla oluşturulmuş olan puanlama sistemi klinik tanıda yararlı olabilir, bu puanlamada AGBHS enfeksiyonunu düşündüren klinik semptom ve bulgular; ateş, tonsillada büyüme veya eksudasyon,
hassas servikal ön LAP ve öksürük olmamasıdır (Tablo 1). Bu bulguların hiç
birisi yoksa AGBHS enfeksiyon riski %2-3, biri varsa %4-6, ikisi varsa %10-12,
üçü varsa %27-38 ve dördü varsa %38-63’dür. Klinik tabloya göre akut tonsillofarenjitte yaklaşım şekil 1’de gösterilmiştir. Klinik bulgulara göre doğru tanı olasılığının farklılık göstermesi nedeniyle viral - bakteriyel enfeksiyon ayrımı yapılamayan olgularda mutlaka boğaz kültürü yapılmalıdır. Boğaz kültürü akut enfeksiyon ile taşıyıclığın ayrımında yararlı değildir, bununla birlikte
gereksiz antibiyotik kullanımını azaltacaktır.
168
Üst Solunum Yolu Enfeksiyonlar› •
Tablo 1. Tonsillofarenjitte klinik puanlama
Klinik
Atefl > 38°C
Öksürük olmamas›
Hassas ön servikal lenfadenopati
Tonsillada büyüme veya eksuda
Yafl 3-14
Yafl 15-44
Yafl ≥ 45
Puan
1
1
1
1
1
0
-1
Komplikasyonlar
Süpüratif komplikasyonlar: Nazofarengeal bölgeden enfeksiyon deriye taşınıp erizipel veya piyodermiye neden olabilir. Sinüzit, otit, mastoidit, peritonsiller abse, septik artrit, osteomiyelit, kavernöz sinus trombozu ve bakteriyemi süpüratif komplikasyonlardır. Lenfatik yayılımla servikal adenit olabilir.
Rekürren tonsillofarenjit ve streptokokal toksik şok sendromu oluşabilir.
Nonsüpüratif komplikasyonlar: Akut romatizmal ateş (ARA) ve akut glomerülonefrittir. ARA epidemilerde %3, endemik olgularda %0.3 oranında görülür. ARA sadece tonsillit sonrasında gelişir, streptokokal deri enfeksiyonu
sonrasında görülmez.
Tan›
Boğaz kültürü AGBHS tonsillofarenjiti tanısında altın standarttır ve boğaz
kültüründe rutin olarak aranacak tek patojen AGBHS’dir. Her olgudan boğaz
kültürü alınmasına gerek yoktur, klinik bulguları AGBHS’ye bağlı tonsillofarenjit düşünülen olgulardan boğaz kültürü alınmalıdır (Şekil 1). Difteri şüphesinde ise C.diphteriae araştırılmalıdır. Boğaz sürüntüsünden hızlı antijen testleri ile 30-60 dakikada AGBHS enfeksiyonu tanısı konulabilir. Testlerin %5-15
yalancı negatiflik göstermesi nedeni ile hızlı antijen testi negatif olan olgularda boğaz kültürü yapılmalıdır. Hızlı antijen testlerinin pahalı olmaları ülkemizde kullanımlarını sınırlandırmıştır. AGBHS’larda penisiline direnç yoktur,
bu nedenle antibiyogram yapılması gereksizdir. Tedavi sonrasında rekürren
tonsillofarenjiti olanlar ve romatizmal kalb hastalığı olanlar dışında kontrol
boğaz kültürüne gerek yoktur. Anti-streptolizin O (ASO) enfeksiyonun 7-10.
günlerinde pozitifleşir, bu nedenle retrospektif tanıda yardımcıdır. AntiDNAz B ASO’ya göre daha duyarlıdır. Viral kültür yapılması epidemiyolojik
araştırmalar dışında önerilmez. İnfeksiyöz mononükleoz düşünülen olgularda monospot veya heterofil antikor testi ile EBV’ye karşı antikorlar araştırılabilir. Periferik yaymada atipik mononükller hücreler gösterilebilir.
169
• Hakan Leblebicioglu
Tedavi
AGBHS’a bağlı tonsillofarenjitlerde tedavinin amacı süpüratif (peritonsiller abse, otits media, servikal adenit, pnömoni) ve nonsüpüratif (akut romatizmal ateş) komplikasyonlar ile çevreye bulaştırıcılığın önlenmesi ve semptomatik iyileşmenin sağlanmasıdır. AGBHS’lara bağlı akut tonsillofarenjit tedavisinde penisilin ilk seçenektir.
Çalışmalarda bir çok antibiyotiğin farenksten AGBHS’yi başarı ile eradike
ettiği gösterilmiştir. Bununla birlikte akut romatizmal ateşi önlediği kontrollü
çalışmalarda gösterilmiş olan tek antibiyotik parenteral penisilindir.
AGBHS’de penisiline direnç bildirilmemiştir. Oral tedavi planlanan olgulara
penisilin V günde 2-3 dozda verilebilir (Tablo 2). Oral tedaviye uyum sorunu
varsa, hasta oral tedaviyi tolere edemeyecekse, tekrarlayan AGBHS farenjit
ataklarında ve romatizmal kalp hastalığı olanlarda IM tedavi tercih edilir.
Benzatin penisilin G 27 kg’ın üzerindeki kişilerde 1.200.00 Ünite, 27 kg’ın altındakilerde ise 600.000 Ü tek doz intramusküler uygulanır. İnfeksiyöz mononükleozlu hastalarda betalaktam antibiyotikler deri döküntüsüne neden olur.
Penisilin tedavisine ilk 9 gün içinde başlanması ARA gelişmesini önler. Erken başlanan antibiyotik tedavisi ile semptomların özellikle ateşin kaybolmasının daha erken olduğu belirtilmiştir. Şiddetli enfeksiyon geçiren, ateşi
Tonsillofarenjit
Klinik skor
Puan 1, 2
Puan 3
Puan 4, 5
Semptomatik tedavi
Bo¤az kültürü
Bo¤az kültürü
± Ampirik tedavi
Negatif
fiekil 1.
170
Akut tonsillofarenjitte yaklafl›m
Pozitif
Negatif
Antibiyotik
Tedavi sonlan›r
Üst Solunum Yolu Enfeksiyonlar› •
Tablo 2. Üst solunum yolu enfeksiyonlar›nda kullan›labilen oral antibiyotikler
Antibiyotik
Penisilin
Penisilin V
Aminopenisilin
Amoksisilin
Ampisilin
Amoksisilin/klavulonat
Ampisilin/sulbaktam
1. Kuflak Sefalosporin
Sefaleksin
Sefadroksil
2. Kuflak Sefalosporin
Sefaklor
Sefuroksim aksetil
Sefprozil
3. Kuflak Sefalosporin
Sefiksim
Karbasefem
Lorakarbef
Makrolid
Eritromisin estolat
Eritromisin etilsüksinat
Azitromisin
Klaritromisin
Diritromisin
Sülfonamid
Kotrimoksazol
Di¤er
Klindamisin
Çocuk Dozu
(mg/kg/gün*)
Doz
(mg)
Doz Aral›¤›
(saat)
25-50
250-1000
6-12
20-45
50-100
20-45**
25-50**
250-500
250-500
250-500
500-875
250-500
8
6
8
12
6-12
25-50
30
250-500
1000
6-8
12
20-40
30-40
15-30
250-500
250-500
250-500
8-12
12
12-24
8
200
12
15-30
200-400
12
20-40
40
10-12
7.5
250-500
250-500
250-500
500
6-12
6-12
24
12
24
8***
160/800
12
20-30
300-450
6-8
*Her endikasyon için metne bak›n›z. **Aminopenisilin dozu, ***Trimetoprim dozu
38.3°C’nin üzerindeki hastalarda ve altta yatan romatizmal kalp hastalığı
olanlarda tedaviye hemen başlanabilir. Erken antibiyotik tedavisinin dezavantajı, kültür negatif olguların gereksiz yere antibiyotik tedavisi almalarıdır. Bu
veriler ışığında antibiyotik başlama zamanı her hasta için ayrı ayrı değerlendirilmelidir. Akut tonsillofarenjitte tedavi süresi 10 gündür. Tedavi ile bulaştırıcılık 24 saat içinde en düşük düzeye iner. Ateş tonsillofarenjitte genellikle
2-4 günde düşer, diğer semptomlar ise 3-4 günde kaybolur.
Tedavide alternatif olarak amoksisilin kullanılabilir. Amoksisilinin penisiline göre kan düzeyi daha yüksek ve plazma yarı ömrü daha uzundur. Tonsillofarenjit tedavisinde günde tek doz amoksisilinin etkili olduğu bildirilmiştir.
Oral sefalosporin kullanımı ile elde edilen bakteriyel eradikasyon penisilinle-
171
• Hakan Leblebicioglu
re göre daha fazladır. Amoksisilin, oral sefalosporinler ve azitromisin ile 5
günlük tedavi ile klinik başarı gösterilmiştir. Tedavide alternatif olan bu antibiyotikler penisilin tedavisine yanıt alınamayan olgularda kullanılmalıdır.
Penisilin allerjisi olan olgularda alleji anafilaktik tipte değilse tedavide
makrolidler veya oral sefalosporinler, anafilaktik tipte alleji mevcut ise makrolidler kullanılabilir.
Aminoglikozidler, sülfonamidler, kotrimaksazol, kloramfenikol ve tetrasiklinler streptokokal tonsillofarenjit tedavisinde kullanılmamalıdır.
Hastaların semptomlarının giderilmesi için asetominofen, boğaz pastilleri
ve gargara kullanılabilir, fakat bu konuda kontrollü çalışmalar yoktur. Topikal antiseptikler kullanılmamalıdır, dirençli suşların seleksiyonuna neden olabilirler. Kullanılan ortamın havası nemlendirilmeli ve hastalar bol sıvı almalıdır.
AGBHS tonsillofarenjiti geçiren kişilerin aile bireylerinin tedavisine gerek
yoktur. Eğer semptom veya klinik bulgu varsa veya romatizmal kalp hastalığı açısından risk taşıyorlarsa tedavi önerilir.
Rekürren Tonsillofarenjit
Rekürren tonsillofarenjitte klindamisin, oral sefalosporinler, karbasefem,
amoksisilin klavulonik asit ve penisilin rifampisin kombinasyonu ile tedavi
edilebilir.
Bir yılda 6-7 AGBHS tonsillofarenjit atağı veya iki yılda her yıl 3-4 atak geçirenlerde tonsillektomi endikasyonu mevcuttur.
AGBHS Tafl›y›c›l›¤›
Taşıyıcılarda romatizmal ateş gelişme ve bulaştırıcılık riski düşüktür bu
nedenle tedavi edilmelerine gerek yoktur. Akut romatizmal ateş geçiren ve
penisilin profilaksisi uygulanan hastaların aile bireyleri taşıyıcılık açısından
araştırılabilir ve boğaz kültüründe AGBHS saptanan kişilerin tedavisi önerilebilir. Taşıyıcılarda klindamisin veya 10 günlük oral penisilin tedavisi ile birlikte son dört gün rifampisin uygulanması bakteriyel eradikasyon sağlayabilir.
Di¤er Etkenlerde Tedavi
Peritonsiller abse gelişen olgularda penislin tedavisi ile birlikte cerrahi direnaj uygulanır. Anaeroblarında etken olduğu Vincent anjininde penisilin,
Ludwig anjininde ise penisilin ile birlikte metronidazol uygulanır. Etken olarak mikoplazma veya klamidya düşünülürse eritromisin veya diğer yeni makrolidler kullanılabilir. Etken gonokoksa tek doz 250 mg IM seftriakson etkilidir. Difteri olgularında penisilin tedavisi yanısıra difteri antitoksini verilmeli-
172
Üst Solunum Yolu Enfeksiyonlar› •
dir. Klinik olarak ağır seyirli veya immun yetmezliği olanlarda herpes simplex farenjitinde asiklovir kullanılır.
AKUT OT‹T‹S MED‹A
Akut otitis media (AOM) orta kulağın akut inflamasyonudur.
Epidemiyoloji
AOM sıklıkla 3 yaş altındaki çocuklarda görülür. İlk üç yaş içerisinde çocukların 2/3’ü birden fazla AOM atağı geçirir. Erkek çocuklarda, kardeşinde
AOM hikayesi olanlarda daha sık görülür. Biberonla beslenme, pasif sigara
içimi, kreşe gitme enfeksiyona predispozisyon oluşturur. Çocuklarda gelişen
işitme kaybı öğrenme yeteneğinde azalmaya neden olabilir.
Etyoloji
Akut otitis mediaya sıklıkla Streptococcus pneumoniae (%30-50), H. influenzae (%15-30) ve M.catarrhalis (%5-20) neden olur. S.pyogenes (%3), S.aureus (<
%2) ise az rastlanan patojenlerdir. Anaeroblar AOM’ye nadiren neden olur.
Viruslar da AOM’ye (%30) neden olabilir. AOM’de %30 olguda bakteriyolojik
kültürler steril kalabilir. AOM etyolojisini araştırmada kültürle birlikte polimerize zincir reaksiyonu (PCR) kullanılmış ve major organizmaları (S.pneumoniae, H.influenzae ve M.catarrhalis) olguların %28.9’unda kültür ile saptanırken,
bu oran PCR ile %77.3 olarak bulunmuştur.
Klinik
Kulak ağrısı, ateş, irritabilite sık rastlanan semptomlardır. %30-50 olguda
ateş görülür, nadiren 40°C’yi geçer. Ateş nedeniyle gelen ve odak saptanamayan her çocukta kulak muaynesi yapılmalıdır. Baş dönmesi, kulak çınlaması
ve işitme kaybı olabilir. Çocuğun kulağını yastığa sürtmesi veya kulağı ile oynaması AOM açısından ipuçlarıdır. Timpanik zar perforasyonu var ise kulak
akıntısı olabilir. AOM tanısı için mutlaka otoskopik muayene yapılmalıdır.
Tercihen pnömotik otoskop kullanılarak zar hareketleri değerlendirilmelidir.
Timpanik zarda eritem, bombeleşme, perforasyon ve orta kulakta effüzyon
görülebilir.
Komplikasyonlar
AOM seyri sırasında, timpan zarı perforasyonu, adeziv otit, enfeksiyonun
komşu doku organlara yayılımı sonucu menenjit, ekstradural abse, subdural
ampiyem, mastoidit, beyin absesi, labirintit ve lateral sinüs trombozu görülebilir.
173
• Hakan Leblebicioglu
Tan›
Timpanometri ile timpanik zarın kompliansı ve orta kulak basıncı ölçülebilir. Timpanosentez ile orta kulak sıvısının alınarak kültürünün yapılması
AOM tanısında altın standartdır, fakat pahalı ve invaziv bir girişim olması nedeniyle rutin olarak önerilmez. Başlangıç tedavisine yanıt vermeyen olgularda, şiddetli ve toksik hastalıkta, yenidoğanlarda, immun yetmezlikli hastalarda, beyin absesi, mastoidit gibi süpüratif komplikasyon varlığında ve antibiyotik tedavisi sırasında gelişen AOM olgularında timpanosentez yapılabilir.
Kulak akıntısından veya dış kulak yolundan kültür yapılmasının AOM tanısında değeri yoktur.
Tedavi
AOM’da tedavi ile bakteriyel eradikasyon sağlanır ve süpüratif komplikasyonların gelişmesi önlenir. AOM’da tedavide antibiyotik kullanımı ampiriktir. Antibiyotik seçiminde antibiyotiğin orta kulakta ulaşabileceği konsantrasyon, antibakteriyel direnç sıklığı ve bakteriyel eradikasyon oranı gözönünde bulundurulmalıdır. Kullanılacak olan antibiyotiklerin etki spektrumu S.
pneumoniae, H.influenzae ve M.catarrhalis’i kapsamalıdır. (Tablo 3). Eğer
amoksisilin ile bakteriyolojik eradikasyon %75’den az ise veya H. influenzae’da betalaktamaz yapım oranı yüksek ise tedavide betalaktamazlara dayanıklı olan (ikinci ve üçüncü kuşak oral sefalosporinler, karbasefem, betalaktamaz inhibitörlü aminopenisilinler veya betalaktamazlardan etkilenmeyen antibiyotikler (kotrimaksazol, makrolidler) kullanılmalıdır (Tablo 1).
Akut otitis media tedavisinde ilk seçenek amoksisilindir, 40-45 mg/kg dozunda kullanılabilir. Son bir ay içerisinde antibiyotik tedavisi almış olan olgularda ise orta kulak sıvısında penisiline dirençli pnömokoklara etkinlik sağlayacak yüksek konsantrasyona ulaşılabilmesi için amoksisilinin 80-90 mg/kg
Tablo 3. Üst solunum yolu enfeksiyonu etkenlerine oral antibiyotiklerin etkinli¤i
Antibiyotik
Amoksisilin
1. K. Sefalosporin
2. K. Sefalosporin
3. K. Sefalosporin
Amoksisilin/
Klavulonat
Makrolidler
Kotrimaksazol
Tetrasiklin
+ etkili, ± de¤iflken, - etkisiz
174
S.pyogenes
S.pneumoniae
H.influenzae
M.catarrhalis
+
+
+
+
+
+
+
±
±
+
+
+
+
+
+
-
+
+
+
±
+
+
±
±
+
+
+
±
Üst Solunum Yolu Enfeksiyonlar› •
dozunda kullanılması gereklidir. H.influenzae (%25-30) ve M.catarrhalis’in (>
%90) yüksek oranda betalaktamaz yapması aminopenisilinlerin kullanımını
kısıtlamaktadır. Özellikle kültürde betalaktamaz yapan M.catarrhalis veya
H.influenzae’nın saptanması, amoksisilin tedavisine yanıtsızlık, toksik görünümlü çocuklarda, rekürren otitli hastalarda daha önceden amoksisilin tedavisine yanıtsızlık hikayesi varsa, semptomatik işitme kaybının olması, immunyetmezlikli hastalarda, bebekler ve dirençli bakteri sıklığının yüksek olması
hallerinde tedavide ikinci kuşak oral sefalosporinler, betalaktamaz inhibitörlü
aminopenisilinler, karbasefem ve makrolid grubu antibiyotikler kullanılabilir.
AOM’da optimal tedavi süresi 10 gündür.
Penisilin allerjik hastalarda tedavide makrolidler veya kotrimaksazol kullanılabilir.
AOM’da antihistaminik, dekonjestan ve steroidlerin kullanılmasına gerek
yoktur.
Tedaviye Yan›ts›z AOM
Yeterli antibiyotik tedavisi ile 48-72 saatte klinik yanıt görülür. Bu süre içerisinde düzelme olmayan hastalar komplikasyonlar açısından tekrar değerlendirilmelidir (Şekil 2). Eğer olgu son bir ay içerisinde antibiyotik kullanmamış
Akut Otitis Media
Antimikrobiyal tedavi
10-14 gün
48-72 saat sonra
tekrar etme
Klinik düzelme
Var
Yok
Tedaviye devam
Antibiyotik de¤iflikli¤i
± Timpanosentez ve kültür
Tedavi sonras›
tekrar de¤erlendirme
fiekil 2.
Akut otitis mediada yaklafl›m
175
• Hakan Leblebicioglu
ve tedaviye amoksisilin ile başlanmış ise, yüksek doz amoksisilin klavulonik
asid (amoksisilin komponenti 80-90 mg/kg/gün), sefuroksim veya seftriakson
kullanılabilir. Tedaviye yanıt alınamayan olgularda seftriakson 3 gün süreyle
verilebilir. Seftriakson ve yüksek doz amoksisilin klavulonik asid penislin dirençli pnömokoklara diğer antibiyotiklere göre daha fazla etkilidir. Son bir ay
içerisnde antibiyotik kullanım hikayesi mevcut ise amoksisilin yerine seftriakson veya klindamisin kullanılabilir, ayrıca bu olgularda timpanosentez yapılarak mikrobiyolojik incelemeye gidilebilir. Timpanosentez veya miringotomide aynı zamanda tedavi edici etkinlikte gösterir (Tablo 4).
Tablo 4. Miringotomi ve timpanostomi tüpü endikasyonlar›
•
•
•
•
•
•
Antibiyotik tedavisine yan›t vermeyen effüzyonlu kronik otitis media
Profilaksiye yan›t vermeyen rekürren otitis media
Effüzyonlu rekürren otitis media
Östaki tüp disfonksiyonu ve iflitme kayb› ± otalji ± vertigo ± tinnitus
Timpanik zarda retraksiyon cebi
Süpüratif komplikasyon (mastoidit)
Yeni makrolidlerden azitromisin ile 5 günlük tedavinin etkili olduğu bildirilmiştir. Tek doz seftriakson ile klinik başarı %79 olarak rapor edilmiştir. Kısa süreli antibiyotik tedavileri ile ilgili çalışmalar genellikle 2 yaş üzerindeki
hastalarda yapılmıştır, Bu nedenle 2 yaş altındaki etkinliğini değerlendiren,
çift kör ve timpanosentez ile bakteriyolojik desteği olan çalışmalara gereksinim vardır. 2 yaş altındaki çocuklarda kısa süreli tedavi rejimleri uygulanmamalıdır.
Tedavi Sonras› Effüzyon
Tedavi sonrasında hastalar kontrol edilmelidir. Antibiyotik tedavisi sonrası semptomlar kaybolmasına rağmen effüzyon devam edebilir. %70 olguda
başlangıçtan iki hafta sonra, %40 olguda bir ay sonra, %10 olguda ise 3 ay sonrasında effüzyonun devam ettiği gösterilmiştir. Akut inflamasyon bulguları
yok ise antibiyotik verilmesine gerek yoktur. Effüzyonun 3 aydan uzun süre
devam etmesi hastalarda işitme bozukluğuna ve konuşmanın gelişmesinde
güçlüğe neden olabilir. Bu olgularda bir kür daha betalaktamaz stabil antibiyotiklerle tedavi yapılmalıdır. İşitme kaybı olması halinde timpanostomi tüpü
konulmalıdır.
176
Üst Solunum Yolu Enfeksiyonlar› •
Rekürren Otitis Media
İlk AOM atağını 6 aylıktan önce geçiren bebeklerde sıktır. Altı aylık süre
içerisinde üç veya daha fazla atak veya bir yıl içinde 4 atak olması rekürren
otitis media olarak değerlendirilir. Profilaktik antibiyotik kullanımı önerilir.
Bu amaçla amoksisilin 20 mg/kg veya penisiline allerjik hastalarda sülfasoksazol 50 mg/kg günde tek doz uygulanabilir. 3-6 hafta sonunda profilaksi sonlandırılarak hasta tekrar değerlendirilir. Rekürren atakları devam eden hastalarda cerrahi yaklaşım (miringotomi ± timpanostomi tüpü ± adenoidektomi)
düşünülmelidir.
Korunma
Çocukluk çağında H. influenzae ve pnömokok aşısı yapılması AOM gelişmesini önleyebilir, fakat pnömokok aşıları pnömokok suşlarının %85’ine karşı koruyucudur. Pasif sigara içiminin önlenmesi, anne sütü kullanılması ve
küçük sınıflı kreşler (7 kişi <) AOM gelişme sıklığını azaltmaktadır.
AKUT R‹NOS‹NÜZ‹T
Paranazal sinüslerin enfeksiyonudur. Sinüzit akut, subakut ve kronik olarak üçe ayrılabilir. Sinüzit bulgularının 4 haftaya kadar sürdüğü durumlar
akut, 4-12 hafta arası subakut ve 12 haftadan uzun süren olgular kronik sinüzit, yılda 4 ve daha fazla sinüzit atağının olması ve atağın 7-10 gün sürmesi
tekrarlayan akut sinüzit olarak tanımlanır. Sinüzitin sıklıkla rinitle birlikte olması nedeniyle rinosinüzit olarak da isimlendirilmektedir.
Epidemiyoloji
Çocuklarda soğuk algınlığı sık görülür. Çocuklardaki üst solunum yolu
enfeksiyonlarının % 5-10’u akut sinüzit ile birliktedir. Akut sinüzit sıklıkla viral üst solunum yolu enfeksiyonlarını takiben gelişir. Allerjik rinit, viral enfeksiyonlar, kuru hava, topikal dekonjestanlar gibi mukosilier fonksiyonu bozan
durumlar, yabancı cisim, yüzme ve dalma, septum deviasyonu, koanal atrezi,
polip, tümör, kraniofasial anomaliler ve travma gibi anatomik obstruksiyonlar, komşu organ enfeksiyonları, immunyetmezlik, astım, kistik fibrosis gibi
solunum sistemi enfeksiyonları akut sinüzite predispozisyon oluşturur. Sonuçta sinüs ağzının inflamasyon veya anatomik bozukluklar sonucu tıkanması ve sekresyonların birikmesi ile sinüzit ortaya çıkar. Bu kapalı ortam mikroorganizmaların üremesi için iyi bir vasat oluşturur.
Etyoloji
Sinüzite sıklıkla virüsler neden olur. Etyolojide rol oynayan başlıca bakteriyel etkenler ise S.pneumoniae (%25-30), H.influenzae (%20-30) ve M.catarrhalis
177
• Hakan Leblebicioglu
(%15-20)’dir. Diğer bir etken ise S.pyogenes (%2-5)’dir. Anaerob bakterilerin
(%2-5) akut sinüzitteki rolü azdır. %20 olguda viruslar (Rhinovirus, Influenza
virus, Parainfluenza virus ve Adenovirus) etkendir.
Klinik
Akut sinüzitte başlıca semptom ve bulgular baş ağrısı, maksiller ağrı, yüz
ağrısı, pürülan burun akıntısı veya tıkanıklık, öksürük, nazal konuşma, sinüs
duyarlılığı, ve periorbital şişlikdir. Ateş her zaman yüksek değildir. Özellikle
çocuklarda semptomlar nonspesifik olabilir. Akut sinüzitin ÜSY’nin viral enfeksiyonlarından ayrılması gerekir, fakat bir çok semptomun benzerliği nedeni ile bu ayrım güçtür. Pürülan burun akıntısı, nazal konjesyon, öksürük ve
baş ağrısı her iki hastalıkta da görülebilir. Sinüslere veya dişe lokalize ağrı, dekonjestanlara zayıf yanıt ve pürülan burun akıntısı sinüzit için daha spesifiktir. Viral ÜSY enfeksiyonları genellikle 7-10 gün içerisinde kendiliğinden iyileşir, Bir haftadan uzun süren ÜSY enfeksiyonu semptomlarının varlığında
veya 5 günden sonra semptomların artması halinde akut sinüzit düşünülmelidir. Fizik muayenede sinüs ağzından akıntı, nazal, polip, burun septum deviasyonu ve sinüs hassasiyeti araştırılmalıdır. Göz kapağında şişlik olması etmoidal sinüziti düşündürür.
Komplikasyonlar
Uygun ve erken tedavi edilmeyen olgularda enfeksiyon komşu doku ve
organlara kan veya direct komşuluk yolu ile yayılabilir. Etmoid sinüzit sırasında periorbital, orbital sellülit, subperiostal abse gelişebilir. Duraya komşulukları nedeniyle frontal ve etmoidal sinüzitte intrakranial komplikasyonlar
beyin absesi ve menenjit gelişebilir.
Tan›
Mikrobiyolojik tanı için sinüs aspirasyon materyalinden kültür yapılmalıdır. Rutin olarak önerilmez. Tedaviye yanıt vermeyen olgularda düşünülmelidir. Burun kültürü ve nazofarengeal akıntı kültürlerinin sinüzit tanısında yeri yoktur.
Erişkinlerde maksiller veya frontal sinüslerin komple obstrüksiyonu halinde transluminasyon tanıda yardımcıdır. Normal transluminasyon olması enfeksiyondan uzaklaştırır. Bununla birlikte çocuklarda, etmoid sinüzitte ve polip, tümör gibi sinüs patolojisi olan hastalarda güvenilir değildir. Direkt grafiler frontal ve maksiller sinüzit tanısında yardımcıdır. Direkt grafi ile %20-54
akut sinüzit tanısı konulabilir. Etmoid sinüzit tanısında ise yararı azdır. Direkt
grafide hava-sıvı seviyesi, opasite, mukozal kalınlaşma erişkinde > 5 mm, çocukta > 4 mm) olması sinüziti düşündürür. Kompüterize tomografi osteome-
178
Üst Solunum Yolu Enfeksiyonlar› •
atal yapıların gösterilmesi ve altta yatan anatomik anormalliklerin gösterilmesi açısından direkt grafiye göre daha duyarlıdır. %73-97 olguda tanı koydurucudur. Benzer nedenlerle kronik sinüzit tanısında da bilgisayarlı tomografi
kullanılmalıdır. Ultrasonografi transluminasyon ile benzer sonuç vermektedir. Manyetik rezonans ile tomografiye göre yumuşak dokular daha iyi gösterilir.
Radyolojik incelemeler bakteriyel rinosinüzit tanısında yeterince duyarlı
ve özgül değildir. Bu nedenle komplike olmayan olgularda tanının teyit edilmesi için radyolojik incelemelerin rutin yapılması önerilmemektedir. Tedaviyeye yanıt alınamayan, komplike rinosinüzit olguları ve cerrahi girişim düşünülen olgularda tomografi yapılması önerilmektedir.
Tedavi
Sinüzit antimikrobiyal tedavi olmadan da kendi kendine iyileşebilir. Antimikrobiyal tedavi etyolojide bakteriyel bir etken düşünülüyorsa planlanmalıdır. Rinosinüzitte antibiyotik tedavisi hızlı klinik iyileşmenin sağlanmasında
yararlıdır. Etyolojide rol oynayan mikroorganizmaları benzerliği nedeni ile
antibiyotik seçim kriterleri ve tedavisi akut otitis media tedavisi ile benzerlik
gösterir. Tedavide amoksisilin (45 mg/kg/gün) kullanılabilir. H.influenzae’de
betalaktamaz sorunu mevcut ise tedavide lorakarbef, ikinci kuşak sefalosporinler ve betalaktamaz inhibitörlü antibiyotiklerden biri seçilmelidir. Amoksisilin tedavisine 48-72 saatte yanıt alınamayan olgularda sinüs ponksiyonu ile
alınan sinüs sıvısından yapılan Gram boyaması ve kültür sonucuna göre tedavi değiştirilir (Şekil 3). Ponksiyon yapılamayan olgularda betalaktamazlara
karşı stabil olan antibiyotikler yüksek doz amoksisilin klavulonik asid, oral sefalosporinler veya seftriakson) seçilmelidir. İkinci antibiyotik tedavisine yanıt
alınamayan olgular mutlaka uzman düzeyinde incelenmelidir.
Penisilin allerjisi varlığında makrolidler kullanılabilir. Akut sinüzitte tedavisinde yeni kinolonlar (levofloksasin 500 mg/gün, moksifloksasin 400
mg/gün) günde tek doz kullanılabilir. Antimikrobiyal direnç gelişim riski,
maliyet gibi özellikler gözönüne alındığında florokinolonların, orta veya şiddetli sinüzit olgularında veya standart tedaviye yanıt alınamayan olgularda
kullanımı önerilmektedir.
Akut sinüzitte tedavi süresi 10-14 gündür. Maksiller sinüzitli hastalarda
kısa süreli azitromisin ve sefpodoksim proksetil ile uzun süreli antibiyotik tedavisine eşdeğer yanıt alınmıştır.
Şiddetli enfeksiyon, periorbital sellülit, intrakranial yayılım bulguları gibi
komplikasyonlar mevcut ise mutlaka kulak burun boğaz, göz, beyin cerrahi ile
enfeksiyon hastalıkları ve klnik mikrobiyoloji uzmanları tarafından değerlendirilmelidir. Tedavide vankomisin ve seftriakson kullanılmalıdır.
179
• Hakan Leblebicioglu
Akut Rinosinüzit
Destek tedavisi
Antimikrobiyal tedavi
10-14 gün
Acil ± Komplikasyon
Dekonjestan atopi
varsa antihistaminik
48-72 saat sonra
tekrar etme
Tomogragi ±
Nazal endoskopi
Klinik düzelme
Vankomisin +
Seftriakson
Var
Yok
Tedaviye devam
Antibiyotik de¤iflikli¤ ±
Sinüs ponksiyonu ve Kültür
Tedavi sonras›
klinik düzelme
Var
Yok
Tomogragi ±
Nazal endoskopi
Vankomisin +
Seftriakson
fiekil 3.
Akut rinosinüzitte yaklafl›m
Sinüslerin havalanması sağlanmalıdır. Dekonjestanlar α-adrenerjik reseptör stimülasyonu yaparlar. Akut sinüzitte dekonjestanlar mukozal ödemi azaltır, direnajı kolaylaştırır ve semptomatik iyileşme sağlar. Bununla birlikte silier disfonksiyona neden olurlar ve uzun süreli kullanımları persistan mukozal
konjesyona neden olur. Bu nedenle dekonjestanlar kısa süreli (3-5 gün) kullanılmalıdır. Oral dekonjestanlar topikal olanlara tercih edilir. Oral dekonjestanlarda topikal dekonjestan kulanımında gelişen rebound vazodilatasyon (rhinitis medicamentosa), obstrüksiyon ve farengeal irritasyon görülmez. Antihistaminikler sinüs sekresyonlarının viskozitesini artırırlar ve direnajı bozarlar. Bu
nedenle kullanılmaları önerilmez. Altta yatan bir atopi var ise antihistaminikler kullanılabilir. Antihistaminiklerin eritromisin, klaritromisin ve azitromisin
180
Üst Solunum Yolu Enfeksiyonlar› •
ile ilaç etkileşimi mevcuttur. Kardiyak aritmiye neden olabilirler, bu nedenle
birlikte kullanılmamalıdırlar. Allerjik hastalarda topikal nazal steroidler ve
kromalin de kullanılabilir. Topikal steroidler poliplerde küçülme, direnajda
azalma ve eozinofilide azalmaya neden olur.
Tuzlu su kullanımı sinüzitte semptomları azaltır ve nazal kaviteyi mukustan temizler. Havanın nemlendirilmesi de mukosilier transportun hızlanmasını sağlar ve semptomları azaltır.
Mukolitik ajanlar mukusu incelterek, mukus stazını önler. Özellikle mukosiler klirens bozukluğu ile karakterize olan kistik fibrozisli hastalarda yararlıdır.
Sinüs irrigasyonu ve direnaji ağrıyı dramatik olarak geçirir. Baskının kalkması sinüsün oksijenasyonunu ve kan akımını kolaylaştırarak vücudun savunma sistemlerine yardımcı olur. Direnaj genellikle medikal tedaviye yanıt
alınamayan veya süpüratif intrakranial veya intraorbital komplikasyonu olan
olgulara uygulanır.
Kronik sinüzitin akut atakları akut enfeksiyona benzer şekilde tedavi edilir. Kronik sinüzitte antimikrobiyal tedavi 3-4 hafta sürdürülür. Asıl tedavi
cerrahi olarak obstrüksiyonun ortadan kaldırılmasıdır. Antibiyotik tedavisine
yanıt vermeyen kronik sinüzitli olgularda noninvaziv fungal sinüzit gelişebilir. Fungal sinüzitte tedavi cerrahidir. İnvaziv fungal sinüzitte cerrahi girişime
ek olarak antifungal tedavi uygulanır.
KAYNAKLAR
1.
2.
Berman S. Classification and criteria of otitis media. Clin Microbiol Infect 1997;3(Suppl 3):1-3.
Biberoğlu K, Tarhan O, Üretmen Pk. Üst solunum yolu enfeksiyonları. In. İliçin G, Ünal S, Biberoğlu K, Akalın S, Süleymanlar G. Temel İç Hastalıkları. Güneş Kitabevi, Ankara. 1996:20932096.
3. Bisno AL, Gerber MA, Gwaltney JM, Jr., Kaplan EL, Schwartz RH. Practice guidelines for the diagnosis and management of group A streptococcal pharyngitis. Infectious Diseases Society of
America. Clin Infect Dis 2002;35:113-125.
4. Bisno AL, Peter GS, Kaplan EL. Diagnosis of strep throat in adults: are clinical criteria really good enough? Clin Infect Dis 2002;35:126-129.
5. Bisno AL. Primary care: Acute pharyngitis. N Engl J Med 2001;344:205-211.
6. Boccazzi A, Tonelli P, Ceruti R. What's new in streptococcal pharyngitis. Int J Antimicrob Agents
2000;16:287-289.
7. Clinical practice guideline: management of sinusitis. Pediatrics 2001;108:798-808.
8. Cooper RJ, Hoffman JR, Bartlett JG et al. Principles of appropriate antibiotic use for acute
pharyngitis in adults: background. Ann Intern Med 2001;134:509-517.
9. Feder HMJ, Gerber MA, Randolph MF, Stelmach PS, Kaplan EL. Once-daily therapy for streptococcal pharyngitis with amoxicillin. Pediatrics 1999;103:47-51.
10. Gwaltney JM, Jr. Acute community-acquired sinusitis. Clin Infect Dis 1996;23:1209-1225.
11. Hickner JM, Bartlett JG, Besser RE, et al. Principles of appropriate antibiotic use for acute rhinosinusitis in adults: background. Ann Intern Med 2001;134:498-505..
181
• Hakan Leblebicioglu
12. Hoberman A, Marchant CD, Kaplan SL, Feldman S. Treatment of acute otitis media consensus
recommendations. Clin Pediatr (Phila) 2002;41:373-390.
13. Holm SE. Reasons for failures in penicillin treatment of streptococcal tonsillitis and posssible alternatives. Pediatr Infect Dis J 1994;13(suppl):66-69.
14. Jacobs RF. Judicious use of antibiotics for common pediatric respiratory infections. Pediatr Infect
Dis J 2000;19:938-943.
15. Lanza DC, Kennedy DW. Adult rhinosinusitis defined. Otolaryngol Head Neck Surg 1997;117:S1S7.
16. Leblebicioglu H, Canbaz S, Pekşen Y, Günaydın M. Antibiotic prescribing and upper respiratory
tact infections. J Chemotherapy 2002;14:181-184.
17. Leblebicioglu H. Üst solunum yolu enfeksiyonlarında empirik antibiyotik tedavi. in: Yücel A,
Tabak F, Öztürk R, Mert A, (eds). Günümüzde Antimikrobik Tedavi. İstanbul: İstanbul Bulaşıcı
Hastalıklar Derneği. 1998:214-227.
18. Leblebicioğlu H. Akut tonsillofarenjit. In. Topçu Willke A, Söyletir G, Doğanay M. (eds). Enfeksiyon Hastalıkları. 2. baskı. Nobel Tıp Kitapevleri, İstanbul. 2002:469-477.
19. Leblebicioğlu H. Üst solunum yolu enfeksiyonu etkenleri ve antimikrobiyal direnç. Prognoz
1998;3(Suppl 1):3-5.
20. McAlister WH, Parker BR, Kushner DC, et al. Sinusitis in the pediatric population. In: ACR Appropriateness Criteria. Reston, VA: American College of Radiology; 2000.
http://www.acr.org/departments/appropriateness_criteria/toc.html.
21. McIsaac WJ, White D, Tannenbaum D, Low DE. A clinical score to reduce unnecessary antibiotic use in patients with sore throat. CMAJ 1998;158 75-83.
22. Mutlu B, Akçam Z, Akçam M, Leblebicioğlu H, Vahaboğlu H. Grup A Beta-Hemolitik Streptokok nedenli akut tonsillofarenjit tedavisinde tek doz benzatin penisilin G uygulaması. Flora
2002;7:33-37.
23. Pichichero ME, Cohen R. Shortened course of antibiotic therapy for acute otitis media, sinusitis
and tonsillopharyngitis. Pediatr Infect Dis J 1997;16:680-695.
24. Pichichero ME, Margolis PA. A comparison of cephalosporins and penicillins in the treatment
of Group A beta-hemolytic streptococcal pharyngitis. Pediatr Infect Dis J 1991;10:275-281.
25. Poole MD, Jacobs MR, Anon JB, et al. Antimicrobial guidelines for the treatment of acute bacterial rhinosinusitis in immunocompetent children. Int J Pediatr Otorhinolaryngol 2002;63(1):1-13.
26. Poole MD. A focus on acute sinusitis in adults: changes in disease management. Am J Med
1999;106(5A):38S–47S.
27. Post JC, Preston RA, Aul JJ et al. Molecular analysis of bacterial pathogens in otitis media with
effusion. JAMA 1995;273:1598-1604.
28. Snow V, Mottur-Pilson C, Hickner JM. Principles of appropriate antibiotic use for acute sinusitis in adults. Ann Intern Med 2001;134:495-497.
29. Stewart MH, Siff JE, Cydulka RK. Evaluation of the patient with sore throat, earache, and sinusitis: an evidence based approach. Emerg Med Clin North Am 1999;17(1):153-87.
30. Tarlow MJ. Macrolides in the management of streptococcal pharyngitis/tonsillitis. Pediatr Infect
Dis J 1997;16:444-448.
31. Turnidge J. Responsible prescribing for upper respiratory tract infections. Drugs 2001; 61:20652077.
32. Zinreich SJ. Rhinosinusitis: Radiologic diagnosis. Otolaryngol Head Neck Surg 1997;117:S27-S34.
182